Riconoscere la mielopatia cervicale degenerativa nella pratica fisioterapica

Introduzione
Lamielopatia cervicale degenerativa, o mielopatia spondilotica cervicale, è una sindrome clinica in cui il progressivo restringimento del canale spinale dovuto a cambiamenti degenerativi porta alla compressione del midollo spinale. A causa della natura progressiva (nei casi atraumatici), i primi sintomi possono essere lievi e facili da ignorare nella pratica clinica. La mancanza dei primi segni e sintomi di questa patologia può portare a un continuo peggioramento nel tempo, con alcuni casi che sviluppano gravi segni di compressione del midollo spinale che possono includere disfunzioni della vescica e dell'intestino, paralisi, ecc.
I fisioterapisti svolgono un ruolo importante nell'identificazione precoce, in quanto incontrano persone che presentano segni impercettibili di questa patologia. Questo articolo approfondisce gli aspetti che ogni fisioterapista dovrebbe conoscere, poiché riconoscere precocemente la mielopatia degenerativa cervicale consente un adeguato follow-up e la prevenzione dell'insorgenza di danni neurologici gravi e irreversibili.
Metodi
Questo lavoro ha comportato una revisione completa della letteratura, guidata da esperti e non sistematica, finalizzata a creare una risorsa educativa e pratica, pensata specificamente per i fisioterapisti. Riconoscere tempestivamente la mielopatia degenerativa cervicale è difficile, poiché non esistono approcci immediati o strumenti di screening convalidati. Pertanto, gli autori hanno voluto riassumere e migliorare le conoscenze essenziali dei fisioterapisti in merito alla diagnosi differenziale e alla gestione dei pazienti con mielopatia degenerativa cervicale.
Risultati
Gli autori hanno approfondito la letteratura, coprendo i seguenti aspetti.
Neuroanatomia ed eziopatogenesi
Il midollo spinale è costituito dalla materia grigia, situata in posizione centrale, e dalla materia bianca che la circonda. La parte anteriore della sostanza bianca contiene il tratto spinotalamico ascendente controlaterale, responsabile del trasporto dei segnali di dolore, temperatura e tatto fine al cervello, e il tratto corticospinale anteriore discendente omolaterale, responsabile della funzione motoria.
Nella mielopatia degenerativa cervicale, la causa più comune è la stenosi del rachide cervicale. La stenosi può essere congenita o acquisita; quest'ultima è dovuta principalmente alla degenerazione del disco intervertebrale e alla spondilosi. La stenosi porta a una riduzione del flusso sanguigno locale, che a sua volta provoca un'ischemia del midollo spinale. A causa di questa ridotta perfusione, le fibre nervose si demielinizzano, gli assoni degenerano e, in ultima analisi, la trasmissione del segnale risulta compromessa.
I sintomi variano a seconda della localizzazione della compressione midollare. Possono essere presenti dolori al collo, alle spalle e alle braccia e segni di deficit sensoriale, debolezza motoria, deambulazione compromessa e/o disfunzione vescicale. Quando è coinvolta la materia bianca anteriore, la sindrome del motoneurone superiore è caratterizzata da spasticità e iperreflessia. Secondo gli autori, il coinvolgimento della materia grigia sembra essere meno grave e ha una prognosi più favorevole.
Oltre ai segni del motoneurone superiore, i pazienti affetti da mielopatia cervicale degenerativa possono avere anche problemi al motoneurone inferiore a causa della compressione della radice nervosa in concomitanza con la stenosi del canale centrale.
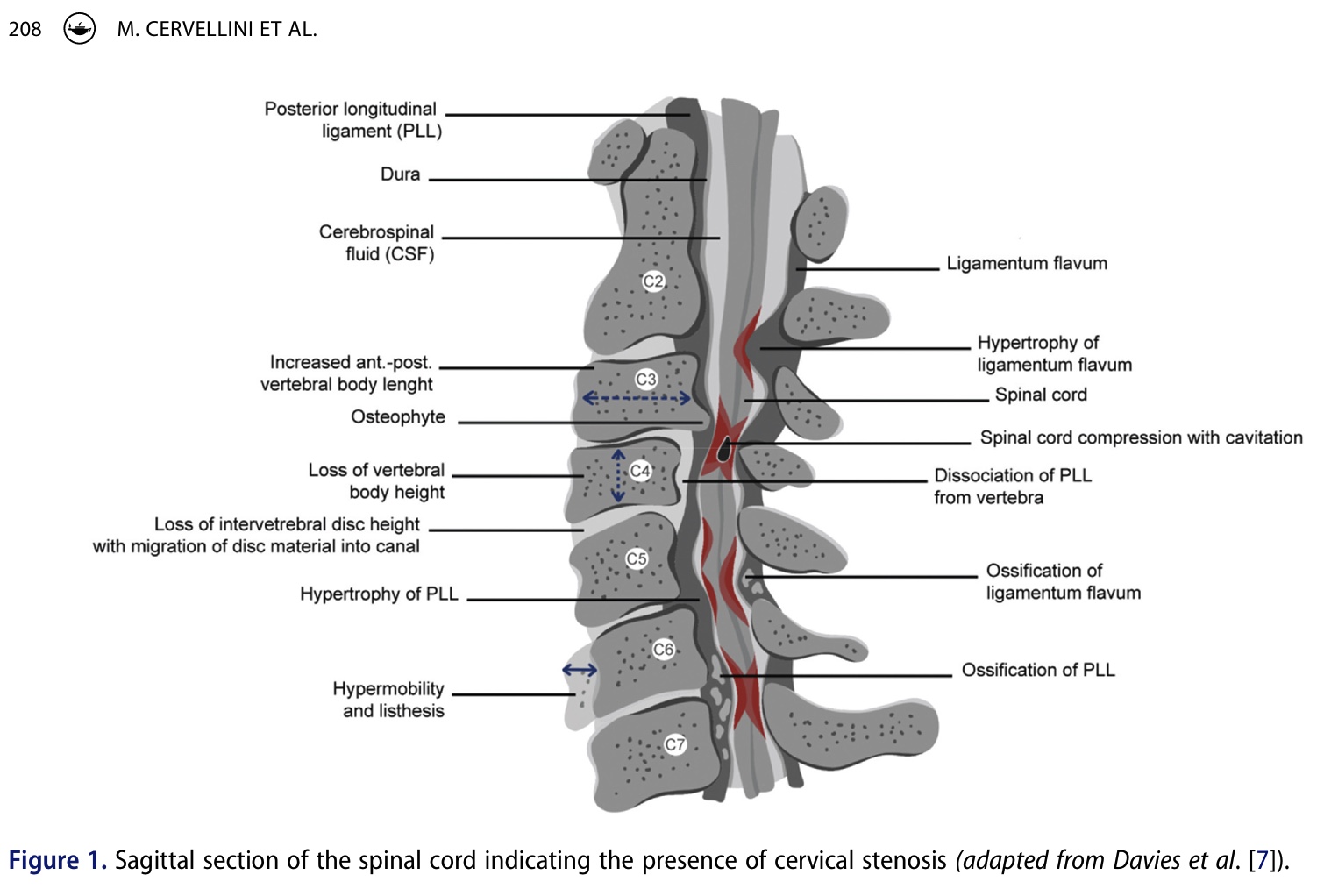
Anamnesi
Nell'anamnesi può essere presente un'ampia varietà di sintomi. La tabella seguente riassume la frequenza dei sintomi riferiti dalle persone affette da mielopatia cervicale degenerativa e li classifica per stadio di comparsa (in segni precoci, medi e tardivi). Idealmente, dovremmo già riconoscere il primi segni e sintomi precoci. La ricerca di segni di intorpidimento delle mani, di parestesie delle mani, di difficoltà di deambulazione, di dolori al collo e/o alle spalle e dell'impatto sulle capacità motorie fini può aiutare a riconoscere precocemente la mielopatia cervicale degenerativa. Quando un paziente si trova di fronte alla sindrome del tunnel carpale bilaterale, bisogna sempre tenere presente che potrebbe essere presente una mielopatia sottostante. Il segno di Lhermitte, che è "una sensazione transitoria di scossa elettrica lungo la colonna vertebrale e le estremità causata dalla flessione del collo", può essere presente, ma soprattutto in una minoranza di soggetti. Quando è presente, il segno di Lhermitte è altamente specifico (Sp 97%).

È fondamentale chiedere ai pazienti se stanno sperimentando questi sintomi, poiché per i pazienti i possibili sintomi possono sembrare non correlati al dolore al collo o alla spalla. È essenziale una valutazione approfondita dei segnali di allarme.
Test clinici
Un esame approfondito prevede la valutazione del motoneurone superiore e inferiore. Per il motoneurone superiore, è essenziale concentrarsi sui riflessi ipertonici. È necessario esaminare i seguenti riflessi:
- Segno di Hoffmann
- Segno di Tromner
- Segno di Babinski
- Segno di Romberg
- iperreflessia tendinea profonda degli arti superiori e inferiori
- Segno del supinatore invertito
Il segno di Tromner ha mostrato la massima utilità diagnostica. Il segno di Babinski, benché altamente specifico, indica un punteggio mJOA scarso ed è un indicatore clinico chiave che giustifica un rapido invio alla diagnostica per immagini e alla consultazione chirurgica. L'iperreflessia tendinea profonda è molto sensibile, soprattutto nelle estremità inferiori. La presenza di questi segni è associata a una maggiore gravità della malattia, quindi l'assenza non significa necessariamente che la mielopatia degenerativa cervicale sia assente. Il paziente può trovarsi nelle fasi iniziali della patologia, in cui tali segni e sintomi non sono (sempre) presenti (ancora). Potrebbe essere indicata una rivalutazione nel tempo.
Per quanto riguarda la valutazione del motoneurone inferiore, dobbiamo valutare la funzione motoria del paziente. Questo include la valutazione di:
- Disfunzione motoria: I segni precoci includono una debolezza progressiva dei muscoli intrinseci della mano. La forza della presa e la goffaggine della mano sono indicatori precoci. Sebbene non sia riportata l'accuratezza, test positivi di presa e rilascio e il segno di fuga delle dita possono suggerire una compromissione del midollo. La debolezza è tipicamente non miotomica, a differenza della radicolopatia cervicale.
- Alterazioni dell'andatura: Si osservano una cadenza ridotta, un aumento dell'ampiezza del passo, una riduzione della lunghezza del passo e un allungamento del tempo di falcata. I disturbi della deambulazione sono manifestazioni precoci nell'80% dei casi secondo il sistema di classificazione di Nurick. Il test di deambulazione sui 30 metri e la deambulazione in tandem/da tallone a tallone possono quantificarli. Il test di Romberg è un'altra opzione, ma meno sensibile poiché un test positivo può essere causato da diverse condizioni. Analogamente, i disturbi della deambulazione non sono causati esclusivamente dalla mielopatia cervicale degenerativa, motivo per cui questi risultati dovrebbero essere integrati con altri segni clinici e reperti dell'anamnesi del paziente.
Gli autori raccomandano di effettuare una valutazione del range di movimento cervicale in tutte le direzioni per determinare la riproduzione dei sintomi e discriminare tra radicolopatia cervicale e mielopatia cervicale degenerativa.
Nelle fasi iniziali della mielopatia cervicale degenerativa, gli esami clinici possono essere negativi e i primi segni e sintomi possono sembrare lievi o fluttuanti nel tempo. È qui che il vostro ragionamento clinico può fare la differenza. Il quadro IFOMPT ha sviluppato uno strumento decisionale per aiutarvi a prendere le decisioni giuste a seconda dello stadio e della gravità della presentazione.
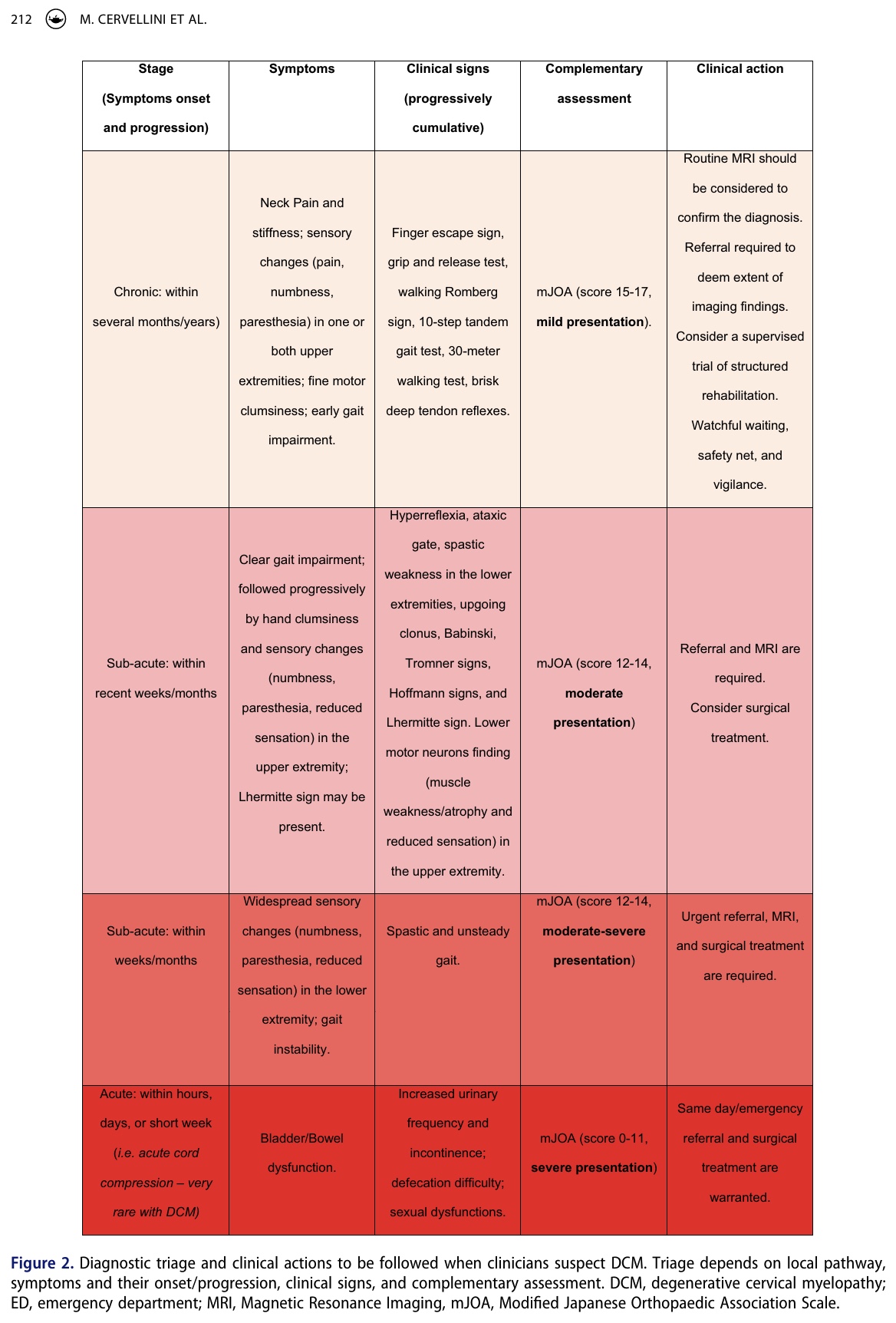
Misure di risultato e valutazione complementare
Le menomazioni funzionali e la loro gravità possono essere valutate utilizzando il sistema di punteggio dell'Associazione ortopedica giapponese modificata (mJOA) o la classificazione di Nurick. Mentre l'mJOA si concentra sulle capacità funzionali, tra cui la funzione motoria degli arti superiori e inferiori, la sensazione e la funzione sfinterica, il sistema di classificazione Nurick valuta lo stato funzionale, comprese le menomazioni della deambulazione. Punteggi pari o inferiori a 12 sul mJOAS sono correlati a un recupero neurologico più scarso, rispetto a quelli con punteggi superiori a 12.
Imaging
Quando i segni clinici indicano una possibile presenza, per riconoscere la mielopatia cervicale degenerativa è necessaria una risonanza magnetica T2-pesata gold standard. Questo dimostra un'elevata specificità e sensibilità quando esiste una correlazione tra i reperti clinici e i risultati della diagnostica per immagini. I risultati della diagnostica per immagini in assenza di sintomi clinici non costituiscono una diagnosi valida di mielopatia cervicale degenerativa, poiché esiste un'alta prevalenza di compressione midollare asintomatica.
La risonanza magnetica è il gold standard. Gli autori raccomandano di sottoporsi a RM, anche se l'elettromiografia suggerisce una sindrome del tunnel carpale bilaterale.
La TC può essere utile per la pianificazione chirurgica e il processo decisionale, oppure può essere utilizzata nel caso in cui la RM sia controindicata. La radiografia a vista non è diagnostica, ma è possibile eseguire radiografie in flesso-estensione in caso di spondilolistesi con sospetta instabilità.
Interpretazione dei risultati e gestione della fisioterapia
Come fisioterapisti, svolgiamo un ruolo cruciale nel riconoscere la mielopatia cervicale degenerativa. Tuttavia, può essere difficile distinguere tra altre condizioni, poiché il disturbo può essere mascherato da una radicolopatia cervicale o da una sindrome del tunnel carpale bilaterale. La progressione imprevedibile e variabile dei sintomi della mielopatia cervicale degenerativa fa sì che i fisioterapisti debbano sempre informarsi sull'intera storia clinica passata del paziente. Dobbiamo essere abili nel riconoscere i sottili indizi durante l'anamnesi soggettiva che potrebbero indirizzare verso un'ipotesi di mielopatia cervicale degenerativa. L'ipotesi deve essere confermata da un esame fisico mirato. Le azioni cliniche da intraprendere (rete di sicurezza, attesa vigile, rinvio, rinvio urgente) possono essere aiutate dallo strumento di decisione clinica presentato sopra (Figura 2).
Formazione e reti di sicurezza
I fisioterapisti hanno il compito di informare i pazienti sulla potenziale progressione della mielopatia cervicale degenerativa, poiché siamo spesso i primi a confrontarci con i pazienti affetti. Ciò include la spiegazione della natura della patologia e dei sintomi da tenere d'occhio.
- Rete di sicurezza: Nel contesto della mielopatia cervicale degenerativa, la rete di sicurezza si riferisce alle misure proattive adottate dagli operatori sanitari per educare i pazienti e ridurre al minimo il rischio di peggiorare la loro condizione o di subire ulteriori lesioni. In sostanza, la rete di sicurezza consente ai pazienti di gestire la propria condizione in modo responsabile, di evitare potenziali danni e di sapere quando ricorrere a cure mediche tempestive. Gli aspetti chiave includono:
- Educare informando i pazienti sulla potenziale progressione e sui sintomi da tenere d'occhio
- Evitare attività dannose: Un consiglio fondamentale, secondo gli autori, è quello di raccomandare vivamente ai pazienti di evitare le lesioni da colpo di frusta e le manipolazioni cervicali, poiché queste possono potenzialmente esacerbare la compressione del midollo spinale e portare a ulteriori deficit neurologici. Mentre evitare questi ultimi è abbastanza facile, gli eventi di colpo di frusta sono imprevedibili. Nel caso di un paziente che abbia subito un colpo di frusta, nel "briefing" di sicurezza avrebbe dovuto ricevere informazioni su come monitorare i sintomi correlati e su quando intraprendere azioni.
- Riconoscere bandiere rosse assicurandosi che i pazienti siano consapevoli dei sintomi di "allarme rosso" che richiedono un'attenzione medica urgente, come la paraparesi spastica o la disfunzione intestinale/vescicale.
I pazienti spesso trovano utile ricevere informazioni su diagnosi, terapia, riabilitazione, disabilità residua e adozione di cambiamenti nello stile di vita. L'utilizzo della risonanza magnetica dei pazienti come strumento didattico può migliorare la comprensione della fisiopatologia, favorire la necessità di un trattamento e fornire un senso di convalida. Siate consapevoli che la mielopatia cervicale degenerativa è un problema che viene gestito principalmente dai chirurghi, quindi i fisioterapisti devono collaborare con altri operatori sanitari. Data la complessità della patologia e l'alto potenziale di diagnosi errate, è necessario incoraggiare una comunicazione aperta, un accesso tempestivo e un linguaggio comune.
Gestione
Mentre i casi lievi possono essere gestiti in modo conservativo, sotto la supervisione del medico curante e del fisioterapista, l'intervento chirurgico è consigliato per i casi moderati o gravi di mielopatia cervicale degenerativa. Quando la gestione di questa patologia è conservativa, l'obiettivo è evitare la progressione della patologia, ma molte persone gestite inizialmente in modo conservativo finiranno per richiedere un intervento chirurgico. È stato riportato che il 23%-54% dei pazienti progredirà verso l'intervento chirurgico in un periodo di follow-up compreso tra 29 e 74 mesi. In quest'ottica, i fisioterapisti dovrebbero cercare di evitare la progressione e monitorare i segni e i sintomi nel tempo, ritardando in ultima analisi la necessità di un intervento chirurgico. Tuttavia, alla fine potrebbe essere necessario un intervento chirurgico, dato che le cure conservative di solito non portano a effetti duraturi.
Domande e riflessioni
La lettura di questa recensione sulla mielopatia degenerativa cervicale mi ha fatto riflettere... Mette in evidenza quanto spesso, nelle nostre cliniche muscoloscheletriche, si vedano questi pazienti senza nemmeno rendersene conto, scambiando i loro sintomi per cose più comuni come la radicolopatia o semplicemente per cambiamenti legati all'età.
Visti gli enormi ritardi diagnostici di cui parla questo articolo, in media di oltre due anni, non posso fare a meno di chiedermi: noi fisioterapisti potremmo essere meglio attrezzati in prima linea? Esiste un modo per sviluppare uno strumento di screening veramente pratico e convalidato, specifico per noi nella pratica muscoloscheletrica? Come potrebbe essere? Quali criteri essenziali dovrebbe includere per essere efficace senza essere eccessivamente complessa? Jiang et al. nel 2023 hanno effettuato una meta-analisi del valore dei segni clinici e dei test per il riconoscimento della mielopatia cervicale degenerativa, che abbiamo riassunto nel seguente video.
La revisione sottolinea l'importanza della collaborazione con gli altri operatori sanitari. Ma onestamente, quali sono i modi più efficaci per collaborare con neurologi, chirurghi e altri soggetti coinvolti? Come possiamo garantire una comunicazione fluida e un invio tempestivo? Sembra che a volte ci siano delle disconnessioni, e questo articolo rafforza la necessità di colmare queste lacune per il bene dei nostri pazienti.
Quando si tratta di gestire in modo conservativo i casi più lievi, sono sempre alla ricerca di indicazioni più chiare. Il documento menziona l'esercizio fisico, ma non cita tipi, intensità, frequenze o durate specifiche che abbiano effettivamente dimostrato di funzionare.
Nel complesso, questo documento ci ricorda la complessità della mielopatia cervicale degenerativa e il nostro ruolo vitale nell'identificarla e aiutarla a gestirla, ma ci pone anche molte domande pratiche su come possiamo farlo ancora meglio nella nostra pratica quotidiana.
Parlami da nerd
Questo articolo è una revisione narrativacioè gli autori hanno selezionato e sintetizzato la letteratura esistente per fornire un'ampia panoramica della mielopatia degenerativa cervicale. A differenza di una revisione sistematica o di una meta-analisi, non esiste una metodologia prestabilita per la ricerca della letteratura, la selezione degli studi o la valutazione critica dei singoli studi. Ciò significa che le informazioni presentate riflettono l'interpretazione degli autori delle prove disponibili.
Sebbene sia comodo per sintetizzare un ampio corpus di conoscenze, introduce il potenziale di bias di selezione (gli autori potrebbero inconsapevolmente favorire gli studi che si allineano alle loro prospettive) e una mancanza di trasparenza nel modo in cui le prove sono state ponderate.
Quando si discute dell'accuratezza dei accuratezza dei segni clinicila revisione fornisce valori di sensibilità (Sn) e specificità (Sp), oltre a rapporti di verosimiglianza positivi (+LR) e negativi (-LR). Analizziamo il significato di questi valori:
- Sensibilizzazione (Sn): La percentuale di persone con condizione che risultano positive al test. Un'elevata sensibilità significa che il test è in grado di escludere condizione quando il risultato è negativo (SNOUT - Sensibilizzazione Negativa, Out). Ad esempio, il segno di Tromner ha un'elevata sensibilità (93-94%), il che suggerisce che se è negativo, la mielopatia cervicale degenerativa è meno probabile.
- Specificità (Sp): La percentuale di persone senza condizione che risultano negative al test. Un'elevata specificità significa che il test è in grado di escludere la condizione quando il risultato è positivo (SPIN - Specificità positiva, In). Il segno di Lhermitte ha un'elevata specificità (97%), il che significa che se è positivo, la mielopatia cervicale degenerativa è altamente probabile.
- Rapporto di verosimiglianza positivo (+LR): Quante volte è più probabile che una persona con condizione abbia un test positivo rispetto a una persona senza condizione. senza la condizione. Un +LR > 10 è considerato una forte evidenza per escludere una diagnosi, mentre un +LR tra 5-10 è moderato e 2-5 è debole.
- Rapporto di verosimiglianza negativo (-LR): Quante volte è più probabile che una persona con condizione abbia un risultato negativo rispetto a una persona senza senza la condizione. Un -LR < 0,1 è considerato una forte evidenza per escludere una diagnosi, mentre un -LR tra 0,1-0,2 è moderato e 0,2-0,5 è debole.
Osservando i valori forniti:
- Segno di Tromner (Sn 93-94%; Sp 79-100%; +LR 4,41; -LR 0,065-0,071): Alta sensibilità e moderata-alta specificità. Il basso -LR (forte evidenza per escludere) suggerisce che si tratta di un buon test di screening, mentre il moderato +LR suggerisce che è utile per escludere, ma non definitivamente.
- Segno di Babinski (Sn 7-36%; Sp 93-100%; +LR 4,50; -LR 0,064-0,093): Bassa sensibilità ma specificità molto elevata. Ciò significa che non è in grado di rilevare tutti i casi (molte persone con mielopatia cervicale degenerativa potrebbero avere un Babinski negativo), ma se è positivo, è altamente suggestivo di mielopatia cervicale degenerativa. La bassa -LR è ancora utile per escludere il problema quando è negativa, ma la bassa sensibilizzazione significa che un risultato negativo non lo esclude in modo sufficientemente forte da solo.
- Segno di Hoffmann (Sn 31-89%; Sp 50-100%; +LR 1,15-10,50; -LR 0,011-0,095): Questo segno mostra un'ampia gamma di sensibilità e specificità nei diversi studi, indicando una minore coerenza nella sua utilità diagnostica rispetto ai segni di Tromner e Babinski. I valori di +LR e -LR sono meno estremi, il che suggerisce che fornisce prove più deboli sia per escludere che per escludere la mielopatia degenerativa cervicale. mielopatia degenerativa cervicale.
Sebbene questa revisione fornisca una panoramica preziosa per i fisioterapisti, è importante considerare i suoi potenziali limiti:
- Natura non sistematica: Essendo una revisione non sistematica, la strategia di ricerca degli autori e la selezione della letteratura non sono definite esplicitamente. Ciò può introdurre distorsioni nelle informazioni presentate, in quanto alcuni studi o prospettive potrebbero essere inavvertitamente o intenzionalmente favoriti. La mancanza di una valutazione critica della qualità dei singoli studi significa anche che la forza delle prove per ogni punto non è valutata in modo coerente.
- Affidamento sulla letteratura esistente: La revisione è una sintesi della ricerca esistente. Se la letteratura di base presenta lacune, distorsioni o limitazioni (ad esempio, piccole dimensioni del campione, difetti metodologici, mancanza di popolazioni diverse), queste si rifletteranno nella revisione.
- Generalizzabilità: I risultati e le raccomandazioni si basano su una revisione della letteratura, che potrebbe non essere perfettamente applicabile a ogni singolo paziente o contesto clinico. Fattori come le comorbidità dei pazienti, il contesto culturale e l'accesso alle risorse possono influenzare l'applicabilità delle informazioni. Non sono state fornite informazioni su popolazioni specifiche (età, contesti clinici, ecc.), il che rappresenta una limitazione.
- Mancanza di protocolli di intervento specifici: Sebbene la revisione discuta la gestione fisioterapica in termini generali, non fornisce protocolli dettagliati e basati sull'evidenza per interventi specifici. I fisioterapisti alla ricerca di guide passo-passo sui programmi di esercizio o sulle tecniche di terapia manuale per la mielopatia cervicale degenerativa possono avere bisogno di consultare altre risorse.
Messaggi utili
La mielopatia cervicale degenerativa è una grave patologia causata dalla progressiva compressione del midollo spinale del collo. Spesso può essere scambiata per problemi muscoloscheletrici più comuni, con conseguenti notevoli ritardi nella diagnosi. Questi ritardi possono avere conseguenze neurologiche gravi e irreversibili.
I fisioterapisti svolgono un ruolo cruciale nel riconoscere precocemente la mielopatia degenerativa cervicale. Grazie a una solida conoscenza della sua presentazione clinica, dei segni chiave e dei limiti degli strumenti diagnostici, i fisioterapisti possono identificare i casi potenziali e garantire un invio tempestivo per la diagnosi e la gestione definitive.
Mentre la gestione conservativa può essere presa in considerazione per i casi lievi, la chirurgia è spesso necessaria per la mielopatia degenerativa cervicale di grado moderato-severo per prevenire un ulteriore deterioramento neurologico e potenzialmente migliorare la funzione. La collaborazione interdisciplinare è essenziale per una cura ottimale del paziente.
Una potenziale limitazione alle conclusioni e alla validità dei risultati di questa revisione è la sua natura non sistematica. Senza una metodologia trasparente e rigorosa per la ricerca, la selezione e la valutazione della letteratura, c'è il rischio di distorsioni nelle informazioni presentate, che potrebbero influenzare la comprensione e le raccomandazioni di gestione della mielopatia cervicale degenerativa.
Riferimento
21 ESAMI ORTOPEDICI TRA I PIÙ UTILI NELLA PRATICA CLINICA
Abbiamo creato un E-Book gratuito al 100% contenente 21 dei test ortopedici più utili per regione corporea, che vi aiuteranno a raggiungere una diagnosi corretta oggi stesso!

