识别下肢动脉疾病: 您在临床实践中可能忽略的临床要点和检查项目

导言
外周性动脉疾病(PAD)是一种常见的血管状况,据估计其患病率在 55 至 59 岁的人群中约为 7%,随着年龄的增长而逐渐增加,在 95 至 99 岁的人群中高达 25%。 尽管患病率很高,但在肌肉骨骼领域,PAD 仍未得到充分认识。 临床上,它可能表现为下肢疼痛和功能受限,可模仿腰椎根病等神经性的状况,从而导致潜在的误诊。
鉴于下肢动脉疾病的发病率高,且症状与神经-肌肉-骨骼疾病重叠,因此在对推测为根性或机械性下肢疼痛的常规物理治疗干预无效的患者中,应考虑到下肢动脉疾病。 早期识别 下肢动脉疾病 对于确保适当的转诊和治疗至关重要。
这篇叙述性综述旨在概述与物理治疗实践相关的外周性动脉疾病,并概述下肢动脉供血不足的关键临床筛查试验,从而支持更准确的鉴别诊断和优化患者护理。
方法
本叙述性综述由一个专家小组完成。 然而,该综述并未报告详细的检索策略,包括查阅的数据库、使用的检索词或应用的纳入和排除标准。 此外,有关作者学术和专业背景的信息也很有限,因此很难对评审过程中的专业知识进行评估。
成果
外周性动脉疾病
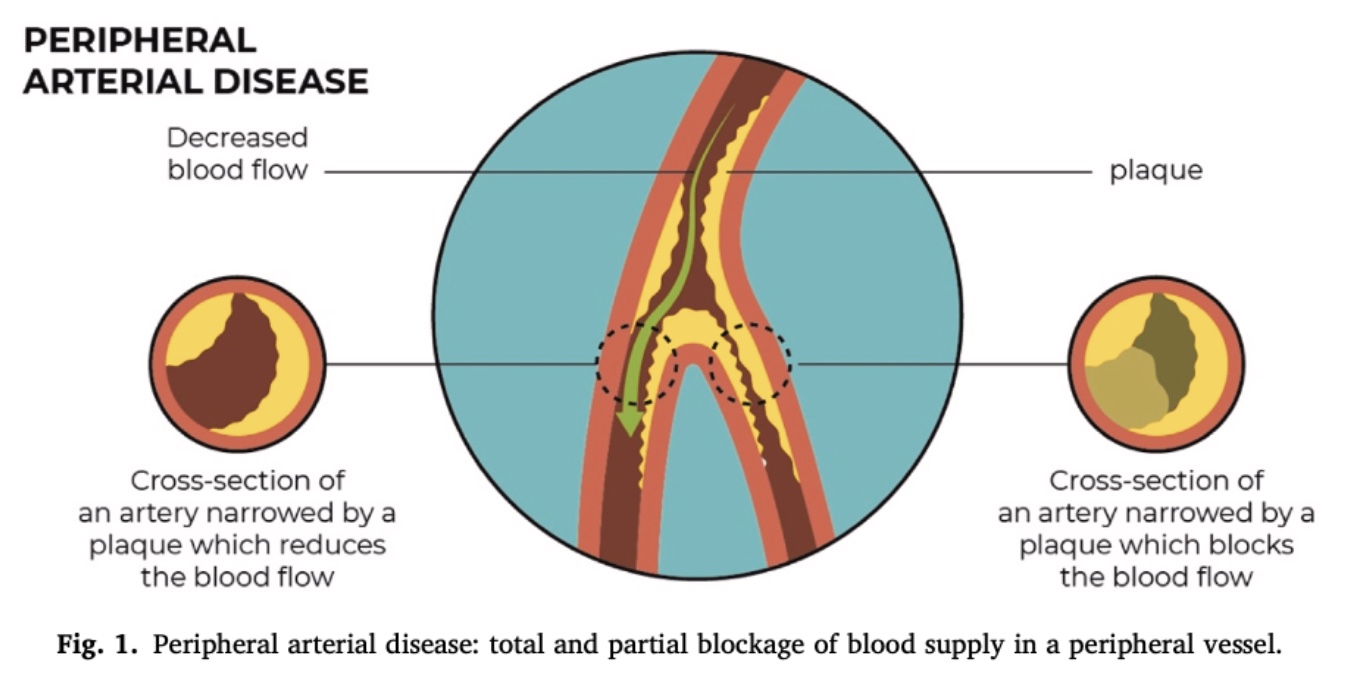
PAD 是一种血管状况,其特点是心脏向外周性组织供血的动脉狭窄或阻塞。 虽然 PAD 最常影响下肢,但上肢也可能受累。
这种状况在大约 20-50% 的病例中没有症状。 症状通常出现在动脉血流不足以满足组织的代谢需求时,尤其是在体育活动时。 这种不匹配可能会导致疼痛和功能受限。
患者访谈
怀疑 下肢动脉疾病下肢动脉疾病的疑似症状往往是在与患者面谈时产生的。 症状的激活通常是隐匿的,并随着时间的推移而进展恶化。 PAD 是一种多因素状况,通常与至少一种心血管危险因素有关。
患者特征
65 岁以上以及 50-64 岁具有既定心血管风险因素(详见下文)的人被视为下肢动脉疾病的高危人群。 流行病学指标还表明,男性的 PAD 患病率更高。
病史
详尽的病史至关重要。 临床医生应筛查已知与 PAD 相关的心血管和代谢风险因素,包括:
- 糖尿病
- 烟草使用
- 高血压
- 血脂异常
- 高同型半胱氨酸血症
- 抬高的 C 反应蛋白水平
- 慢性的肾功能不全
其他血管区域(如冠状动脉或颈动脉)存在动脉粥样硬化疾病会进一步增加患 PAD 的可能性。
症状介绍
PAD 可能表现为三种主要临床模式:跛行、缺血和非典型疼痛。
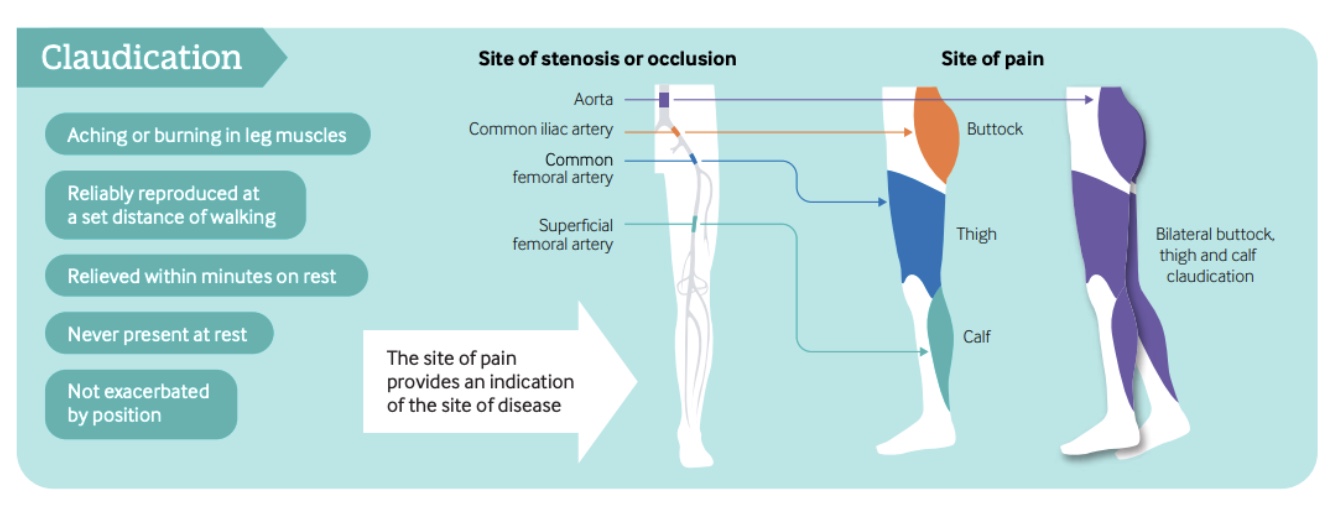
跛行
大约 10%-35% 有症状的外周性动脉疾病 (PAD) 患者会出现间歇性跛行。 其特征是运动引起的疼痛,通常表现为抽筋、疲劳或烧灼感,静止后可缓解。
疼痛可为单侧或双侧,常见于臀部、大腿或小腿肌肉。 症状部位通常反映了动脉闭塞的程度:主动脉受累通常会产生双侧症状,而髂动脉或股动脉疾病更常见的症状是单侧疼痛,疼痛部位分别为臀部、大腿或小腿。
缺血
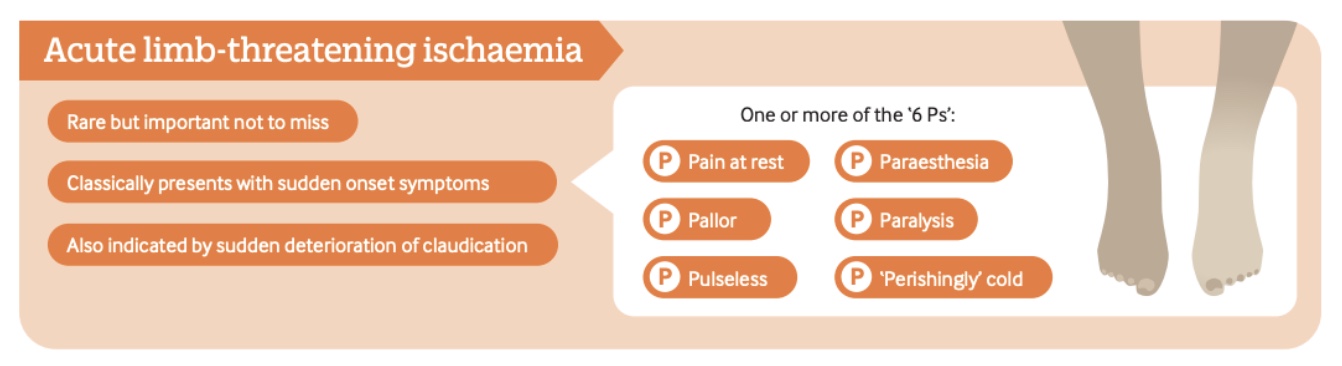
疼痛通常发生在前足局部,静止时也可能出现,反映出严重程度的动脉供血不足。 症状常随下肢抬高而加重,这可能使与神经性疾病的鉴别变得复杂。
临床表现可能包括典型的 "六P":疼痛、苍白、无脉、感觉异常、麻痹和肢体冰冷。 这种表现构成血管急症,如果不及时处理,可能预示着即将失去肢体。
非典型疼痛
下肢动脉疾病的非典型表现 下肢动脉疾病可能是单侧或双侧臀部、大腿或小腿肌肉不适。 对症状的描述往往含糊不清,如 "小腿肌肉不适 "或 "股四头肌有烧灼感",而不是典型的抽筋疼痛。 患者通常报告行走能力下降。
与间歇性跛行相比,非典型 PAD 相关疼痛的特征更不明显,因此临床识别更具挑战性。 需要进一步研究以更好地确定非典型下肢疼痛与潜在缺血性改变之间的关系。
体检
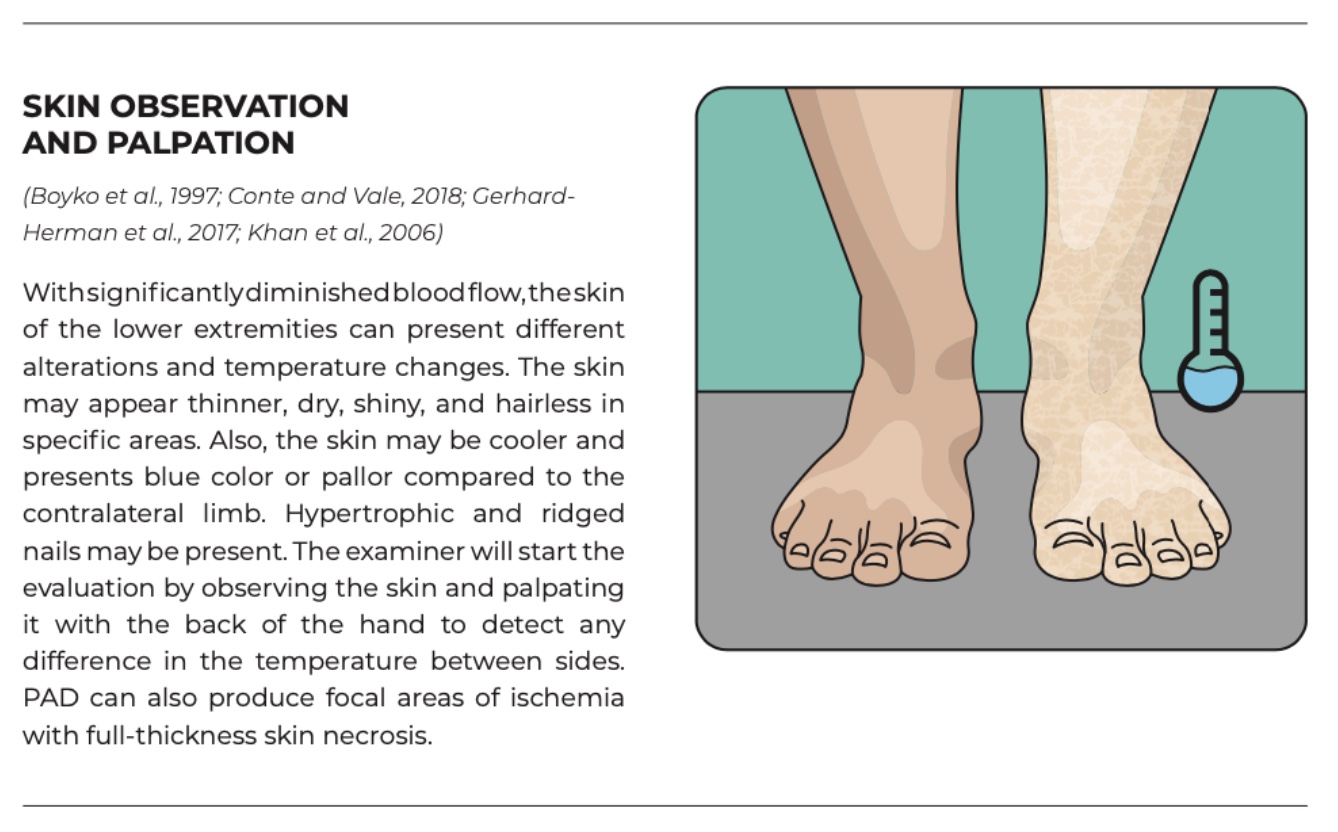
下肢血管筛查
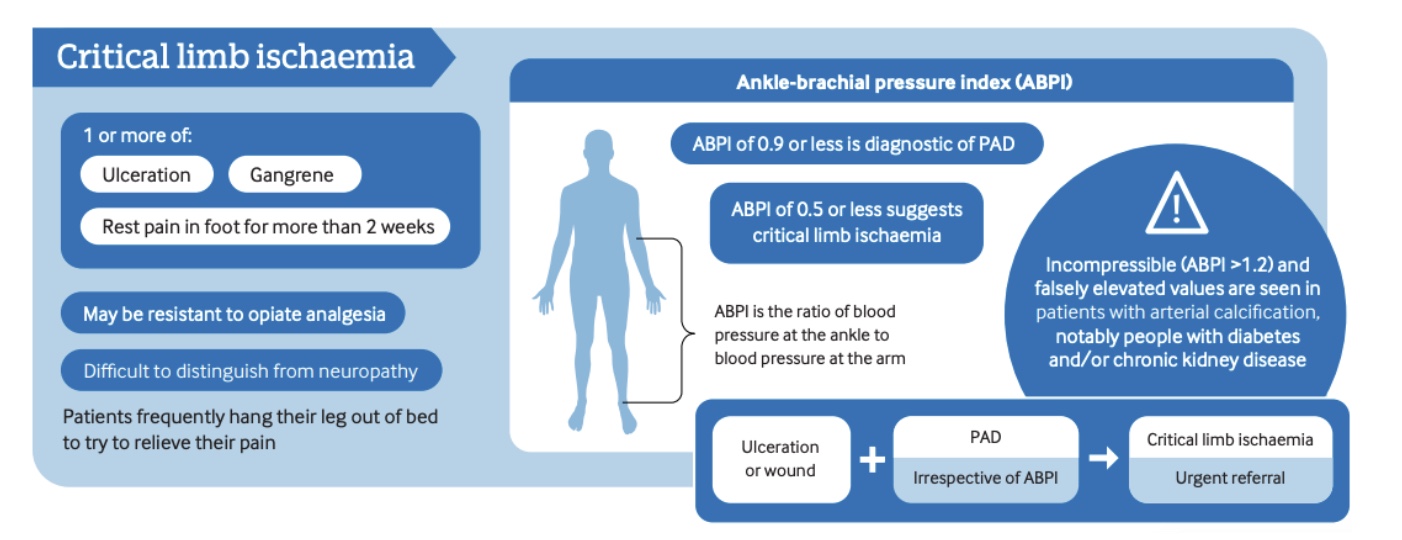
毛细血管再充盈试验的诊断准确性有限,不应单独使用。 初步评估应包括生命体征,测量双臂血压并记录心率。 脉搏触诊是血管检查的关键组成部分,被认为是动脉供血不足最灵敏度的临床表现之一。
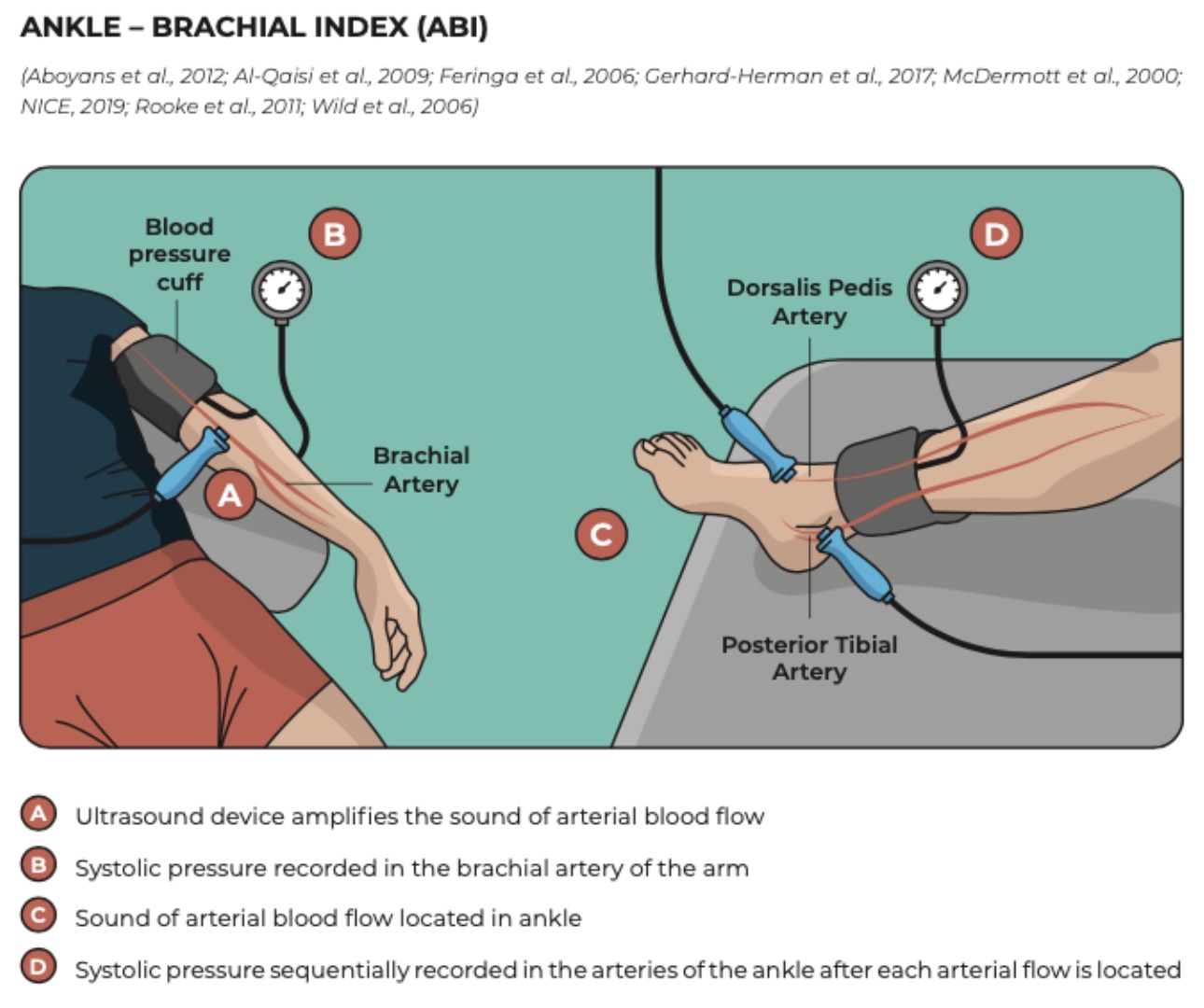
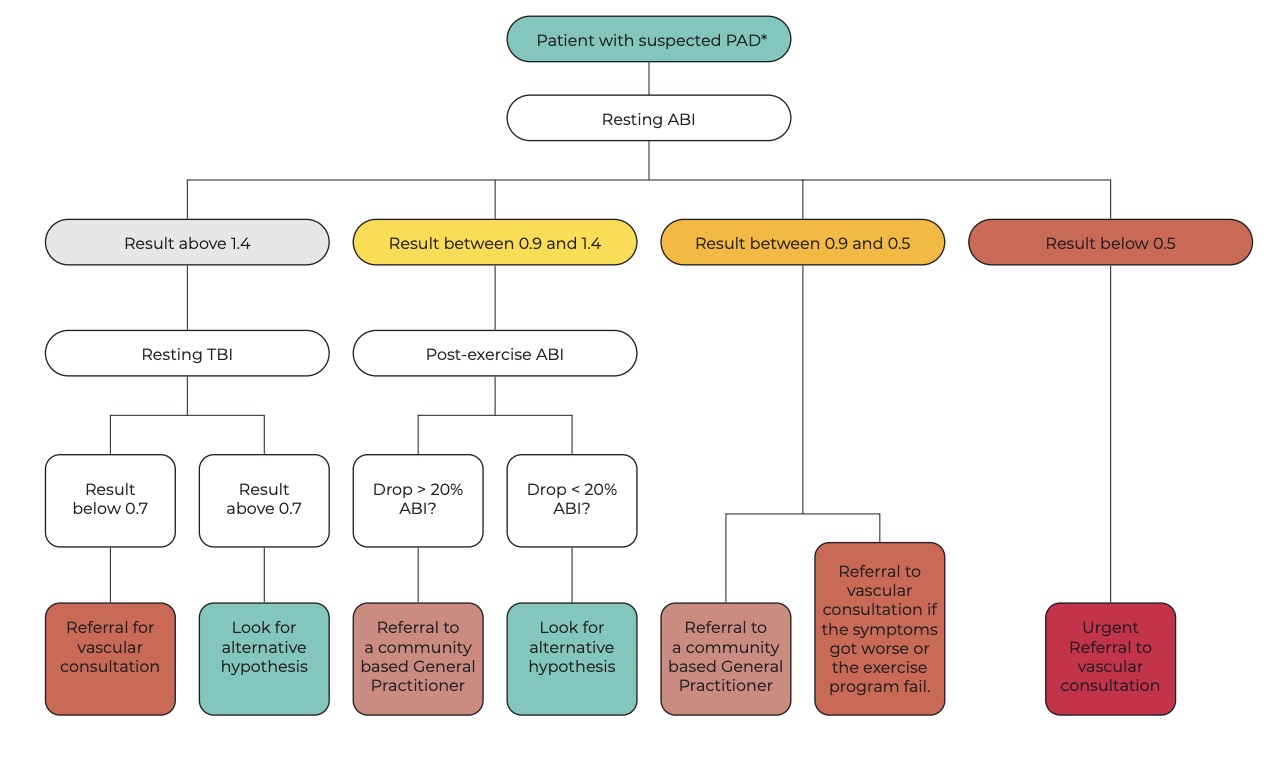
因此,应在静止时测量踝关节指数(ABI)。 ABI < 0.90 显示了外周性动脉疾病 (PAD) 的高灵敏度和特异性。 ABI 值还可提供有关疾病严重程度的信息:0.5 至 0.9 之间的数值通常与跛行有关,0.2 至 0.5 之间的数值与静止疼痛有关,0.0 至 0.2 之间的数值与组织缺损有关。
由于静止 ABI 在某些情况下可能无法检测出 PAD,因此运动测试(如 5 分钟跑步机步行或反复提踵)可以通过显示运动后 ABI 值的下降来提高诊断灵敏度。 6 分钟步行测试还可作为功能能力的基线测量,并有助于识别劳累症状的出现。


临床推理
物理治疗师应认识到,患者的症状可能是混合病理学或合并症的结果。 虽然 ABI 测量不是普通物理治疗的常规方法,但全面的患者评估可以指导临床医生进行适当的血管和神经性的检查。
例如,患有糖尿病且下肢感觉减退的患者可能会受益于 ABI、单纤丝和神经机械敏感性检测的组合,以鉴别同时存在的外周性动脉和神经性状况。 临床推理应始终考虑重叠表现的可能性,以确保诊断准确和处理得当。
管理
无症状患者或出现间歇性跛行的患者应转诊至初级保健部门进行进一步评估。 心血管危险因素--包括吸烟、高血压和体重控制--应作为综合护理的一部分加以解决。
运动治疗是 PAD 的一线治疗方法,重点是改善心肺功能。 步行是最有效、最方便的运动方式,推荐每周至少三次,持续至少 12 周。 对于运动效果不佳的患者,可考虑使用血管活性剂等药物治疗。
问题与思考
物理治疗师越来越多地参与对患者的初步评估和分类,但包括踝关节肱指数(ABI)在内的血管测试在日常实践中仍未得到充分利用。 目前,有关物理治疗师进行这些血管评估程序的评分者之间和评分者内部可靠性的数据十分有限,这凸显了标准化培训和评估的必要性。
区分 下肢动脉疾病和神经性的下肢动脉疾病之间的鉴别具有挑战性,因为下肢抬高通常会加重缺血性症状。 直腿抬高测试(SLR)和远端神经手法等测试可帮助区分两者:直腿抬高测试中的症状再现更提示神经机械敏感性,而非血管功能不全。 此外,血管硬化可模拟 PAD,而骑自行车等功能测试可能有助于鉴别。
虽然多普勒超声是 ABI 测试的重要工具,但并非所有物理治疗机构都能随时使用。 用听诊器听诊等更方便的替代方法是可行的,但需要更广泛的培训才能确保评估准确。
总之,虽然类似这样的叙述性综述提供了临床相关的见解和实用工具,但仍需进一步研究,以验证物理治疗中的血管检测方案、评估可靠性并提高对疑似 PAD 患者进行初步分类的信心。
跟我说说书呆子的事
与大多数叙述性综述一样,该研究提供了与临床相关的信息,并为物理治疗师提供了支持评估和管理 PAD 的实用工具。然而,必须考虑到几种方法论上的局限性。
选择偏差是这类研究设计中的一个重要问题。 由于缺乏明确的文献检索策略,可能会出现以下情况 挑拣在这种情况下,支持作者观点的研究可能被优先纳入。 因此,所纳入的研究可能无法完全代表有关该主题的现有证据。
有关评审过程(包括共同作者的作用和贡献)的信息有限。 值得注意的是,有一项研究在论文中被引用了 11 次,这可能表明文献筛查的范围很窄,而且依赖于一小部分现有研究。
带回的信息
在肌肉骨骼实践中考虑 PAD: 下肢动脉疾病是一种常见病,尤其是在老年人中,但往往认识不足。 对标准物理治疗干预无效的下肢疼痛患者可能有血管受累。
筛查高危患者: 65 岁以上、男性和有心血管风险因素(糖尿病、吸烟、高血压、血脂异常、肾功能不全或其他部位动脉粥样硬化)的人应进行 PAD 评估。
了解症状模式:
- 跛行: 运动引起的小腿、大腿或臀部疼痛,静止后可缓解。
- 严重缺血: 静止时前足疼痛,抬高肢体后疼痛加剧,伴有 "六P"(疼痛、苍白、无脉、感觉异常、麻痹、极冷),提示血管急症。
- 非典型疼痛: 行走能力下降的模糊不适或烧灼感;临床上较难识别。
进行结构化评估:
- 测量生命体征(双臂血压、心率)。
- 触诊脉搏--这是 PAD 的一个灵敏度临床指标。
- 进行 踝关节肱指数(ABI)测试: ABI < 0.90 提示有 PAD;其数值也表示严重程度(0.5-0.9:跛行,0.2-0.5:静止疼痛,0.0-0.2:组织缺损)。
- 如果静止 ABI 正常但症状持续性,考虑进行运动 ABI(跑步机或足跟抬高)。
考虑混合表现: 患者可能同时患有 下肢动脉疾病神经性状况。
转诊和管理:
- 将无症状或跛行患者转诊至基层医疗机构进行评估。
- 解决可改变的心血管风险因素。
- 将指导下的运动疗法(步行,3次/周,持续≥12周)作为一线治疗。 查看Physiotutors 视频,了解间歇性跛行指南。
- 对运动治疗无效的患者考虑转诊。
附录
附录 1 是免费获取的外周性动脉疾病检测分步指南,可在此处获取。
参考资料
了解筋膜的历史及其各种功能
观看由著名解剖学家卡尔-雅各布斯(Karl Jacobs)主讲的 3x 10 分钟免费系列视频,了解筋膜世界。

