膝关节软骨损伤在 4-6 年间是如何演变的?

导言
半月板损伤经常需要进行手术,关节镜修复或切除是主要的两种选择。 我们从其他研究中了解到,保存半月板对预防骨关节炎有好处。 接受关节镜手术治疗半月板损伤的患者有时会出现软骨损伤。 这项研究对接受半月板手术的患者软骨病变的演变过程和患者的治疗效果感到好奇。
方法
为了研究软骨损伤的演变和患者的治疗效果,研究人员利用前瞻性的丹麦南部膝关节镜队列(KACS)来回答研究问题。 在这项研究中,641 名参与者(平均年龄 49 岁(18-77 岁不等;43% 为女性)从接受关节镜半月板切除术或修复术开始接受随访。
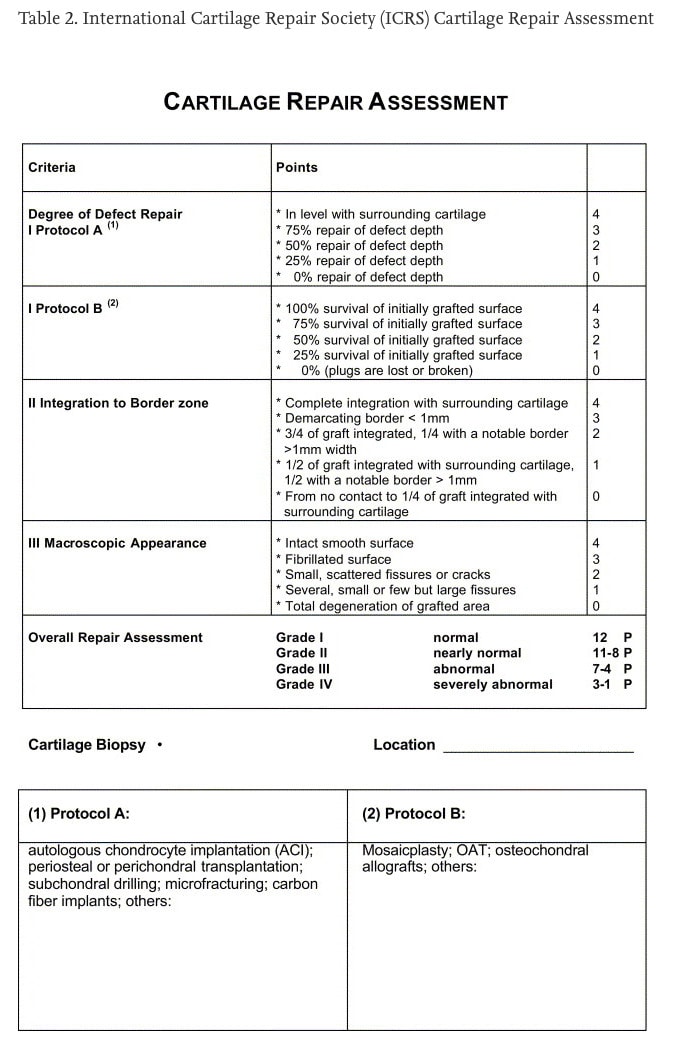
在手术过程中,外科医生使用国际软骨修复学会(ICRS)的评分系统对软骨是否存在病变进行评分。 该评分系统的范围为 0-4,分数越高代表软骨损伤越严重。 软骨损伤位于膝关节的胫股骨内侧、胫股骨外侧和髌股骨部位。 软骨损伤分为四类:
- 无软骨损伤(ICRS < Gr. 2 整个膝关节);
- 孤立性髌股软骨损伤(ICRS ≥ Gr. 仅髌骨股骨室有 2 个);
- 孤立的胫股软骨损伤(ICRS ≥ Gr. 仅胫骨股骨区有 2 个);
- 合并软骨损伤(ICRS ≥ Gr. 髌骨股骨区和胫骨股骨区均为 2)
参与者在术前、术后 3 个月和 12 个月时填写膝关节损伤和骨关节炎结果评分(KOOS),并在术后 4 至 6 年时再次填写。 KOOS 包括 42 个问题和 5 个分量表: 疼痛、症状、日常生活活动 (ADL)、运动和娱乐功能 (Sport/Rec) 以及生活质量 (QoL)。 除日常活动能力分量表外,其他分量表中的所有信息均被计算为总分。 KOOS 分数越高,预示着治疗效果越好。
成果
对 630 名参与者的软骨损伤演变和患者预后进行了跟踪。 其中近一半为女性(44%),平均年龄为 49 岁(SD: 13)岁,体重指数为 27.3(SD: 4.4) kg/m2。 590 名参与者接受了半月板切除术,33 人接受了半月板修复术。 七名参与者(<1%)同时进行了半月板切除和修复手术。
半数样本(55%)的软骨病变可在手术中确定。 最常见的模式是髌股关节和胫股关节软骨联合病变(207 人,33%),其次是孤立的胫股关节软骨病变(119 人,19%)和孤立的髌股关节软骨病变(23 人,4%)。 此时,各组的 KOOS 评分相似。 软骨病变者的基线 KOOS 分数略低,但这一差异仅在髌股关节和胫股关节软骨合并病变的组别中具有统计学意义。
各组在研究期间的变化相似,同样,无软骨缺损组在所有时间点的得分都较高。 软骨无损伤的参与者进步最大,平均提高了 27.4 分(95%CI: 25.0,29.8),平均改善率为 57%。 髌骨股骨和胫骨股骨联合组的基线改善程度相同(57%),但组内变化略低,为 24.4 个点(21.7,27.2)。 孤立髌骨软骨病变组的参与者的治疗效果提高了 21.2(13.0,29.5)分,比基线提高了 48%。 孤立胫骨股骨组在 4-6 年间提高了 22.4 分(18.7 分,26.1 分),与基线相比提高了 49%。 在最后的随访中,与无软骨病变组相比,所有三组软骨病变组的调整后平均 KOOS 评分均明显降低,其中孤立胫骨股骨组的平均 KOOS 评分较低,为-6.8(-11.4,-2.2)分,合并病变组为-7.6(-11.7,-3.6)分,孤立髌骨股骨组为-9.8(-18.5,-1.1)分。 不过,与无病变组相比,这一差异并不具有临床意义,因为据报道,KOOS 的最小临床意义差异至少为 8 到 10 分。
问题与思考
一个有趣的发现是,94% 的参与者进行了半月板切除术,只有 5% 进行了半月板修复术! 这令人惊讶,因为首选方案是尽可能保存半月板。 值得注意的是,这些结果只能用于半月板切除术的参与者。 其次,这项研究对半月板损伤的患者进行了跟踪调查,这些患者既往未接受过手术,也未计划接受前十字韧带或后十字韧带手术。
次要结果包括 KOOS 的各个分量表和患者可接受症状状态 (PASS)。 所有参与者的 KOOS 各分量表均有所改善。

PASS 测定患者对目前膝关节功能的满意度。 如果患者对治疗结果不满意,他们会被问及是否认为治疗失败。 在 630 名参与者中,有 149 人对术后效果不满意。 这意味着几乎每 4 人中就有 1 人在半月板切除术后(以及很小一部分半月板修复术后)报告了不成功的结果。 无软骨损伤组获得满意结果的概率最高(由 PASS 决定)。 其中,满意的概率为 75%,而孤立的髌股关节软骨损伤组为 60%,孤立的胫股关节软骨损伤组为 64%,联合关节软骨损伤组为 65%。 这些成功率较低的结果在统计学上并不显著,但可以说明不同软骨病变患者的疼痛、症状、日常活动能力、参与度和生活质量可能会随着时间的推移而发生变化。 作者报告说,在那些报告对 4-6 年后的治疗结果不满意的人中,认为治疗失败的百分比估计值非常不精确。 作者认为这妨碍了详细的解释,因为他们认为置信区间很宽,因此不精确。 一般来说,从补充数据的表格中可以看出,胫骨股关节软骨损伤和髌骨股关节软骨损伤(合并)的患者治疗失败的概率较高。 令人惊讶的是,报告治疗失败概率最低的不是没有软骨损伤的组别,而是有孤立髌骨损伤的组别。 正如作者所提到的,这可能是由于对结果的解释不够精确。 不过,也有可能是那些被告知膝关节软骨有病变的人参加了更多的活动,以保持膝关节软骨的健康。 也许他们被告知要保持活跃、减肥、进行活动和加强锻炼或活动,从而对他们的软骨健康产生更好的影响。 另一方面,那些被告知没有软骨损伤的人可能较少参与这些生活方式的改变。 不过,本研究没有对此进行研究,但这可能是成功结果或治疗失败差异的一个解释。 髌骨-股骨软骨损伤并同时进行半月板切除术的患者预后可能更好,因为他们没有胫骨-股骨软骨损伤。 也许他们是因半月板损伤而进行的手术,因为这种损伤导致疼痛和功能下降,也许与胫骨软骨损伤组相比,他们在半月板切除术后膝关节功能恢复得更好,而胫骨软骨损伤组在手术后可能会出现后遗症。 孤立髌骨损伤组的样本量非常小(23 人),这可能也影响了研究结果。 值得注意的是,与其他组别相比,合并病变组在基线时的 KOOS 评分在统计学上明显较低。

遗憾的是,我们对这些参与者在 4-6 年的随访过程中的情况一无所知。 这些年他们都做了些什么? 他们是否采取了更健康或更积极的生活方式? 他们是否进行了术后康复? 也许有些是,有些不是,这些都是可能的混杂因素,应在其他研究中加以研究。
跟我说说书呆子的事
这项研究考察了接受半月板手术的患者软骨病变的演变过程和患者的治疗效果。 在基线(手术期间),根据国际软骨修复学会(ICRS)的评分系统报告软骨损伤的程度。 不过,这是一个用于评定软骨修复质量的量表。 不过,这些分数被进一步二分为手术期间是否存在软骨损伤(即基线测量值)。 如果能看到软骨随着时间的推移发生了怎样的变化,以及这是否与患者的治疗效果有关,那将会非常有趣,但这里还没有进行回顾。 当然,他们无法使用同样的程序来对软骨病变的程度进行分类(手术),但核磁共振成像的使用可能会很有趣。 据报道,所使用的评分系统可靠性良好,ICC 为 0.83,因此他们使用了准确的测量工具来对软骨损伤进行分类。
敏感性分析没有改变结论。 在这些分析中,他们研究了 40 岁或 40 岁以上的参与者是否比年轻参与者有其他结果。 或者说,接受切除手术的人与接受半月板修复手术的人之间是否存在差异。
有趣的是,在研究期间,有 26% 的参与者失去了随访机会。 由于参与随访测量的唯一要求是填写患者报告问卷,因此这一比例在样本中很大,可能会受到质疑。 如何解释如此众多的人在只需付出很少努力的情况下就决定不再参与? 他们对研究结果的不满意程度是否高于那些继续参与研究的人? 遗憾的是,这一点仍不清楚。 还有一点我不清楚的是,为什么要将 KOOS ADL 子量表限制在 KOOS 总分中。
带回家的信息
这项研究的重要结论是,在 4-6 年的随访过程中,所有参与者的 KOOS 分量表都有所改善。 即使是那些在手术中发现软骨损伤的患者,也有望在疼痛和膝关节症状、参与体育和娱乐活动、日常生活功能和生活质量方面得到改善。 对于这些软骨缺损的患者,我们不应该感到非常悲观。 是的,与没有软骨损伤的人相比,他们的得分可能略低,但这些差异并不显著。 因此,对于手术期间有软骨病变记录的患者来说,软骨病变的演变和半月板手术后患者的预后都是良好的。
参考资料
其他参考资料
机动弹药和四边形弹药在森林伙伴关系中的作用
观看此片 免费的 2 部分视频讲座 由膝关节疼痛专家提供 克莱尔-罗伯逊 他剖析了有关该主题的文献,以及如何 影响临床实践.