神经损伤后的集中性疼痛:最近发表的一篇系统综述的诊断启示

导言
外周性神经损伤常见于外科手术、长期机械性压迫或先天性损伤,可能导致神经性疼痛的发生。 神经损伤的严重程度和类型可采用 Seddon-Sunderland-Mackinnon 框架进行分类。 神经瘫痪的特点是一过性神经功能障碍,无结构性损伤,通常在数周至数月内缓解。 轴突撕裂包括轴突断裂,但结缔组织框架得以保留,从而使潜在的神经再生成为可能。 神经瘫痪代表神经完全横断,所有神经结构遭到破坏,通常需要手术干预才能康复。 与压迫相关的神经损伤可从轻度脱髓鞘到完全的结构破坏,每种严重程度对中枢性疼痛的机理发展都有不同的影响。
外周性神经损伤后,由于中枢疼痛处理的改变,可能会出现伤害性疼痛。 在这种情况下,仅关注外周性组织愈合的临床方法可能是不够的。 因此,制定可靠、有效性的诊断标准对于准确识别 神经损伤后的中枢性疼痛并指导适当的治疗至关重要。 本系统综述旨在通过综合有关神经损伤后中枢性疼痛的临床特征和诊断标准的现有证据,填补这一空白。 神经损伤后中枢性疼痛的现有证据。.
方法
本系统综述遵守了系统综述和荟萃分析的 PRISMA 指南。 考虑纳入评估外周性中枢神经损伤后疼痛敏化诊断方法的研究文章。
排除标准:
- 用英语以外的语言发表的文章
- 涉及儿科人群(<18 岁)的研究
- 全文不可用的文章
- 动物研究
- 只关注治疗结果而不关注诊断结果的研究
- 注意事项
- 针对持续时间少于三个月的急性疼痛的研究
根据标题和摘要对文章进行筛查。 使用标准化表格提取数据,包括疼痛集中化的定义、建议的诊断标准或临床特征、评估方法和诊断测试、研究的患者人群、临床体征和症状以及用于诊断的量化指标。
偏倚风险使用有效性工具进行独立评估。 非随机研究采用非随机研究方法指数(MINORS)。 病例系列和病例报告的质量采用乔安娜-布里格斯研究所(JBI)的关键评估工具进行评估。 系统性综述采用系统性综述偏倚风险(ROBIS)工具进行评估,叙述性综述则采用叙述性综述文章评估量表(SANRA)进行评估。
成果
共纳入 28 篇文章,涉及 6,189 名患者。 这些研究包括 2 篇系统综述、4 篇叙述性综述、1 篇病例系列、1 篇病例报告、5 篇横断面研究和 15 篇队列研究(图 1)。 七项研究侧重于腕管综合征或手术后或截肢后相关疼痛,三项研究涉及复杂区域疼痛综合征。 其余研究调查了一系列状况,包括神经根病、创伤性或先天性外周性神经损伤以及其他慢性的疼痛综合征。
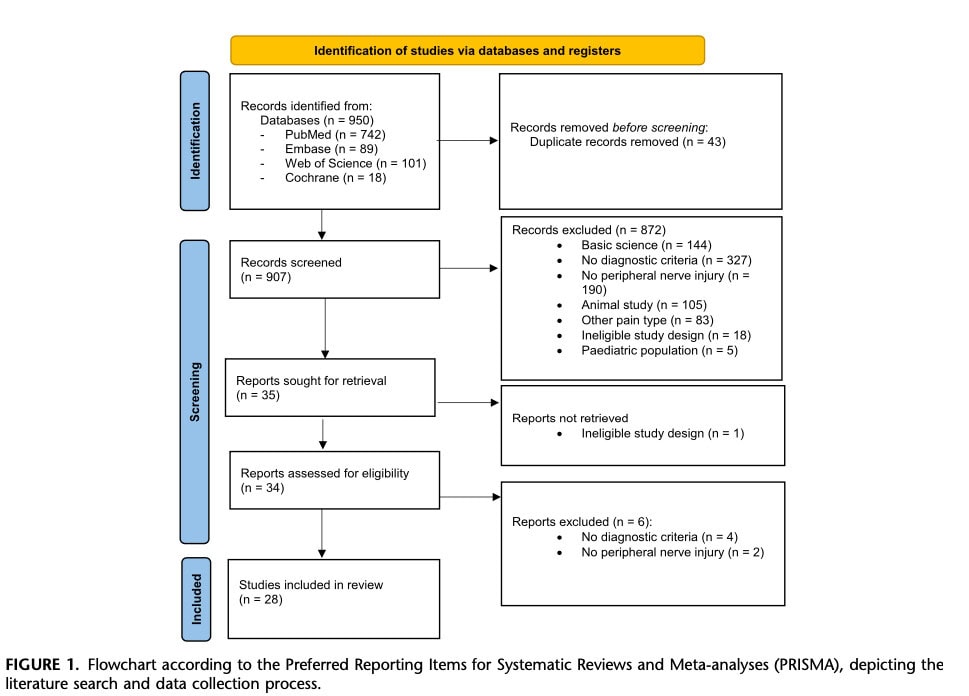
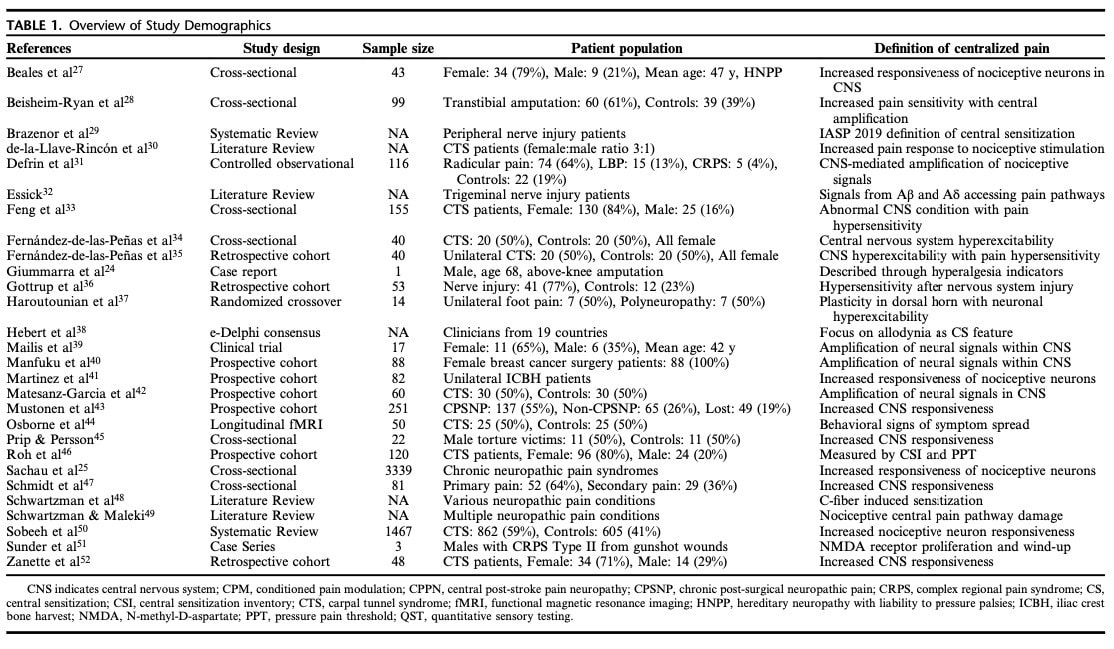
通过各种偏倚风险评估工具确定的大多数方法学局限性反映了缺乏前瞻性样本量计算和盲法程序。 各项研究对神经损伤后中枢性疼痛的不同机制进行了描述;但是,所有研究都依赖于一个大致相似的概念框架,即中枢神经系统内痛觉神经元的反应性增加。 表 1 提供了各项研究中使用的中枢疼痛定义的其他详细信息。
患者病史和体检
临床病史和体检成为诊断的关键要素。 出现超出预期神经或皮区分布的广泛性疼痛一直与中枢性疼痛有关,特别是在腕管综合症中,这种疼痛模式可能预示着中枢敏化。 在根性疼痛患者中,经常观察到腿部异感(60.8%),而在轴性腰痛患者中则少见(13.3%)。 感觉测试,尤其是轻触和热感觉评估,被确定为检测神经损伤后集中性疼痛特征的重要临床检查方法。
临床测试
定量感觉测试(QST)成为评估中枢疼痛的主要工具。 一项评估压力疼痛阈值(PPT)、条件疼痛调制(CPM)和时间总和(TS)的研究报告称,这些客观指标与中枢敏化的主观指标并不一致。 而另一项研究则认为,QST、CPM 和中枢敏化量表是互补的工具,三者结合后可对中枢敏化进行更全面的评估。 针刺测试期间增强的颞叶总和被确定为中枢敏化的一个潜在指标。 此外,一项使用德国神经性疼痛研究网络 QST 方案的研究发现,69% 的慢性原发性和继发性疼痛患者都有痛觉过敏的临床证据。
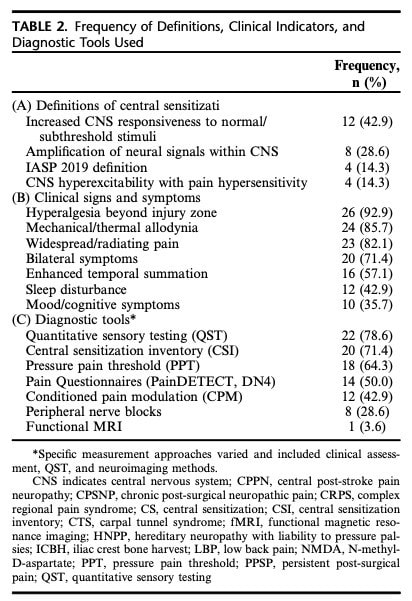
问卷调查
疼痛焦虑量表 中枢敏化量表(CSI) 疼痛焦虑量表(PainDETECT)是最常用的问卷,通常与其他患者报告结果量表一起使用,如疼痛焦虑量表(Pain Catastrophizing Scale)。 疼痛灾难化量表。 PainDETECT是另一种广泛使用的问卷,而DN4问卷通常用于评估神经性疼痛。
干预措施
28 项研究中有 9 项报告了介入诊断方法。 这些研究主要涉及药物或神经阻滞,以区分外周性和中枢性疼痛机制。 氯胺酮增强交感神经阻滞和外周性神经阻滞与快速、大量的疼痛缓解有关,这表明外周性神经阻滞对症状的影响。 氨甲蝶呤钠可选择性减轻异感症,但不影响深部疼痛,有助于区分中枢和外周性机制。 只有一项研究使用了成像诊断方法:纵向 fMRI 发现腕管综合症患者的体感连接异常,术后既有持续性变化,也有可逆性变化。

问题与思考
目前的诊断工具(包括成像技术)只能间接测量中枢性疼痛。 这就提出了一个问题,即中枢性疼痛是一个定义明确的生物学实体,还是主要是一种临床结构。 许多评估依赖于观察或自我报告的测量方法,如中枢敏化量表(CSI),它可能会在更大程度上捕捉到焦虑或已知疼痛驱动因素等心理因素。
因此,这些工具直接评估痛觉机制的能力可能有限。 因此,这些工具直接评估伤害性疼痛机制的能力可能有限。
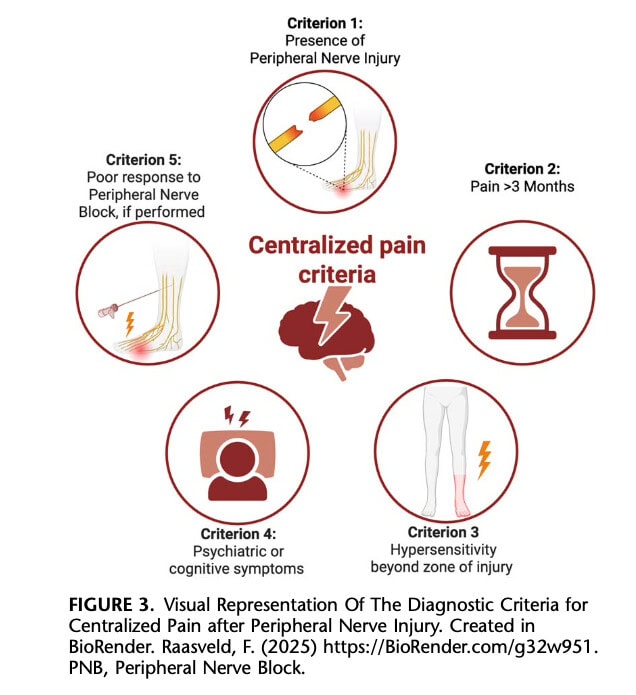
功能性磁共振成像(fMRI)等先进技术为了解中枢疼痛处理过程的改变提供了前景广阔的视角,但在临床实践中尚未得到常规应用。 外周性神经阻滞等介入诊断方法可提供有关疼痛机制的更多信息,因为缺乏反应或部分反应可能提示中枢介导的疼痛过程。 据推测,外周性和中枢神经系统内的神经可塑性变化是持续性疼痛的基础,其特点是敏感度升高和疼痛促进作用增强。 可在床边直接评估的颞叶总和等临床现象可能反映了这些敏化过程。 在分子水平上,神经递质和介质(如 P 物质和神经生长因子)被认为有助于加强外周性和中枢性疼痛通路。 图 3 总结了外周性神经损伤后中枢敏化的拟议诊断标准。
跟我说说书呆子的事
纳入研究中对中枢敏化的定义存在很大差异。 这种概念上的不一致很可能会带来偏差,导致高度异质性并降低研究结果的整体可靠性。 使用限制性更强的纳入标准和更严格的排除标准可能有助于限制这种异质性。 此外,还可以利用亚组分析、灵敏度分析或变异性描述性指标等统计方法进一步量化或探讨异质性。
另一个方法学问题与证据水平如何影响作者的结论有关。 研究既有病例报告,也有系统综述,但仍不清楚在综合结果时如何权衡这些不同程度的证据。 有些结论可能反映了作者的主观选择,而不是一个系统、透明的决策过程。
鉴于本综述的探索性质以及该领域高质量数据的稀缺性,标准的荟萃分析技术并不可行。 尽管如此,结构化亚组分析--根据中枢敏化的定义、基础病理学或研究设计对研究进行分层--将为评估和报告异质性提供更系统的方法。
带回的信息
- 外周性神经损伤后,超出预期皮区或神经分布范围的持续性疼痛应引起对中枢性疼痛机制的怀疑。
- 详尽的病史和体检是关键的诊断步骤。 广泛性疼痛、异感症、光触觉或热感觉改变以及颞叶总和增强是中枢敏化的关键临床信号。
- CSI、PainDETECT、DN4 和灾难化量表等问卷可提供有用的背景信息,但不应被解释为独立的诊断工具。 它们捕捉的是症状负担和疼痛驱动因素,而不是直接的伤害性疼痛机制。
- 定量感官测试可以提供帮助,但不是决定性的。 QST、CPM、PPT 和颞叶总和可提供有价值的客观见解,但它们并不总是与患者报告的指标相一致。 多模态评估方法至关重要。
- 治疗反应是诊断信息。 对外周性干预措施(如神经滑动、局部组织加载)反应有限或无反应,可能提示存在中枢介导的疼痛成分,应促使临床推理发生转变。
- 外周性和中枢神经系统的神经可塑性变化--由时间累加和神经递质激活等机制驱动--支撑着真正的、可测量的疼痛放大。
- 当怀疑有中枢性疼痛时,管理范围应超出外周性组织愈合,包括疼痛教育、分级暴露、感觉调节和针对整个神经系统的策略。
收听 Physiotutor播客,获取更多有关中枢敏化的信息。
参考资料
营养如何成为中枢敏化的关键因素 - 视频讲座
观看此片 免费视频讲座 关于营养与中枢敏感性,由 欧洲第一慢性疼痛研究专家乔-奈斯(Jo Nijs)。 患者应避免食用哪些食物可能会让你大吃一惊!

