更好地了解肩袖相关疼痛: 理疗师评估指南

导言
旋转肩袖相关疼痛(RCRSP)在物理治疗实践中极为常见。 以往,论文主要依赖于 "肩峰下撞击综合征 "等术语,并侧重于通过特异性矫形测试来确定问题所在。 然而,最近的研究对这些传统观点的有效性提出了质疑,因为许多无症状者的肩袖也存在结构异常,而且旨在 "修复 "撞击的手术并没有持续显示出比锻炼或甚至安慰剂手术更好的结果。 这给我们留下了一个至关重要的问题: 如何 我们应该我们应该如何评估和理解肩袖相关疼痛? 两项重要的德尔菲研究提出,应转向关注肩膀运动范围(ROM)和阻力运动 (利特尔伍德等人 2019和Requejo-Salinas et al. 2022). 我们知道,肩袖相关疼痛常伴有活动受限和无力,但究竟是 受损程度损害以及它们的含义仍存在争议。 此外,有新证据表明,三角肌区域的疼痛模式可能是一个关键指标,而肌筋膜触发点(TRPs)可能是诱因。 然而,专门绘制肩袖相关疼痛图的可靠数据还很缺乏,它如何影响关节活动度、力量、疼痛,仍是一个未知数。 因此,这项研究的关键在于比较肩袖相关疼痛患者和非肩袖相关疼痛患者的 ROM、力量、疼痛模式和 TrPs,旨在让人们更好地了解肩袖相关疼痛。
方法
本研究采用横断面单盲设计,纳入了一家西班牙医院肩袖相关疼痛候诊名单中的患者。 肩袖相关疼痛患者为受影响至少 3 个月的成年人,他们由骨科医生或康复医生通过临床检查和影像学检查结果确诊。 肩袖相关疼痛患者与无疼痛的健康控制组在年龄、性别和优势臂变量方面进行了配对。
西班牙文版 肩痛及受限残疾指数 (SPADI) 在评估当天填写,以描述肩袖相关疼痛组的疼痛特征。 VAS 量表用于描述最近一周内静止时和运动时的疼痛强度。
在进行体检之前,先进行了标准化的热身运动,让肩膀为临床测试做好准备。 临床测试包括以下内容
运动范围 (ROM)使用数字倾斜仪进行评估:
- 以坐姿激活肩膀屈曲和肩胛骨运动
- 仰卧时测量外展 0°、45° 和 90°时的被动内旋和外旋 ROM。
- 被动水平内收 ROM 根据以下标准进行评估 泰勒等人 (1999). 受试者侧卧在基座上,与边缘保持肱骨长度,膝关节和髋关节弯曲 90°,完全接触桌面,髋臼垂直,未接受测试的手臂放在头,头部下方,保持脊柱垂直。 内侧上髁有标记。 测试者被动地将肱骨外展至 90°,旋转为零,稳定肩胛骨后缩。 然后轻轻地将肱骨水平内收,直到运动停止或出现肱骨旋转,这表明后组织柔韧性结束。 将 60 厘米长的木匠方尺垂直于桌面放置在标记的上髁旁边,记录员标记上髁下缘水平。 正方形底部到指标的距离以厘米为单位,距离越大表示柔韧性越差,距离越短表示柔韧性越好。
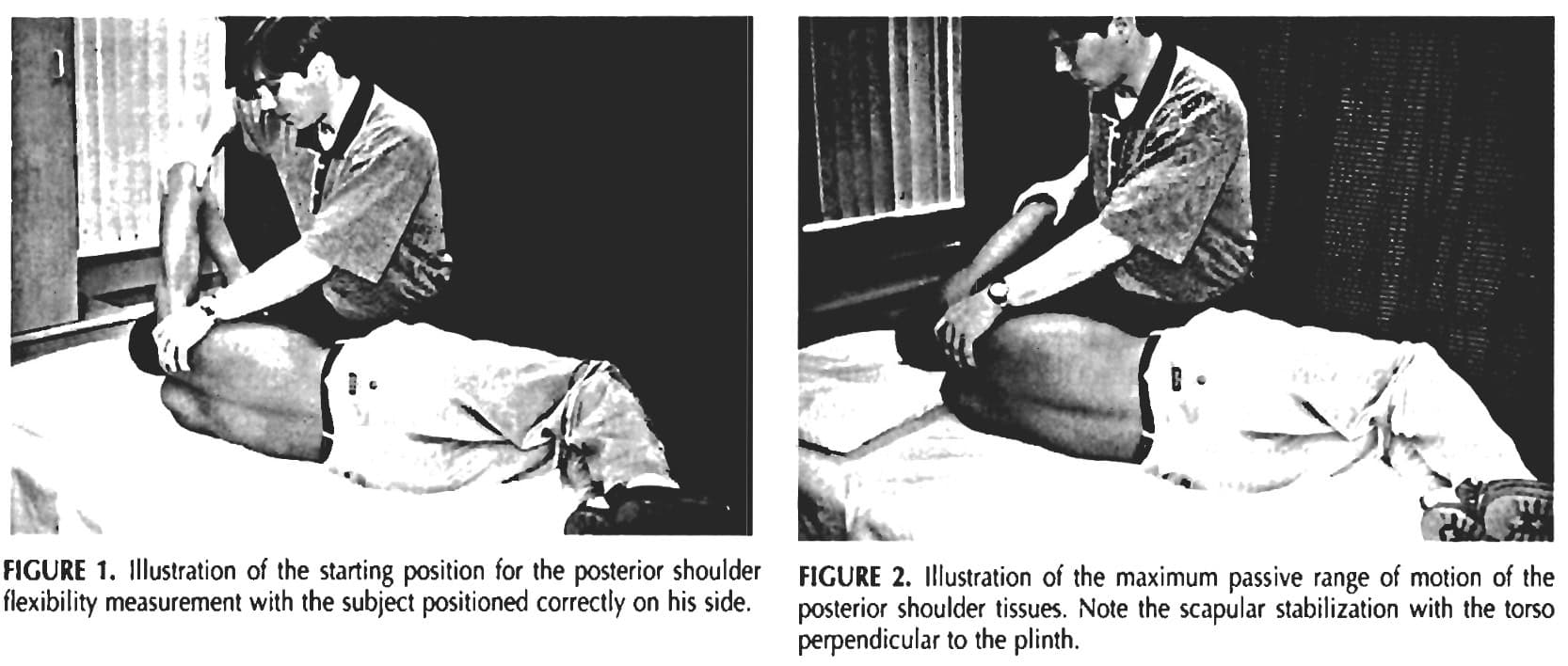
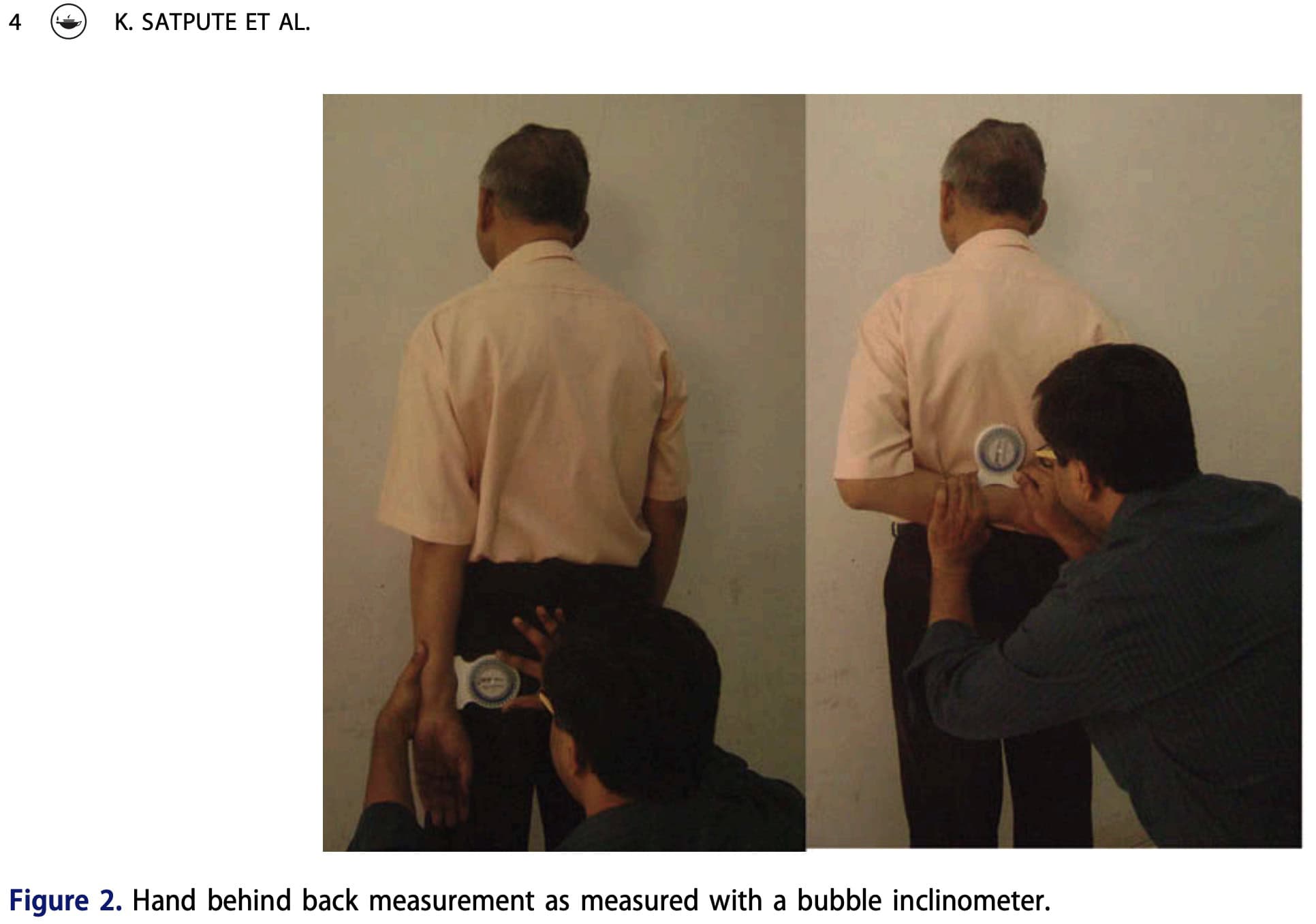
- 激活手背在身后(HBB)的姿势是根据以下标准测量的 Satpute 等人 (2016). 站立时,参与者将手沿脊柱尽可能高地伸向背后,保持手背贴在躯干上,避免肩膀或脊柱运动。 测量了他们拇指的最高点。 桡骨上的气泡倾斜仪确定运动量,运动到疼痛或最大伸展量时结束。 手肘屈曲零度等于不运动,而屈曲越大则表示运动幅度越大。
力量使用手持式测力计进行等长收缩测量。 测量的姿势与各自的 ROM 评估相同。 然而,内旋和外旋的力量只在 0°和 90°时测量。 使用 "做 "测试测量 3 次 5 秒钟重复的平均值,直到因疼痛或无力而受限。 3 次重复之间有 10 秒钟的静止时间,两次姿势之间保持 3 分钟的静止时间。
疼痛绘图肩袖相关疼痛患者在电子三维图表上绘制了 4 种不同视角的疼痛图。 他们的整个疼痛部位都被突出显示并着色。
触发点评估的依据是:(1) 骨骼肌中是否存在可触诊到的压痛带;(2) 压痛带内是否存在过度刺激的压痛点;(3) 触诊压痛带时引起的局部抽搐反应;(4) 是否存在因触发点压痛而引起的移行疼痛。 触发点被分为以下几类 激活型根据施压是否复制了受试者的疼痛症状(局部和转归)且受试者能够识别疼痛,将触发点分为活动型触发点和潜伏型触发点 潜伏如果按压会引起局部疼痛和转归疼痛,但不会引起受试者所识别的症状,则被归类为活动型触发点。 对以下肌肉进行了评估:
- 斜方肌上部
- 冈上肌
- 冈下
- 小特尔
- 前三角肌
- 三角肌侧面
所有变量均采用独立 t 检验进行组间比较,并用 Cohen's d 评估效应大小。 通过皮尔逊相关性检验分析变量之间的关系,并使用多元反向线性回归模型确定肩部力量对 ROM 变异的预测能力,重点关注肩屈曲、肩胛骨和 HBB ROM。
成果
两组共有 72 名参与者,人数相等。 肩袖相关疼痛症状的激活时间中位数为 42 个月(IQR: 24-60 个月)。 在体重指数方面,各组在基线时存在明显差异。
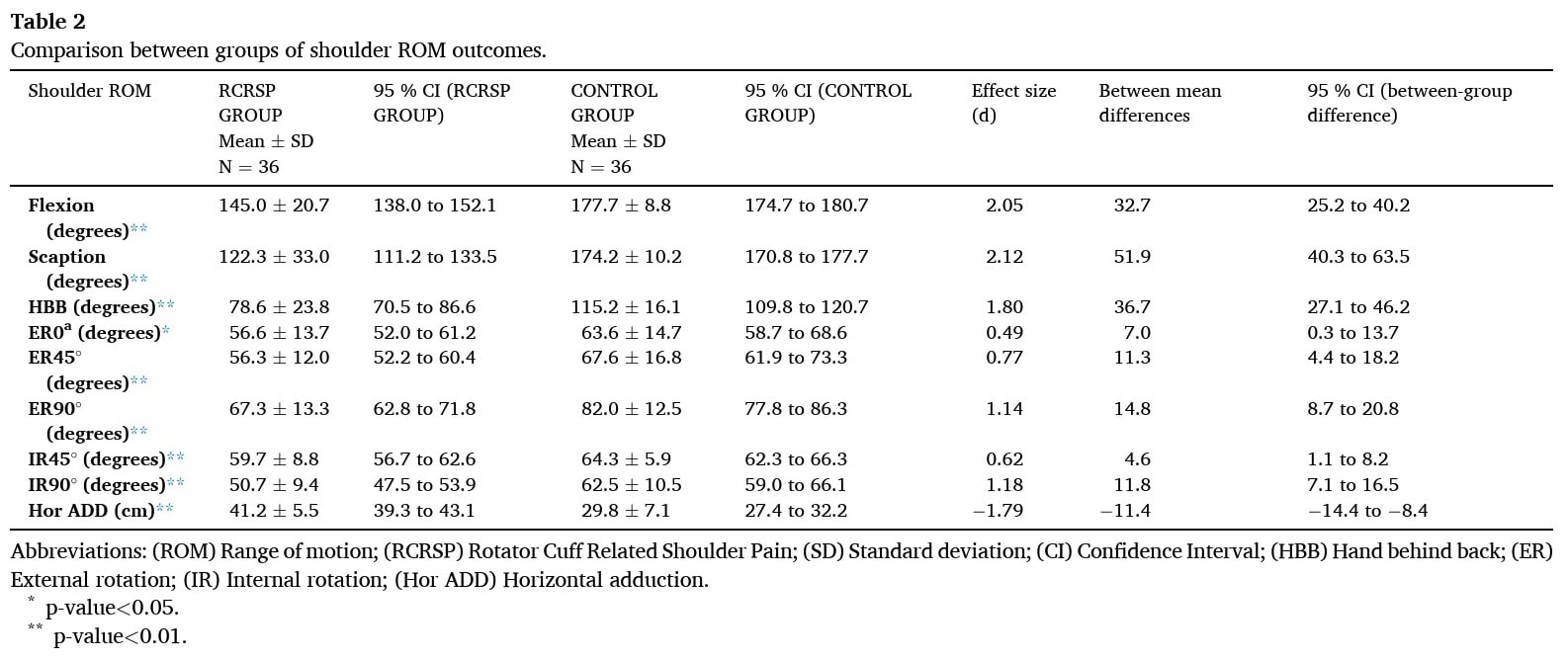
与其他组相比,RCRSP 组在多个主动和被动运动中的肩袖相关疼痛程度明显较小,包括主动屈曲、肩胛骨和 HBB;外展 90°时的被动外旋和内旋;以及被动水平内收,且影响大小均较大。 在外展 45° 时,RCRSP 组的被动外旋和内旋也明显较小,效应大小为中等。 在外展 0° 时,被动外旋的差异明显,但影响程度较小"。
在肩关节外展 0°和 90°以及屈曲时,内旋和外旋力量存在显著差异,且效应大小较大。
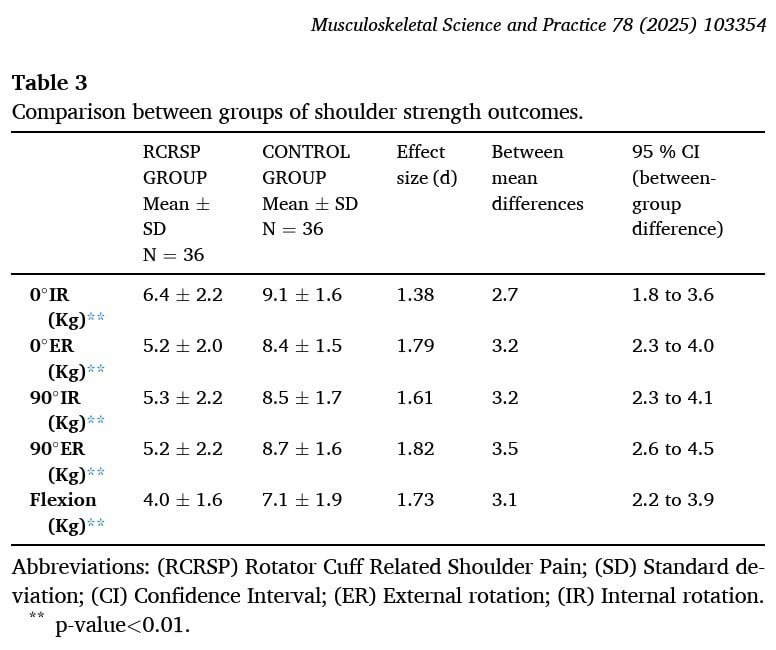
肩袖相关疼痛患者的触发点平均为 2.56 个。 他们平均有 1.69 块肌肉存在激活触发点,0.86 块肌肉存在潜伏触发点。 控制组只有潜伏触发点。 另外,肩袖相关疼痛患者组中有触发点的肌肉总数明显较多,但两组间潜伏触发点的数量没有差异。
最流行的患病率触发点位于冈下肌、三角肌前部和三角肌中部。
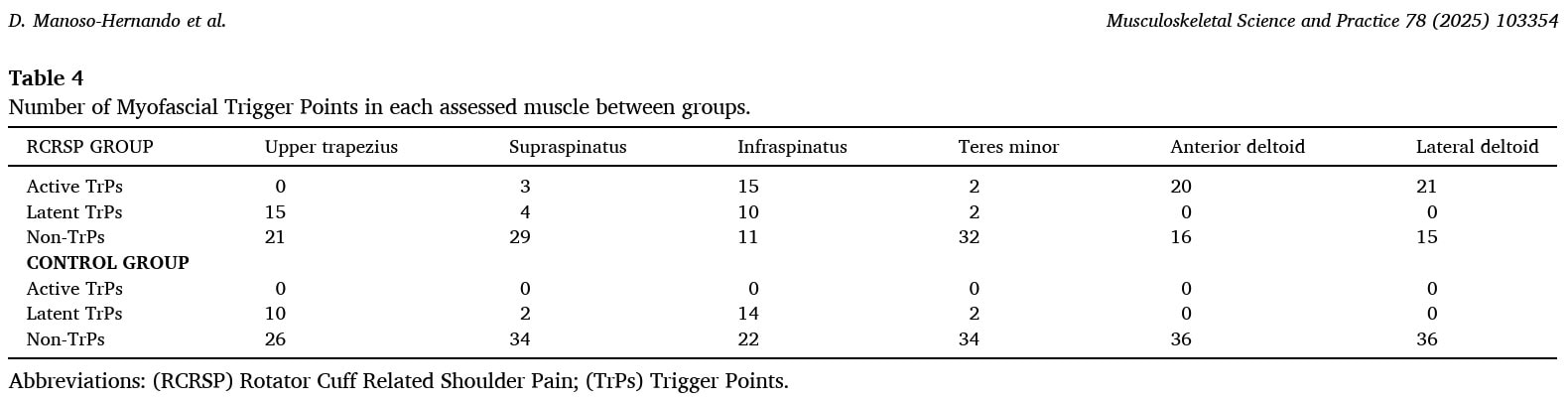
肩袖相关疼痛组的疼痛频率图显示了以下疼痛分布。
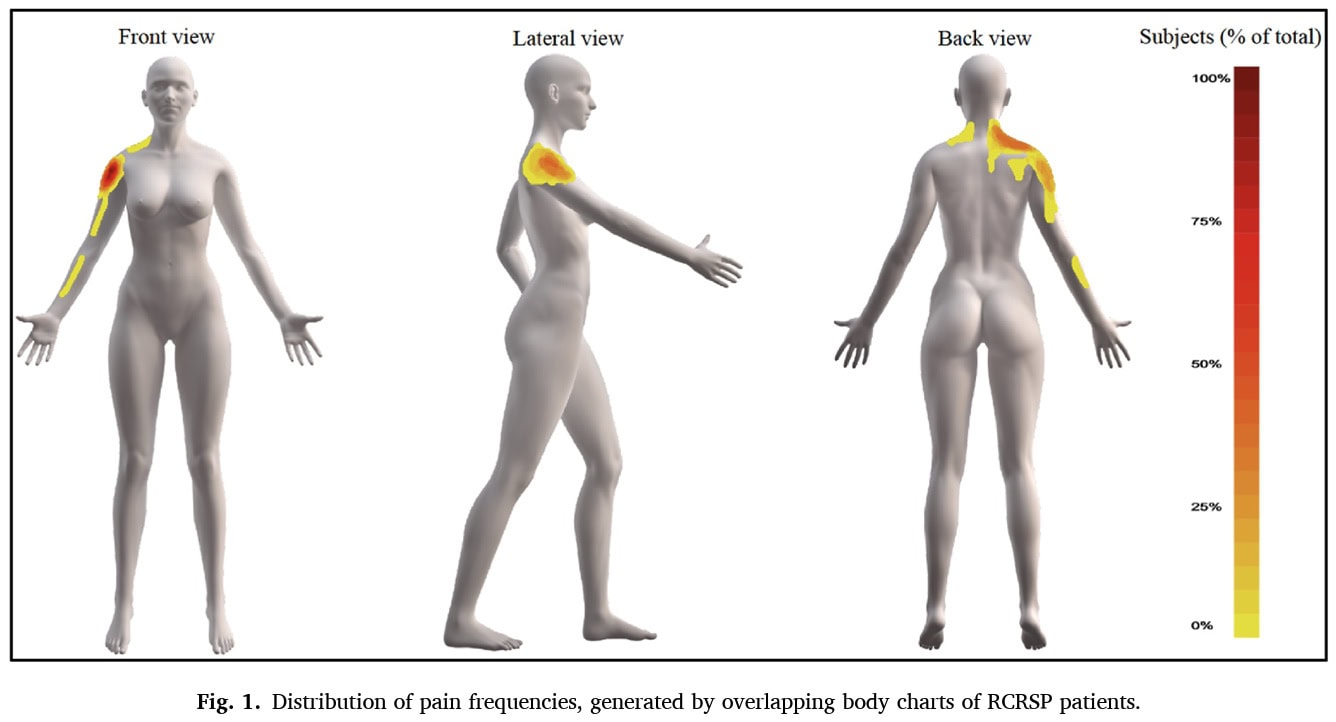
回归分析表明,90° 时的外旋力量对肩关节主动屈曲 ROM 和主动 HBB ROM 有显著的预测作用,而 90° 时的内旋力量对肩关节外展 ROM 有显著的预测作用(文中提到的是肩胛骨而不是外展)。
问题与思考
这乍看起来可能是件小事,但如果肩袖相关疼痛患者在检查后 48 小时内未服用任何镇痛药物或非甾体抗炎药,则会被纳入检查范围。 在临床试验中,你经常会遇到这样的病人,他们在咨询你之前已经服用过疼痛药物,或者在症状发作时接受过镇痛药物试验,但没有接受过咨询或建议改变活动方式等。 我们还应该注意到,这一人群的疼痛时间相对较长,因为症状激活时间的中位数为 42 个月,从 24 个月到 60 个月不等。 也就是 2 到 5 年! 通常会根据疼痛是慢性的还是急性的来适应疼痛药物。 这些因素没有被考虑在内,因此,为了将评估推荐推广到您的实践中,您可以考虑在就诊前联系患者,讨论在就诊前 48 小时不服用疼痛药物的可能性。
这项研究并没有一套处理外展 90 度力量测试时疼痛的特异性步骤。 然而,他们在运动范围测试中处理疼痛的方式表明,他们知道疼痛可能会阻止一个人充分运动。 因此,我们可以猜测,如果肩袖相关疼痛患者在力量试验中因为疼痛而无法进入或保持 90 度外展姿势,那么测量结果就会显示出这种困难。
要知道,为了将这些结果转化为您的工作领域,患有其他肩部状况(盂肱关节不稳定/脱位事件、病史中有肩部手术、肩周炎、严重关节炎、关节功能障碍)、颈椎病、全身性疾病(如糖尿病)和神经系统疾病的患者被排除在外。 没有具体说明如何排除肩周炎,考虑到这些患者症状的长期性,这一点似乎很重要。 尽管如此,通过研究表格,我们发现 ROM 限制与肩周炎患者的 ROM 限制并不直接一致,尽管肩周炎也会随着时间的推移而得到改善。
跟我说说书呆子的事
没有提及影像学检查结果,而影像学检查结果是确定肩袖相关疼痛诊断所必需的。 是否存在不同的肩袖相关疼痛实体(如更多与滑囊相关或更多与撕裂相关),以及不同潜在实体的力量评估和 ROM 结果是否存在差异? 因此,分析中没有考虑这些不同的临床实体。 虽然没有必要进行影像学检查,但如果能了解更多用于诊断状况的影像学特征,会对我们有所启发。
参与者是从医院候诊名单中挑选出来的,这可能会限制对您在实践中所见病人的推广性。 不过,他们没有被列入手术候补名单。 虽然排除了多种其他状况,但作者承认,神经性疼痛患者也可能被包括在内,因为没有对此进行筛查。
横断面设计限制了因果关联的得出,因为数据是从一个特异性时刻收集的。 不过,它可以告诉我们哪些变量是相互关联的,在本例中就是 ROM 和力量,但我们无法推导出这些变量之间的关联方向。 此外,许多混杂变量也会影响相关性。 就比如说,某个运动过程中的疼痛可能会影响到运动能力和力量,但可能不止这些,尤其是我们知道只评估了 3 个预测变量。 另一个相关发现是各组之间体重指数的基线差异,这也可能会混淆效果。
疼痛测量的是过去一周的平均值,这可能会受到回忆偏差的影响。 此外,等长收缩力量虽然具有征兆性,但并不能完全代表真正的功能。 观察到的无力现象可能是由疼痛、恐惧、关节肌肉抑制等引起的。 触发点由一名经验丰富的评估员进行评估,但尽管如此,这仍然是主观的。 这些是真正的触发点,还是这些肌肉存在一些防护措施,因压力疼痛阈值降低而导致疼痛?
带回的信息
肩膀外展 90° 时的外旋力量是预测一个人手臂向前抬起多远的重要指标。 在该特异性角度外旋能力较强的人,其肩膀屈曲 ROM 往往较好。 同样、 肩膀外展 90 度时的内旋力量是预测一个人将手臂向一侧抬起多远的重要指标。 该角度下更强的内旋意味着更好的肩胛骨旋转。 肩膀外展90度时的外旋力量在很大程度上解释了 HBB ROM 的变化。 换句话说,一个人背后能伸多远,很大程度上与他在该角度的外旋力量有关。 这些发现有助于更好地了解肩袖相关疼痛,并根据已发现的损害有效地进行治疗。
参考资料
两个神话破灭和 3 个免费知识炸弹
大学不告诉你的事情 肩撞击综合征和肩胛运动障碍的相关知识,以及如何 大幅提升你的肩上游戏水平 无需支付一分钱!

