深入了解中风患者的运动控制: 强直性拉伸反射阈值和 μ 对痉挛和上肢康复的临床启示

导言
脑卒中通常会导致持续性的上肢(UL)感觉运动损害,传统的康复治疗效果有限,部分原因是没有充分针对潜在的运动控制损害。 目前的临床测量往往无法捕捉损害的细微变化,这凸显了对更客观的卒中后痉挛生物标志物的需求。
为了使临床实践立足于神经生理学理论,我们将在本综述中分析两种相互竞争的运动控制框架及其对中风康复的影响。
计算方法--该理论将运动控制比作机器人系统,大脑通过内部模型预先计算出精确的运动指令(如关节角度、肌肉力量)。 它假定神经系统可以反向计算出产生所需运动所需的准确神经输入。 然而,这种方法与基本的生物学现实相冲突。 运动神经元的工作原理是阈值原则--要么激活,要么不激活,因此无法精确地逆向设计等长收缩等动作的指令,也无法进行可能不会触发肌电图活动的运动。 此外,该模型也无法解释运动如何无缝适应现实世界中的不可预测性,例如抓住坠落的物体。
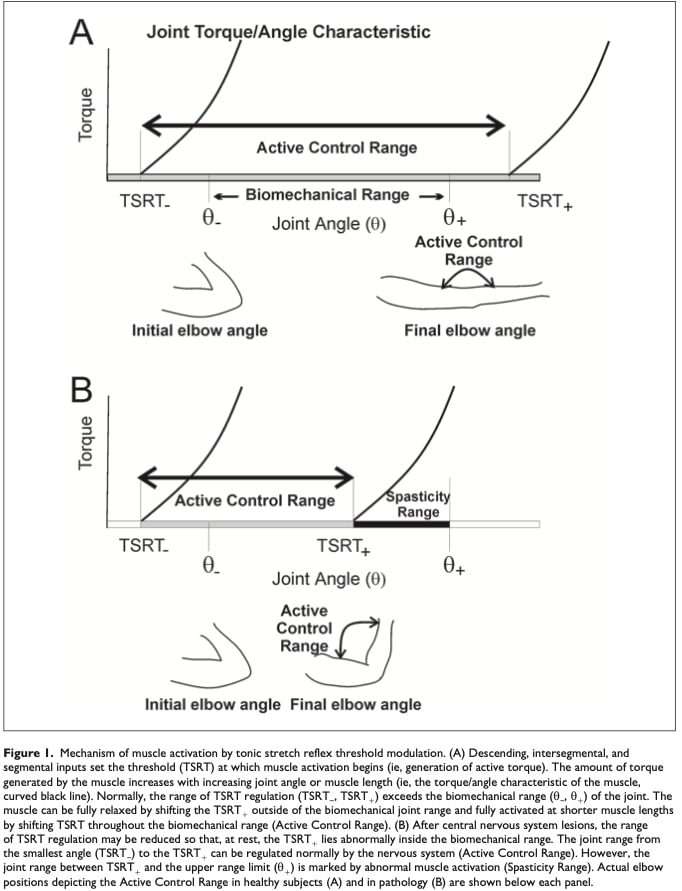
参照控制理论(RCT) - RCT 通过提出一种根本不同的策略来解决计算上的局限性:神经系统不是计算特定的指令,而是通过调整肌肉的激活阈值 (λ)来控制运动。 将 λ 想象成肌肉的恒温器设定值--就像当室温低于阈值时加热器会打开一样,肌肉只有在拉伸超过其 λ 时才会激活(例如,肱二头肌在屈曲 90° 时激活)。 这些阈值动态地决定了肌肉如何对环境互动做出反应,其中强直拉伸
反射阈值(TSRT)可通过关节角度进行临床测量,是这一控制系统的直接标志。 中风后,阈值调节损害表现为痉挛(当 λ 被 "卡 "在长肌肉长度时,导致痉挛)或无力(当 λ 无法转移到短肌肉长度时)。 最重要的是,激活控制解释了为什么在患者完整的 "激活控制区"(避开痉挛阈值)内进行训练可以改善运动学(Levin,2023 年):它使治疗与神经系统与生俱来的基于阈值的逻辑相一致。
请参阅图 1,了解 TSRT 基于阈值的机制示意图及其对痉挛评估的临床意义。
研究目标 调查急性/慢性的中风患者的 TSRT/μ 和临床 UL 痉挛/运动功能评分之间的关系,测试这些测量指标是否能更好地反映感觉运动障碍,并提供中风后的痉挛生物标志物。
方法
该研究分析了从八项研究中收集到的生理学和临床测量数据。 生理学测量包括强直性拉伸反射阈值(TSRT)角度和μ(速度灵敏度),临床评估包括针对痉挛的改良阿什沃斯量表(MAS)和针对运动损害的福格尔-迈耶上肢评估(FMA-UE)。
三项研究对每位参与者进行了多次评估(≥3 次前/后评估)。 另有两项研究对每位参与者进行了两次评估(前/后),另外三项研究只进行了一次评估。
主题
研究对象包括年龄在 18 至 80 岁之间、任一半球缺血性或出血性中风并导致手臂轻瘫(切多克-麦克马斯特手臂量表评分 2- 6/7)的患者。 符合条件的参与者可自愿屈肘或伸肘至少 30°,并表现出肘屈肌被动拉伸阻力增大(修正阿什沃斯量表 > 1)。 大多数参与者(六项研究)处于中风的慢性期(中风后 6 个月)。 每项研究都收集了人口统计学数据(即年龄、性别、中风慢性的程度、类型和损伤位置/侧),见表 1。
测量方法
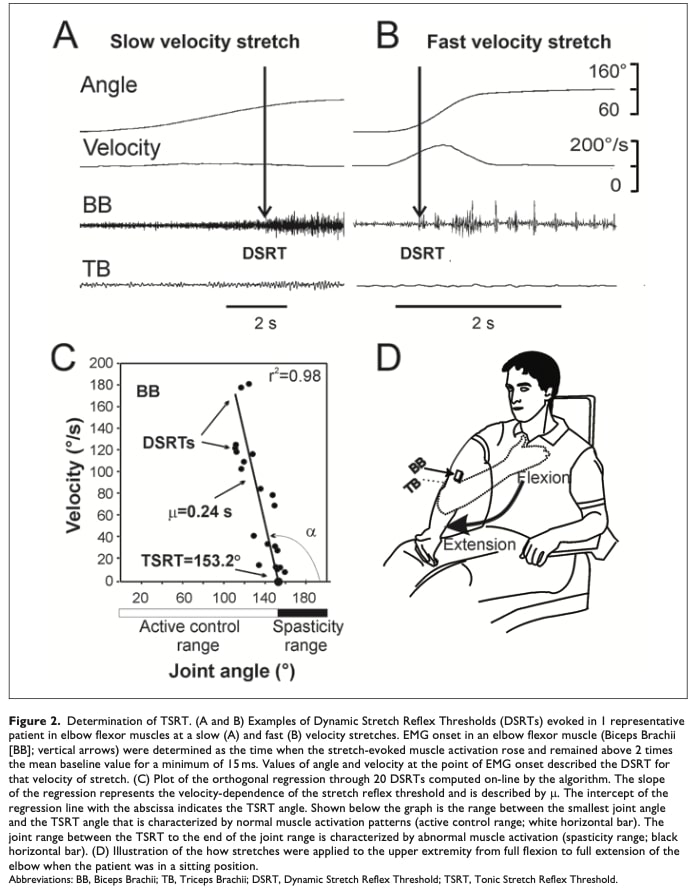
这些研究使用蒙特利尔痉挛测量法(MSM)测量痉挛程度,该测量法将肱二头肌和肱三头肌上的肌电图传感器与电动量角器相结合,以跟踪手肘运动。 参与者的手臂以不同速度被动拉伸,同时记录肌肉反应。 这种方法可以计算中风后两个关键的痉挛生物标志物:强直性拉伸反射阈值(TSRT)和速度灵敏度(μ)。
关键指标解释
TSRT(强直性拉伸反射阈值)
TSRT 以度为单位,表示肌肉在不施加任何运动速度的情况下开始阻力拉伸的关节角度(在手肘处)。 对于中风患者,异常的 TSRT 值反映了运动控制受损。 较高的 TSRT 指标值表明痉挛性增加(反射过度活跃),而较低的指标值则表明关节活动范围减小,出现异常的肌肉激活。
μ(速度灵敏度)
μ 值以秒为单位。 这一指标表明,拉伸速度的增加如何影响肌肉反射激活的阈值,也就是说,更快的拉伸如何导致更早的反射反应(在更小的关节角度)。 较低的μ值表明拉伸反射兴奋性降低,这意味着神经系统能够更好地适应不同的运动速度。 这是痉挛减轻的迹象。
DSRT(动态拉伸反射阈值)
这些是在特异性拉伸速度下测得的实际反射阈值。 通过测试多种速度并绘制 DSRT,研究人员可以确定 TSRT(趋势线与零速度的交叉点)和 μ(趋势线的斜率)。
可靠性和临床意义
MSM 系统在 TSRT 测量中表现出很高的可靠性,在不同的测试人员和测试过程中显示出一致性。 有临床意义的改善相当于 TSRT 变化 6.8°-11.2°。 虽然较高的 TSRT 角度和较低的μ 值通常预示着康复后痉挛的减轻和运动功能的改善,但目前仍未获得有关μ 的全面可靠性数据。
临床措施
评估运动功能和痉挛时使用了两种常用工具。 改良阿什沃斯量表(MAS)评定肌肉对拉伸的阻力大小,与速度无关。 它采用从 0 到 4 的 6 级评分法,分数越高,阻力越大。 虽然使用起来方便快捷,但 MAS 的准确性和可靠性有限,尤其取决于测试的肌肉。
Fugl-Meyer 上肢评估(FMA-UE)是一种更可靠、更详细的工具。 它可以测量手臂和手部运动、反射和协调能力。 总分从 0 到 66 分不等,66 分代表运动正常。 研究人员还专门收集了测试的 A 部分分数(满分 36 分),该部分主要测试肩肘运动和反射性。
统计分析
研究采用回归分析法确定 TSRT 和 μ(自变量)对上肢功能(FMA-UE 评分)差异的解释程度。 DSRT 不包括在内,因为它们仅用于计算 TSRT。 分析使用 SPSS v29 对多重共线性(r≥0.7)、异方差和异常值进行了控制(P<0.05)。 这就确定了这些痉挛测量方法对运动损害的预测价值。
所使用的统计分析将在 "跟我说说书呆子 "部分详细讨论。
成果
分析包括 120 名脑卒中患者(平均年龄为 60.3±13.7 岁)的数据,这些患者患有缺血性/出血性皮质或皮质下损伤,导致偏瘫/轻瘫。 参与者跨越了急性、亚急性和慢性的康复阶段。 主要发现
- 慢性的男性明显较多
- 各阶段上肢损害严重程度无差异
- 各组的年龄分布相似
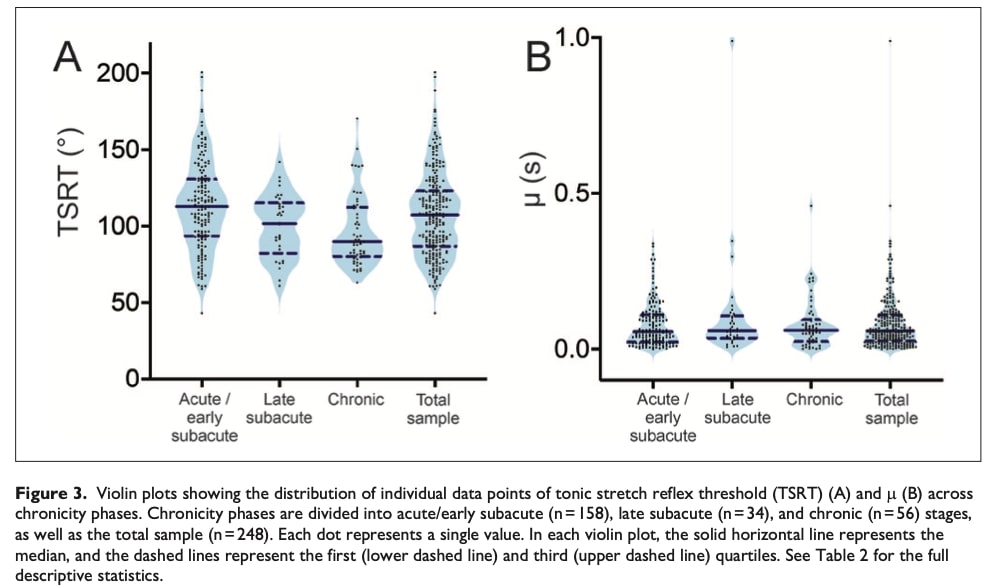
不同卒中阶段的 TSRT 差异
分析显示,急性/亚急性早期(1-90 天)、亚急性晚期和慢性的中风组之间的强直拉伸反射阈值(TSRT)存在显著差异。 事后比较显示,急性/亚急性早期组的 TSRT 比慢性组高 16.64°,这表明脑卒中后早期的痉挛程度更大。
速度灵敏度 (μ) 结果
各冲程阶段的速度灵敏度(μ)没有发现明显的组间差异。 这表明拉伸反射对运动速度的时间适应在整个康复过程中保持一致。
临床测量概述
虽然各康复阶段的整体上肢功能(FMA-UE 总值)仍然受到类似的损害,但急性/亚急性患者的自主运动(FMA-UE_A)明显差于慢性的患者,而慢性的病例则表现出更严重的痉挛程度(MAS)。
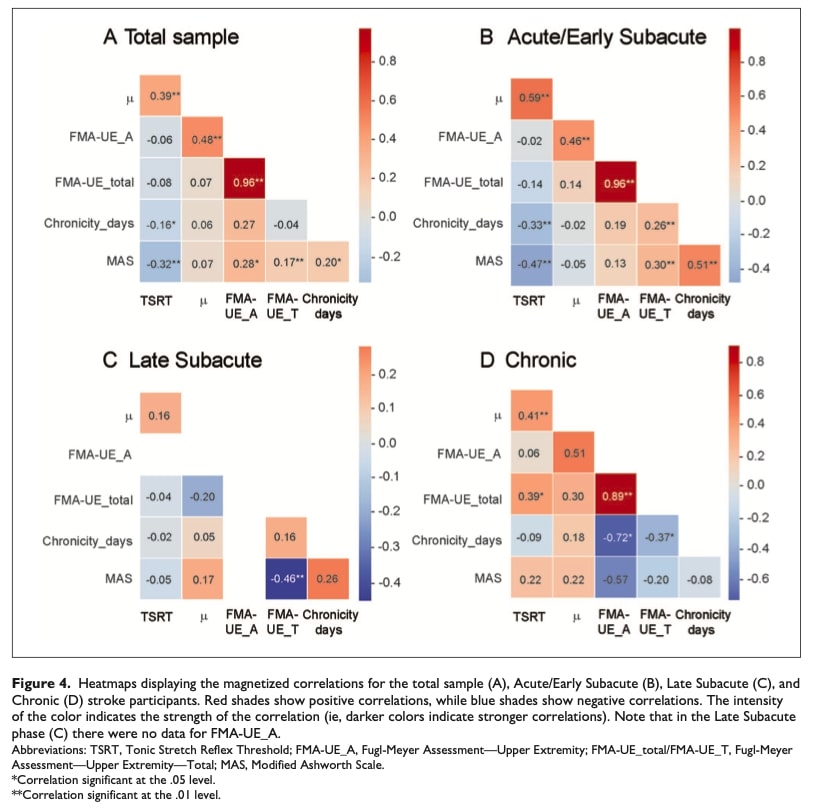
TSRT/μ 与临床指标之间的关系
热图分析显示,在整个中风康复过程中,痉挛与运动功能之间的关系截然不同。 在所有患者中,较高的 TSRT(反射阈值)与较高的 μ 速度灵敏度相关,而这两项指标都随着卒中后时间和痉挛严重程度的增加而下降。 值得注意的是,μ 与自主运动有很强的正相关性,这表明它最能反映早期运动控制的缺陷。
- 急性/亚急性: TSRT 和 μ 显示出最密切的耦合,两者都与 MAS 和慢性的关系密切,这突出了它们在早期评估中的临床意义。
- 亚急性后期: 只有 MAS 和总运动功能呈负相关性,这说明痉挛对功能的影响越来越大。
- 慢性的: TSRT 与 μ 和整体功能(FMA-UE_total)都有相关性,而 μ 与自主控制的联系呈正相关趋势,但不显著。
多元回归分析结果
研究人员使用多元回归法分析了脑卒中后痉挛生物标志物(TSRT 和 μ 值)如何预测上肢运动损害的差异,上肢运动损害由 FMA-UE 分量表测量。
FMA-UE_A(肩膀和手肘运动控制)
回归模型可明显预测 72.0% 的 FMA-UE_A 分数差异。 反射阈值(TSRT)和速度灵敏度(μ)都是重要的预测指标,表明较高的反射阈值(TSRT)和较低的速度灵敏度(μ)与较好的自主运动控制有关。
FMA-UE_Total(整体上肢功能)
该模型解释了上肢总运动功能 68.7% 的变异。 TSRT 是一个强有力的重要预测因子,而 μ 对模型的贡献不大。 这表明,虽然灵敏度与整体运动康复密切相关,但速度灵敏度(μ)并不会独立影响整体上肢功能。
问题与思考
这有什么关系?
研究方面
这项研究通过展示参照控制理论(RCT)如何解决计算模型的关键局限性,推动了运动控制理论的发展。 RCT 提供了一个以生理学为基础的框架,运动是通过神经系统、肌肉骨骼特性和环境限制之间的相互作用产生的。 核心原理是,中枢神经系统通过控制相对于关节位置的肌肉激活阈值(例如 TSRT)来控制运动,而不是计算明确的运动指令。 通过验证 TSRT 和 μ 作为中风后痉挛的生物标志物,这项研究揭示了阈值调节受损如何导致特异性运动异常:当阈值固定在过长的肌肉长度时,就会出现痉挛。 这些见解不仅解释了临床观察结果,还促成了客观评估工具的开发,将理论原则与实际康复策略联系起来。
针对临床医生:
目前的工具,如 FMA 和 MAS,虽然很有价值,但主要是对运动损害进行定性评估。 正如物理治疗越来越多地通过详细的访谈和表格纳入社会心理评估一样,我们也必须加强生物评估能力。 TSRT 和 μ 成为临床上的
经有效性验证的脑卒中后痉挛生物标志物,有望通过以下方式彻底改变脑卒中的治疗方法:
- 提供客观、可量化的数据
- 实现更精确的诊断
- 指导个性化治疗计划
- 可能改善功能结果
跟我说说书呆子的事
统计分析说明
该研究采用精心设计的统计方法来了解痉挛(通过 TSRT 和 μ 测量)与中风后运动康复的关系。 让我们来分析一下为什么选择每种方法,以及结果的真正含义。
按康复阶段对患者进行分组
研究人员将参与者分为中风康复的三个关键阶段:急性/亚急性早期(1-90 天)、亚急性晚期(91-180 天)和慢性的(>180 天)。 这种分离至关重要,因为大脑的变化能力和运动问题的性质在这些阶段都会发生显著变化。 早期阶段表现为神经变化迅速,但运动控制不稳定,而慢性的阶段则显示出更成熟(通常更难改变)的运动模式。
运动损害的分类
使用 FMA-UE 评分将上肢功能分为严重损害程度(0-20)、中度损害程度(21-48)和轻度损害程度(≥49)。
选择正确的描述性统计
研究人员采用了多种统计方法,以准确反映他们的数据。 对于正态分布的变量,他们报告了平均值和标准偏差。 在处理偏斜分布或离群值较大的数据时--这在中风康复研究中很常见,因为患者的进展往往变化很大--他们采用了带四分位数区间的中位数。 此外,他们还加入了 95% 的信心区间,以表明其估计值的精确度。 在这些情况下,中位数和四分位数间距证明特别有用,因为它们提供了一种更稳健的中心倾向测量方法,不会受到非典型病例的过度影响。
对各组进行统计比较
对于各康复阶段的 TSRT 值和 FMA-UE 评分等连续变量,则采用方差分析(ANOVA)。 该测试可确定三个康复组之间是否存在显著差异。 对于性别分布或 MAS 严重程度类别等分类数据,采用卡方检验更为合适。 对事后试验进行 Bonferroni 校正,可更精确地确定组间差异,是一种质量控制措施,可在进行组间多重比较时减少出现假阳性结果的几率。
通过相关性和回归了解相关性
皮尔逊相关性分析显示了不同变量之间的关联性,例如,TSRT 越高,FMA-UE 分数越低。 然而,相关性并不意味着因果关系。 这就是多元回归的价值所在--它量化了在考虑其他因素的情况下,痉挛测量能预测多少运动功能的变化。 TSRT 预测了 72% 的自主运动变异(FMA-UE_A)和 68.7% 的整体功能(FMA-UE_Total),这一发现尤其引人注目,表明 TSRT 能够捕捉到中风后运动控制的一些基本特征。
带回的信息
这项研究证实,基于参照控制理论(RCT),TSRT(强直性拉伸反射阈值)和μ(速度灵敏度)是对临床有用的脑卒中后痉挛生物标志物。 与 MAS 等传统量表不同,这些测量方法可客观量化中风如何破坏神经系统对肌肉激活阈值的控制。
为您的实践服务:
基于阈值的 RCT 逻辑说明了为什么当治疗师进行运动再训练时会取得成功:
- 由于在大多数情况下,TSRT 测量在临床上并不可行,因此要通过仔细观察来确定功能运动的界限。
- 最初在这一完整区域内设计练习,避免使用触发痉挛的姿势(TSRT 病理学上会抬高)。
- 随着阈值调节能力的提高,逐步扩大激活范围
有关中风康复的其他见解,请浏览 Physiotutor 的相关评论文章: (1) 虚拟现实训练促进手部功能康复 ,以及(2) 反馈模式对中风后运动再学习的影响。
参考资料
两个神话破灭和 3 个免费知识炸弹
大学不告诉你的事情 肩撞击综合征和肩胛运动障碍的相关知识,以及如何 大幅提升你的肩上游戏水平 无需支付一分钱!

