Độ nhạy, Độ đặc hiệu, Giá trị dự đoán và Tỷ lệ khả năng cho Người giả

Thống kê là một trong những chủ đề khó hiểu nhất đối với các nhà vật lý và sinh viên chuyên ngành vật lý. Có lẽ lý do là vì chúng ta quan tâm đến con người và sức khỏe nhiều hơn là toán học, đúng không?

Vâng, tôi hiểu là bạn quan tâm hơn đến việc đánh giá bệnh nhân của mình một cách chính xác, xử lý tốt và các phương pháp điều trị mới nhất, nhưng tôi phải nói với bạn rằng bạn cần biết các giá trị thống kê của một xét nghiệm đặc biệt và thậm chí cả các con số về tỷ lệ mắc bệnh, xác suất trước xét nghiệm và sau xét nghiệm của các câu hỏi mà bạn hỏi bệnh nhân trong toàn bộ quá trình ghi chép bệnh sử!
Tôi thậm chí còn dám nói rằng nếu không có kiến thức về những con số nêu trên, bạn sẽ không biết được giá trị của một số câu hỏi mà bạn hỏi bệnh nhân (và câu trả lời của họ) và bạn sẽ thực hiện các xét nghiệm đặc biệt mà không thực sự biết kết quả dương tính hay âm tính sẽ cho bạn biết điều gì.
Khi tôi thấy hoặc nghe một bác sĩ vật lý trị liệu thực hiện một xét nghiệm đặc biệt như xét nghiệm Thessaly để tìm tổn thương sụn chêm, kết quả là dương tính, và sau đó họ chắc chắn 100% rằng bệnh nhân của họ bị tổn thương sụn chêm, tôi cảm thấy rùng mình!
XIN ĐỪNG LÀM ĐIỀU ĐÓ!
Đó là lý do tại sao tôi khuyên bạn nên tiếp tục đọc bài đăng của tôi, trong đó tôi sẽ cố gắng cung cấp cho bạn cái nhìn sâu sắc về cách bạn có thể và nên sử dụng số liệu thống kê để trở thành một nhà vật lý trị liệu giỏi hơn và cách kiến thức đó giúp bạn nâng cao nhận thức về quá trình lập luận lâm sàng của mình!
Nhìn chung, bạn sẽ bắt đầu bằng việc sàng lọc, sau đó là hỏi bệnh sử và đánh giá cơ bản. Dựa trên thông tin bạn có được trong các phần đã đề cập ở trên, bạn đang hình thành giả thuyết mà bạn muốn xác nhận hoặc bác bỏ. Đây là lúc độ nhạy và độ đặc hiệu phát huy tác dụng. Vậy trước tiên chúng ta hãy cùng xem độ nhạy và độ đặc hiệu là gì! Cách dễ nhất là xem video ngắn mà chúng tôi đã thực hiện cách đây một thời gian:
Tóm lại một lần nữa: Kết quả âm tính trong xét nghiệm có độ nhạy 100% có thể loại trừ bệnh (SnNOut) và kết quả dương tính trong xét nghiệm có độ đặc hiệu 100% có thể loại trừ bệnh (SpPIn).
Kết quả âm tính trong xét nghiệm nhạy cảm 100% có thể loại trừ bệnh (SnNOut) và kết quả dương tính trong xét nghiệm đặc hiệu 100% có thể loại trừ bệnh (SpPIn)
Với hai thuật ngữ ghi nhớ SnNOut và SpPIn, việc áp dụng hai khái niệm này vào thực tế khá dễ dàng.
Hầu hết thời gian, bạn sẽ nắm bắt tốt hơn định nghĩa của chúng và chúng thực sự là gì nếu bạn có thể tính toán các giá trị này bằng bảng 2×2. Hãy xem video tiếp theo của chúng tôi để biết cách thực hiện phần tính toán:
Thật không may, trong thực tế, hiếm có xét nghiệm nào có độ chính xác 100%, đó là lý do tại sao bạn sẽ nhận được nhiều kết quả dương tính giả và âm tính giả. Ngoài ra, độ nhạy và độ đặc hiệu cho chúng ta biết tần suất xét nghiệm có kết quả dương tính ở những bệnh nhân mà chúng ta đã biết có mắc bệnh hay không. Tuy nhiên, trên thực tế, chúng ta không biết liệu bệnh nhân của mình có mắc tình trạng bệnh lý nào đó hay không. Trên thực tế, chúng ta thường giải thích kết quả xét nghiệm dương tính hoặc âm tính.
Bạn thường không biết khả năng thực sự bệnh nhân mắc bệnh có kết quả xét nghiệm dương tính là bao nhiêu và khả năng bệnh nhân không mắc bệnh có kết quả xét nghiệm âm tính là bao nhiêu.
Các giá trị này được gọi là giá trị tiên đoán dương tính (PPV) và giá trị tiên đoán âm tính (NPV), còn được gọi là xác suất sau kiểm tra. Bạn đoán đúng rồi đấy – chúng tôi có một video khác giải thích các giá trị này với sự trợ giúp của bảng 2×2 và chỉ cho bạn cách tính các giá trị này:
Bây giờ, như đã đề cập trong video, PPV và NPV là những công cụ tuyệt vời nếu bạn có ý tưởng tốt về tỷ lệ lưu hành của nhóm bệnh nhân của mình và nếu tỷ lệ lưu hành này giống hệt với tỷ lệ lưu hành của RCT, nơi bạn lấy các giá trị thống kê cho một thử nghiệm cụ thể ngay từ đầu. Nếu không phải như vậy thì PPV và NPV sẽ trở nên vô dụng.
Hãy tưởng tượng khả năng trước khi kiểm tra đứt dây chằng chéo trước (ACL) thay đổi như thế nào trong các điều kiện khác nhau: Ví dụ, tỷ lệ bệnh nhân bị đứt dây chằng chéo trước ở phòng khám đa khoa sẽ thấp hơn nhiều so với ở phòng khám thể thao chuyên điều trị chấn thương đầu gối. Tỷ lệ mắc bệnh càng cao thì PPV của bạn càng cao và NPV của bạn càng thấp.
Có thể chúng tôi sẽ làm một video về điều đó trong tương lai, nhưng điều quan trọng cần nhớ là chúng ta cần một giá trị tốt hơn PPV và NPV, đó là lúc tỷ lệ khả năng phát huy tác dụng.
Tỷ lệ khả năng kết hợp cả độ nhạy và độ đặc hiệu và cho chúng ta biết khả năng xảy ra của một kết quả xét nghiệm nhất định ở những người mắc bệnh so với khả năng xảy ra ở những người không mắc bệnh. Xem video sau đây về tỷ lệ khả năng và cách tính tỷ lệ này:
Trong ví dụ, chúng tôi đã sử dụng thử nghiệm Lachman, một trong những thử nghiệm chính xác nhất hiện có trong thực hành lâm sàng nhưng chúng ta hãy xem thử nghiệm Thessaly được ưa chuộng của chúng tôi và cách ví dụ của chúng tôi diễn ra:
Theo Goossens và cộng sự. (2015), xét nghiệm Thessaly có độ nhạy là 64% và độ đặc hiệu là 53%, dẫn đến LR+ là 1,36 và LR- là 0,68. Như bạn có thể thấy, các giá trị này khá gần với LR = 1, điều này cho chúng ta biết rằng chúng sẽ thay đổi rất ít khả năng một người bị tổn thương sụn chêm. Để áp dụng các giá trị này vào ví dụ về trường hợp rách ACL, chúng ta biết rằng rách ACL thường đi kèm với rách sụn chêm. Mặc dù bệnh nhân của chúng tôi không báo cáo bất kỳ cảm giác khóa hoặc bắt nào, chúng tôi ước tính xác suất trước khi kiểm tra là khoảng 30%.
Biểu đồ nomogram của chúng ta sẽ trông như thế này:
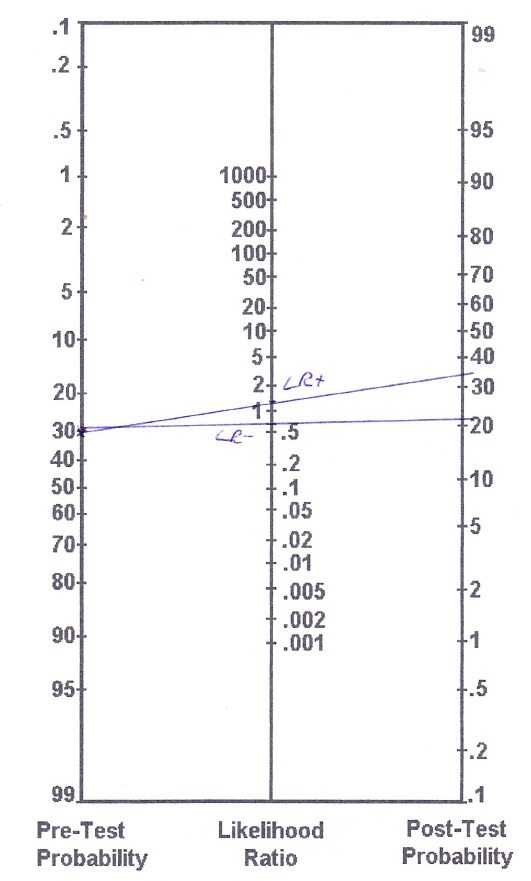
Dựa trên các phép tính (chính xác hơn), chúng ta đưa ra các xác suất sau khi kiểm tra như sau:
– Tỷ lệ cược trước khi thử nghiệm: Tỷ lệ mắc bệnh/(1-tỷ lệ mắc bệnh) = 0,3/(1-0,3) = 0,43
– Tỷ lệ sau thử nghiệm (LR+): 0,43 x 1,36 = 0,58
– Xác suất sau kiểm tra (LR+): tỷ lệ cược sau kiểm tra / (tỷ lệ cược sau kiểm tra +1) = 0,58/(0,58+1) = 0,37 (do đó 37% )
– Tỷ lệ sau thử nghiệm (LR-): 0,43 x 0,68 = 0,29
– Xác suất sau kiểm tra (LR-) : tỷ lệ cược sau kiểm tra / (tỷ lệ cược sau kiểm tra + 1) = 0,29/ (0,29 + 1) = 0,22 ( 22% )
Vì vậy, với xét nghiệm Thessaly dương tính, bạn đã tăng nguy cơ tổn thương kinh nguyệt từ mức dự kiến là 30% lên 37% và với xét nghiệm Thessaly âm tính, bạn đã giảm nguy cơ xuống còn 22%.
Bạn có hiểu tại sao tôi lại phát hoảng khi mọi người thực hiện một cuộc thử nghiệm rồi sau đó cho rằng bệnh nhân của họ chắc chắn mắc hoặc không mắc một tình trạng bệnh lý nào đó không?! Và tất cả đều dựa trên giả định về tỷ lệ cược trước khi kiểm tra, mà hầu hết mọi người thậm chí còn quên mất việc cân nhắc đến!
Nếu bạn muốn thực hiện nhiều bài kiểm tra, chẳng hạn như bạn muốn thêm bài kiểm tra Ngăn kéo trước vào ví dụ ACL của chúng ta, bạn sẽ dựa xác suất trước bài kiểm tra vào xác suất sau bài kiểm tra Lachman. Vì vậy, trong trường hợp Lachman dương tính, bạn sẽ bắt đầu với xác suất tiền kiểm tra là 95% và với Lachman âm tính, bạn sẽ bắt đầu với xác suất tiền kiểm tra là 19%.
Trong khi hầu hết các xét nghiệm đều có kết quả dương tính hoặc âm tính thì cũng có những nhóm xét nghiệm có nhiều kết quả. Vì vậy, nếu bạn lấy cụm Laslett làm ví dụ, cứ 2 trong 5 xét nghiệm dương tính, bạn sẽ có LR+ là 2,7, 3/5 sẽ có LR+ là 4,3, v.v.
Tuy nhiên, hãy lưu ý rằng với khả năng xét nghiệm trước rất cao, một xét nghiệm khác sẽ không có nhiều giá trị và tốt hơn hết là bạn nên bắt đầu điều trị. Điều tương tự cũng đúng đối với trường hợp có xác suất xét nghiệm trước rất thấp, trong trường hợp đó bạn không xét nghiệm và cũng không điều trị tình trạng bệnh.
Ví dụ, nếu một bệnh nhân đến khám với triệu chứng đau lưng dưới đột ngột, các triệu chứng thần kinh ở cả hai chân, vấn đề về tiểu tiện và tê yên ngựa, bạn có thể khá chắc chắn rằng bệnh nhân này mắc hội chứng đuôi ngựa, đây là một dấu hiệu cảnh báo và cần phải phẫu thuật khẩn cấp. Vì vậy, nếu bạn chắc chắn 99% về chẩn đoán của mình, thì bài kiểm tra chân thẳng (SLR) với LR- là 0,2 sẽ làm giảm xác suất sau kiểm tra xuống còn 95%, vẫn còn rất cao và bạn vẫn nên gửi bệnh nhân này đi phẫu thuật.
Ngược lại, nếu xét nghiệm là dương tính, mức độ chắc chắn có thể tăng từ 99% lên 100%, vậy tại sao phải bận tâm xét nghiệm ngay từ đầu, đặc biệt là khi đây là trường hợp cần phẫu thuật khẩn cấp?
Điều tương tự cũng đúng với xác suất kiểm tra trước rất thấp. Nếu bệnh nhân đến gặp bạn mà không có cơn đau lan tỏa dưới đầu gối thì khả năng bệnh nhân này mắc hội chứng rễ thần kinh do thoát vị đĩa đệm là rất thấp, chúng ta giả sử là 5%. Vậy điều gì sẽ xảy ra trong trường hợp này nếu bạn thực hiện chụp SLR với LR+ là 2.0? Bạn sẽ đạt được xác suất sau kiểm tra là 10% và nếu kết quả kiểm tra là âm tính thì xác suất sau kiểm tra có thể giảm xuống còn 4%. Vậy nếu bạn gần như chắc chắn rằng bệnh nhân không mắc một căn bệnh nào đó, tại sao ngay từ đầu lại phải xét nghiệm?
Tất nhiên, trên thực tế, quyết định thực hiện một xét nghiệm nào đó luôn phụ thuộc vào nhiều yếu tố như chi phí, mức độ nghiêm trọng của bệnh, rủi ro của xét nghiệm, v.v.
Bây giờ chúng ta hãy quay lại với điều tôi đã nêu lúc đầu, rằng các giá trị thống kê giúp bạn đánh giá kết quả của việc đặt câu hỏi trong quá trình ghi chép bệnh sử của bệnh nhân.
Trên thực tế, mỗi câu hỏi có thể được xem như một bài kiểm tra đặc biệt, trong đó câu trả lời (có hoặc không) sẽ làm tăng hoặc giảm khả năng bệnh nhân mắc một tình trạng bệnh lý nào đó. Đây cũng là lý do tại sao một bệnh sử toàn diện thường quan trọng hơn các xét nghiệm đặc biệt vì về cơ bản bạn đang thực hiện một loạt các xét nghiệm đặc biệt liên tiếp,
nếu bạn là bác sĩ lâm sàng giỏi biết cách hình thành giả thuyết dựa trên câu trả lời của bệnh nhân.
Vậy chúng ta hãy lấy một ví dụ khác: Câu trả lời tích cực cho câu hỏi về việc sử dụng corticosteroid kéo dài ảnh hưởng như thế nào đến nguy cơ gãy cột sống?
Theo Henschke và cộng sự. (2009) , việc sử dụng corticosteroid kéo dài có LR+ dương tính là 48,5. Theo Willi ams và cộng sự, tỷ lệ mắc bệnh gãy xương cột sống (xác suất trước khi kiểm tra) được đưa đến cơ sở chăm sóc ban đầu có thể ước tính từ 1% - 4%. (2013) ở những bệnh nhân có biểu hiện đau lưng dưới.
Vì vậy, khi sử dụng corticosteroid kéo dài, chúng ta sẽ có xác suất sau kiểm tra là 33% mặc dù chúng ta chỉ giả định tỷ lệ mắc bệnh là 1% trong phép tính ví dụ này.
Tôi nghĩ có thể nói rằng câu hỏi về corticosteroid này luôn phải được hỏi trong quá trình sàng lọc gãy xương cột sống!
Bây giờ chúng ta hãy xem xét một dấu hiệu cảnh báo khác thường được sử dụng trong quá trình sàng lọc bệnh ác tính ở những bệnh nhân bị đau lưng dưới: Đau lưng dưới khởi phát âm thầm.
Theo Deyo và cộng sự. (1988 , tôi thừa nhận đây là một nghiên cứu khá cũ), LR+ cho câu hỏi này là 1,1. Theo Henschke và cộng sự (2009) , tỷ lệ mắc bệnh ác tính ở những bệnh nhân đau lưng dưới thậm chí còn thấp hơn 1%, nhưng chúng tôi sẽ tính toán với 1% này chỉ để đơn giản.
Vì vậy, dấu hiệu cảnh báo nguy hiểm này làm tăng khả năng ác tính sau xét nghiệm là nguyên nhân gây đau lưng dưới từ 1% lên chính xác là 1,1%. Tôi nghĩ chúng ta có thể đồng ý rằng lá cờ đỏ này nên được loại bỏ khỏi bất kỳ hướng dẫn nào có liệt kê nó.
Vật lý trị liệu chỉnh hình chi trên và chi dưới
Tăng cường kiến thức của bạn về 23 bệnh lý chỉnh hình phổ biến nhất chỉ trong 40 giờ mà không cần tốn nhiều tiền cho các khóa học CPD
Tôi biết đây là một bài viết dài và xin chúc mừng và trân trọng nếu bạn đã đọc đến đây! Mục tiêu của tôi là giải thích cho bạn cách làm việc với các giá trị thống kê như độ nhạy, độ đặc hiệu, PPV, NPV và đặc biệt là tỷ lệ khả năng và giúp bạn nhận thức được tầm quan trọng của chúng trong toàn bộ quá trình vật lý trị liệu của bạn.
Sẽ thật tuyệt vời nếu bạn có thể tính đến mức độ phổ biến của một giả thuyết nào đó đối với các bệnh nhân tương lai của mình, có ý tưởng về tác động của các câu hỏi tiền sử bệnh đối với khả năng xét nghiệm trước và bạn có thể đánh giá đúng sức mạnh của xét nghiệm đặc biệt của mình.

Hãy thoải mái đặt câu hỏi trong phần bình luận và chia sẻ bài viết trên blog này nếu bạn thấy nó hữu ích!
Cảm ơn các bạn đã đọc!
Kai
Tài liệu tham khảo

Kai Sigel
Tổng giám đốc điều hành & Đồng sáng lập Physiotutors
BÀI VIẾT BLOG MỚI TRONG HỘP THƯ CỦA BẠN
Đăng ký ngay và nhận thông báo khi bài viết blog mới nhất được xuất bản.





