RCRSP Tập thể dục hay Giáo dục?

Giới thiệu
Đau vai liên quan đến gân cơ chóp xoay (RCRSP) gây ra gánh nặng đáng kể vì nó liên quan đến tình trạng giảm chức năng và đau đớn. Do đó, mọi người có thể tránh cử động cánh tay, sợ hãi khi chuyển động và có xu hướng thảm họa hóa. Để chống lại điều này, một buổi vật lý trị liệu hiệu quả sẽ bắt đầu bằng việc giáo dục, cung cấp thông tin về tình trạng bệnh để giải quyết những niềm tin sai lầm về bệnh tật và chứng sợ vận động cũng như cải thiện khả năng tự chủ. Nhưng vì tình trạng của RCRSP dẫn đến các vấn đề liên quan đến sức mạnh và vận động nên có thể việc giáo dục bản thân sẽ không đủ để giải quyết các vấn đề về vận động. Do đó, việc quản lý RCRSP thường được bổ sung bằng việc tập thể dục. Trong phổ này, các phương pháp tập luyện phổ biến nhất là các bài tập tăng cường sức mạnh và kiểm soát vận động. Cho đến nay, chưa có phương pháp tập luyện nào cho thấy hiệu quả hơn phương pháp nào, mục đích của nghiên cứu này là so sánh hiệu quả khi kết hợp với giáo dục.
Phương pháp
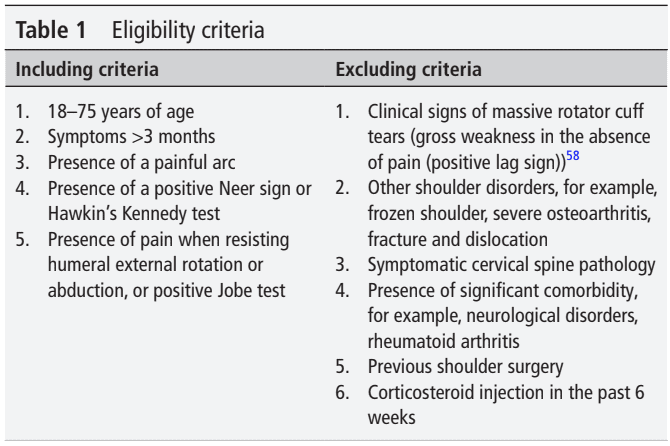
Nghiên cứu này sử dụng thiết kế có đối chứng ngẫu nhiên để bao gồm những người tham gia trưởng thành mắc RCRSP trong độ tuổi từ 18 đến 75. Họ bị các triệu chứng ở vai trong hơn 3 tháng và có vòng cung đau đớn. Họ được kiểm tra bằng dấu hiệu Neer, thử nghiệm Kennedy của Hawkin, thử nghiệm xoay ngoài và bắt cóc vai có kháng lực, và thử nghiệm Jobe. Cần có ít nhất 3 xét nghiệm dương tính để đưa RCRSP vào danh sách. Nhóm này được đề xuất để bao gồm các đối tượng trong nghiên cứu này và được điều chỉnh từ Michener et al., 2009.
Nghiên cứu được thiết lập để so sánh ba biện pháp can thiệp trong suốt 12 tuần. Một nhóm đang được giáo dục được so sánh với một nhóm được bổ sung các bài tập tăng cường sức mạnh vào chương trình giáo dục và với một nhóm thực hiện các bài tập kiểm soát vận động ngoài chương trình giáo dục. Nhóm giáo dục đã nhận được 2 buổi giáo dục trong khoảng thời gian 12 tuần. Các nhóm tập thể dục đã tham gia 6 buổi can thiệp trong vòng 12 tuần.
Nội dung giáo dục được cung cấp cho mỗi nhóm bao gồm giải phẫu và chức năng cơ bản của vai, khoa học về cơn đau, quản lý cơn đau và điều chỉnh hoạt động. Nội dung này được cung cấp trong hai buổi giáo dục và sau đó, những người tham gia được yêu cầu xem một loạt video giáo dục thảo luận về tầm quan trọng của hoạt động thể chất, giấc ngủ lành mạnh và thói quen ăn uống, đồng thời nêu bật thêm về giải phẫu học và các nguyên tắc quản lý cơn đau đã thảo luận trước đó.
Trong nhóm tăng cường sức mạnh, chương trình giáo dục được mô tả dưới đây được cung cấp cùng với chương trình tăng cường sức mạnh vai theo từng bước. Cả bài tập đồng tâm và lệch tâm đều được thực hiện ở mức 90% 1RM bằng cách sử dụng tạ và dây kháng lực. Các bài tập nhắm vào cơ xoay trong, xoay ngoài, cơ dạng và cơ vai. Một lần lặp lại với số lần tối đa được thực hiện cho đến khi cơ bắp mệt mỏi. Khi mức độ đau tăng hoặc giảm, số lần lặp lại cần thiết sẽ giảm hoặc tăng tương ứng.
Nhóm kiểm soát vận động nhận được lời khuyên giáo dục tương tự và tham gia vào các quy trình điều chỉnh triệu chứng vai để làm giảm các triệu chứng trong khi cử động vai, dựa trên Lewis và cộng sự, 2016. Nói tóm lại, điều này bao gồm việc xác định các chuyển động, hoạt động hoặc tư thế gây ra triệu chứng từ các hoạt động hàng ngày đến các hoạt động liên quan đến công việc và thể thao. Các triệu chứng được xác định là đau, giảm khả năng vận động, mất ổn định và các triệu chứng liên quan đến tổn thương thần kinh mạch máu. Về cơ bản, quy trình sửa đổi triệu chứng được mô tả như sau:
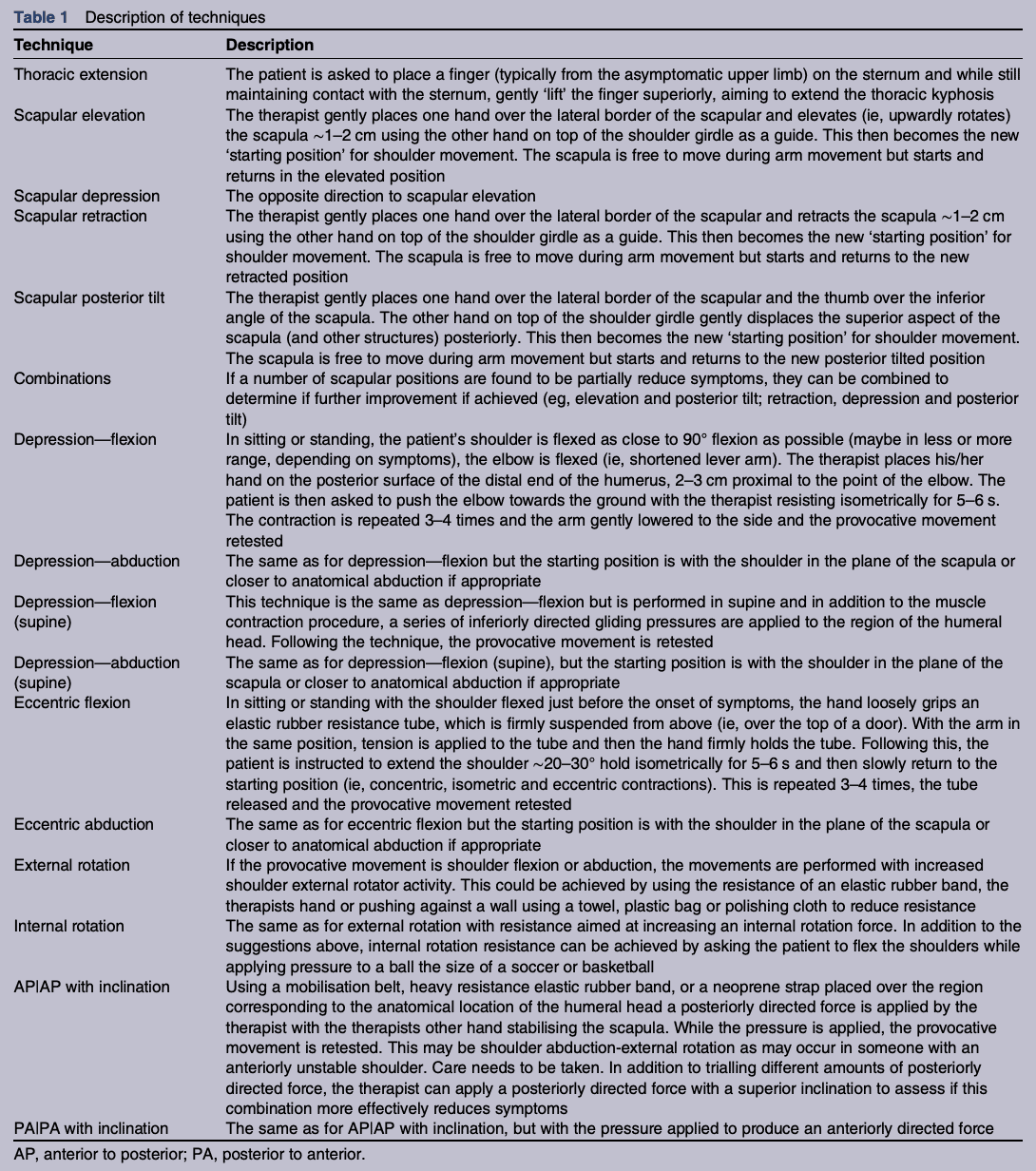
“Một loạt các thử nghiệm lâm sàng đã được thực hiện theo định dạng tuần tự thông qua ba lĩnh vực chính: kỹ thuật ‘ngón tay trên xương ức’ ở ngực, các thủ thuật ở xương bả vai, các thủ thuật ‘đầu xương cánh tay’. Nếu một kỹ thuật nào đó có tác dụng giảm đau, kỹ thuật đó sẽ được sử dụng trong các bài tập nâng cao ở ba mặt phẳng (gập, dạng, nghiêng) và được đưa vào các chuyển động chức năng hàng ngày của người tham gia. MCE trong quá trình nâng cánh tay tiến triển thông qua chuỗi đào tạo lại sáu giai đoạn được chuẩn hóa, trong đó phản hồi bên ngoài giảm dần và tải trọng bên ngoài tăng chậm (không vượt quá 50% 1 RM (> 15 lần lặp lại)).”
Khi chúng ta đi sâu vào các tài liệu tham khảo về quy trình sửa đổi triệu chứng, đây là mô tả về các công cụ sửa đổi có thể có.
Kết quả quan tâm là QuickDASH, một bảng câu hỏi gồm 11 câu hỏi đo chức năng vật lý và các triệu chứng liên quan đến vai. Sự khác biệt tối thiểu có ý nghĩa lâm sàng (MCID) là 8,0 điểm đối với QuickDASH và sự thay đổi tối thiểu có thể phát hiện được (MDC) là 11,2 điểm.
Kết quả
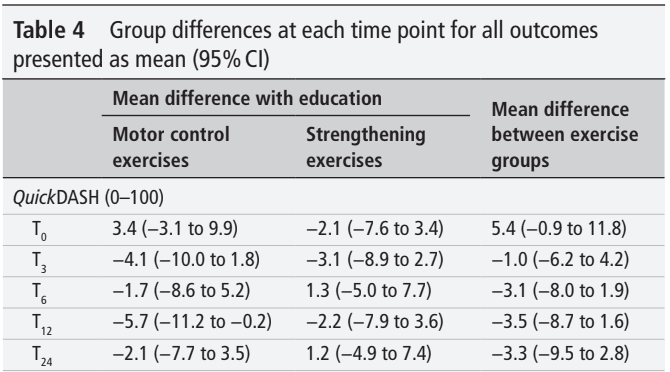
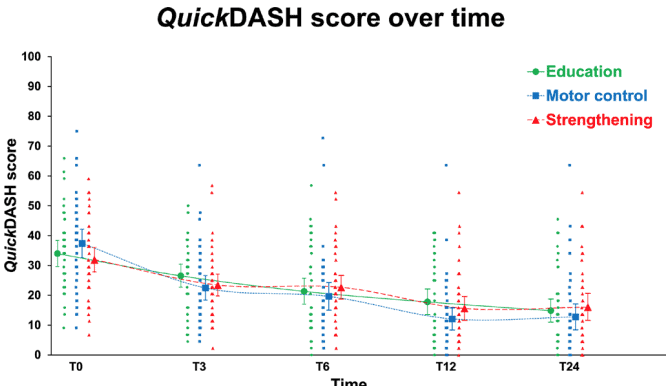
Tổng cộng có 123 người tham gia vào thử nghiệm RCT. Độ tuổi trung bình của họ là 47 và có khiếu nại về RCRSP trung bình là 2 năm. Như bạn có thể thấy, mọi người tham gia, bất kể nhóm nào, đều được cải thiện. Sự khác biệt so với điểm ban đầu ở tuần thứ 24 vượt quá MCID và MDC đối với tất cả các biện pháp can thiệp.
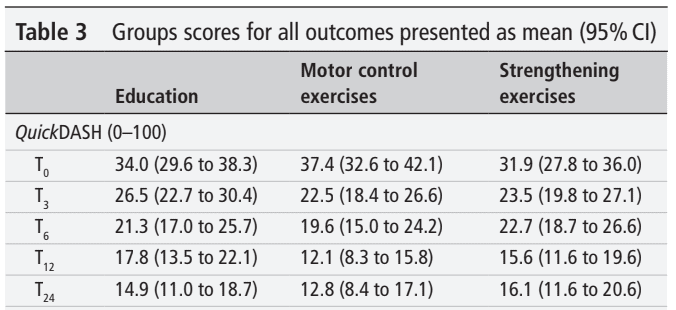
Kết quả phân tích biện pháp kết quả chính cho thấy không có sự khác biệt đáng kể giữa các nhóm. Điều này có nghĩa là không có biện pháp can thiệp nào tốt hơn so với giáo dục. Mỗi tuần, những người tham gia cải thiện điểm QuickDASH của mình trung bình 0,8 điểm hoặc 1,3 điểm khi mức cải thiện được tính trong khoảng thời gian can thiệp lần lượt là 24 tuần hoặc 12 tuần.
Câu hỏi và suy nghĩ
Khoảng cách giữa xương vai và xương đòn cũng được đánh giá. Mặc dù sức mạnh không được tính toán dựa trên kết quả này, nhưng phân tích cho thấy rằng mặc dù có sự cải thiện ở mọi nhóm, khoảng cách xương vai-đòn vai không thay đổi trong suốt quá trình nghiên cứu. Điều này khẳng định thêm rằng tình trạng chèn ép gân chóp xoay dưới xương vai không phải là nguyên nhân gây ra RCRSP.
Tiêu chí tuyển chọn quy định độ tuổi tối đa là 75. Ví dụ, độ tuổi trung bình trong nhóm trình độ học vấn là 47,9 +/- 15,3 tuổi. Bệnh nhân càng lớn tuổi thì khả năng những thay đổi thoái hóa là nguyên nhân gốc rễ của vấn đề RCRSP càng cao. Phân tích đã điều chỉnh theo độ tuổi, nhưng thật không may, không có thông tin bổ sung nào được cung cấp dựa trên các nhóm phụ theo độ tuổi. Sẽ rất thú vị khi xem liệu có sự khác biệt trong phản ứng ở người trẻ tuổi so với người lớn tuổi hay không.
Một cách thú vị nhưng đơn giản để kiểm tra xem bệnh nhân có nắm được thông tin giáo dục mà bạn cung cấp hay không là yêu cầu họ tóm tắt lại những gì họ đã học. Sau khi xem các video giáo dục, những người tham gia được hỏi thông điệp quan trọng nhất của video đó là gì. Bằng cách này, đảm bảo người tham gia nắm bắt được những thông tin quan trọng được cung cấp. Một câu hỏi đơn giản như vậy nhưng vẫn có giá trị. Đây là điều tôi muốn áp dụng vào thực tế từ nghiên cứu này.
Nói chuyện với tôi một cách ngớ ngẩn
Không có sự khác biệt nào về kết quả được ghi nhận khi người tham gia được thực hiện các bài tập tăng cường sức mạnh ngoài chương trình giáo dục. Vì nghiên cứu này không bao gồm nhóm đối chứng thực sự nên chúng tôi không thể nói rằng chính yếu tố giáo dục dẫn đến việc cải thiện chức năng và các triệu chứng, hay chỉ là diễn biến tự nhiên. Cần phải lưu ý đến điều này. Tuy nhiên, những bệnh nhân được đưa vào nghiên cứu có các triệu chứng RCRSP trong hơn 1,5-2 năm, như được ghi nhận theo các đặc điểm ban đầu. Do đó, chúng ta có thể thận trọng kết luận rằng những cải thiện này có thể không phải do lịch sử tự nhiên.
RCT này được tiến hành một cách nghiêm ngặt. Điều thú vị đối với tôi là các bài tập tăng cường sức mạnh với tải trọng cao (90% 1RM) và đặc biệt là không có tác dụng phụ nào xảy ra. Một lần nữa, điều này chỉ ra rằng việc tập thể dục là an toàn, ngay cả khi thực hiện ở cường độ cao. Đã có một cách tiếp cận rất tốt đối với sự tiến triển. Tại mỗi buổi tăng cường sức mạnh, sức mạnh của người tham gia được đánh giá lại và chương trình sức bền được điều chỉnh cho phù hợp. Các tác giả lưu ý rằng, mặc dù xác định được 90% của 1RM, nhưng điều này có thể bị ảnh hưởng bởi cơn đau và/hoặc chứng sợ vận động và do đó có thể không phản ánh đúng 90% 1RM thực sự. Theo tôi, điều này là không thể tránh khỏi và các biện pháp theo dõi hàng tuần về sức mạnh để thích ứng với cường độ tải có thể giải quyết được vấn đề này.
Việc tuân thủ các phương pháp tập luyện là tốt, với tỷ lệ lần lượt là 86% và 82% đối với các bài tập kiểm soát vận động và các bài tập tăng cường sức mạnh. Không có tác dụng phụ nào được báo cáo nên chúng tôi có thể kết luận rằng cả hai lựa chọn bài tập đều khả thi. Phương pháp cụ thể cho các bài tập kiểm soát vận động sẽ tiến triển thành các chuyển động chức năng toàn thân khi có thể thực hiện mà không gây đau đớn. Mặc dù vậy, không có thông tin nào được cung cấp về tỷ lệ người tham gia đạt được giai đoạn không đau này.
Những thông điệp mang về nhà
Sự cải thiện trong QuickDASH trong suốt quá trình can thiệp là khoảng 1 điểm mỗi tuần. MCID của bảng câu hỏi do bệnh nhân báo cáo này là 8 điểm. Do đó, dựa trên những kết quả này, bạn có thể đưa ra tiên lượng cho bệnh nhân mắc RCRSP rằng phải mất khoảng 8 tuần trước khi những thay đổi có ý nghĩa xuất hiện. Lời khuyên này có thể cần thiết để giúp bệnh nhân của bạn tuân thủ kế hoạch phục hồi chức năng (cho dù chỉ bao gồm giáo dục hay kết hợp với các bài tập tăng cường sức mạnh hoặc kiểm soát vận động) và tránh việc họ muốn có một "giải pháp nhanh chóng".
Cả hai nhóm đều cải thiện ở mức độ tương tự như nhóm chỉ được giáo dục. Thông điệp quan trọng nhất bạn có thể rút ra từ nghiên cứu này là bạn phải giáo dục bệnh nhân RCRSP thật tốt và có thể bổ sung thêm bài tập thể dục vào đó. Cả bài tập kiểm soát vận động có tải trọng cao và tải trọng thấp (nhiều bài tập kiểm soát vận động liên quan đến chất lượng chuyển động) đều dẫn đến cải thiện điểm QuickDASH khi được bổ sung vào chương trình giáo dục.
Thẩm quyền giải quyết
Tài liệu tham khảo bổ sung
HAI HUYỀN THOẠI BỊ PHÁ VỠ & 3 QUẢ BOM KIẾN THỨC MIỄN PHÍ
Trường đại học nào không nói cho bạn biết về hội chứng chèn ép vai và loạn động xương bả vai cũng như cách cải thiện đáng kể tình trạng vai của bạn mà không phải trả một xu nào!

