Tần suất xuất hiện các bất thường ngẫu nhiên của gân cơ quay và tác động của chúng đối với chẩn đoán hình ảnh vai thường quy

Giới thiệu
Hiện nay, nhiều bác sĩ lâm sàng đã nhận thức rõ rằng các tổn thương quan sát được trên MRI không phải lúc nào cũng liên quan đến đau. Đã từ năm 1994, Jensen và cộng sự đã chứng minh rằng cột sống thắt lưng của những người không có triệu chứng thường xuyên có các khối phình và lồi đĩa đệm. Điều này sau đó được xác nhận bởi Brinjikji et al. 2015. Năm 1998, Matsumoto et al. đã chứng minh rằng những đối tượng không có triệu chứng cũng có tỷ lệ cao các bất thường đĩa đệm cột sống cổ. Năm 2008, các phát hiện tương tự cũng xuất hiện đối với khớp gối khi Englund và cộng sự chỉ ra số lượng lớn các phát hiện ngẫu nhiên về sụn chêm trên MRI khớp gối ở người trung niên và cao tuổi. Sau đó, nghiên cứu của Okada et al. (2019) kết luận sau 10 năm theo dõi rằng, ở cột sống ngực, các thay đổi đĩa đệm cũng phổ biến ở những người không có triệu chứng đau. Những phát hiện này đã góp phần làm sáng tỏ hơn về ảnh hưởng của quá trình lão hóa và sự phát triển của các thay đổi liên quan đến tuổi tác trong cột sống.
Hầu hết các nghiên cứu này đã được thực hiện trên cột sống. Rất ít nghiên cứu được thực hiện trên các vùng cơ thể khác. Ví dụ, các nghiên cứu tương tự đã được thực hiện trên chủ đề này ở vai, nhưng chúng có phương pháp nghiên cứu yếu hơn, dẫn đến độ tin cậy thấp hơn. Do đó, nghiên cứu hiện tại nhằm xác định tỷ lệ mắc các bất thường ngẫu nhiên của gân cơ quay ở một mẫu chung của các đối tượng không có triệu chứng, đồng thời xem xét nhu cầu về bằng chứng vững chắc.
Phương pháp
Nghiên cứu quan sát ngang cắt này được thực hiện tại Phần Lan từ năm 2023 đến 2024 và bao gồm các đối tượng tham gia từ cuộc điều tra Health 2000, một nghiên cứu dọc đại diện quốc gia được thực hiện tại Phần Lan kể từ năm 2000. Nhóm đối tượng được theo dõi theo chiều dọc, và dữ liệu của họ đóng vai trò là nguồn tài nguyên dịch tễ học quan trọng.
Các đối tượng tham gia nghiên cứu này được tuyển chọn từ cuộc điều tra Health 2000 và phải không quá 75 tuổi tại thời điểm tham gia. Các đối tượng tham gia phải có khả năng tiếp cận một trong năm bệnh viện đại học để thực hiện chụp cộng hưởng từ (MRI).
Các đối tượng tham gia nghiên cứu này đã trải qua một đánh giá tiêu chuẩn về tiền sử bệnh lý và triệu chứng vai, thông qua cả bảng câu hỏi và phỏng vấn có cấu trúc. Họ được hỏi liệu họ có trải qua các triệu chứng vai kéo dài hơn 24 giờ (cả liên tục hoặc gián đoạn) trong tuần qua hay không. Dựa trên câu trả lời của họ, các đối tượng tham gia được phân loại thành nhóm không có triệu chứng hoặc có triệu chứng. Lịch sử các triệu chứng vai trong quá khứ được thu thập từ tất cả các đối tượng tham gia.
Ngoài ra, việc đánh giá đau vai và chức năng vai được thực hiện bằng cách sử dụng Chỉ số Đau và Khuyết tật Vai (SPADI), Điểm số Vai Constant Murley và Giá trị Vai Chủ quan. Chỉ số này là một câu hỏi yêu cầu người tham gia đánh giá chức năng vai tổng thể của họ từ 0 đến 100%, với 0 đại diện cho “Không có chức năng” và 100 đại diện cho vai hoạt động bình thường (hoàn toàn chức năng).
Tiếp theo, họ được khám lâm sàng bởi một bác sĩ chuyên khoa vai và khuỷu tay. Chỉ sau đó, các hình ảnh MRI mới được thu thập. Các hình ảnh này được đánh giá độc lập bởi 2 trong số 3 bác sĩ chẩn đoán hình ảnh, sử dụng các biểu mẫu đánh giá tiêu chuẩn. Các bác sĩ chẩn đoán hình ảnh này không biết thông tin nhân khẩu học và kết quả khám lâm sàng.
Mỗi trong bốn gân cơ xoay vai (supraspinatus, infraspinatus, subscapularis và teres minor) được đánh giá riêng biệt bằng cách sử dụng phân loại Zlatkin.
- Các tiêu chí để phân loại tình trạng của từng gân là:
- Bệnh lý gân: Được chỉ định bởi sự tăng tín hiệu và/hoặc không đồng nhất trên các chuỗi MRI nhạy cảm với dịch.
- Phần -Độ dày (PTT): Được hiểu là một khuyết tật chứa dịch của mô gân lan rộng đến bề mặt hoặc điểm bám của gân trên hơn hai hình ảnh liên tiếp.
- Rách toàn bộ (FTT): Yêu cầu một tổn thương lan rộng đến cả hai bề mặt của gân, từ đó kết nối không gian dưới mỏm vai và khớp vai-cánh tay.
- Bình thường: Không phát hiện bất thường.
- Phân loại chung về vai:
- Kết quả MRI cho mỗi vai được phân loại dựa trên sự bất thường nghiêm trọng nhất được phát hiện trong bất kỳ trong số bốn gân cơ xoay vai riêng lẻ.
- Một thang đo mức độ nghiêm trọng theo thứ tự được sử dụng để xác định mức độ nghiêm trọng nhất:
- Rách toàn bộ độ dày (FTT) (Nặng nhất)
- Rách một phần (PTT)
- Bệnh lý gân
- Gân bình thường
Để tính toán tỷ lệ mắc bệnh trên mỗi người của các bất thường ở cơ vai trong kết quả nghiên cứu, vai có bất thường nghiêm trọng hơn đã được sử dụng.
Kết luận đánh giá MRI, các bất thường của khớp vai và khớp acromioclavicular, cũng như đầu dài của gân cơ nhị đầu, cũng đã được điều tra.
Kết quả
Tổng cộng có 602 người tham gia được bao gồm trong nghiên cứu và đã trải qua khám lâm sàng vai và chụp MRI hai bên. Mẫu nghiên cứu được phân bố đều giữa nam và nữ. 110 người tham gia (18%) báo cáo có triệu chứng vai hiện tại, và trong nhóm không có triệu chứng, 294 người (60%) báo cáo có tiền sử triệu chứng vai.
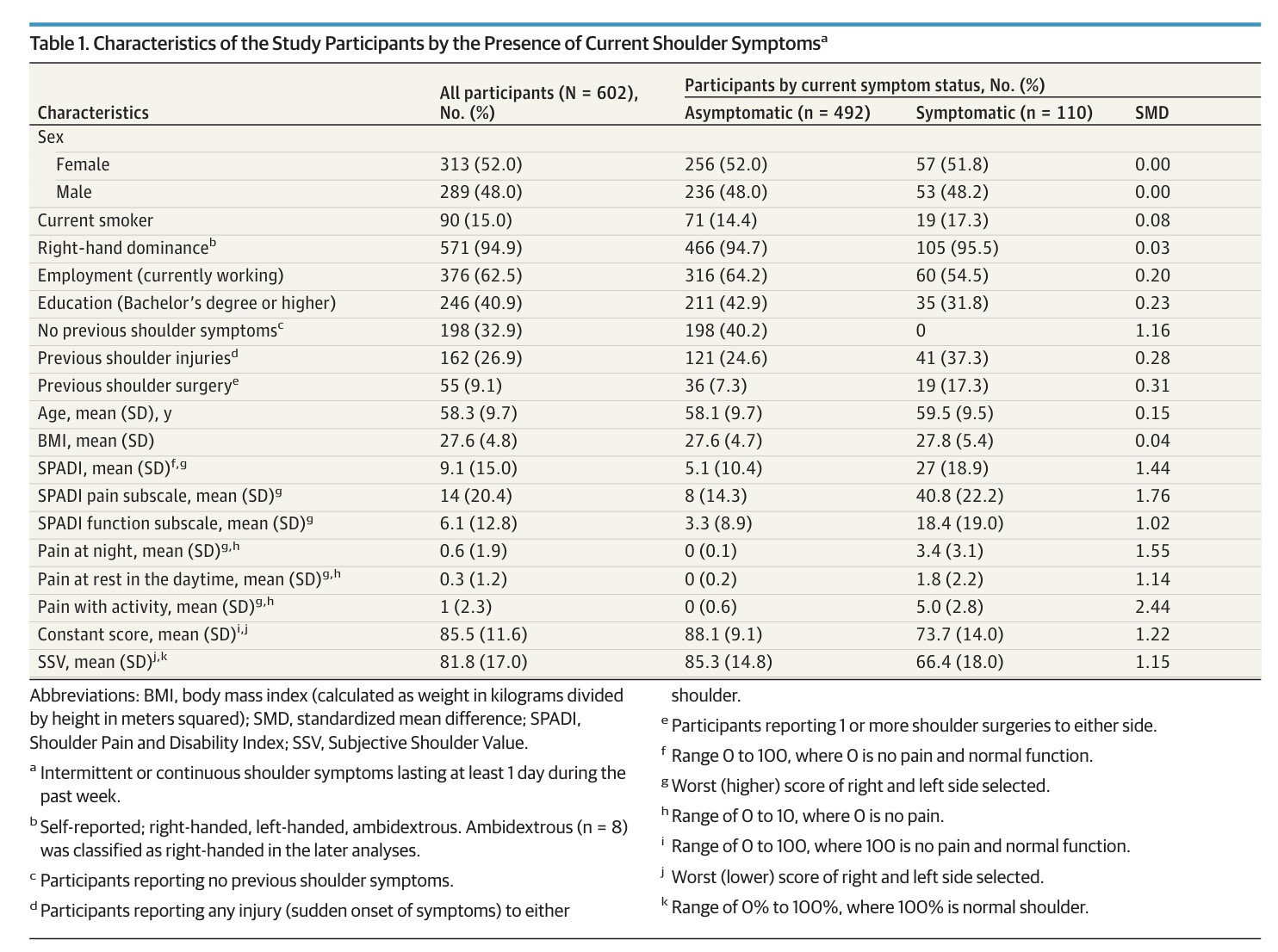
Trong số 602 người tham gia, MRI cho thấy có bất thường ở cơ vai ở 595 người (98,7%). Trong số này, 25% bị viêm gân, 62% bị rách một phần và 11% bị rách hoàn toàn.
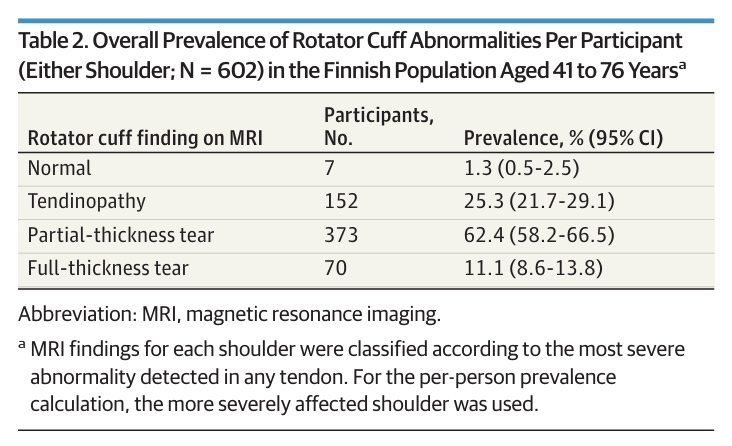
Các bất thường phổ biến nhất ở gân supraspinatus (590 – 98%), tiếp theo là gân infraspinatus (517 – 86%), gân subscapularis (499 – 83%) và gân teres minor (68 – 11%). Sự hiện diện của vết rách một phần hoặc toàn bộ dày hơn thường gặp hơn ở vai chủ đạo. Trong số 70 người tham gia có rách toàn bộ độ dày, 26 người (37%) có rách hai bên.
Các tác giả đã chứng minh được sự tiến triển rõ rệt theo tuổi tác của tỷ lệ mắc các bất thường ở gân cơ quay. Bệnh nhân trẻ tuổi có các biểu hiện nhẹ hơn, trong khi những người tham gia lớn tuổi có các bất thường nghiêm trọng hơn (rách một phần hoặc toàn bộ). Ở những người trẻ tuổi, viêm gân là phổ biến hơn, trong khi rách một phần hoặc toàn bộ trở nên phổ biến hơn ở nhóm tuổi 55 trở lên.
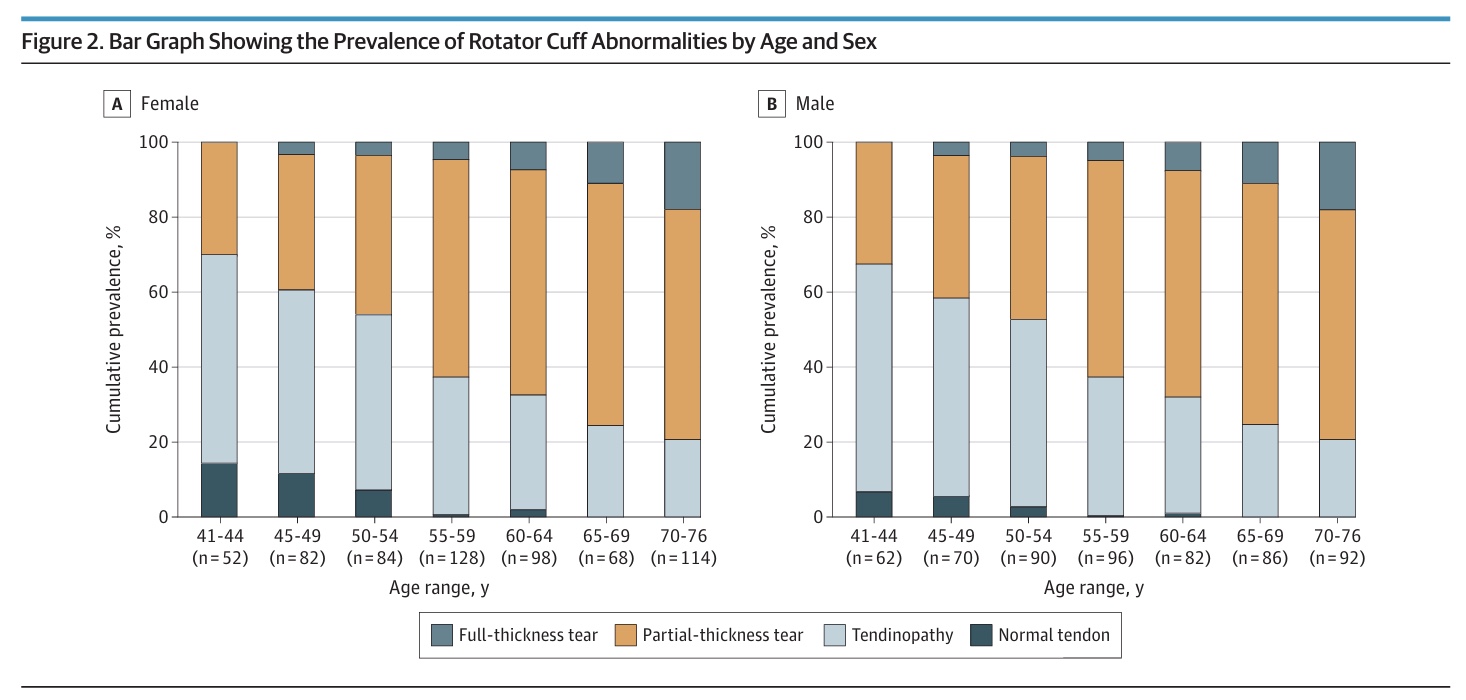
Khi điều tra tỷ lệ lưu hành các bất thường của gân cơ quay ở vai có triệu chứng và không có triệu chứng, các tác giả phát hiện rằng trong số 1.204 vai, 1.076 (90,6%) là không có triệu chứng và 128 (10,4%) là có triệu chứng. Các bất thường của vòng quay vai được quan sát thấy ở 96% vai không có triệu chứng và 98% vai có triệu chứng. Điều này dẫn đến sự khác biệt về tỷ lệ là 1,8% (95% CI -2,9% đến 4,7%). Tỷ lệ mắc các dấu hiệu viêm gân và rách gân một phần tương tự nhau ở cả nhóm có triệu chứng và không có triệu chứng. Rách toàn bộ dày phổ biến hơn ở vai có triệu chứng (14,6%) so với vai không có triệu chứng (6,5%), dẫn đến sự khác biệt về tỷ lệ lưu hành có ý nghĩa thống kê là 8,1% (95% CI 1,8% đến 15,1%).
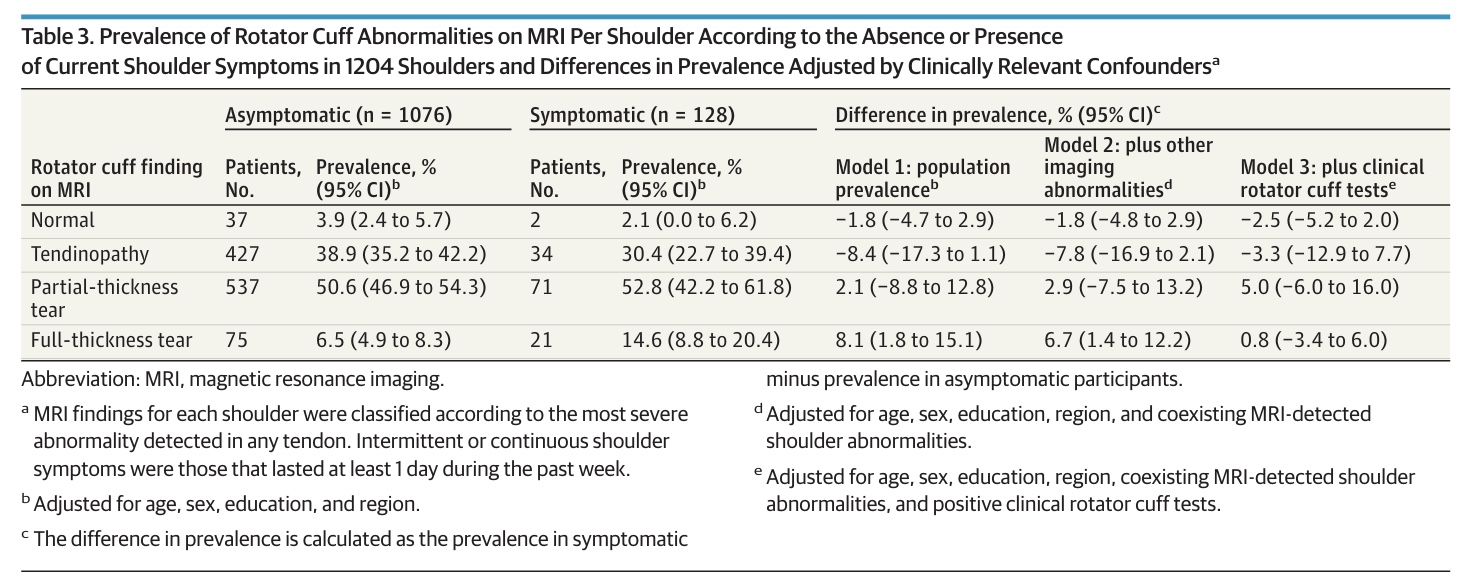
96 vết rách toàn bộ độ dày được ghi nhận ở 70 người. Trong số đó, 26 người tham gia có rách toàn bộ hai bên. Trong số 96 vết rách toàn bộ độ dày, 75 (78%) được phát hiện ở vai không có triệu chứng. Trong số 26 người tham gia có rách toàn bộ hai bên, 17 người (66%) không có triệu chứng ở cả hai vai, và 5 người (19%) có triệu chứng ở chỉ một vai.
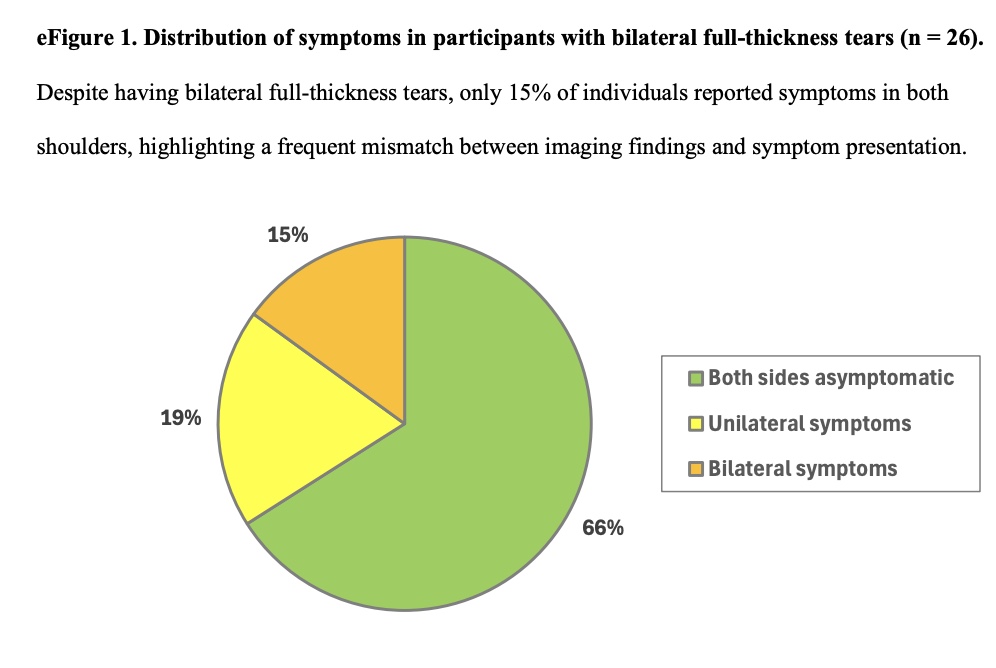
Điều quan trọng là, sau khi điều chỉnh cho 2 yếu tố nhiễu lâm sàng có ý nghĩa (sự hiện diện của các bất thường trên hình ảnh ở các cấu trúc vai khác và kết quả dương tính của các xét nghiệm lâm sàng về gân quay), sự khác biệt về tỷ lệ mắc bệnh toàn bộ độ dày giữa các đối tượng không có triệu chứng và có triệu chứng không còn được quan sát thấy (sự khác biệt về tỷ lệ mắc bệnh là 0,8% với khoảng tin cậy 95% từ -3,4% đến 6,0%). Ngoài ra, việc xem xét kích thước vết rách cũng không làm thay đổi kết quả này.
Trong số các đối tượng có tiền sử đau vai (418) và không có (658), tỷ lệ rách toàn bộ dày hơn ở những người có tiền sử.
Câu hỏi và suy nghĩ
Trong văn bản, một mâu thuẫn rõ ràng xuất hiện khi các tác giả khẳng định: “Vết rách toàn bộ dày hơn thường gặp ở vai có triệu chứng (14,6%) so với vai không có triệu chứng (6,5%). Điều quan trọng là 78% (75 trong số 96) các vết rách toàn bộ độ dày được quan sát được phát hiện ở vai không có triệu chứng.” Tuy nhiên, điều này không mâu thuẫn:
- Nhóm không có triệu chứng (1.076 vai) lớn gấp khoảng 8,4 lần so với nhóm có triệu chứng (128 vai). Do quy mô của nhóm không có triệu chứng quá lớn, ngay cả tỷ lệ lưu hành thấp (6,5%) cũng cho ra số lượng tuyệt đối của các vết rách toàn bộ dày hơn so với tỷ lệ lưu hành cao hơn (14,6%) trong nhóm có triệu chứng nhỏ hơn nhiều.
- Tuyên bố thứ hai này là kết quả chính của nghiên cứu: Mặc dù các vết rách toàn bộ có khả năng được phát hiện cao hơn nếu bệnh nhân có triệu chứng đau, nhưng phần lớn các vết rách toàn bộ mà bạn có thể phát hiện trên MRI trong dân số chung là hoàn toàn ngẫu nhiên và không gây ra triệu chứng.
- Tổng vết rách toàn bộ độ dày được phát hiện: 96
- Số lượng tuyệt đối của các vết rách toàn bộ không có triệu chứng vết rách toàn bộ độ dày: 75
- Số lượng tuyệt đối của các trường hợp rách toàn bộ có triệu chứng đứt toàn bộ độ dày: 21
- Tỷ lệ: 75/96 = khoảng 78%
Xem xét tuyên bố đầu tiên, nếu bạn ngẫu nhiên chọn 100 người có đau và 100 người không có đau, bạn sẽ tìm thấy gấp đôi số vết rách toàn bộ độ dày trong nhóm có đau. Điều này cho thấy các vết rách toàn bộ độ dày thực sự có liên quan đến triệu chứng. NHƯNG, con số tuyệt đối cho thấy 78% các vết rách toàn bộ được quan sát được phát hiện ở các vai không có triệu chứng. Khi nhận được báo cáo MRI cho thấy rách toàn bộ độ dày, bạn phải tự hỏi mình: “Trong dân số chung, tần suất xuất hiện của phát hiện này mà không gây ra triệu chứng là bao nhiêu?” Câu trả lời là “hầu hết các trường hợp”, vì 78% tất cả các vết rách toàn bộ trong nghiên cứu này là không có triệu chứng.
Từ góc độ thực tế, không có gì ngạc nhiên khi nhiều người có những bất thường ngẫu nhiên ở cơ xoay vai trên MRI. Hãy nghĩ đến điều này: chúng ta đều học từ giải phẫu học hoàn hảo trong sách giáo khoa, nhưng không ai trong chúng ta được học cách tuổi tác tăng lên làm thay đổi "giải phẫu hoàn hảo" đó. Việc gắn nhãn các thay đổi được quan sát trên MRI là rách, khuyết tật hoặc bệnh lý không phải lúc nào cũng đáng tin cậy, như được thể hiện qua tỷ lệ cao các bất thường ngẫu nhiên của cơ xoay vai trong mẫu dân số chung không có triệu chứng này. Hãy nghĩ đến ví dụ này:
Bạn nghiên cứu một nhóm người từ 41 đến 76 tuổi. Giống như một vết rách cơ vai, sợi tóc bạc là dấu hiệu của sự thoái hóa bình thường liên quan đến tuổi tác. Điều này là bình thường và gần như chắc chắn khi bạn già đi. Sự xuất hiện của sợi tóc bạc là dấu hiệu rõ ràng cho thấy cơ thể bạn đang lão hóa. Nó không có nghĩa là tóc của bạn bị "hư hỏng", hoặc bạn nên lo lắng mỗi khi thấy một sợi tóc bạc. Đơn giản là sự thay đổi so với hình ảnh "hoàn hảo" của mái tóc khi bạn ở độ tuổi 20. Cùng một quá trình xảy ra với tóc của bạn cũng đang diễn ra bên trong vai của bạn. Nghiên cứu cho thấy ở một người 50 tuổi, khả năng MRI của họ cho thấy một số bất thường ở cơ vai là gần 99%. Đó là một sự thay đổi cấu trúc hoàn toàn giải thích rằng cơ thể bạn đang lão hóa, nhưng nó không tự động có nghĩa là:
Đó là nguyên nhân gây đau của bạn, vai của bạn bị "hư hỏng" hoặc "gãy", hoặc bạn cần ngừng sử dụng cánh tay. Việc phát hiện rách trên MRI, trong hầu hết các trường hợp, là một phát hiện ngẫu nhiên
Khi tóc bạc không phải là vấn đề, mà da đầu dưới tóc bị kích ứng nghiêm trọng, chảy máu hoặc nhiễm trùng. Màu tóc không quan trọng; vấn đề da bên dưới mới là điều cần quan tâm.
- Vết rách toàn bộ không phải là vấn đề, mà chức năng của vai bị suy giảm nghiêm trọng. Bệnh nhân có các xét nghiệm lâm sàng dương tính và phù hợp (ví dụ: yếu nghiêm trọng khi thực hiện các động tác cụ thể, hoặc đau dữ dội khi gân bị tác động). Hành động: Vết rách hiện có ý nghĩa lâm sàng vì nó trùng khớp với vấn đề chức năng mà bạn có thể kiểm tra.
Tất nhiên, điều này áp dụng cho các trường hợp chấn thương diễn ra từ từ. Khi bạn gặp phải chấn thương đột ngột có năng lượng cao như ngã, điều này tất nhiên có thể dẫn đến rách cơ cấp tính do chấn thương. Nhưng đó không phải là nội dung của nghiên cứu này. Tóm lại, sự chú ý của bạn nên chuyển từ hình ảnh (MRI) sang tình trạng của bệnh nhân (khám lâm sàng). Một vết rách không gây đau là một vấn đề nhỏ. Một vết rách gây ra yếu liệt nghiêm trọng và đau đớn khi vận động là một vấn đề lâm sàng có ý nghĩa.
Tendinopathy phổ biến hơn ở những người trẻ tuổi, và khi tuổi tác tăng lên, tỷ lệ mắc tendinopathy giảm đi, trong khi đó, tỷ lệ mắc các vết rách một phần lại tăng lên. Liệu bệnh lý gân có phải là yếu tố tiên lượng cho kết quả xấu hơn trong tương lai? Điều này chúng ta không thể kết luận dựa trên nghiên cứu này, vì nó sử dụng thiết kế ngang cắt, chỉ phân tích một thời điểm cụ thể và không theo dõi đối tượng theo thời gian. Nhưng đây có thể là một câu hỏi có liên quan cho một nghiên cứu tiếp theo, theo ý kiến của tôi.
Nói chuyện với tôi một cách ngớ ngẩn
Điều thực sự nổi bật trong nghiên cứu này là việc điều chỉnh các biến nhiễu. Bằng cách xây dựng ba mô hình phân tầng, nghiên cứu đã điều chỉnh các yếu tố dân số (như tuổi tác) và các bất thường hình ảnh khác (vì đau có thể xuất phát từ các nguồn ngoài vòng quay vai), cũng như các xét nghiệm lâm sàng, dẫn đến độ tin cậy cao hơn đáng kể trong bằng chứng so với các nghiên cứu trước đây có phương pháp luận yếu hơn.
Chúng ta nên giải thích những phát hiện này như thế nào? Với tư cách là một nhà vật lý trị liệu, bạn luôn phải liên hệ hình ảnh với triệu chứng của bệnh nhân, và do đó, bạn đã nhận thức được nguy cơ có bất thường. Ví dụ, ở một người 50 tuổi trong dân số chung, khả năng có bất thường ở gân cơ quay là gần 99% (595 trong số 602 vai của dân số chung từ 41-76 tuổi, tương đương 98,7%). Đây chỉ là quá trình lão hóa bình thường.
Khi bệnh nhân có đau, bạn không thể đơn giản đổ lỗi cho vết rách trên MRI. Nghiên cứu cho thấy sự khác biệt về vết rách nghiêm trọng giữa những người có và không có đau biến mất ngay khi bạn bao gồm kết quả từ chính khám lâm sàng của mình (chẳng hạn như đau khi thực hiện các động tác cụ thể). Nói cách khác: Khám lâm sàng của bạn quan trọng hơn hình ảnh.” Điều tương tự cũng áp dụng cho sự hiện diện của các bất thường trong các cấu trúc khác của vai. Sự thực là sự khác biệt về vết rách toàn bộ trở nên không có ý nghĩa thống kê sau khi điều chỉnh mạnh mẽ gợi ý rằng sự liên quan ban đầu giữa vết rách toàn bộ và đau thực chất là một yếu tố nhiễu.
- Những người có vết rách toàn bộ và cũng báo cáo đau có khả năng cao hơn mắc các vấn đề cấu trúc khác (như viêm khớp xương đòn-vai, viêm khớp vai-cánh tay hoặc bất thường ở màng trên) so với những người có vết rách toàn bộ nhưng không đau. Vì vậy, cơn đau có thể do các cấu trúc khác (hoặc sự kết hợp của chúng) gây ra, và vết rách toàn bộ chỉ là một phát hiện ngẫu nhiên, đồng thời tồn tại. Các vết rách toàn bộ độ dày ban đầu bị coi là "có liên quan đến nguyên nhân" cho đến khi các nhà nghiên cứu tách biệt thống kê các nguyên nhân thực sự.
- Điều tương tự cũng áp dụng cho các xét nghiệm lâm sàng dương tính về vòng quay vai. Bệnh nhân có rách toàn bộ gân cơ vai và có đau có khả năng cao hơn có kết quả dương tính trong kiểm tra lâm sàng so với bệnh nhân có rách toàn bộ gân cơ vai nhưng không có đau. Điều này có nghĩa là khám lâm sàng là yếu tố dự báo tốt hơn về cơn đau hiện tại so với kết quả chẩn đoán hình ảnh.
Những thông điệp mang về nhà
Hầu hết mọi người trên 40 tuổi đều có một số dạng bất thường hoặc rách cơ vai. Ở một người 50 tuổi, khả năng có gì đó xuất hiện trên MRI là gần 99%. Đây chỉ là một thay đổi bình thường liên quan đến tuổi tác và không phải là chẩn đoán bệnh lý. Một bất thường của gân cơ quay trên MRI, trong hầu hết các trường hợp, tương đương với "tóc bạc" về mặt nội bộ. Nó xác nhận cơ thể bạn đang lão hóa, nhưng nó không gây ra đau. Bạn chỉ cần chú ý đến "vấn đề tiềm ẩn" nếu bệnh nhân có các xét nghiệm lâm sàng dương tính và phù hợp cho thấy chức năng bị suy giảm nghiêm trọng. Một vết rách không đau là "tóc bạc"; một vết rách kèm theo đau và yếu là vấn đề lâm sàng nghiêm trọng. Nghiên cứu đã chứng minh rằng kết quả hình ảnh mất đi mối liên hệ với cơn đau một khi bạn xem xét các phát hiện từ chính khám lâm sàng của mình. Tay của bạn, quan sát của bạn và các xét nghiệm cụ thể của bạn là dự báo tốt hơn về cơn đau hiện tại so với hình ảnh.
Thẩm quyền giải quyết
HAI HUYỀN THOẠI BỊ PHÁ VỠ & 3 QUẢ BOM KIẾN THỨC MIỄN PHÍ
Trường đại học nào không nói cho bạn biết về hội chứng chèn ép vai và loạn động xương bả vai cũng như cách cải thiện đáng kể tình trạng vai của bạn mà không phải trả một xu nào!

