Nhận thức về bệnh đau lưng dưới có ảnh hưởng đến kết quả điều trị không?

Giới thiệu
Đau lưng dưới là một tình trạng cơ xương khớp rất phổ biến và hay tái phát, trong đó các yếu tố sinh học, tâm lý và xã hội được cho là góp phần gây ra đau và tàn tật. Các khuyến nghị lâm sàng hiện nay nhấn mạnh việc thúc đẩy khả năng tự quản lý của bệnh nhân, đặc biệt thông qua các can thiệp giáo dục và tập luyện. Trong bối cảnh này, nhận thức về bệnh đau thắt lưng có thể đóng một vai trò quan trọng đối với kết quả điều trị của bệnh nhân, vì những nhận thức này có thể ảnh hưởng đến các chiến lược đối phó, phản ứng cảm xúc đối với tình trạng bệnh và sự tham gia vào quá trình điều trị. Các bằng chứng mới nổi cho thấy nhận thức về bệnh tật có thể ảnh hưởng đến kết quả điều trị ở những người bị đau lưng dưới. Điều quan trọng là, các biểu hiện bệnh được coi là các yếu tố có thể thay đổi và có khả năng được giải quyết thông qua việc quản lý lâm sàng phù hợp. Mô hình Chăm sóc BetterBack được phát triển như một phương pháp dựa trên vật lý trị liệu cho đau lưng dưới, nhằm, trong số các mục tiêu khác, cải thiện nhận thức về bệnh đau thắt lưng và thúc đẩy khả năng tự chủ của bệnh nhân. Do đó, nghiên cứu này tìm hiểu việc áp dụng mô hình chăm sóc này ảnh hưởng như thế nào đến kết quả điều trị ở bệnh nhân bị đau lưng dưới.
Phương pháp
Thiết kế
Nghiên cứu này là một phân tích thứ cấp được lên kế hoạch trước dựa trên dữ liệu từ một thử nghiệm lâm sàng trước đó. Nghiên cứu ban đầu là một thử nghiệm ngẫu nhiên có kiểm soát theo cụm từng bước, mù đơn, đánh giá dịch vụ vật lý trị liệu sau khi triển khai Mô hình Chăm sóc BetterBack (MoC), so sánh với dịch vụ chăm sóc thông thường được cung cấp trước đó.
Người tham gia và bối cảnh
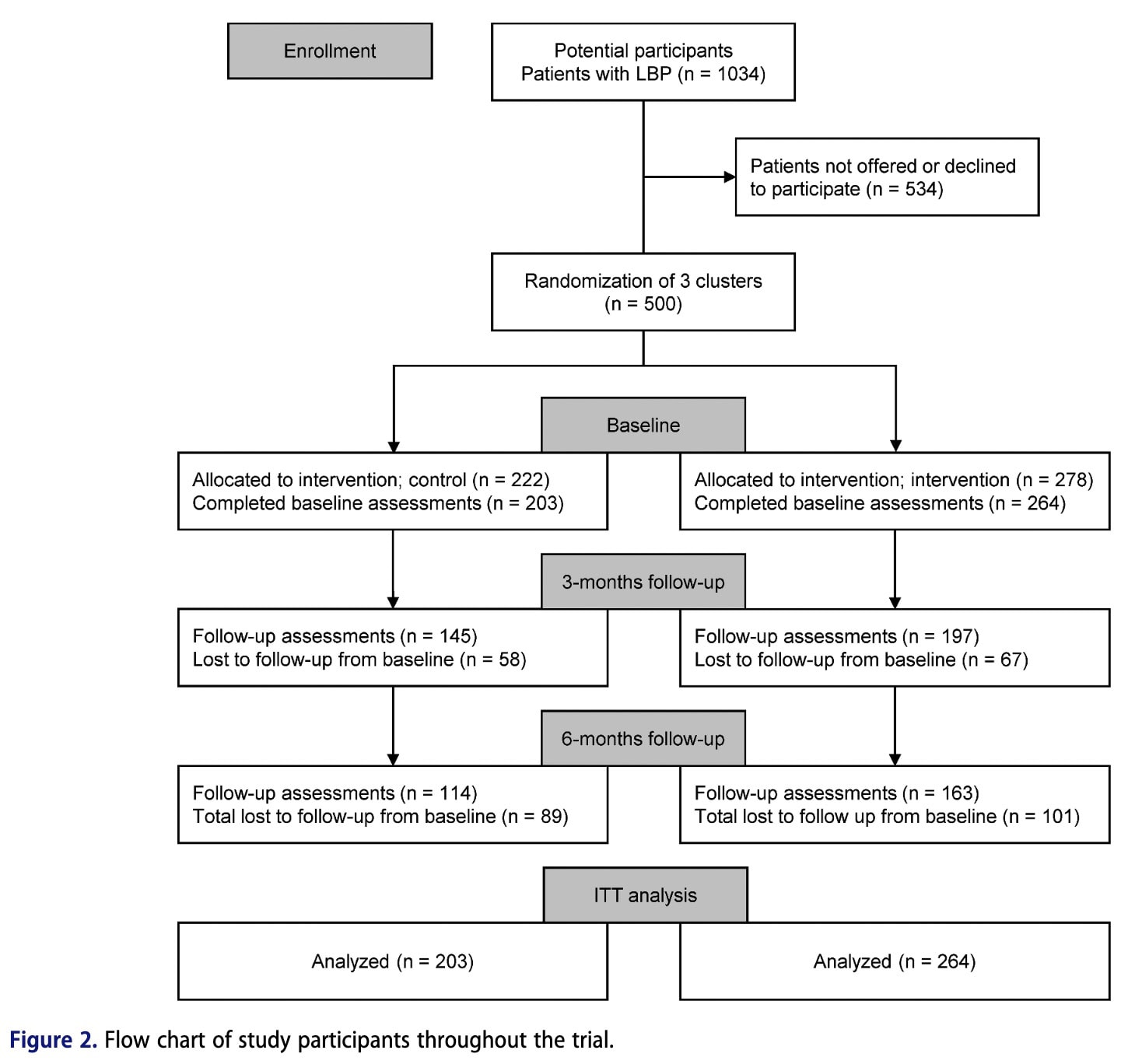
Tổng cộng có 467 bệnh nhân tìm kiếm dịch vụ vật lý trị liệu cho đau lưng dưới đã được tuyển chọn liên tiếp từ 15 phòng khám vật lý trị liệu chăm sóc ban đầu do nhà nước tài trợ. Các phòng khám được tổ chức thành ba nhóm dựa trên vị trí địa lý và cấu trúc tổ chức. Nghiên cứu sử dụng thiết kế ngẫu nhiên theo cụm từng bước, có nghĩa là bệnh nhân không được phân ngẫu nhiên theo từng cá nhân mà nhận được chăm sóc thông thường hoặc Mô hình Chăm sóc BetterBack (MoC) tùy thuộc vào cụm phòng khám và thời điểm họ tìm kiếm chăm sóc trong quá trình thử nghiệm. Các nhà vật lý trị liệu trong nhóm đầu tiên được đào tạo về chương trình BetterBack MoC ngay từ đầu nghiên cứu và thực hiện can thiệp trong suốt quá trình thử nghiệm. Các nhà vật lý trị liệu trong nhóm thứ hai ban đầu cung cấp dịch vụ chăm sóc thông thường và sau đó được đào tạo vào giữa quá trình thử nghiệm, sau đó họ thực hiện chương trình BetterBack MoC. Các nhà vật lý trị liệu trong nhóm thứ ba cung cấp dịch vụ chăm sóc thông thường trong toàn bộ thời gian nghiên cứu và đóng vai trò là nhóm đối chứng.
Các phân tích thứ cấp cũng được thực hiện dựa trên dịch vụ chăm sóc thực tế mà người tham gia nhận được, với việc phân loại người tham gia theo việc họ nhận được dịch vụ chăm sóc tuân thủ hướng dẫn hay không tuân thủ hướng dẫn, bất kể việc phân nhóm ban đầu của họ. Chăm sóc tuân thủ hướng dẫn tuân theo năm khuyến nghị chính từ các hướng dẫn lâm sàng được điều chỉnh phù hợp với địa phương về Đau lưng dưới, bao gồm tránh chụp ảnh y tế và chuyển viện đến bác sĩ chuyên khoa không cần thiết, cung cấp giáo dục và bài tập cho bệnh nhân, và tránh các phương pháp điều trị không dựa trên bằng chứng
Mô hình Chăm sóc BetterBack đã được điều chỉnh cho phù hợp với bối cảnh y tế Thụy Điển và bao gồm một số công cụ hỗ trợ như các công cụ lý luận lâm sàng và đánh giá, lộ trình chăm sóc lấy bệnh nhân làm trung tâm, tài liệu giáo dục bệnh nhân về đau thắt lưng và tự quản lý, tài nguyên giáo dục nhóm, và tài nguyên chương trình phục hồi chức năng. Mục tiêu là thúc đẩy việc quản lý vật lý trị liệu phù hợp với các khuyến nghị trong hướng dẫn chăm sóc. Thời gian điều trị và số lần điều trị được thu thập từ hồ sơ y tế.
Inclusion criteria
- Age between 18 and 65 years
- Thông thạo tiếng Thụy Điển
- Tìm kiếm dịch vụ vật lý trị liệu cho cơn đau lưng dưới lành tính lần đầu hoặc tái phát (giai đoạn cấp tính, bán cấp hoặc mãn tính), có hoặc không kèm theo rối loạn thần kinh tủy sống
Exclusion criteria
- Bệnh ung thư hiện tại hoặc bệnh ung thư trong vòng 5 năm qua
- Chấn thương cột sống
- Nhiễm trùng cột sống
- Cauda equina syndrome
- Viêm cột sống dính khớp hoặc bệnh thấp khớp hệ thống
- Phẫu thuật cột sống trong vòng 2 năm qua
- Đang mang thai hoặc đã mang thai trong vòng 3 tháng qua
- Điều kiện tham gia chương trình phục hồi chức năng đa phương thức/đa chuyên ngành dành cho các trường hợp đau mãn tính phức tạp
- Rối loạn tâm thần nặng
Phân tích trung gian
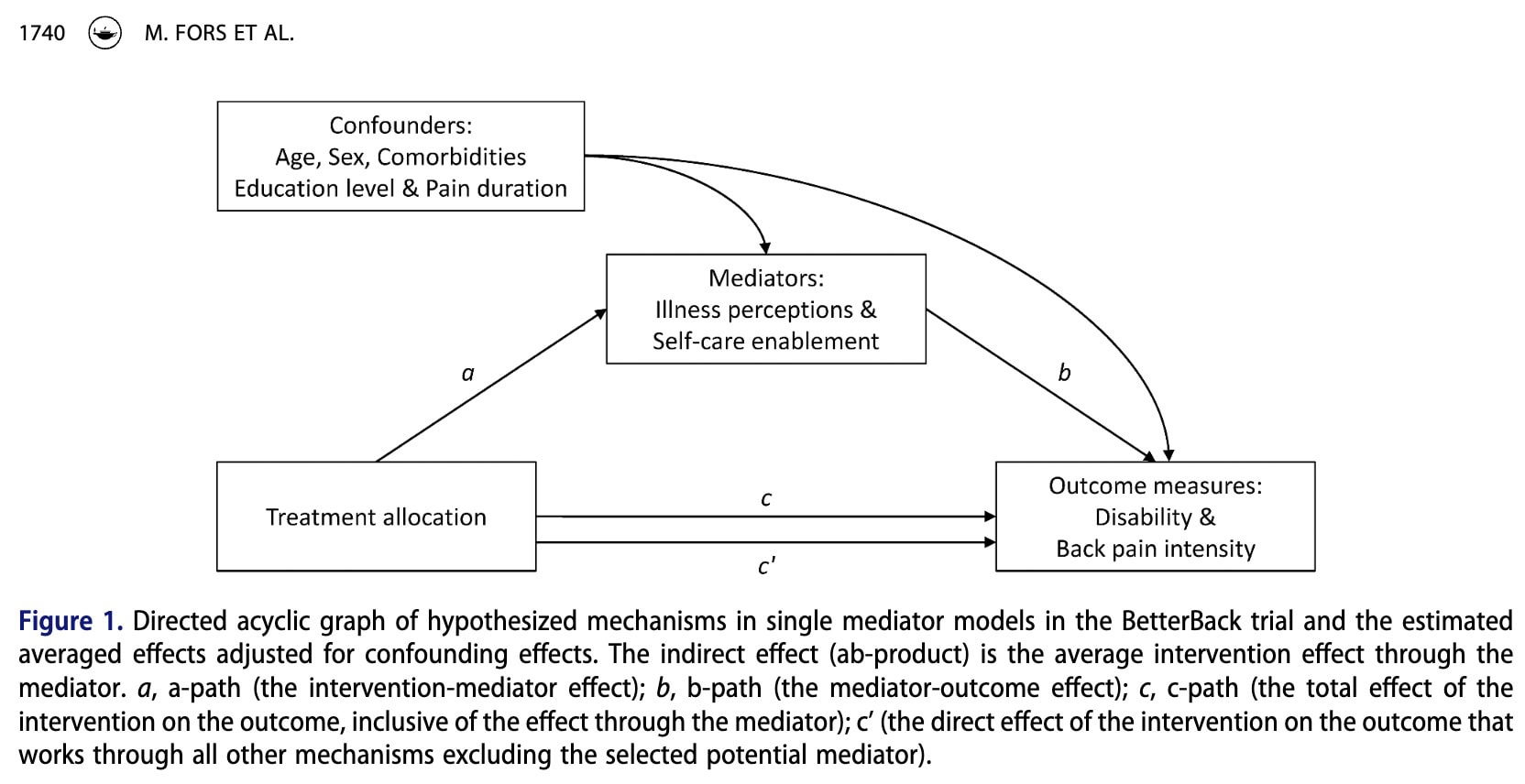
Khi các biến trung gian (Nhận thức về bệnh tật và Khả năng tự chăm sóc) và các biến kết quả (Khuyết tật và Đau) là các biến liên tục, phân tích trung gian có thể được sử dụng để phân tách tác động tổng thể của một can thiệp thành các con đường khác nhau (Hình 1).
Đường dẫn c thể hiện tác động tổng thể của can thiệp đối với kết quả, bao gồm cả tác động xảy ra thông qua biến trung gian.
Đường dẫn a thể hiện tác động của can thiệp lên biến trung gian tiềm năng. Nói cách khác, nó cho thấy liệu can thiệp có làm thay đổi biến trung gian hay không.
Đường dẫn b thể hiện mối quan hệ giữa biến trung gian và kết quả. Nó cho thấy liệu những thay đổi trong biến trung gian có ảnh hưởng đến kết quả hay không.
Hiệu ứng gián tiếp (ab) đại diện cho phần tác động của can thiệp diễn ra thông qua biến trung gian. Nó được tính bằng cách nhân đường dẫn a với đường dẫn b.
Hiệu ứng trực tiếp (c′) đại diện cho phần tác động của can thiệp ảnh hưởng đến kết quả thông qua các cơ chế khác, ngoại trừ biến trung gian đang được nghiên cứu
Hiệu ứng gián tiếp cũng có thể được giải thích thông qua hai góc độ lý thuyết. Lý thuyết hành động tập trung vào việc liệu can thiệp có thành công trong việc thay đổi biến trung gian hay không (đường a). Lý thuyết khái niệm tập trung vào việc liệu biến trung gian có thực sự ảnh hưởng đến kết quả hay không (đường dẫn b).
Nếu đường dẫn a mạnh, điều đó có nghĩa là can thiệp đã tác động hiệu quả đến biến trung gian. Nếu đường dẫn b mạnh, điều đó cho thấy yếu tố trung gian là một yếu tố quan trọng ảnh hưởng đến kết quả.
Các chỉ số kết quả do bệnh nhân báo cáo
Các chỉ số kết quả do bệnh nhân báo cáo (PROMs) được thu thập tại thời điểm ban đầu bởi nhà vật lý trị liệu điều trị trong lần thăm khám đầu tiên. Dữ liệu theo dõi sau 3 và 6 tháng được thu thập thông qua các bảng câu hỏi gửi qua bưu điện đến bệnh nhân.
Trong nghiên cứu này, các yếu tố trung gian được đánh giá tại thời điểm ban đầu và tại thời điểm theo dõi sau 3 tháng, trong khi các kết quả được đo lường tại thời điểm ban đầu và tại thời điểm theo dõi sau 6 tháng. Các thời điểm này được lên kế hoạch để đảm bảo thứ tự thời gian chính xác giữa điều trị, các yếu tố trung gian và kết quả. Các đặc điểm của người tham gia và các yếu tố gây nhiễu tiềm ẩn đã được đánh giá trước khi điều trị.
Outcomes
Các kết quả chính của phân tích thứ cấp này là sự khác biệt giữa các nhóm về mức độ tàn tật và cường độ đau lưng dưới sau 6 tháng kể từ thời điểm ban đầu.
Mức độ khuyết tật được đo lường bằng Chỉ số Khuyết tật Oswestry (ODI). Cường độ đau được đánh giá bằng Thang điểm số cho đau lưng dưới (NRS-LBP), dao động từ 0 (không đau) đến 10 (cơn đau tồi tệ nhất có thể tưởng tượng được).
Sự thay đổi của ODI và NRS-LBP trong vòng 6 tháng là các chỉ số thường được khuyến nghị để đánh giá sự cải thiện về đau và chức năng ở bệnh nhân bị đau lưng dưới. Chúng là một phần của các lĩnh vực kết quả cốt lõi được khuyến nghị cho các thử nghiệm lâm sàng về đau lưng dưới không đặc hiệu.
Người trung gian tiềm năng
Nghiên cứu đưa ra giả thuyết rằng Mô hình Chăm sóc BetterBack (MoC) sẽ giảm thiểu tình trạng tàn tật và đau đớn bằng cách tác động đến hai yếu tố trung gian tiềm năng: nhận thức của bệnh nhân về bệnh tật và khả năng tự chăm sóc.
Nhận thức về bệnh đau thắt lưng được đo lường bằng Bảng câu hỏi nhận thức về bệnh ngắn gọn (BIPQ), dựa trên Mô hình tự điều chỉnh theo lẽ thường. Bảng câu hỏi bao gồm chín mục đánh giá các biểu hiện nhận thức và cảm xúc về bệnh tật. Tám mục được chấm điểm từ 0 đến 10 và cộng lại thành tổng điểm từ 0 đến 80, trong đó điểm số cao hơn cho thấy nhận thức về bệnh tật đe dọa hơn.
Khả năng tự chăm sóc được đánh giá bằng Công cụ Đánh giá Khả năng Tự chăm sóc của Bệnh nhân (PEI), công cụ này đo lường khả năng mà bệnh nhân cảm nhận được trong việc hiểu và đối phó với bệnh tật của mình. Điểm số dao động từ 0 đến 12, với điểm số cao hơn cho thấy khả năng tự chăm sóc cao hơn. PEI là một chỉ số đánh giá quá trình chuyển đổi và do đó không được đánh giá tại thời điểm ban đầu.
Các yếu tố nhiễu tiềm ẩn
Để phân tích trung gian hỗ trợ việc giải thích nhân quả, cần phải đáp ứng một số giả định, bao gồm việc không có các yếu tố nhiễu không được đo lường trong mối quan hệ giữa phương pháp điều trị, các biến trung gian và kết quả.
Trong thử nghiệm chính, việc ngẫu nhiên hóa đã giúp đảm bảo rằng các nhóm điều trị có đặc điểm tương đương tại thời điểm ban đầu, điều này có thể đã làm giảm yếu tố nhiễu trong mối quan hệ giữa điều trị và các biến trung gian, cũng như giữa điều trị và kết quả. Tuy nhiên, yếu tố nhiễu vẫn có thể tồn tại trong mối quan hệ giữa các biến trung gian và kết quả.
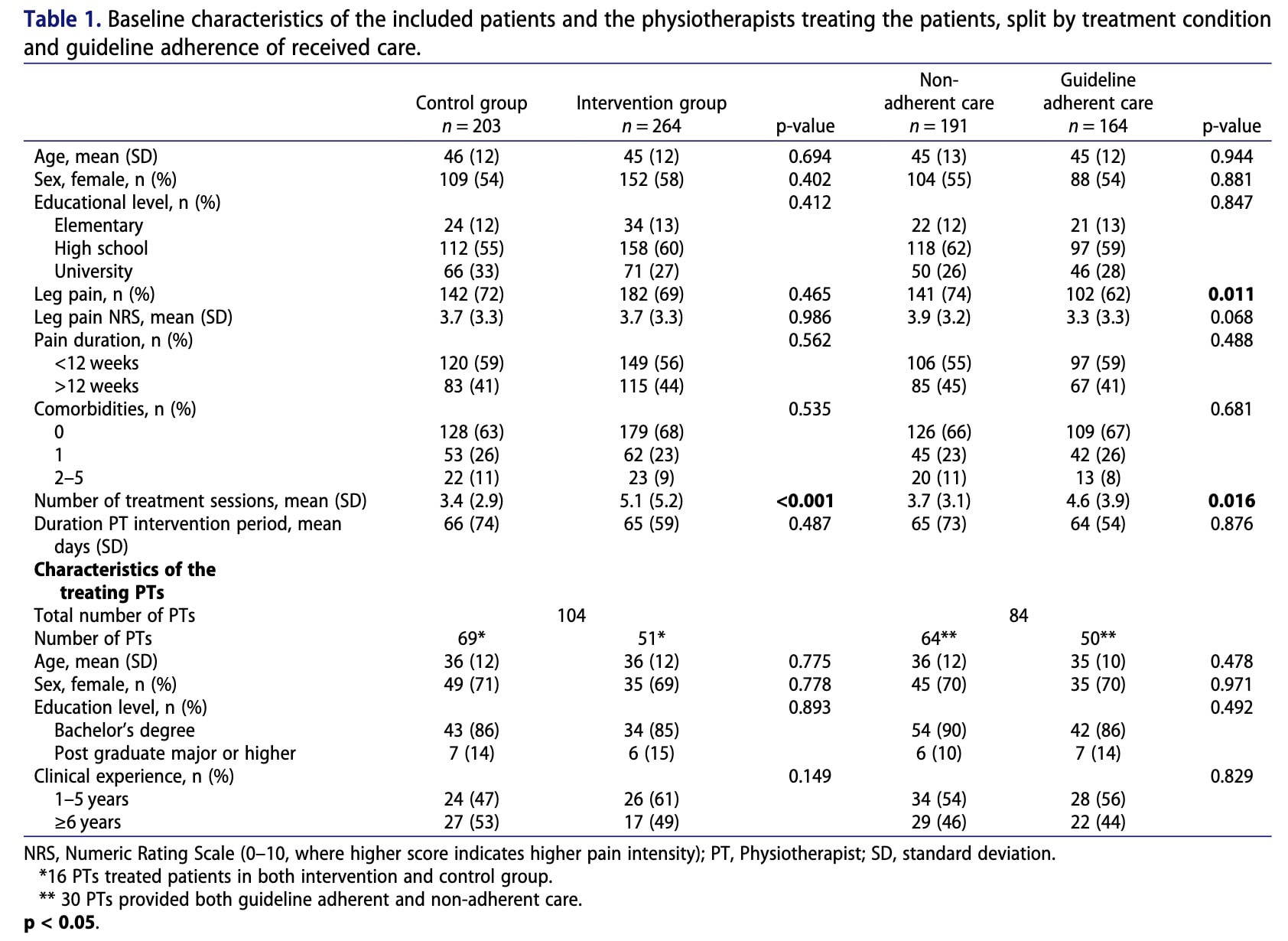
Để giải quyết vấn đề này, một số yếu tố đồng biến trước điều trị đã được xem xét là các yếu tố gây nhiễu tiềm ẩn dựa trên các nghiên cứu trước đây và sự đồng thuận trong nhóm nghiên cứu. Các yếu tố này bao gồm tuổi, giới tính, các bệnh đi kèm, trình độ học vấn và thời gian bị đau.
Trong phân tích sơ bộ so sánh chăm sóc tuân thủ hướng dẫn với chăm sóc không tuân thủ hướng dẫn, bệnh nhân không được phân nhóm ngẫu nhiên. Do đó, có thể tồn tại các yếu tố nhiễu trong mối quan hệ giữa phương pháp điều trị, các yếu tố trung gian và kết quả. Ngoài các đặc điểm của bệnh nhân, các đặc điểm của nhà vật lý trị liệu (giới tính, tuổi và kinh nghiệm lâm sàng) cũng được xem xét là các yếu tố nhiễu tiềm ẩn.
Kết quả
Đánh giá ban đầu đã được thực hiện với 467 người tham gia. Tỷ lệ duy trì sau 3 tháng là 71% ở nhóm đối chứng và 75% ở nhóm can thiệp, trong khi tỷ lệ duy trì sau 6 tháng lần lượt là 56% và 62%. Các đặc điểm nhân khẩu học của người tham gia tương tự nhau giữa các nhóm. Cuối cùng, các nhà vật lý trị liệu điều trị có mức độ kinh nghiệm lâm sàng tương tự nhau giữa các nhóm.
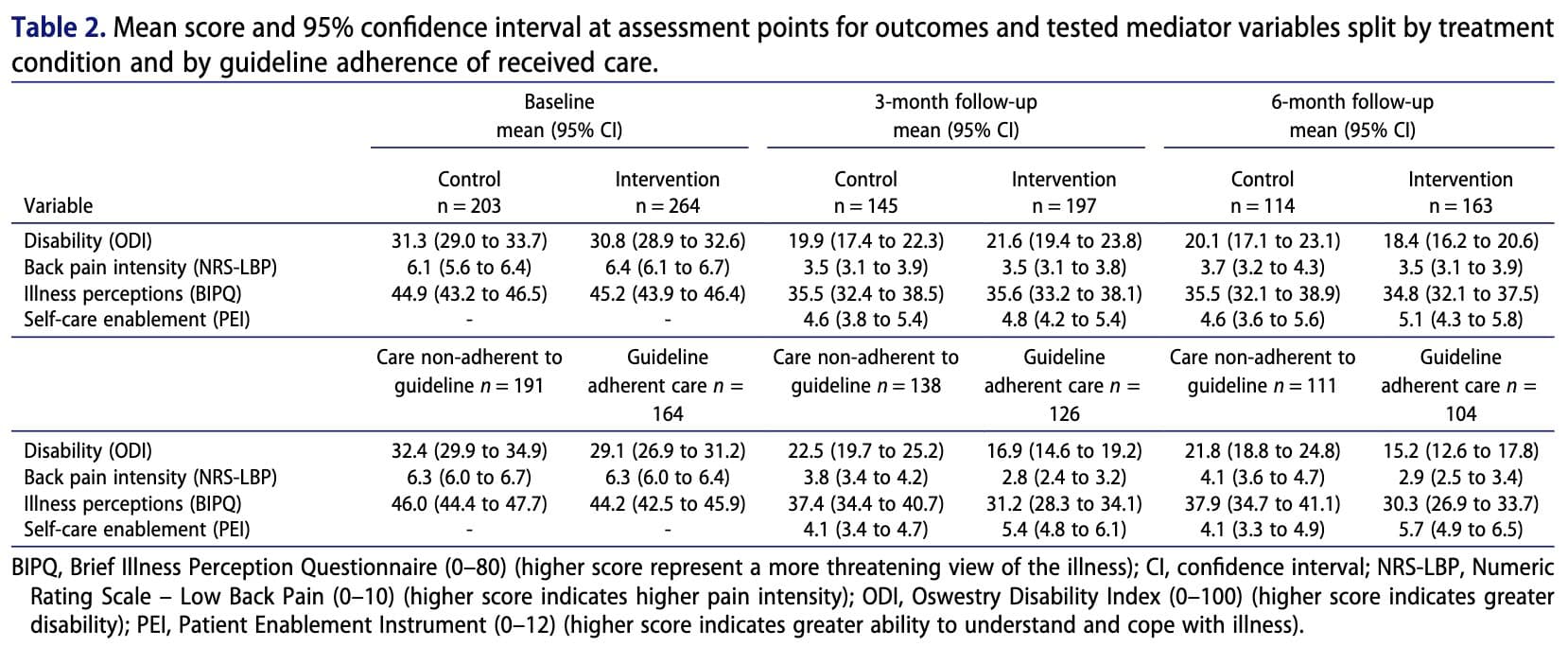
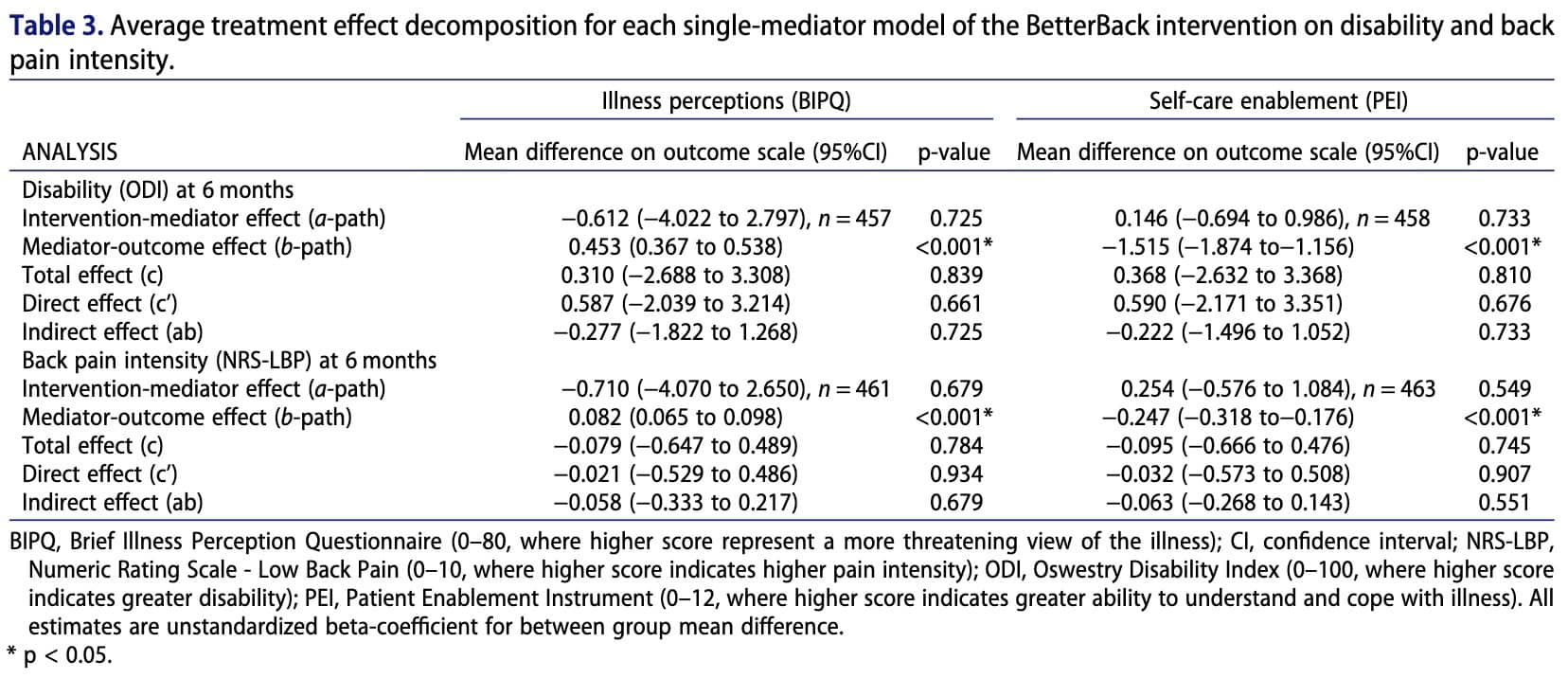
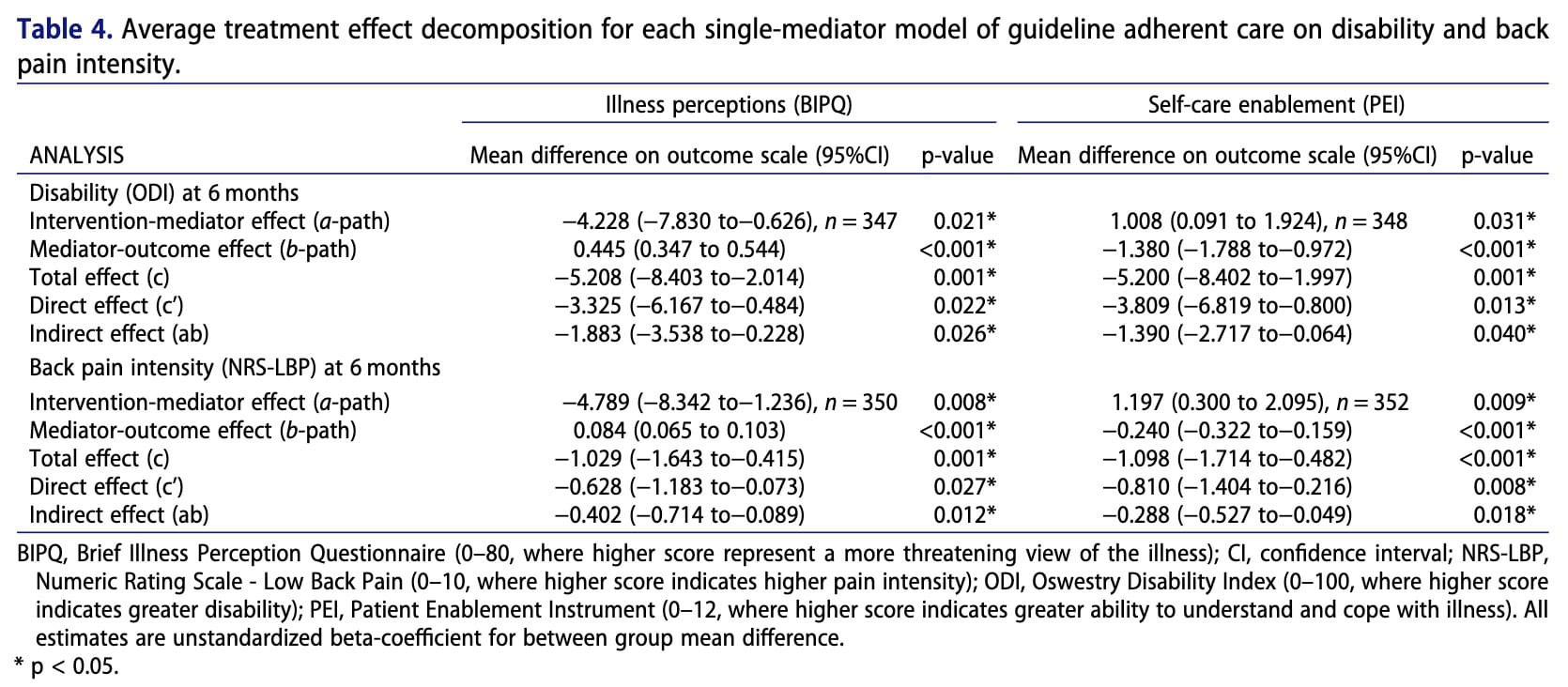
Nhìn chung, không có sự khác biệt đáng kể giữa nhóm can thiệp và nhóm đối chứng về mức độ tàn tật, cường độ đau lưng, nhận thức về bệnh tật hoặc khả năng tự chăm sóc. Tuy nhiên, phân tích cho thấy những bệnh nhân có quan niệm không thích ứng về bệnh tật của mình vào thời điểm 3 tháng có xu hướng gặp phải tình trạng tàn tật nặng hơn và cường độ đau cao hơn vào thời điểm 6 tháng. Ngược lại, khả năng tự chăm sóc cao hơn sau ba tháng có liên quan đến mức độ khuyết tật thấp hơn và giảm đau sau sáu tháng. Mặc dù can thiệp này không trực tiếp vượt trội hơn so với chăm sóc thông thường, nhưng những bệnh nhân được chăm sóc tuân thủ các hướng dẫn lâm sàng lại thể hiện nhận thức tích cực hơn về bệnh tật và khả năng tự chăm sóc cao hơn. Các yếu tố này, đến lượt mình, lại liên quan đến kết quả tốt hơn thông qua các tác động gián tiếp, cho thấy rằng cách thức chăm sóc ảnh hưởng đến niềm tin của bệnh nhân và khả năng tự quản lý có thể đóng vai trò quan trọng trong việc cải thiện kết quả lâu dài.
Câu hỏi và suy nghĩ
Kết quả của phân tích trung gian đặt ra những câu hỏi quan trọng về cơ chế mà qua đó các can thiệp vật lý trị liệu có thể ảnh hưởng đến kết quả ở bệnh nhân bị đau lưng dưới. Mặc dù nhận thức về bệnh tật và khả năng tự chăm sóc có liên quan đáng kể đến kết quả về tình trạng tàn tật và đau đớn, nhưng Mô hình Chăm sóc BetterBack (MoC) không thay đổi đáng kể các yếu tố trung gian này, trong khi phương pháp chăm sóc tuân thủ hướng dẫn thì có. Điều này cho thấy rằng mặc dù các yếu tố này dường như là những yếu tố quyết định có liên quan đến sự hồi phục, nhưng các chiến lược được sử dụng trong Mô hình Chăm sóc BetterBack (MoC)—chủ yếu là giáo dục bệnh nhân và tập luyện—là chưa đủ để thay đổi một cách có ý nghĩa nhận thức về bệnh của bệnh nhân đối với đau lưng dưới về đau lưng dưới và các chiến lược đối phó.
Các phương pháp thay thế có thể mở ra những hướng đi đầy hứa hẹn. Ví dụ, Liệu pháp Chức năng Nhận thức (CFT) đã cho thấy kết quả đáng khích lệ, như đã được nêu bật trong một bài tổng quan trước đây, trong việc điều trị đau lưng dưới bằng cách tập trung vào các niềm tin, hành vi và mô hình vận động thông qua giáo dục cá nhân hóa và tiếp xúc dần dần với các động tác gây sợ hãi. Bằng cách giảm kinesiophobia và giải quyết các niềm tin không thích ứng thông qua học tập trải nghiệm, các phương pháp này có thể điều chỉnh hiệu quả hơn nhận thức về bệnh đau lưng dưới.
Nhìn chung, những phát hiện này nhấn mạnh tầm quan trọng của việc tiếp tục khám phá và phát triển các can thiệp được thiết kế đặc biệt để nhắm vào các yếu tố trung gian tâm lý và hành vi, chẳng hạn như nhận thức về bệnh tật và khả năng tự chăm sóc. Các nghiên cứu trong tương lai nên tìm hiểu xem liệu các can thiệp tập trung trực tiếp hơn vào các cơ chế này có thể mang lại những cải thiện đáng kể hơn về kết quả đau và khuyết tật hay không.
Nói chuyện với tôi một cách ngớ ngẩn
Từ góc độ phương pháp luận, nghiên cứu đã sử dụng Mô hình hóa Phương trình Cấu trúc (SEM) để điều tra các cơ chế cơ bản của hiệu quả điều trị. Phương pháp này cho phép các nhà nghiên cứu mô hình hóa đồng thời nhiều đường dẫn nhân quả và ước tính các tác động trực tiếp (đường dẫn c′) cũng như các tác động gián tiếp (đường dẫn ab) thông qua phân tích trung gian. Trong khuôn khổ này, đường dẫn a thể hiện tác động của can thiệp lên yếu tố trung gian, trong khi đường dẫn b thể hiện mối liên hệ giữa yếu tố trung gian và kết quả.
Mỗi đường dẫn tương ứng với một phương trình hồi quy mô tả mối liên hệ giữa sự thay đổi của một biến với sự thay đổi của một biến khác. Kết quả trình bày trong Bảng 3 cho thấy can thiệp không ảnh hưởng đáng kể đến các biến trung gian (các đường dẫn a không có ý nghĩa thống kê). Tuy nhiên, các biến trung gian có mối liên hệ đáng kể với các kết quả (đường dẫn b có ý nghĩa), cho thấy các biến này có liên quan đến kết quả của bệnh nhân nhưng không bị can thiệp thay đổi mạnh mẽ.
Một vấn đề phương pháp luận khác liên quan đến tính trung thành của can thiệp. Điều quan trọng là phải xác định xem các nhà vật lý trị liệu trong nhóm BetterBack MoC có áp dụng nhất quán quy trình can thiệp trong các buổi tư vấn hay không. Nếu mô hình chăm sóc không được thực hiện như dự định, điều này có thể đã làm giảm hiệu quả can thiệp quan sát được và góp phần vào việc không có sự trung gian có ý nghĩa.
Theo quy trình nghiên cứu Mô hình Chăm sóc BetterBack đã được công bố, các nhà vật lý trị liệu đã tham gia một chương trình đào tạo kéo dài hai ngày, được truy cập vào nền tảng giáo dục trực tuyến và tham gia một buổi hội thảo tương tác kéo dài hai giờ ba tháng sau khi triển khai chương trình. Mặc dù các biện pháp này nhằm hỗ trợ việc áp dụng mô hình chăm sóc, nhưng giao thức không báo cáo rõ ràng các chỉ số định lượng về mức độ tuân thủ can thiệp, chẳng hạn như kiểm tra tính trung thực, kiểm toán tư vấn hoặc chấm điểm tuân thủ tiêu chuẩn.
Nếu không có sự giám sát có hệ thống về tính nhất quán trong việc thực hiện liệu pháp, vẫn khó có thể xác định liệu can thiệp đó có được thực hiện một cách nhất quán giữa các chuyên gia y tế hay không.
Những thông điệp mang về nhà
- Niềm tin của bệnh nhân có ảnh hưởng mạnh mẽ đến kết quả điều trị.Những nhận thức tiêu cực về bệnh đau lưng dưới liên quan đến mức độ đau cao hơn và tình trạng tàn tật theo thời gian. Cách bệnh nhân hiểu về tình trạng của mình có ý nghĩa quan trọng đối với quá trình hồi phục.
- Sự tự tin trong việc tự quản lý là yếu tố then chốt.Những bệnh nhân cảm thấy có khả năng tự quản lý tình trạng bệnh của mình (khả năng tự chăm sóc cao hơn) thường báo cáo mức độ đau và khuyết tật ít hơn sau vài tháng.
- Chăm sóc dựa trên hướng dẫn có thể định hình niềm tin.Bệnh nhân được chăm sóc tuân thủ hướng dẫn cho thấy nhận thức tích cực hơn về bệnh tật và khả năng tự chăm sóc cao hơn so với những người được chăm sóc không tuân thủ hướng dẫn.
- Chỉ giáo dục thôi có thể không đủ để thay đổi nhận thức.Các chương trình giáo dục và tập luyện truyền thống có thể không đủ để thay đổi nhận thức về bệnh đau lưng dưới, cho thấy có thể cần các chiến lược tâm lý hoặc hành vi có mục tiêu cụ thể hơn.
- Nhắm vào các niềm tin như một phần của quá trình điều trị.Các phương pháp như vật lý trị liệu dựa trên tâm lý học, huấn luyện hành vi và tiếp xúc theo mức độ có thể giúp định hình lại niềm tin của bệnh nhân và cải thiện kết quả lâu dài.
Thẩm quyền giải quyết
Dinh dưỡng có thể là yếu tố quan trọng đối với sự nhạy cảm trung tâm - Bài giảng video
Xem bài giảng video MIỄN PHÍ này về Dinh dưỡng và Nhạy cảm trung ương của nhà nghiên cứu về chứng đau mãn tính số 1 Châu Âu Jo Nijs. Những thực phẩm mà bệnh nhân nên tránh có thể sẽ khiến bạn ngạc nhiên!

