Viêm xương khớp Glenohumeral | Chẩn đoán & Điều trị
Viêm xương khớp Glenohumeral | Chẩn đoán & Điều trị
Sụn khớp, xương dưới sụn và quanh khớp, cũng như các mô mềm quanh khớp như dây chằng, cơ và màng hoạt dịch, đều bị ảnh hưởng bởi bệnh thoái hóa khớp thoái hóa (OA). Ngoài tình trạng khó chịu ở khớp, cứng khớp và hạn chế vận động, OA còn gây ra những bất thường về mặt hình ảnh như hình thành gai xương, nang quanh khớp và xơ cứng dưới sụn. Những đặc điểm này của chấn thương khớp vai được dùng làm định nghĩa của GHOA (Ibounig và cộng sự, 2021).
Có tới 17% số người bị đau vai, một nhóm bệnh nhân đã tăng gấp ba lần trong 40 năm qua, có bất thường thoái hóa ở khớp vai (GH) (Harkness và cộng sự, 2005).
Điều quan trọng cần lưu ý là định nghĩa về mặt lâm sàng và hình ảnh của OA là khác nhau. Thoái hóa khớp trên hình ảnh X-quang không chỉ bao gồm các triệu chứng. Tương tự như vậy, OA như một chẩn đoán lâm sàng có thể đi kèm với những thay đổi về mặt hình ảnh có thể nhẹ hoặc nghiêm trọng (Dieppe và Lohmander 2005). Có nhiều phân loại về bệnh thoái hóa khớp vai trên hình ảnh học (GHOA), không nằm trong phạm vi của bài viết này.
Sinh lý bệnh
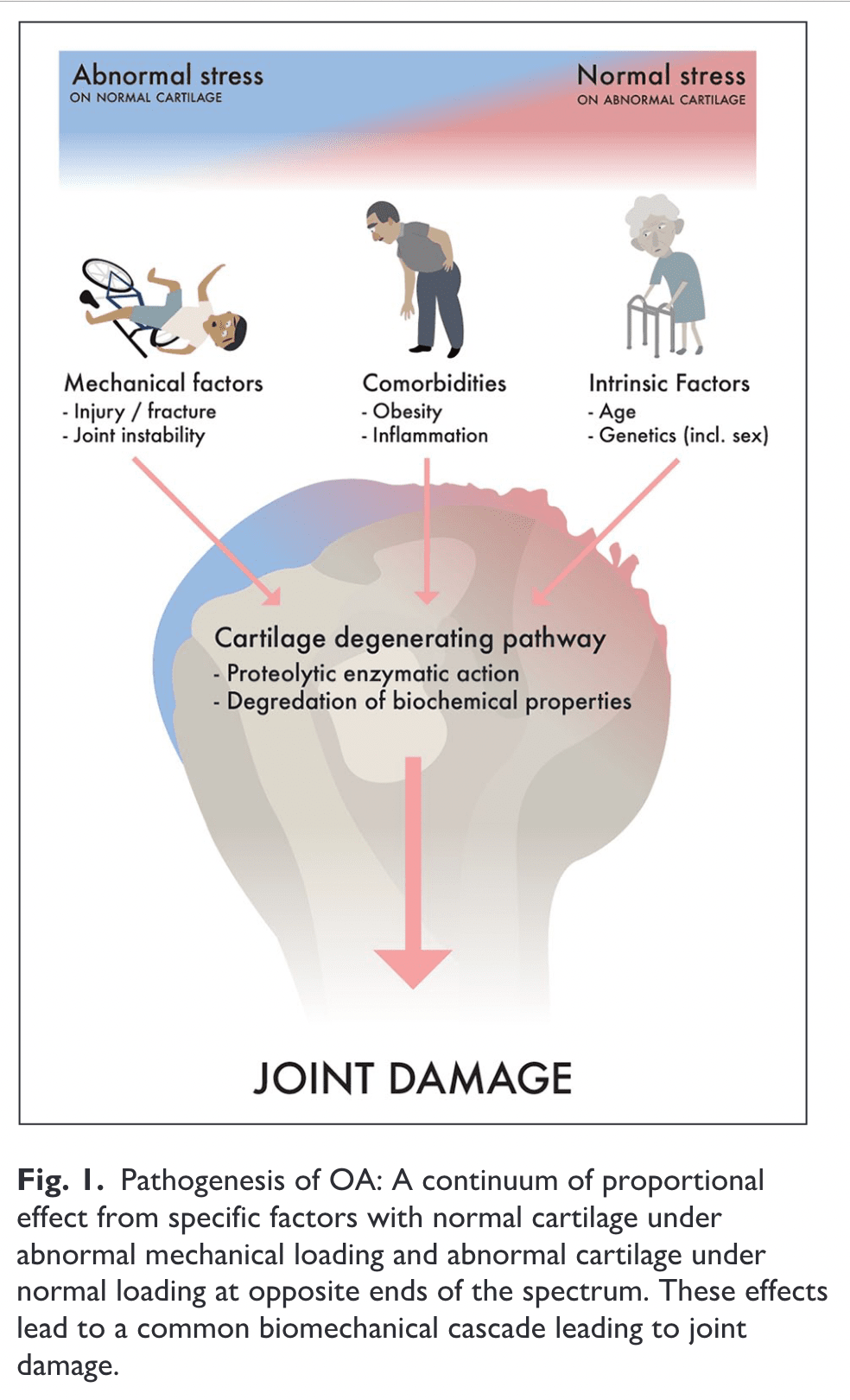
Trong khi cả hai đều có nhiều trong xương, sụn lại không có cả dây thần kinh và mạch máu. Sụn khớp tốt giúp giảm ma sát và phân bổ đều tải trọng tĩnh và động cho khớp. Ma trận sụn giàu collagen và proteoglycan được duy trì bởi các tế bào sụn phân bố thưa thớt. Để sụn tiếp tục hoạt động bình thường, chất lượng của ma trận này rất quan trọng. Viêm xương khớp gây ra những thay đổi ở sụn khớp bao gồm sự phân hủy protein tiến triển của ma trận và tăng cường sản xuất tế bào sụn của cùng một thành phần ma trận hoặc hơi khác (Heinegård và cộng sự, 2004).
Sự thay đổi xương thường gặp nhất ở GHOA là sự hình thành các gai xương do kích thích tế bào sụn và cốt hóa sụn trong vùng chuyển tiếp của sụn trong và màng hoạt dịch (Kerr et al., 1995).
Các mô quanh khớp như màng hoạt dịch và xương dưới sụn được chi phối bởi nhiều dây thần kinh và có khả năng là nguồn kích thích đau nhiều nhất, trong khi sụn khớp thường không nhạy cảm (Kidd và cộng sự, 2004).
Các triệu chứng như đau về đêm và đau khi nghỉ ngơi có thể là do cơ chế sinh học bị thay đổi hoặc sụn bị tổn thương, làm tăng áp lực nội xương ở xương dưới sụn nhưng vẫn chưa có lý thuyết nào được chứng minh là hợp lý. Nhận thức về cơn đau của một cá nhân chịu ảnh hưởng bởi các đường dẫn truyền cơn đau tại chỗ và trung tâm, cũng như các yếu tố tâm lý xã hội và kinh tế xã hội theo ngữ cảnh, bên cạnh các yếu tố giải phẫu tại chỗ trong và xung quanh khớp. Như thường thấy trong các trường hợp bồi thường của người lao động, khi các yêu cầu bồi thường thường liên quan đến kết quả tồi tệ hơn, các yếu tố theo ngữ cảnh như trầm cảm, lo âu, cơ chế đối phó và trình độ học vấn của bệnh nhân có thể giải thích một số sự khác biệt thường thấy giữa các triệu chứng chủ quan và các phát hiện khách quan về tổn thương khớp trên phim chụp X-quang (Summers và cộng sự, 1988, Creamer và cộng sự, 1998, Koljonen và cộng sự, 2009).
Theo dõi một khóa học
- Học mọi lúc, mọi nơi và theo tốc độ của riêng bạn
- Các khóa học trực tuyến tương tác từ một nhóm từng đoạt giải thưởng
- Chứng nhận CEU/CPD tại Hà Lan, Bỉ, Hoa Kỳ và Vương quốc Anh
Biểu hiện lâm sàng và khám
Các yếu tố rủi ro đã biết
Theo Ibounig et al (2021) và Michener et al (2023) :
- Tuổi
- Di truyền học
- loạn sản xương ổ chảo
- Béo phì (không rõ)
- Tập thể dục quá mức
- Sự lỏng lẻo của khớp
- Chấn thương khớp: trật khớp, gãy xương
- Bệnh lý khớp chóp xoay
- Công trình xây dựng trên cao
- Cựu vận động viên cử tạ và ném
- Viêm khớp
- Hoại tử vô mạch
Hình ảnh lâm sàng
Đau nhức sâu và liên quan đến hoạt động, thường ở phía sau khớp, ở bệnh nhân lớn tuổi; thường ở độ tuổi 60 trở lên mặc dù có thể xảy ra trước đó. Hạn chế ROM thụ động là một chỉ báo quan trọng của GHOA. Đau về đêm và khi nghỉ ngơi cũng có thể xảy ra. Các triệu chứng cơ học có thể phát sinh sau khi bệnh tiến triển như kẹt và khóa.
Kết quả khám lâm sàng GHOA giai đoạn đầu có thể không rõ ràng, nhưng khi bệnh tiến triển, chúng sẽ trở nên rõ ràng hơn. Các dấu hiệu lâm sàng bao gồm hạn chế phạm vi chuyển động thụ động, đặc biệt là xoay ngoài, cũng như đau khớp khi ấn, tiếng lạo xạo và đau khi cử động khớp. Bệnh lý khớp chóp xoay có thể được chẩn đoán nếu khi khám phát hiện teo cơ hoặc tích tụ dịch (còn gọi là “dấu hiệu dịch” hoặc “dấu hiệu mạch nước phun”, xảy ra khi dịch hoạt dịch từ khớp vai rò rỉ vào túi hoạt dịch dưới mỏm vai-dưới deltoid) ( Ibounig và cộng sự, 2021 ).
Chẩn đoán
Chẩn đoán được đưa ra bằng cách kết hợp hình ảnh lâm sàng với bệnh sử chi tiết của bệnh nhân cùng với khám sức khỏe và các nghiên cứu hình ảnh ( Michener và cộng sự, 2023 ).
Hiệp hội khuỷu tay và vai Anh (BESS) đề xuất các tiêu chí sau: đau kéo dài hơn 3 tháng, không mất ổn định, không đau khớp AC tại chỗ khi khám bằng tay, giảm toàn bộ phạm vi chuyển động, đặc biệt là khi xoay ngoài thụ động với cánh tay ở bên cạnh và chụp X-quang để xác nhận chẩn đoán ( Rees và cộng sự, 2021 ).
Hình ảnh
Chụp X quang trước sau hoặc nách là kỹ thuật chụp phổ biến nhất giúp chẩn đoán GHOA. MRI có thể hữu ích trong việc loại trừ các chẩn đoán phân biệt được nêu dưới đây ( Michener và cộng sự, 2023 ).
Chẩn đoán phân biệt
- Rách toàn bộ độ dày của gân chóp xoay
- Đau vai liên quan đến gân cơ chóp xoay
- Đau khớp AC
- Vai đông cứng
- Sự bất ổn của vai
- Hội chứng Parsonage Turner
- Hoại tử xương
- RA
- Viêm khớp nhiễm trùng
- Bệnh khớp do tinh thể
- Viêm xương đòn vai
- Khối u
- Viêm đám rối cánh tay
NÂNG CAO KIẾN THỨC VỀ RỐI LOẠN VÒNG XOAY CỦA BẠN – MIỄN PHÍ!

Theo dõi một khóa học
- Học mọi lúc, mọi nơi và theo tốc độ của riêng bạn
- Các khóa học trực tuyến tương tác từ một nhóm từng đoạt giải thưởng
- Chứng nhận CEU/CPD tại Hà Lan, Bỉ, Hoa Kỳ và Vương quốc Anh
Sự đối đãi
Thuốc
Có bằng chứng mạnh mẽ ủng hộ việc sử dụng paracetamol đường uống thường xuyên để giảm đau liên quan đến bệnh viêm xương khớp nói chung ( Bijlsma và cộng sự, 2002 ). Phương pháp này không có rủi ro và có tỷ lệ tác dụng phụ thấp. Vì chúng làm giảm cơn đau do viêm và viêm màng hoạt dịch nên thuốc chống viêm không steroid cũng đã được chứng minh là có lợi trong việc điều trị bệnh thoái hóa khớp nói chung. Tuy nhiên, do có nhiều tác dụng phụ nên chúng không được khuyên dùng làm phương pháp điều trị đầu tay ( Seed và cộng sự, 2009 ). Tương tự như vậy, thuốc giảm đau gốc thuốc phiện không được khuyến cáo sử dụng lâu dài do tác động tiêu cực và nguy cơ gây nghiện, ngay cả khi nó đã được chứng minh là có hiệu quả trong việc giảm đau ( Jawad và cộng sự, 2005 ).
Tiêm corticosteroid
Không có bằng chứng nào ủng hộ việc sử dụng thường xuyên tiêm corticosteroid ( Gross et al., 2013 ).
Khối thần kinh trên vai
Các sợi hướng tâm của dây thần kinh trên vai có thể bị kẹt bởi các mô bị tổn thương hoặc trở nên quá nhạy cảm do cơn đau dai dẳng, không thuyên giảm ở những bệnh nhân bị đau vai mãn tính. Một số bác sĩ lâm sàng sử dụng phương pháp phong bế thần kinh trên vai (SSNB) để điều trị cả tình trạng đau vai cấp tính và dai dẳng ( Chang và cộng sự, 2016) .
Ca phẫu thuật
Có nhiều kỹ thuật phẫu thuật khác nhau để điều trị GHOA. Những loại phổ biến nhất được liệt kê dưới đây.
Nội soi khớp
Loại bỏ phần xương lỏng lẻo, cắt bỏ gai xương, cắt bỏ vạt sụn hoặc mô thoái hóa, giải phóng bao xơ, cắt gân cơ nhị đầu, giải nén dưới mỏm vai và rửa khớp là một số thủ thuật có thể được thực hiện ở đây. Một hoặc nhiều kỹ thuật này có thể được sử dụng cho những bệnh nhân trẻ tuổi khi phẫu thuật thay khớp có thể không phù hợp.
Nhiều kỹ thuật liên quan khiến việc đưa ra kết luận về hiệu quả của các thủ thuật trở nên khó khăn.
Phẫu thuật thay khớp bán phần
Phẫu thuật bán khớp là một thủ thuật phẫu thuật trong đó đầu xương cánh tay bị tổn thương được thay thế bằng một bộ phận cấy ghép giả trong khi vẫn bảo tồn ổ chảo tự nhiên của bệnh nhân. Kỹ thuật này thường được sử dụng trong trường hợp gãy xương cánh tay gần, tuy nhiên, phẫu thuật thay khớp vai toàn phần ngược có thể mang lại kết quả vượt trội hơn so với phương pháp này ( Shukla và cộng sự, 2016 , Ferrel và cộng sự, 2017 ).
Tái tạo bề mặt đầu xương cánh tay
Phương pháp này thay thế bề mặt bị tổn thương của đầu xương cánh tay bằng một bộ phận giả nhẵn, giúp bảo tồn càng nhiều xương khỏe mạnh càng tốt đồng thời phục hồi chức năng khớp ở vai. Theo Soudy và cộng sự. (2017) , kết quả của kỹ thuật này là thuận lợi.
Phẫu thuật thay khớp vai toàn phần giải phẫu
Kỹ thuật này đặt một bộ phận giả vào ổ chảo và đầu xương cánh tay, tạo ra bề mặt khớp nhân tạo. Kỹ thuật phẫu thuật này mang lại kết quả tốt về mặt chức năng và giảm đau ( Flurin và cộng sự, 2013 ).
Phẫu thuật thay khớp vai toàn phần ngược
Quy trình phẫu thuật bao gồm việc thay thế khớp vai bị tổn thương bằng một bộ phận cấy ghép giả trong đó các thành phần ổ cối và chỏm xương được hoán đổi, cho phép cơ delta bù đắp cho chức năng mất đi của chóp xoay và phục hồi khả năng vận động của cánh tay. Do đó, kỹ thuật này thường được sử dụng khi chức năng của vòng xoay vai bị cản trở nghiêm trọng. Quy trình này khá tương đồng với kết quả về mặt chức năng và đau của phẫu thuật thay khớp vai toàn phần về mặt giải phẫu ( Burden và cộng sự, 2021 ; Flurin và cộng sự, 2013 ).
Chăm sóc bảo thủ
Mặc dù có nhiều lựa chọn phẫu thuật được mô tả ở trên, một đánh giá có hệ thống của Cochrane điều tra một số kỹ thuật (phẫu thuật thay khớp vai toàn phần, thay khớp bán phần, cắt lọc nội soi, thay khớp xen kẽ và sửa chữa/cấy ghép sụn) đã kết luận rằng không rõ liệu phẫu thuật điều trị GHOA có mang lại lợi ích hơn so với phương pháp chăm sóc thông thường hay điều trị không phẫu thuật hay không ( Singh và cộng sự, 2011 ).
Hiệu quả của vật lý trị liệu như một phương pháp điều trị độc lập chưa được bất kỳ nghiên cứu nào kiểm tra. Trong một thử nghiệm của Guo và cộng sự (2016) liên quan đến 129 bệnh nhân từ 65 tuổi trở lên, những cải thiện bền vững về cơn đau và chức năng đã được quan sát thấy sau 3 năm theo dõi như một phần của chiến lược điều trị đa phương thức.
Tài liệu tham khảo
Theo dõi một khóa học
- Học mọi lúc, mọi nơi và theo tốc độ của riêng bạn
- Các khóa học trực tuyến tương tác từ một nhóm từng đoạt giải thưởng
- Chứng nhận CEU/CPD tại Hà Lan, Bỉ, Hoa Kỳ và Vương quốc Anh
Mọi thứ bạn cần biết về tình trạng cứng vai.

