Hội chứng dải chậu chày | Chẩn đoán và điều trị cho các nhà vật lý trị liệu

Hội chứng dải chậu chày | Chẩn đoán và điều trị cho các nhà vật lý trị liệu
Giới thiệu
Tài liệu này đưa ra nhiều định nghĩa khác nhau về Hội chứng dải chậu chày (ITBS), đôi khi còn được gọi là Hội chứng ma sát dải chậu chày , đầu gối của người chạy bộ hoặc hội chứng bó chậu chày (TITS) . Đây là chấn thương phổ biến nhất khi chạy ở phía bên đầu gối ( Ellis et al. 2007 ) và là hội chứng sử dụng quá mức phổ biến thứ hai của khớp gối, sau hội chứng đau xương bánh chè ( Aderem et al. 2015 ).
Có rất nhiều nghiên cứu về nguyên nhân gây ra ITBS nhưng vẫn chưa có định nghĩa thống nhất về cơ chế bệnh lý cơ bản gây ra chấn thương. Giải thích gần đây nhất là sự kết hợp của sự chèn ép đường chậu chày xa tại lồi cầu ngoài xương đùi trong quá trình gấp liên tục – cụ thể là ở góc gấp đầu gối khoảng 30°. Ngoài ra, sự chèn ép của lớp mỡ có nhiều dây thần kinh cũng góp phần gây ra cảm giác đau ( Baker và cộng sự. 2016 , Taunton và cộng sự. 2002 , Fredericson và cộng sự. 2000 , van der Worp và cộng sự. 2012 , Farrel và cộng sự. 2003 , Ellis và cộng sự. 2007 , Fairclough và cộng sự. 2006 , Fairclough và cộng sự. 2007 ).
Câu hỏi đặt ra là tại sao sự kích ứng lại xảy ra ngay từ đầu. Một số nghiên cứu đã điều tra vai trò của các yếu tố rủi ro nội tại, chẳng hạn như sức mạnh của cơ mông và cơ duỗi/gập đầu gối, cũng như các yếu tố bên ngoài, chẳng hạn như các khía cạnh cụ thể của quá trình tập luyện ( van der Worp et al. 2012 ).
Aderem et al (2015) báo cáo về các yếu tố có thể thay đổi và không thể thay đổi, trong đó các yếu tố đã đề cập trước đó có thể thay đổi được và các đặc điểm như sự khác biệt về chiều dài chân theo giải phẫu hoặc lồi cầu ngoài xương đùi nổi rõ hơn là không thể thay đổi.
Dịch tễ học
ITBS hiếm khi xảy ra ở những người ít vận động và thường gặp nhất ở những người năng động về mặt thể chất. Tỷ lệ mắc và mức độ phổ biến của chấn thương liên quan đến chạy (RRI) xảy ra trong các cuộc đua hoặc luyện tập dao động từ 25% đến 65%, trong đó ITBS ước tính chiếm 5% - 14% các trường hợp. Việc báo cáo chi tiết và chính xác về tỷ lệ mắc bệnh là rất khó khăn vì nhiều nghiên cứu không chỉ báo cáo về tỷ lệ mắc ITBS và các đặc điểm của nhóm này mà còn báo cáo về tỷ lệ mắc tất cả các chấn thương đầu gối ( van der Worp và cộng sự, 2012 ).
NÂNG CAO CHẨN ĐOÁN PHÂN BIỆT CỦA BẠN VỀ ĐAU HÔNG LIÊN QUAN ĐẾN CHẠY BỘ – MIỄN PHÍ!
Theo dõi một khóa học
- Học mọi lúc, mọi nơi và theo tốc độ của riêng bạn
- Các khóa học trực tuyến tương tác từ một nhóm từng đoạt giải thưởng
- Chứng nhận CEU/CPD tại Hà Lan, Bỉ, Hoa Kỳ và Vương quốc Anh
Hình ảnh lâm sàng & Khám
Trong giai đoạn đầu của ITBS, bệnh nhân thường báo cáo cơn đau nhói, bỏng rát ở bên đầu gối khi chạy, xuất hiện sau một khoảng cách hoặc thời gian nhất định. Các triệu chứng chủ yếu được cảm nhận khi gót chân chạm đất và uốn cong sớm (20-30°), triệu chứng này sẽ giảm hoặc mất đi khi ngừng hoạt động ( Orchard et al. 1996 , Fredericson và cộng sự. 2000 ).
Ngược lại, những triệu chứng này xuất hiện khi người đó tiếp tục chạy.
Nếu ITBS không được kiểm soát và kéo dài trong thời gian dài, các triệu chứng có thể tăng lên đến mức ngay cả khi ngừng hoạt động cũng không làm các triệu chứng biến mất. Sau đó, bệnh nhân thậm chí có thể cảm thấy cơn đau quen thuộc khi thực hiện các hoạt động thường ngày như đi bộ, leo cầu thang hoặc ngồi trong thời gian dài với đầu gối cong ( Fredericson và cộng sự). 2000 ).
Phân loại Lindenberg chia ITBS thành 4 loại:
- Đau khởi phát sau khi chạy, không giới hạn khoảng cách và tốc độ
- Đau khi chạy, không giới hạn quãng đường và tốc độ
- Đau khởi phát khi chạy, hạn chế khoảng cách hoặc tốc độ
- Đau đớn ngăn cản việc chạy
Khám sức khỏe
Tiền sử bệnh của bạn sẽ cung cấp cho bạn hầu hết các thông tin cần thiết để hình thành giả thuyết về ITBS (các dấu hiệu và triệu chứng, thời điểm gây ra, vị trí, thời điểm khởi phát, v.v.). Trong quá trình đánh giá, bạn có thể đánh giá tình trạng sưng xung quanh lồi cầu ngoài xương đùi và tình trạng đau khi ấn vào đường chậu chày cách đường khớp ngoài 2-3 cm. Việc quan sát tĩnh và động chi dưới có thể giúp xác định các yếu tố nguy cơ có thể thay đổi được như tình trạng suy giảm sức mạnh cơ mông hoặc cơ tứ đầu đùi. Một đánh giá đơn giản mà bạn có thể sử dụng là ngồi xổm một chân và quan sát chất lượng chuyển động (xoắn xương đùi, xoắn xương chày, vẹo ngoài/vẹo trong, chuyển động bù trừ của bàn chân) vì những chuyển động này có thể làm tăng mô men xoay trong hoặc khép trong trường hợp cơ dạng hông/cơ xoay ngoài yếu. Đánh giá quá trình chạy trên máy chạy bộ có thể giúp xác định dáng đi chéo hoặc sải chân dài bất thường, làm tăng áp lực lên dải chậu chày.
Ngoài ra, có hai bài kiểm tra đặc biệt được mô tả cụ thể cho ITBS:
Bài kiểm tra phổ biến thứ hai là Bài kiểm tra Renne:
Theo dõi một khóa học
- Học mọi lúc, mọi nơi và theo tốc độ của riêng bạn
- Các khóa học trực tuyến tương tác từ một nhóm từng đoạt giải thưởng
- Chứng nhận CEU/CPD tại Hà Lan, Bỉ, Hoa Kỳ và Vương quốc Anh
Sự đối đãi
Vì vậy, trước khi thảo luận về những gì bạn có thể làm để phục hồi ITBS, trước tiên hãy xem những gì bạn không nên làm: Vì ITB không thể kéo dài nên việc kéo giãn không phải là phương pháp điều trị hữu ích. Tương tự như vậy, phương pháp lăn bọt – trái ngược với quan niệm phổ biến – không giải phóng hoặc phá vỡ các chất kết dính. Vì ITBS có thể là một chấn thương do chèn ép nên 2 phương pháp điều trị này có thể khiến tình trạng trở nên tồi tệ hơn.
Vậy thay vào đó chúng ta nên làm gì? Khi nói đến phục hồi chức năng cho người chạy bộ, chúng ta sẽ phải tập trung vào 3 thành phần chính sau đây, được Willy & Meira (2016) đề xuất. Đó là:
- Tải trọng đỉnh điểm, sẽ được giải quyết bằng cách tập luyện sức đề kháng chậm và nặng
- Lưu trữ và giải phóng năng lượng, chúng ta sẽ luyện tập bằng các bài tập plyometric và
- Tải trọng tích lũy sẽ được giải quyết bằng cách tăng dần tốc độ chạy bộ, bao gồm cả việc luyện tập chạy lại.
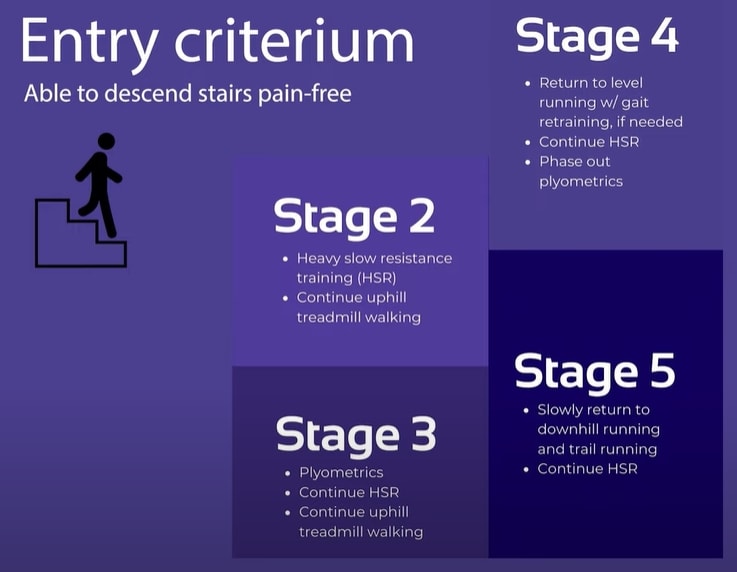
Đồng nghiệp của chúng tôi, Tom Goom đã gợi ý 5 giai đoạn sau đây để tiến hành phục hồi chức năng ITB ở người chạy bộ, bao gồm 3 thành phần chính của quá trình phục hồi chức năng:
Giai đoạn 1 – Giai đoạn đau chủ đạo: Giảm sự cáu kỉnh (mà không làm giảm khả năng)
Làm sao bạn biết bệnh nhân của bạn đang ở giai đoạn 1? Đây là những bệnh nhân thường ngừng chạy hoàn toàn và cảm thấy đau khi xuống cầu thang và đi bộ nhanh.
Ở giai đoạn này, bệnh nhân nên giảm tình trạng quá tải bằng các hoạt động có thể kích thích thêm tình trạng ITB. Đồng thời, chúng tôi không muốn dừng hẳn các hoạt động và giữ mức độ hoạt động chung ở mức cao nhất có thể.
Cụ thể, bệnh nhân nên ngừng chạy – đặc biệt là chạy đường mòn hoặc chạy xuống dốc – nhưng chuyển sang đi bộ nhanh trên máy chạy bộ với độ nghiêng khoảng 8 đến 10 độ. Nếu cách này cũng không khả thi, bệnh nhân nên tìm hiểu xem đạp xe với yên thấp hoặc bơi lội có phải là giải pháp thay thế không gây đau không.
Các bài tập sau đây là những bài tập có tải trọng thấp tập trung vào việc tăng cường sức mạnh cho cơ khép và cơ duỗi hông:
- Vỏ sò
- Bắt cóc nằm nghiêng
- Bài tập Thomas / Bài tập ITB Excursion: 10x10 giữ
Giai đoạn 2 – Giai đoạn tải trọng chi phối
Giai đoạn chịu tải trọng chủ đạo được áp dụng ngay khi bệnh nhân có thể xuống cầu thang mà không đau.
Giai đoạn 2: Đào tạo HSR để giải quyết tình trạng tải trọng cao điểm đang chạy
Sau đó, họ bước vào giai đoạn 2, chủ yếu tập trung vào bài tập sức bền nặng và chậm. Trong khi vẫn tiếp tục đi bộ lên dốc trên máy chạy bộ, các bài tập từ giai đoạn 1 được tiến triển thêm:
- Nằm nghiêng bắt cóc 🡪 Tấm ván nghiêng
- Bài tập Thomas 🡪 Cầu một chân
- Vòi cứu hỏa
- Gập người (Chân tập là chân sau, dồn nhiều trọng lượng nhất có thể về chân sau)
- Nhảy sang một bên chống lại dây kháng lực
3 hiệp, mỗi hiệp 10-12 lần lặp lại, tiến triển thành 4 hiệp, mỗi hiệp 6-8 lần với sức đề kháng/tạ tăng lên và cơ gần như kiệt sức ở lần lặp lại cuối cùng. Các bài tập sức bền chậm này nên được thực hiện 3 lần một tuần cho đến khi có thể chạy lại ở giai đoạn 5. Tương tự như vậy khi đi bộ lên dốc trên máy chạy bộ, bạn có thể dừng lại ngay khi có thể tiếp tục chạy.
Giai đoạn 3: Plyometrics để giải quyết vấn đề lưu trữ và giải phóng năng lượng trong khi chạy
Khi phục hồi chức năng cho bệnh nhân mắc ITBS, điều quan trọng là phải nhận ra rằng ITB hoạt động tương tự như gân ở chỗ nó lưu trữ và giải phóng năng lượng trong khi chạy như đã đề cập trong một nghiên cứu của Eng và cộng sự. (2015). Vì lý do này, chúng ta sẽ phải huấn luyện chức năng ITB để xử lý các hoạt động lưu trữ và giải phóng năng lượng mà không cần tải tích lũy khi chạy. Thực tế là ITB hoạt động giống như một gân cũng khiến chúng ta tự hỏi tại sao nhiều phương pháp lại cố gắng giảm độ cứng và kéo dài nó. Nếu có một điều chúng ta biết về gân thì đó là chúng cần phải cứng để hoạt động hiệu quả vì độ đàn hồi và độ giãn dài – như khi gân Achilles bị đứt – sẽ khiến chúng kém hiệu quả. Để xác nhận điều này, một nghiên cứu của Friede và cộng sự. (2020) cho thấy vật lý trị liệu đã cải thiện kết quả ở những bệnh nhân mắc ITBS và thực sự làm tăng độ cứng ITB lên 14%. Ví dụ về các bài tập plyometric được tiến triển từ dễ đến nâng cao hơn là:
Plyometrics cho người mới bắt đầu
- Nhảy Squat Mini
- Nhảy ngược + Nhảy lò cò
- Người trượt băng ngang (có dây hoặc bước)
- Chạy Tempo với dây thun
Plyometrics nâng cao
- Nhảy tách đôi
- Nhảy ngồi xổm để tiếp đất bằng một chân
- Nhảy một chân về phía trước và phía sau
Giai đoạn 3 được sử dụng như một cầu nối khá ngắn (~1 tuần) từ giai đoạn 2 đến giai đoạn 4
Giai đoạn 4: Trở lại mức chạy + tập luyện lại dáng đi
Ngay khi bước vào giai đoạn 4, các bài tập plyometric sẽ được loại bỏ dần vào tuần thứ hai hoặc thứ ba.
Hoạt động chạy bộ nên được đưa trở lại theo mức độ nhất định. Để có kế hoạch cụ thể về cách xây dựng lịch chạy, hãy tải xuống miễn phí kế hoạch chạy bộ “ Từ ghế dài đến 5 km ” của chúng tôi. Tệp pdf này là một trong nhiều tài liệu hữu ích từ khóa học phục hồi chức năng chạy bộ trực tuyến của chúng tôi.
Một ý tưởng hay là giảm dần góc nghiêng của máy chạy bộ từ 8-10 độ xuống 5 độ cho đến khi người chạy có thể chạy trên mặt đất bằng phẳng hoặc ở ngoài trời trở lại. Có một số yếu tố cơ sinh học có thể được nhắm tới bằng cách đào tạo lại gương. Lưu ý rằng việc điều chỉnh dáng đi phải phù hợp với người chạy phía trước bạn và không áp dụng cho mọi trường hợp:
- Tăng chiều rộng bước: Trong khi dáng đi bắt chéo thường gây nhiều áp lực hơn lên ITB thì dáng đi rộng hơn lại giúp giảm lực nén. Bạn có thể rèn luyện điều này bằng cách ra hiệu cho bệnh nhân như "Đừng vượt qua vạch" sau khi bạn đã kẻ một vạch phấn ở giữa máy chạy bộ.
- Tăng cửa sổ đầu gối: Điều này có nghĩa là có khoảng trống giữa hai đầu gối khi bạn phân tích kiểu chạy của chúng từ góc nhìn phía sau. Một gợi ý để đạt được cửa sổ đầu gối lớn hơn có thể là nói với bệnh nhân của bạn "Đừng để đầu gối chạm vào nhau" hoặc bạn có thể dán một ít băng dính ở bên ngoài cả hai đầu gối và bảo bệnh nhân "đẩy các điểm đánh dấu ra xa nhau".
- Nếu bệnh nhân có dấu hiệu tụt xương chậu, còn gọi là dấu hiệu Trendelenburg, bạn có thể đánh dấu trên mào chậu của họ và nhắc họ "giữ nguyên dấu hiệu".
- Tăng nhịp độ: Tăng nhịp độ khoảng 5-10%, có thể thực hiện bằng máy đếm nhịp chẳng hạn, và giảm tải trọng tối đa lên đầu gối cũng như độ khép hông tối đa.
Việc đào tạo lại khi chạy bộ đặc biệt quan trọng theo nghiên cứu của Willy và cộng sự. (2012) đã chỉ ra rằng việc tăng cường sức mạnh cơ mông sẽ làm thay đổi cơ chế chạy. Trong cùng nghiên cứu, họ xác nhận rằng ngược lại, việc tập lại dáng đi phản chiếu có hiệu quả trong việc cải thiện cơ chế chạy.
Giai đoạn 5: Quay trở lại chạy xuống dốc và chạy đường mòn
Ở giai đoạn 5 cuối cùng này, người chạy nên tăng dần khối lượng chạy của mình. Có thể thêm dần chạy đường mòn và chạy xuống dốc vào những ngày riêng biệt trước khi kết hợp chúng trong một buổi tập.
Được rồi, trước hết tôi muốn gửi lời cảm ơn đến các chuyên gia chạy bộ Rich Willy, Tom Goom và Benoy Mathew vì những đóng góp quý báu cho bài đăng này.
Bạn có muốn tìm hiểu thêm về hội chứng dải chậu chày không? Sau đó hãy tham khảo các tài nguyên sau:
- Hội chứng dải chậu chày – Sự thật hay ma sát?
- Hội nghị thể thao trực tuyến 2022
- Lăn xốp – Lợi ích và bất lợi
- Chạy bán marathon khi bị đau ITB
- Hội thảo trực tuyến về sự trở lại thành công khi chạy bộ
Tài liệu tham khảo
Hình ảnh minh họa được chuyển thể từ: http://www.bodyheal.com.au/blog/iliotibial-band-syndrome-symptoms-causes-treatment
Theo dõi một khóa học
- Học mọi lúc, mọi nơi và theo tốc độ của riêng bạn
- Các khóa học trực tuyến tương tác từ một nhóm từng đoạt giải thưởng
- Chứng nhận CEU/CPD tại Hà Lan, Bỉ, Hoa Kỳ và Vương quốc Anh
Phục hồi chức năng bằng chạy bộ: Từ Đau đớn đến Hiệu suất


Khách hàng nói gì về khóa học trực tuyến này
 Robert van Leeuwen22/05/25Fantastische cursus Zo uitgebreid zie je het maar zelden. Het kost veel tijd om er doorheen te komen.
Robert van Leeuwen22/05/25Fantastische cursus Zo uitgebreid zie je het maar zelden. Het kost veel tijd om er doorheen te komen.
Maar heel gedetailleerd, gestructureerd en leerzaam. Simone Baratella21/04/25Semplicemente perfetto Ho seguito questo corso anche se nel mio Paese non è accreditato, ma ne è valsa la pena. Ho imparato moltissime cose indispensabili nella riabilitazione di atleti.
Simone Baratella21/04/25Semplicemente perfetto Ho seguito questo corso anche se nel mio Paese non è accreditato, ma ne è valsa la pena. Ho imparato moltissime cose indispensabili nella riabilitazione di atleti.- gustaf hübinette05/02/25A fantastic course A fantastic and comprehensive course that I feel has both broadened and deepened my knowledge of running-related injuries and their rehabilitation. The content maintains a clear and cohesive structure, firmly grounded in research. A big plus is that even after completing the course, you can revisit the material whenever you need to review certain areas.
 Simon20/01/25Good, but too much! It's of course a luxury problem. It delivers, absolutely. I know a lot more about running injuries now. But you need to review how much time it takes to finish this monster.
Simon20/01/25Good, but too much! It's of course a luxury problem. It delivers, absolutely. I know a lot more about running injuries now. But you need to review how much time it takes to finish this monster. - Salih Kuzal30/12/24Running Rehab Salih Kuzal Een hele leuke uitgebreide cursus wat goed toepasbaar is in de dagelijkse praktijk. Heb er veel van geleerd!
 Sander Wierstra27/12/24Leerzame cursus Deze cursus heeft me inzicht gegeven om topatleten en sporters beter te begeleiden richting een duurzame herstel, ik raad deze cursus zeker aan!
Sander Wierstra27/12/24Leerzame cursus Deze cursus heeft me inzicht gegeven om topatleten en sporters beter te begeleiden richting een duurzame herstel, ik raad deze cursus zeker aan! - Jaime van der Lugt27/12/24Running Rehab 2.0 Well organised and clear set-up course to dive deeper into Running Rehab. Very extensive. Would definitely recommend it!Jasper Campfens24/12/24Top cursus Erg sterke cursus. Zeer uitgebreid wordt er ingegaan op alle meest voorkomende hardloopblessures. Van diagnose tot RTR.
- Carmen21/12/24Running Rehab Very good en clear course!Thorin21/12/24Sterke aanrader! Zeer uitgebreide cursus over een grote populatie binnen de bevolking. Elke kinesitherapeut zal hier veel uit bijleren, of hij nu zelf aan lopen doet of niet! Gestructureerde cursus bestaande uit Evidence-Based teksten en video's. Duidelijke toepassing van de theorie terug te vinden in de video's.
- Ivo Rigter03/12/24Running Rehab: From Pain to Performance Bedankt voor de zeer uitgebreide en informatieve cursusEllen Oosting27/11/24Veel geleerd! Veel geleerd over blessures, behandeling, training en terugkeer naar sport. Afwisselende inhoud. Veel praktische tools. Punten ook snel bijgeschreven na afronding.
- Olivier19/11/24Goede cursus! Ik kan deze cursus alle fysiotherapeuten aanraden!Joas de Bijl07/11/24Fijne cursus Goede cursus waar wetenschap en klinische ervaring in terug komt. Leuke video’s die wat mij betreft goed aansluiten op de praktijk!
 Koen Verheijen, Chuyên gia vật lý trị liệu24/10/24Rất thực tiễn và có thể áp dụng trực tiếp vào thực tế. Một khóa học vô cùng giá trị cho các nhà trị liệu điều trị chấn thương do chạy bộ. Các mẹo thực tiễn, cấu trúc phục hồi chức năng tiến bộ và nội dung dựa trên bằng chứng khiến nó vô cùng phù hợp và dễ áp dụng trong chăm sóc ban đầu.Tim14/10/24Great course Learned a lot about running injuries. So much more structure in assessing and treating all lower limb injuries.
Koen Verheijen, Chuyên gia vật lý trị liệu24/10/24Rất thực tiễn và có thể áp dụng trực tiếp vào thực tế. Một khóa học vô cùng giá trị cho các nhà trị liệu điều trị chấn thương do chạy bộ. Các mẹo thực tiễn, cấu trúc phục hồi chức năng tiến bộ và nội dung dựa trên bằng chứng khiến nó vô cùng phù hợp và dễ áp dụng trong chăm sóc ban đầu.Tim14/10/24Great course Learned a lot about running injuries. So much more structure in assessing and treating all lower limb injuries.- Maria Kramer14/10/24Running Rehab: From Pain to Performance Goede cursus voor therapeuten die veel hardloopblessures behandelen en hier meer over willen weten. Veel evidence based informatie en praktische tips voor de opbouw na een blessure.Emin Yildiz26/08/24Running Rehab: From Pain to Performance Leerzaam, uitleg en inhoud van top kwaliteit!
 Daniel Deyhle02/02/24Chạy phục hồi chức năng: Từ Đau Đớn Đến Hiệu Suất Một Khóa Học Rất Chi Tiết
Daniel Deyhle02/02/24Chạy phục hồi chức năng: Từ Đau Đớn Đến Hiệu Suất Một Khóa Học Rất Chi Tiết
Thật tuyệt vời! Rất nhiều nội dung chất lượng cao! Tôi đã học được rất nhiều. Cảm ơn! Jarne Standaert18/04/23Chạy phục hồi chức năng: Từ nỗi đau đến hiệu suất Điều này là một điều dễ hiểu cho việc trị liệu cho bệnh nhân khi gặp vòng lặp may mắn và hiệu quả sẽ được xử lý. Tôi có thể kiếm được nhiều năng lượng hơn bằng cách sử dụng quá nhiều lợi ích mà bạn có thể nhận được sau này. Điều quan trọng là bạn có thể tiếp tục nghiên cứu kỹ thuật của mình để bệnh nhân có thể sử dụng bào tử và bạn cũng có thể làm điều đó tốt hơn. De cursus is heel duidelijk. Je krijgt ook een goed beeld van welke oefentherapie je best toepast in een bepaald Stadium van een bepaalde pathologie
Jarne Standaert18/04/23Chạy phục hồi chức năng: Từ nỗi đau đến hiệu suất Điều này là một điều dễ hiểu cho việc trị liệu cho bệnh nhân khi gặp vòng lặp may mắn và hiệu quả sẽ được xử lý. Tôi có thể kiếm được nhiều năng lượng hơn bằng cách sử dụng quá nhiều lợi ích mà bạn có thể nhận được sau này. Điều quan trọng là bạn có thể tiếp tục nghiên cứu kỹ thuật của mình để bệnh nhân có thể sử dụng bào tử và bạn cũng có thể làm điều đó tốt hơn. De cursus is heel duidelijk. Je krijgt ook een goed beeld van welke oefentherapie je best toepast in een bepaald Stadium van een bepaalde pathologie