Bệnh lý tủy sống đốt sống cổ (CMS) | Chẩn đoán & Điều trị
Bệnh lý tủy sống đốt sống cổ (CMS) | Chẩn đoán & Điều trị
Giới thiệu & Dịch tễ học
Bệnh lý tủy sống cổ (CSM) là một tình trạng thần kinh là nguyên nhân hàng đầu gây chấn thương tủy sống ở người lớn. Nói một cách đơn giản, tình trạng này liên quan đến tình trạng chèn ép hoặc tổn thương tủy sống ở cổ, chủ yếu là do quá trình lão hóa tự nhiên ảnh hưởng đến đốt sống cổ. Thuật ngữ 'bệnh tủy sống' bắt nguồn từ các từ tiếng Hy Lạp 'myelon', có nghĩa là 'tủy sống' và 'pathos', có nghĩa là 'bệnh tật'.
Các nghiên cứu dịch tễ học đã cung cấp những hiểu biết có giá trị về CSM. Northover và cộng sự (2012) đã tiến hành một nghiên cứu quan sát liên quan đến 41 bệnh nhân và phát hiện của họ cho thấy tỷ lệ nam/nữ là 2,7:1, với độ tuổi trung bình khi được chẩn đoán là 63,8 tuổi. Người ta quan sát thấy rằng CSM thường ảnh hưởng đến nhiều đoạn của cột sống cổ, trong đó đoạn C5/C6 là đoạn bị ảnh hưởng phổ biến nhất.
Ngoài ra, Aizawa và cộng sự (2016) đã tiến hành một nghiên cứu về các ca phẫu thuật cột sống được thực hiện từ năm 1998 đến năm 2012. Họ phát hiện ra rằng 19,8% trong số các ca phẫu thuật này có liên quan đến bệnh lý tủy sống cổ, làm nổi bật sự phổ biến của tình trạng này trong bối cảnh rộng hơn về sức khỏe cột sống. Các vấn đề về cột sống khác, chẳng hạn như hẹp ống sống thắt lưng (35,9%) và thoát vị đĩa đệm thắt lưng (27,7%) cũng là những vấn đề nổi bật trong nghiên cứu của họ.
CSM là một tình trạng bệnh lý phức tạp với cơ chế bệnh sinh đa yếu tố bao gồm những thay đổi về cấu trúc ở cột sống cổ. Một số yếu tố chính góp phần vào sự phát triển và tiến triển của nó:
Các yếu tố rủi ro :
- Tổn thương: Các sự kiện chấn thương, chẳng hạn như tai nạn hoặc thương tích, có thể đẩy nhanh quá trình thoái hóa đĩa đệm cột sống cổ và làm tăng nguy cơ mắc CSM.
- Trọng lượng trục chịu trên cổ/đầu: Các hoạt động liên quan đến việc chịu trọng lượng quá mức lên cổ hoặc đầu có thể làm tăng áp lực cơ học lên cột sống cổ, làm trầm trọng thêm tình trạng thoái hóa đĩa đệm và các thay đổi về cấu trúc khác.
- Khuynh hướng di truyền của đốt sống: Một số cá nhân có thể có cơ địa di truyền khiến đốt sống cổ dễ bị thoái hóa hơn, từ đó có thể dẫn đến CSM.
- Hút thuốc: Hút thuốc được biết là có tác động bất lợi đến sức khỏe mạch máu và oxy hóa mô, có thể làm trầm trọng thêm sự tiến triển của CSM và các triệu chứng liên quan.
Sinh lý bệnh
- Thoái hóa đĩa đệm (Phình đĩa đệm) : CSM thường bắt đầu bằng tình trạng thoái hóa đĩa đệm ở cột sống cổ, khiến chúng phình ra hoặc lồi vào ống sống.
- Sự hình thành xương dưới màng xương (từ bụng đến ống sống) : Để đáp ứng với áp lực cơ học gia tăng, cơ thể hình thành mô xương mới ở phía trước (phía bụng) của ống sống, có khả năng thu hẹp không gian cho tủy sống.
- Sự cốt hóa của dây chằng dọc sau: Dây chằng dọc sau có thể bị cốt hóa, cứng lại và vôi hóa, dẫn đến hẹp ống sống.
- Phì đại dây chằng Flavum: Sự phì đại của dây chằng vàng khiến dây chằng này dày lên và kém linh hoạt hơn, xâm lấn thêm vào không gian bên trong ống sống và chèn ép tủy sống.
Những thay đổi về cấu trúc này cùng nhau dẫn đến tình trạng chèn ép và hẹp ống sống, gây ra các triệu chứng và biến chứng đặc trưng liên quan đến CSM. Việc nhận biết các yếu tố nguy cơ này và hiểu được các cơ chế bệnh sinh liên quan là điều cần thiết cho cả việc phòng ngừa và quản lý. Chẩn đoán sớm và can thiệp thích hợp là rất quan trọng để giảm thiểu tác động của những thay đổi về cấu trúc này lên tủy sống.
Sử dụng ứng dụng trị liệu thủ công
- Hơn 150 kỹ thuật điều động và thao tác cho hệ thống cơ xương
- Bao gồm lý thuyết cơ bản và các bài kiểm tra sàng lọc
- Ứng dụng hoàn hảo cho bất kỳ ai muốn trở thành MT
Biểu hiện lâm sàng và khám
Bệnh tủy sống cổ (CSM) có đặc điểm là nhiều dấu hiệu và triệu chứng lâm sàng khác nhau, mặc dù không có đặc điểm cụ thể nào có thể xác định chính xác tình trạng bệnh. Bệnh nhân mắc CSM có thể gặp phải những triệu chứng sau:
1. Bất thường trong dáng đi : Bệnh nhân thường có biểu hiện thay đổi trong cách đi lại, bao gồm dáng đi không vững, loạng choạng và khó giữ thăng bằng.
2. Cứng cột sống cổ: CSM có thể dẫn đến tình trạng cứng và giảm phạm vi chuyển động ở cổ, khiến người bệnh khó có thể cử động đầu thoải mái.
3. Đau nhói ở cánh tay: Bệnh nhân có thể cảm thấy đau nhói và khó chịu ở cánh tay. Những triệu chứng này thường liên quan đến tình trạng chèn ép dây thần kinh ở cột sống cổ.
4. Rối loạn vận động: Các vấn đề về vận động rất phổ biến và có thể biểu hiện dưới dạng yếu cơ, khó khăn trong phối hợp và giảm các kỹ năng vận động tinh, chẳng hạn như thao tác với đồ vật.
5. Những thay đổi về cảm giác: Những thay đổi về cảm giác rất phổ biến và có thể bao gồm cảm giác ngứa ran, tê hoặc cảm giác “kim châm” ở cánh tay và bàn tay.
6. Mất sức mạnh: Bệnh nhân có thể bị mất sức ở chi trên, gây khó khăn cho các hoạt động và công việc hàng ngày.
7. Giảm cảm giác vị trí cơ thể: Khả năng cảm nhận vị trí và chuyển động của cơ thể có thể bị suy giảm, khiến người bệnh khó có thể phối hợp các chuyển động.
8. Các vấn đề về vệ sinh: Một số bệnh nhân có thể gặp khó khăn trong việc kiểm soát bàng quang hoặc ruột do tình trạng liên quan đến tủy sống.
9. Biển hiệu L'Hermitte : Đây là một triệu chứng đặc trưng bởi cảm giác như bị điện giật lan dọc theo cột sống và đến tận chân tay khi cổ bị uốn cong. Đây là dấu hiệu điển hình cho thấy dây rốn cổ bị tổn thương trong CSM.
Những dấu hiệu và triệu chứng đa dạng này có thể khác nhau về mức độ nghiêm trọng ở mỗi người, khiến biểu hiện lâm sàng của CSM ở mỗi bệnh nhân là khác nhau. Việc nhận biết những biểu hiện này rất quan trọng để chẩn đoán và can thiệp sớm nhằm ngăn ngừa tổn thương tủy sống thêm và cải thiện chất lượng cuộc sống của bệnh nhân.
Bài kiểm tra
Nếu nghi ngờ mắc CSM, nhà trị liệu có thể sử dụng cụm thử nghiệm sau ( Cook et al. 2010 ) để hỗ trợ cho việc ra quyết định của mình:
Cook và cộng sự (2010) đã đưa ra một nhóm các phát hiện thử nghiệm lâm sàng mang tính dự đoán cho một mẫu bệnh nhân sử dụng chẩn đoán lâm sàng làm tiêu chuẩn tham chiếu cho tình trạng bệnh. Mục tiêu của nhóm này là phát hiện bệnh ở giai đoạn đầu để loại trừ tình trạng bệnh trong quá trình sàng lọc.
Năm xét nghiệm hoặc đặc điểm của bệnh nhân được đưa vào quy định như sau:
- Độ lệch cổng biểu hiện bằng dáng đi rộng bất thường, chứng mất điều hòa hoặc cổng co cứng.
- Thử nghiệm Hoffman dương tính hoặc dấu hiệu Hoffman được đặc trưng bởi phản xạ co ngón cái và ngón trỏ khi lật phần xa của ngón giữa.
- Dấu hiệu cơ ngửa ngược được phát hiện bằng cách gõ nhanh gần mỏm trâm của xương quay, là điểm bám của gân cơ cánh tay quay và biểu hiện ở cử động gấp ngón tay hoặc duỗi nhẹ khuỷu tay.
- Dấu hiệu Babinski dương tính biểu hiện bằng sự kéo dài của ngón chân cái và xòe ra bốn ngón chân còn lại khi vuốt mặt ngoài của lòng bàn chân từ gót chân về phía trước hướng tới ngón chân cái.
- Độ tuổi trên 45.
Vì vậy, nếu 3+/5 trong năm đặc điểm nêu trên là dương tính thì tỷ lệ khả năng dương tính đối với bệnh tủy sống do thoái hóa đốt sống cổ là 30,9. Nếu chỉ có một là dương thì tỷ lệ âm có thể là 0,18
CẢI THIỆN ĐÁNG KỂ KIẾN THỨC CỦA BẠN VỀ ĐAU LƯNG DƯỚI MIỄN PHÍ

Sử dụng ứng dụng trị liệu thủ công
- Hơn 150 kỹ thuật điều động và thao tác cho hệ thống cơ xương
- Bao gồm lý thuyết cơ bản và các bài kiểm tra sàng lọc
- Ứng dụng hoàn hảo cho bất kỳ ai muốn trở thành MT
Sự đối đãi
Khi chẩn đoán mắc bệnh lý tủy sống cổ (CSM) được xác nhận, quyết định chính cần đưa ra là có nên tiến hành điều trị phẫu thuật hay không phẫu thuật. CSM thường được coi là một tình trạng cần phẫu thuật vì các nghiên cứu đã chỉ ra rằng các phương pháp điều trị không phẫu thuật sẽ gây ra những suy giảm đáng kể trong các hoạt động sinh hoạt hàng ngày theo thời gian. Cụ thể, sau một năm, phương pháp điều trị không phẫu thuật dẫn đến tỷ lệ suy giảm là 6%, tăng lên 21% sau hai năm, 28% sau ba năm và lên tới 56% sau mười năm. ( Fehlings và cộng sự. 2017 )
Cho đến nay, vẫn còn thiếu các nghiên cứu cấp cao so sánh trực tiếp kết quả của phương pháp điều trị phẫu thuật so với không phẫu thuật trong các trường hợp bệnh lý tủy sống cổ (CSM). Tuy nhiên, nhiều hiểu biết quan trọng đã được thu thập từ nhiều nỗ lực nghiên cứu khác nhau. Sampath và cộng sự (2000) đã tiến hành một thử nghiệm đa trung tâm, không ngẫu nhiên, có triển vọng nhằm so sánh các phương pháp điều trị phẫu thuật và không phẫu thuật cho CSM. Phát hiện của họ chỉ ra rằng bệnh nhân phẫu thuật có xu hướng có kết quả tốt hơn, bao gồm tình trạng chức năng, cơn đau tổng thể và giảm các triệu chứng thần kinh, mặc dù gánh nặng bệnh tật cao hơn trước khi phẫu thuật.
Năm 2013, Rhee và cộng sự đã công bố một bài đánh giá có hệ thống về phương pháp điều trị CSM, khuyến cáo không nên áp dụng phương pháp điều trị không phẫu thuật cho những bệnh nhân mắc bệnh tủy sống từ trung bình đến nặng. Họ đề xuất rằng những người bị bệnh tủy nhẹ ban đầu có thể lựa chọn phương pháp điều trị không phẫu thuật nhưng cần theo dõi chặt chẽ mọi dấu hiệu xấu đi.
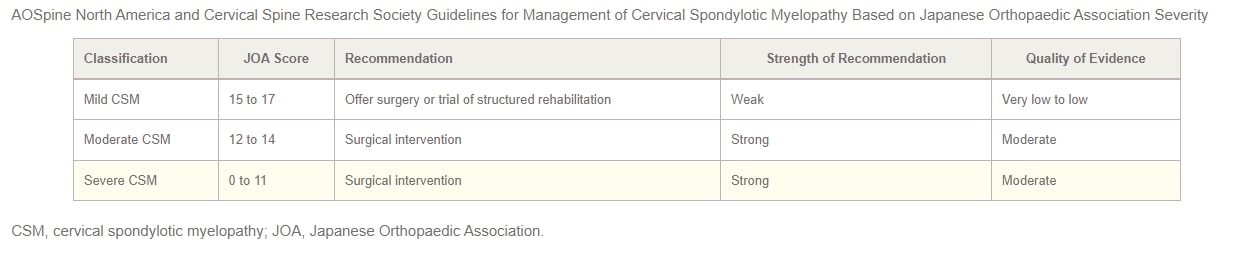
Năm 2017, AOSpine Bắc Mỹ và Hiệp hội nghiên cứu cột sống cổ (CSRS ) đã cùng nhau ban hành hướng dẫn quản lý CSM dựa trên mức độ nghiêm trọng của bệnh. Đối với những bệnh nhân bị CSM nhẹ, nên đưa ra các lựa chọn can thiệp phẫu thuật hoặc thử nghiệm phục hồi chức năng có cấu trúc có giám sát. Nếu việc điều trị không phẫu thuật không mang lại hiệu quả hoặc tình trạng bệnh nhân trở nên xấu đi, bác sĩ sẽ khuyến cáo can thiệp phẫu thuật. Trong trường hợp CSM từ trung bình đến nặng, các hướng dẫn khuyến khích mạnh mẽ can thiệp bằng phẫu thuật. Bệnh nhân bị chèn ép tủy cổ nhưng không có dấu hiệu rõ ràng của bệnh lý tủy sống hoặc chèn ép rễ tủy sống nên được tư vấn về nguy cơ tiến triển của bệnh, giáo dục về các triệu chứng cần theo dõi và theo dõi lâm sàng thường xuyên.
Cuối cùng, đối với những bệnh nhân có biểu hiện chèn ép tủy sống cổ cùng với bằng chứng về bệnh lý rễ thần kinh, các tác giả đề xuất cân nhắc phương pháp điều trị phẫu thuật hoặc phục hồi chức năng có cấu trúc với sự theo dõi chặt chẽ. Hướng dẫn thực hành năm 2017 về quản lý CSM, phân tầng theo mức độ nghiêm trọng, được tóm tắt trong bảng dưới đây:
Bạn có muốn tìm hiểu thêm về vùng cổ và đặc biệt là bệnh lý rễ thần kinh cổ không? Sau đó hãy xem các bài viết trên blog và đánh giá nghiên cứu của chúng tôi:
- Xác định mức độ bệnh lý rễ thần kinh cổ
- Tại sao Bản đồ Dermatome vẫn có thể hữu ích
- 3 Sự thật mà trường đại học không nói với bạn về Hội chứng rễ thần kinh
- Vật lý trị liệu cho bệnh đau rễ thần kinh
Tài liệu tham khảo
Sử dụng ứng dụng trị liệu thủ công
- Hơn 150 kỹ thuật điều động và thao tác cho hệ thống cơ xương
- Bao gồm lý thuyết cơ bản và các bài kiểm tra sàng lọc
- Ứng dụng hoàn hảo cho bất kỳ ai muốn trở thành MT
Cuối cùng! Làm thế nào để thành thạo việc điều trị các bệnh về cột sống chỉ trong 40 giờ mà không tốn nhiều năm cuộc đời và hàng nghìn Euro - Đảm bảo!


Khách hàng nói gì về khóa học này
- Ybe Boesveld17/06/25Erg informatieve cursus Vorig jaar opleiding manueel afgerond en deze cursus sluit goed aan op het niveau hiervan. veel artikelen weer op kunnen halen. Zeker aan te bevelen!Martijn17/06/25Duidelijke cursus Mooie, leuke en duidelijke cursus. Enige nadeel vond ik soms de vertaling van engels naar nederlands. Voor de rest was dit een hele fijne cursus om online te doen!
- Luis Humberto dos Santos Soares16/04/25Orthopedic Physiotherapy of the Spine "Clear and practical explanations — my knowledge has been seriously upgraded! Helped me pass my course with confidence."Michel Veerman16/04/25Top Super cursus. Alles mooi op een rijtje gezet over de wervelkolom.
- Orkun Buyukyilmaz06/04/25Take every course on physiotutors! This knowledge will make you a more relaxed physio. Because you know more!Ruud31/03/25orthopedische fysiotherapie van de wervelkolom top cursus, goed om alles weer even op te frissen.
- Robin28/03/25Top Cursus Perfecte cursus om je kennis op te frissen. Informatie is Straight to the point, aangevuld met handige video's.Emre Keskin02/01/25Very good cursus! Thanks to this course, I am more confident to examine and treat patients with spine-related complaints. It was a good refresher for me.
- Bas31/12/24Leerzame cursus Een hele fijne en leerzame cursus waarbij mijn kennis is uitgebreid door de behandelde stof. Zeer tevreden en aan te raden aan andere collega's
 Alex Pluijmert30/12/24The Spine Ideal course to get your facts strait on the latest evidence.
Alex Pluijmert30/12/24The Spine Ideal course to get your facts strait on the latest evidence.  Tom Wellens29/12/24Orthopedic physiotherapy of the spine Zeer uitgebreide en duidelijke cursus.
Tom Wellens29/12/24Orthopedic physiotherapy of the spine Zeer uitgebreide en duidelijke cursus.
Goed om het geheugen nogmaals op te frissen. Aanrader voor iedereen die werkt met patiënten met wervelkolom gerelateerde klachten!Jaime van der Lugt27/12/24Orthopedics Physiotherapy of the Spine Well organised and clear set-up course to refresh and to learn new things around the spine. Would definitely recommend it!- Erik Plandsoen26/12/24Cursus: 'The spine' Fijne opfrissingscursus en met momenten zeker ook vernieuwend. Voor mij als fysiotherapeut soms het gevoel dat de mobilisatietechnieken vooral Manueel therapie gericht waren, maar daarom niet minder leerzaam!Rud Raymakers24/12/24Course the Spine Fijne cursus! Overzichtelijk en leerzaam en goed recap na MT opleiding!
- Salih Kuzal23/12/24Cursus The Spine De cursus was zeer behulpzaam voor mijn vaardigheden en handelingen om mijn patienten effectiever te behandelen.
Ik vond het ook heel leuk en leerzaam om het uit te voeren.Steffie van der Niet22/12/24Orthopedic Physiotherapy of the spine Ook voor ervaren therapeuten een leerzame Online course, waarbij soms wat heilige huisjes van fysiotherapie uit de "oude" tijd omver geschopt worden. - Stefan Verbruggen17/12/24Cursus Goed opgezette cursus met een quiz aan het eind van elke onderdeel.
Heel overzichtelijk en leerzaam.Jordy17/12/24Valuable and well-organized I am very satisfied with this course. The setup was clear and well-structured, making the material easy to follow. The videos were helpful and of good quality, with clear explanations that really helped in understanding the content better. The combination of theory and practical examples ensured that the information is directly applicable. All in all, it is a valuable and well-organized course that I would definitely recommend to others! - Todd A. Baker15/12/24Thorough and comprehensive course Well executed and organized course.Roland Zwiggelaar08/12/24Nice learning course I found this course very good because it updates my total knowledge of the spine.Also it shows you the info with the latest articles there are for now.