Tổn thương sụn đầu gối tiến triển như thế nào trong 4-6 năm?

Giới thiệu
Chấn thương sụn chêm thường được phẫu thuật và trong đó sửa chữa hoặc cắt bỏ bằng nội soi là hai lựa chọn chính. Chúng tôi biết từ các nghiên cứu khác rằng việc bảo tồn sụn chêm có tác động có lợi trong việc ngăn ngừa bệnh viêm xương khớp. Đôi khi, tổn thương sụn xuất hiện ở những người phẫu thuật nội soi để điều trị tổn thương sụn chêm. Nghiên cứu này tìm hiểu về quá trình tiến triển của tổn thương sụn và kết quả điều trị cho những bệnh nhân đã phẫu thuật sụn chêm.
Phương pháp
Để kiểm tra sự tiến triển của các tổn thương sụn và kết quả điều trị cho bệnh nhân, nhóm nghiên cứu nội soi khớp gối triển vọng tại Nam Đan Mạch (KACS) đã được sử dụng để trả lời câu hỏi nghiên cứu. Trong nghiên cứu này, 641 người tham gia (tuổi trung bình 49 (dao động từ 18-77; 43% là nữ) được theo dõi từ thời điểm họ trải qua phẫu thuật cắt bỏ hoặc sửa chữa sụn chêm bằng phương pháp nội soi.
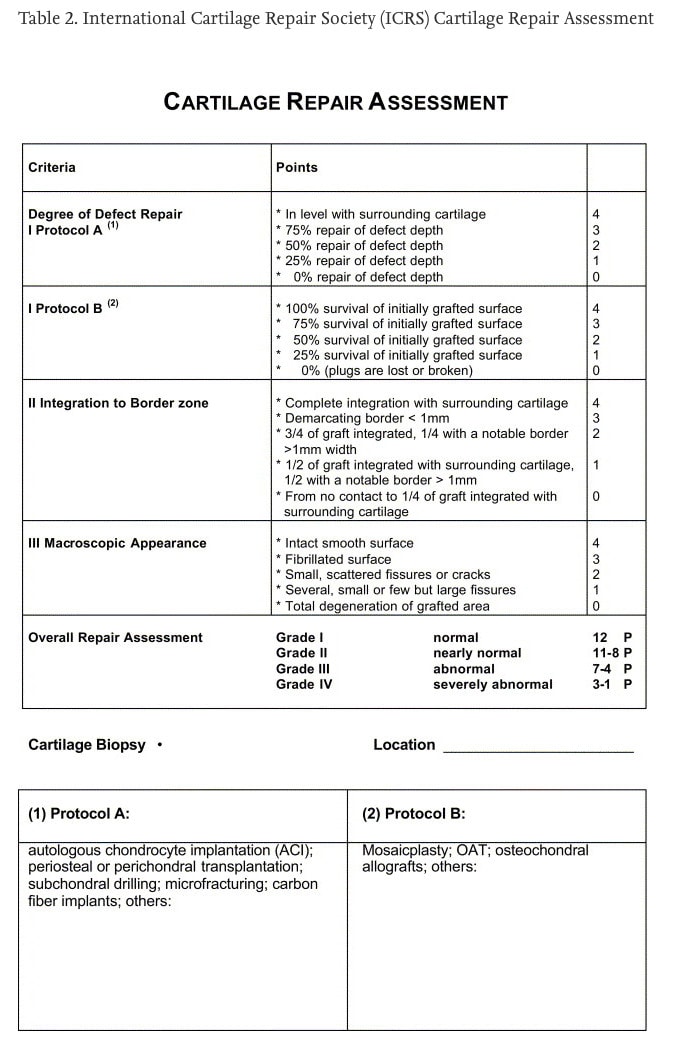
Trong quá trình phẫu thuật, bác sĩ phẫu thuật sẽ đánh giá mức độ tổn thương sụn bằng hệ thống tính điểm của Hiệp hội sửa chữa sụn quốc tế (ICRS). Hệ thống tính điểm này dao động từ 0-4, điểm càng cao thì sụn càng bị tổn thương nhiều. Các tổn thương sụn nằm ở các ngăn giữa xương chày đùi, xương chày đùi ngoài và xương bánh chè đùi của đầu gối. Bốn loại tổn thương sụn đã được xác định:
- không có tổn thương sụn (ICRS < Gr. 2 khắp đầu gối);
- tổn thương sụn bánh chè đùi riêng lẻ (ICRS ≥ Gr. 2 chỉ ở khoang xương bánh chè – xương đùi);
- tổn thương sụn chày đùi riêng lẻ (ICRS ≥ Gr. 2 chỉ ở khoang xương chày đùi);
- tổn thương sụn kết hợp (ICRS ≥ Gr. 2 ở cả khoang xương bánh chè và xương chày)
Trước phẫu thuật, vào thời điểm 3 tháng và 12 tháng, những người tham gia sẽ hoàn thành Điểm đánh giá kết quả chấn thương đầu gối và viêm xương khớp (KOOS) và được lặp lại sau 4 đến 6 năm phẫu thuật. KOOS bao gồm 42 câu hỏi và có 5 thang điểm phụ: Đau, Triệu chứng, Hoạt động sinh hoạt hàng ngày (ADL), Chức năng thể thao và giải trí (Sport/Rec) và Chất lượng cuộc sống (QoL). Điểm tổng hợp được tính toán bao gồm tất cả thông tin từ các thang điểm phụ ngoại trừ thang điểm phụ ADL. Điểm KOOS cao hơn cho thấy kết quả tốt hơn.
Kết quả
Sự tiến triển của tổn thương sụn và kết quả điều trị của bệnh nhân đã được theo dõi ở 630 người tham gia. Gần một nửa trong số họ là nữ (44%), độ tuổi trung bình của họ là 49 (SD: 13) năm và BMI của họ là 27,3 (SD: 4.4) kg/m2. Năm trăm chín mươi người tham gia đã cắt bỏ sụn chêm và 33 người đã được phục hồi sụn chêm. Bảy người tham gia (<1%) đã cắt bỏ và sửa chữa sụn chêm.
Tổn thương sụn có thể được xác định ở một nửa mẫu trong quá trình phẫu thuật (55%). Mẫu phổ biến nhất là tổn thương sụn bánh chè đùi và sụn chày đùi kết hợp (n = 207, 33%), tiếp theo là tổn thương riêng lẻ ở xương chày đùi (n = 119, 19%) và tổn thương riêng lẻ ở xương bánh chè đùi (n = 23, 4%). Vào thời điểm này, điểm KOOS tương tự nhau ở tất cả các nhóm. Những người bị tổn thương sụn có điểm KOOS ban đầu thấp hơn một chút, nhưng sự khác biệt này chỉ có ý nghĩa thống kê ở nhóm bị tổn thương kết hợp sụn bánh chè và sụn chày đùi tại thời điểm này.
Những thay đổi trong suốt thời gian nghiên cứu là tương tự nhau giữa các nhóm và ở đây, nhóm không có khuyết tật sụn có điểm số cao hơn tại mọi thời điểm. Những người tham gia không bị tổn thương sụn có sự cải thiện nhiều nhất, trung bình với 27,4 điểm (95%CI: 25,0, 29,8) và đó là mức cải thiện trung bình là 57%. Mức độ cải thiện tương tự so với ban đầu cũng được thấy ở nhóm kết hợp xương bánh chè và xương chày (57%), nhưng ở đây sự thay đổi trong nhóm thấp hơn một chút, với 24,4 điểm (21,7, 27,2). Những người tham gia trong nhóm tổn thương sụn bánh chè bị cô lập đã cải thiện được 21,2 (13,0, 29,5) điểm, tức là cải thiện 48% so với ban đầu. Nhóm xương chày đùi riêng biệt cải thiện 22,4 điểm (18,7, 26,1) trong vòng 4-6 năm, cải thiện 49% so với ban đầu. Trong lần theo dõi cuối cùng, cả ba nhóm bị tổn thương sụn đều có điểm KOOS trung bình hiệu chỉnh thấp hơn đáng kể về mặt thống kê so với nhóm không bị tổn thương, với điểm KOOS trung bình tệ hơn, dao động từ -6,8 (-11,4, -2,2) ở nhóm xương chày đùi đơn độc, đến -7,6 (-11,7, -3,6) ở nhóm tổn thương kết hợp và -9,8 (-18,5, -1,1) điểm thấp hơn ở nhóm xương bánh chè đùi đơn độc. Tuy nhiên, sự khác biệt này so với nhóm không bị tổn thương không liên quan về mặt lâm sàng vì sự khác biệt tối thiểu có ý nghĩa lâm sàng của KOOS được báo cáo là ít nhất từ 8 đến 10 điểm.
Câu hỏi và suy nghĩ
Một phát hiện thú vị là 94% số người tham gia đã cắt bỏ sụn chêm và chỉ có 5% được phẫu thuật phục hồi sụn chêm! Điều này thật đáng ngạc nhiên vì giải pháp được ưu tiên là giữ lại phần sụn chêm càng nhiều càng tốt. Điều đáng lưu ý là những kết quả này chỉ có thể được khái quát hóa cho những người tham gia cắt bỏ sụn chêm. Thứ hai, nghiên cứu này theo dõi những bệnh nhân bị chấn thương sụn chêm và chưa từng phẫu thuật hoặc có kế hoạch phẫu thuật dây chằng chéo trước hoặc sau.
Các kết quả thứ cấp bao gồm các thang điểm phụ riêng lẻ của KOOS và Trạng thái triệu chứng có thể chấp nhận được của bệnh nhân (PASS). Các thang điểm riêng lẻ của KOOS đều được cải thiện ở tất cả những người tham gia.

PASS xác định mức độ hài lòng của bệnh nhân với chức năng đầu gối hiện tại của họ. Trong trường hợp bệnh nhân không hài lòng với kết quả, họ sẽ được hỏi liệu họ có coi phương pháp điều trị của mình đã thất bại hay không. Trong số 630 người tham gia, 149 người không hài lòng với kết quả sau phẫu thuật. Có gần 1 trong 4 người báo cáo kết quả không thành công sau khi cắt bỏ sụn chêm (và ở mức độ rất nhỏ sau khi phẫu thuật sửa chữa sụn chêm). Xác suất đạt được kết quả khả quan (theo PASS) cao nhất ở nhóm không bị tổn thương sụn. Ở đây, xác suất hài lòng là 75%, so với 60% ở nhóm tổn thương sụn khớp bánh chè đùi riêng lẻ, 64% ở nhóm tổn thương sụn khớp chày đùi riêng lẻ và 65% ở nhóm tổn thương sụn khớp kết hợp. Tỷ lệ thành công thấp hơn này không có ý nghĩa thống kê nhưng cho thấy cơn đau, triệu chứng, ADL, khả năng tham gia và chất lượng cuộc sống ở những người mắc các tổn thương sụn khác nhau có thể tiến triển như thế nào theo thời gian. Các tác giả báo cáo rằng trong số những người báo cáo không hài lòng với kết quả sau 4-6 năm, ước tính về tỷ lệ phần trăm coi phương pháp điều trị của họ là thất bại là rất không chính xác. Theo các tác giả, điều này cản trở việc giải thích chi tiết vì họ kết luận rằng khoảng tin cậy rộng và do đó không chính xác. Nhìn chung, khi xem bảng từ dữ liệu bổ sung, những người bị tổn thương sụn ở khớp chày đùi có hoặc không có tổn thương sụn ở khớp xương bánh chè đùi (kết hợp) đều báo cáo khả năng điều trị thất bại cao hơn. Đáng ngạc nhiên là, xác suất báo cáo điều trị thất bại thấp nhất không được thấy ở nhóm không bị tổn thương sụn, mà ở nhóm bị tổn thương xương bánh chè đùi đơn độc. Điều này có thể là do cách giải thích kết quả không chính xác, như các tác giả đã đề cập. Nhưng cũng có khả năng nhóm người được thông báo về tổn thương sụn ở đầu gối đã tham gia nhiều hoạt động hơn để giữ cho sụn khớp gối khỏe mạnh. Có thể họ được khuyên nên duy trì hoạt động, giảm cân, tham gia các bài tập hoặc hoạt động tăng cường khả năng vận động và sức mạnh và do đó có ảnh hưởng tốt hơn đến sức khỏe sụn của họ. Mặt khác, những người được cho là không bị tổn thương sụn có thể ít thực hiện những thay đổi lối sống này hơn. Tuy nhiên, điều này không được xem xét trong nghiên cứu hiện tại nhưng có thể là lời giải thích cho sự khác biệt về kết quả thành công hay thất bại trong điều trị. Những người bị chấn thương sụn bánh chè và cắt bỏ sụn chêm đồng thời có thể có tiên lượng tốt hơn vì họ không bị chấn thương sụn chày đùi. Có lẽ họ đã phẫu thuật để điều trị chấn thương sụn chêm vì chấn thương này gây đau và giảm chức năng, và có lẽ đầu gối của họ hoạt động tốt hơn sau khi cắt bỏ sụn chêm so với nhóm bị chấn thương sụn chày đùi, những người có thể gặp phải các triệu chứng còn sót lại sau ca phẫu thuật này. Quy mô mẫu của nhóm tổn thương xương bánh chè đùi riêng biệt rất nhỏ (23 người tham gia) và điều này cũng có thể ảnh hưởng đến các phát hiện. Điều quan trọng cần lưu ý là nhóm tổn thương kết hợp có điểm KOOS thấp hơn đáng kể về mặt thống kê khi bắt đầu so với các nhóm khác.

Thật không may, chúng tôi không biết gì về những người tham gia này trong suốt quá trình theo dõi kéo dài 4-6 năm. Họ đã làm gì trong những năm này? Họ có tham gia vào việc áp dụng lối sống lành mạnh và năng động hơn không? Họ có phục hồi chức năng sau phẫu thuật không? Có thể một số thì có, một số thì không, và tất cả đều là những yếu tố gây nhiễu có thể cần được xem xét trong các nghiên cứu khác.
Nói chuyện với tôi một cách ngớ ngẩn
Nghiên cứu này xem xét quá trình tiến triển của tổn thương sụn và kết quả điều trị ở những bệnh nhân trải qua phẫu thuật sụn chêm. Khi bắt đầu (trong quá trình phẫu thuật), mức độ tổn thương sụn được báo cáo theo hệ thống tính điểm của Hiệp hội sửa chữa sụn quốc tế (ICRS). Tuy nhiên, đây là thang điểm được xây dựng để đánh giá chất lượng phục hồi sụn. Tuy nhiên, những điểm số này được phân đôi thành hai loại: có hay không có tổn thương sụn trong quá trình phẫu thuật (đây là phép đo cơ bản). Sẽ rất thú vị khi xem xét cách sụn tiến hóa theo thời gian và liệu điều này có liên quan đến kết quả của bệnh nhân hay không nhưng vẫn chưa được xem xét ở đây. Tất nhiên, họ không thể sử dụng cùng một quy trình để phân loại mức độ tổn thương sụn (phẫu thuật), nhưng việc sử dụng MRI có thể rất thú vị. Độ tin cậy của hệ thống tính điểm được báo cáo là tốt với ICC là 0,83, do đó họ đã sử dụng một công cụ đo lường chính xác để phân loại các tổn thương sụn.
Phân tích độ nhạy không làm thay đổi kết luận. Trong các phân tích này, họ xem xét liệu những người tham gia ở độ tuổi 40 trở lên có kết quả khác so với những người trẻ hơn hay không. Hoặc nếu có sự khác biệt giữa những người trải qua phẫu thuật cắt bỏ và những người trải qua phẫu thuật sửa chữa sụn chêm.
Điều thú vị là trong suốt thời gian nghiên cứu, 26% người tham gia đã không được theo dõi. Đây là một tỷ lệ lớn trong mẫu và có thể bị nghi ngờ, vì yêu cầu duy nhất để tham gia vào các phép đo theo dõi là điền vào bảng câu hỏi do bệnh nhân báo cáo. Làm sao có thể giải thích được tại sao một số lượng lớn người lại quyết định không tham gia nữa khi mà họ chỉ phải bỏ ra rất ít nỗ lực? Liệu họ có không hài lòng với kết quả nhiều hơn những người tiếp tục tham gia nghiên cứu không? Thật không may, điều này vẫn chưa rõ ràng. Một điều nữa mà tôi vẫn chưa hiểu rõ là tại sao thang điểm phụ ADL của KOOS lại bị hạn chế khỏi điểm tổng hợp KOOS.
Những thông điệp mang về nhà
Điều quan trọng rút ra từ nghiên cứu này là tất cả những người tham gia trong suốt quá trình theo dõi từ 4-6 năm đều thấy có sự cải thiện trên tất cả các thang điểm phụ KOOS. Ngay cả những người bị tổn thương sụn trong quá trình phẫu thuật cũng có thể mong đợi cải thiện các triệu chứng đau và đầu gối, khả năng tham gia các hoạt động thể thao và giải trí, cũng như chức năng và chất lượng cuộc sống hàng ngày. Thông điệp gửi tới những bệnh nhân bị khuyết tật sụn này không nên quá bi quan. Đúng, họ có thể có điểm số thấp hơn một chút so với những người không bị tổn thương sụn, nhưng những khác biệt này không đáng kể. Do đó, sự tiến triển của các tổn thương sụn và kết quả điều trị cho bệnh nhân sau phẫu thuật sụn chêm ở những người được ghi nhận có tổn thương sụn trong quá trình phẫu thuật là rất khả quan.
Thẩm quyền giải quyết
Tài liệu tham khảo bổ sung
VAI TRÒ CỦA VMO & QUADS TRONG PFP
Xem BÀI GIẢNG VIDEO 2 PHẦN MIỄN PHÍ này của chuyên gia về đau đầu gối Claire Robertson, người phân tích tài liệu về chủ đề này và cách nó tác động đến thực hành lâm sàng .