Виявлення ураження корінців шийний нерв на основі збору анамнезу та обстеження

Вступ
Виявлення ураження шийного нервового корінця може бути складним завданням через збіг загальних ознак і симптомів різних патологічних станів. Тому хороший збір анамнезу та клінічне обстеження мають важливе значення для підвищення ймовірності встановлення правильного діагнозу. Використання окремих тестів або інформації про пацієнта показало низьку діагностичну цінність. (Mizer et al., 2017) Тому було запропоновано дослідити найкращий спосіб діагностики ураження шийного нервового корінця у пацієнта з ознаками шийного корінцевого болю та/або радикулопатії. Було розроблено та порівняно три окремі моделі, щоб визначити, як вони встановлюють точний діагноз ураження шийного нервового корінця.
Методи
У дослідженні були використані проспективно зібрані дані для побудови діагностичного прогностичного моделювання ( Sleijser-Koehorst et al., 2021). У дослідженні 2021 року діагностична точність визначалася за кількома показниками, отриманими на основі збору анамнезу пацієнта та клінічного обстеження окремо. Дослідження, яке ми розглядаємо сьогодні, мало на меті розробити діагностичну модель і визначити клінічну корисність комбінації елементів, які досягли хороших діагностичних властивостей окремо. Для розробки трьох прогностичних моделей були відібрані елементи з дослідження 2021 року, які досягли значення чутливості або специфічності не менше 0,80.
Серед них були і такі предиктори:
- Модель історії хвороби пацієнта:
- Біль у руці сильніший за біль у шиї
- Парестезія за повідомленнями пацієнтів
- Парестезія та/або оніміння за повідомленням пацієнта
- Провокування симптомів прасуванням
- Зменшення симптомів при ходьбі з рукою в кишені
- Модель клінічного обстеження
- Тест на спринцювання
- Нейродинамічний тест верхньої кінцівки 1 (серединний нерв)
- Цервікальний дистракційний тест
- Неврологічні тести
- Сенсація.
- Рефлекси
- М'язова слабкість
Третя прогностична модель являла собою поєднання моделі історії хвороби та моделі клінічного обстеження в цілому.
Для визначення діагностичної здатності трьох моделей кожна прогностична модель порівнюється з еталонним (золотим) стандартом. У цьому дослідженні автори використовували два критерії для еталонного стандарту:
- Клінічний діагноз ураження шийного нервового корінця, поставлений нейрохірургом
І
- МРТ-сканування, яке об'єктивізує компресію або подразнення нервового корінця на тому ж або суміжному рівні, що відповідає клінічному діагнозу (на основі дерматомічного розподілу).
Моделі були проаналізовані, а діагностична точність розрахована за площею під кривою (AUC). АМУ розтлумачив це наступним чином:
- AUC ≥ 0,9: видатна діагностична точність
- AUC від 0,80 до 0,89: відмінна точність діагностики
- AUC від 0,70 до 0,79: прийнятна діагностична точність
- AUC від 0,51 до 0,69: низька діагностична точність
- AUC = 0,5: немає дискримінаційного значення
Результати
У дослідження було включено 134 пацієнти з підозрою на ураження нервових корінців. Середня тривалість симптомів становила 26 тижнів, а середній вік вибірки - 49,9 років. Населення було майже порівну розділене на обидві статі. У шістдесяти шести пацієнтів було виявлено ураження шийного нервового корінця за референтним стандартом, а у 68 пацієнтів не було виявлено ураження шийного нервового корінця за референтним стандартом.
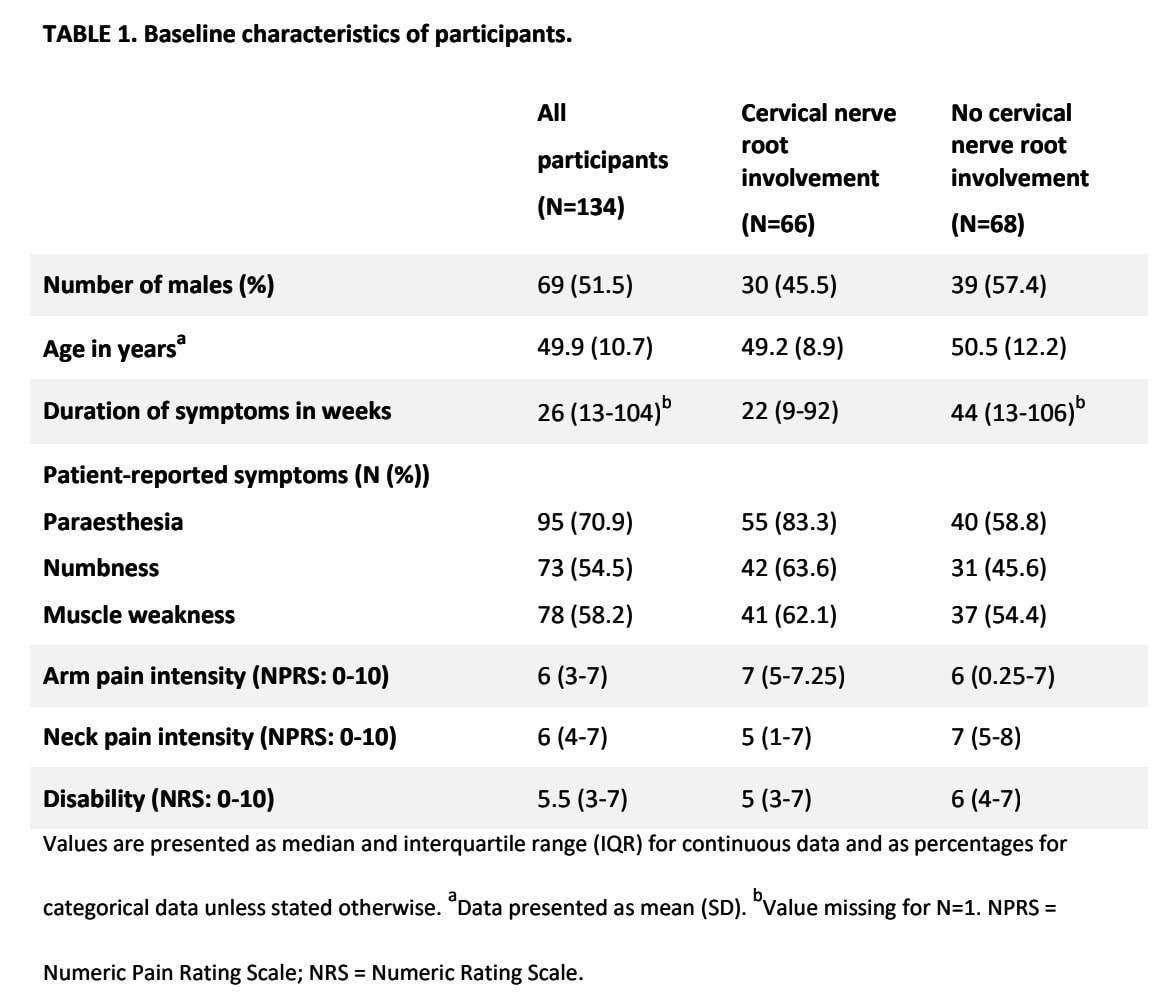
Багатовимірний регресійний аналіз залишив наступні змінні в моделях прогнозування:
Модель прогнозування історії хвороби пацієнта
Предиктори "біль у руці сильніший, ніж біль у шиї" та "парестезія та/або оніміння, про які повідомляв пацієнт" були збережені в моделі історії хвороби. Разом вони досягли AUC 0,74, що свідчить про прийнятну діагностичну точність.
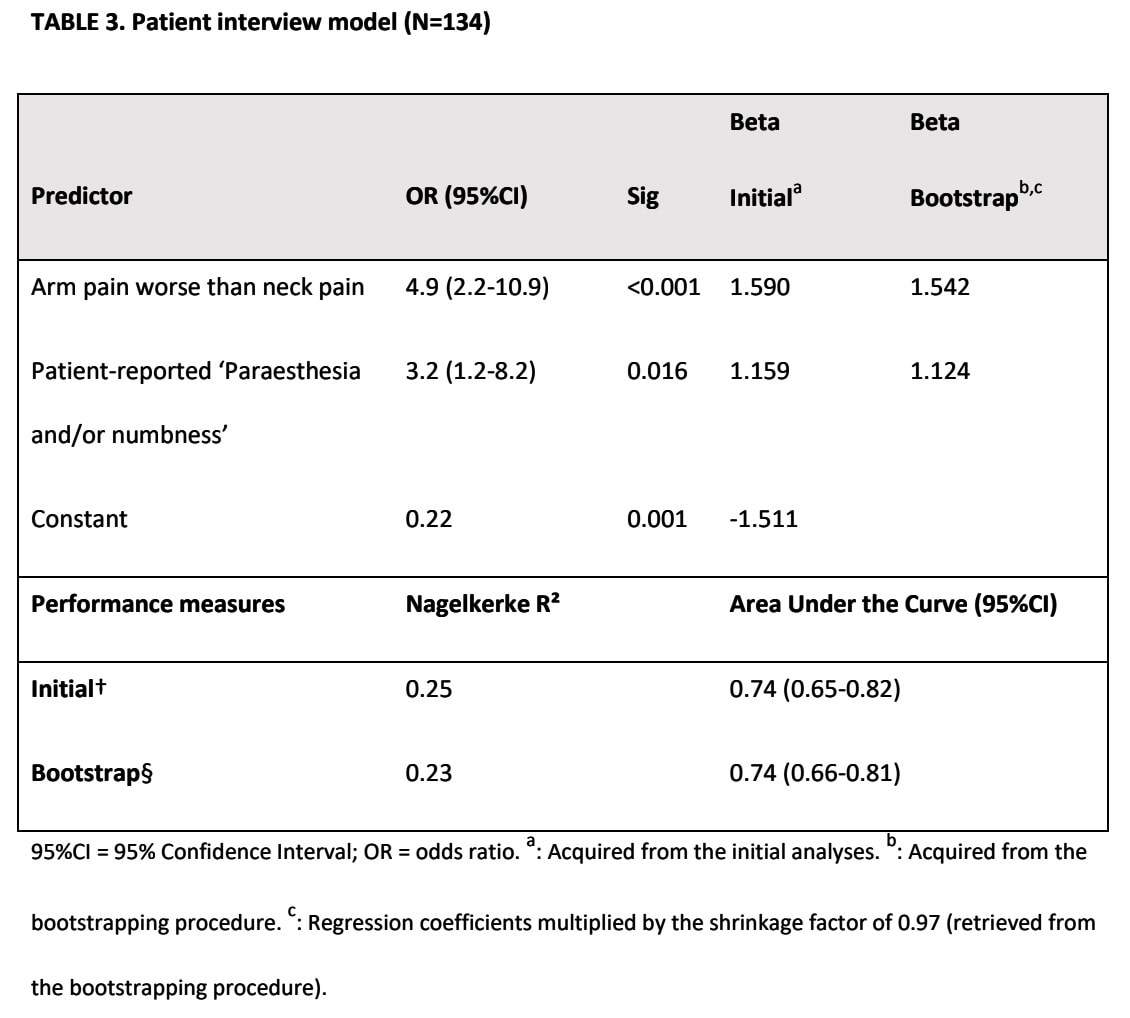
Модель клінічного обстеження
Тест Spurling і тест ULNT1 були залишені після багатовимірного аналізу. Було розраховано AUC 0,77, що свідчить про прийнятну діагностичну точність.
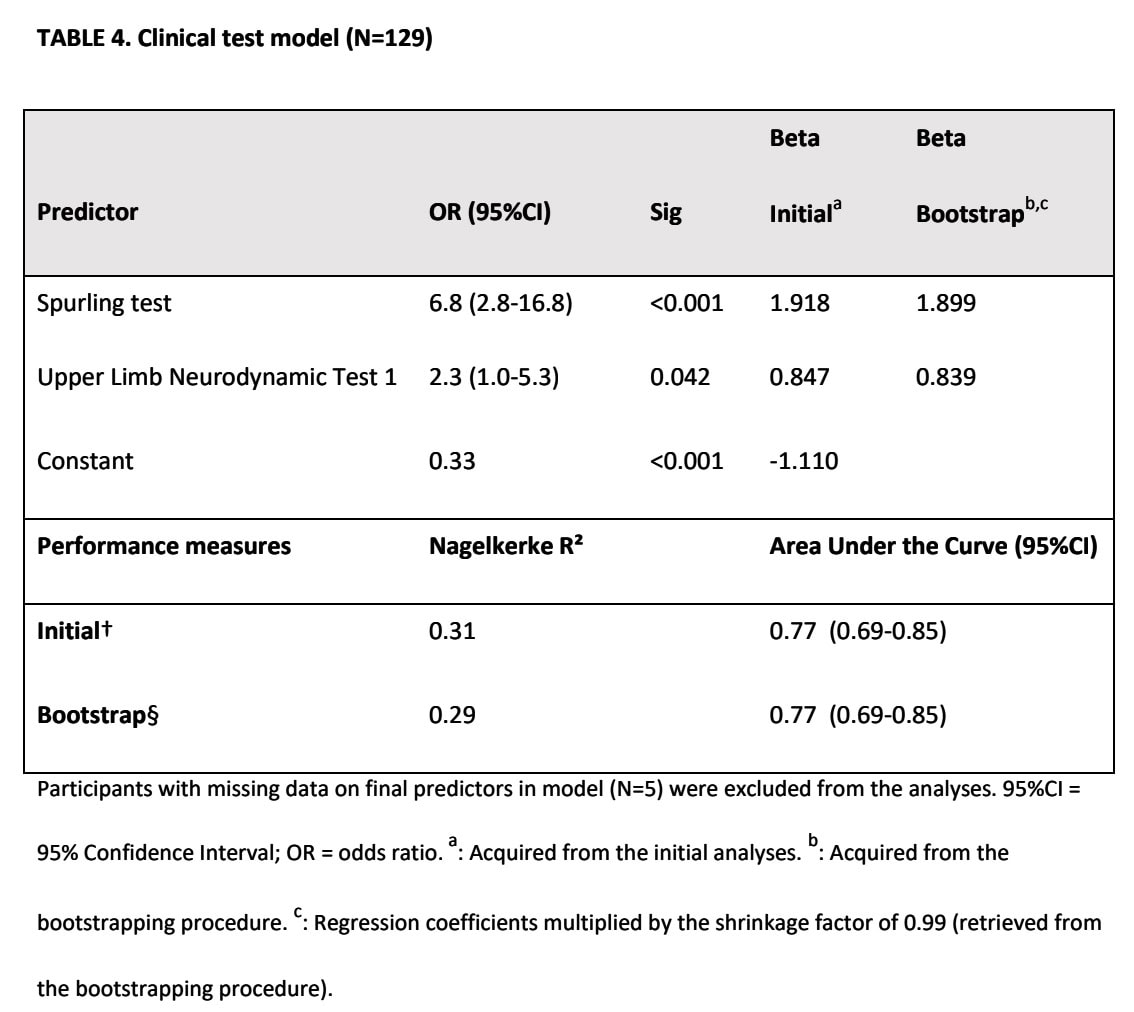
Комбінована модель
Три предиктори були збережені в поєднанні моделі історії хвороби з моделлю результатів клінічного обстеження:
- Біль у руці сильніший за біль у шиї
- Наявність парестезії та/або оніміння за повідомленням пацієнта
- Випробування на розкручування
Ця модель мала AUC 0,82, що свідчить про відмінну діагностичну точність.
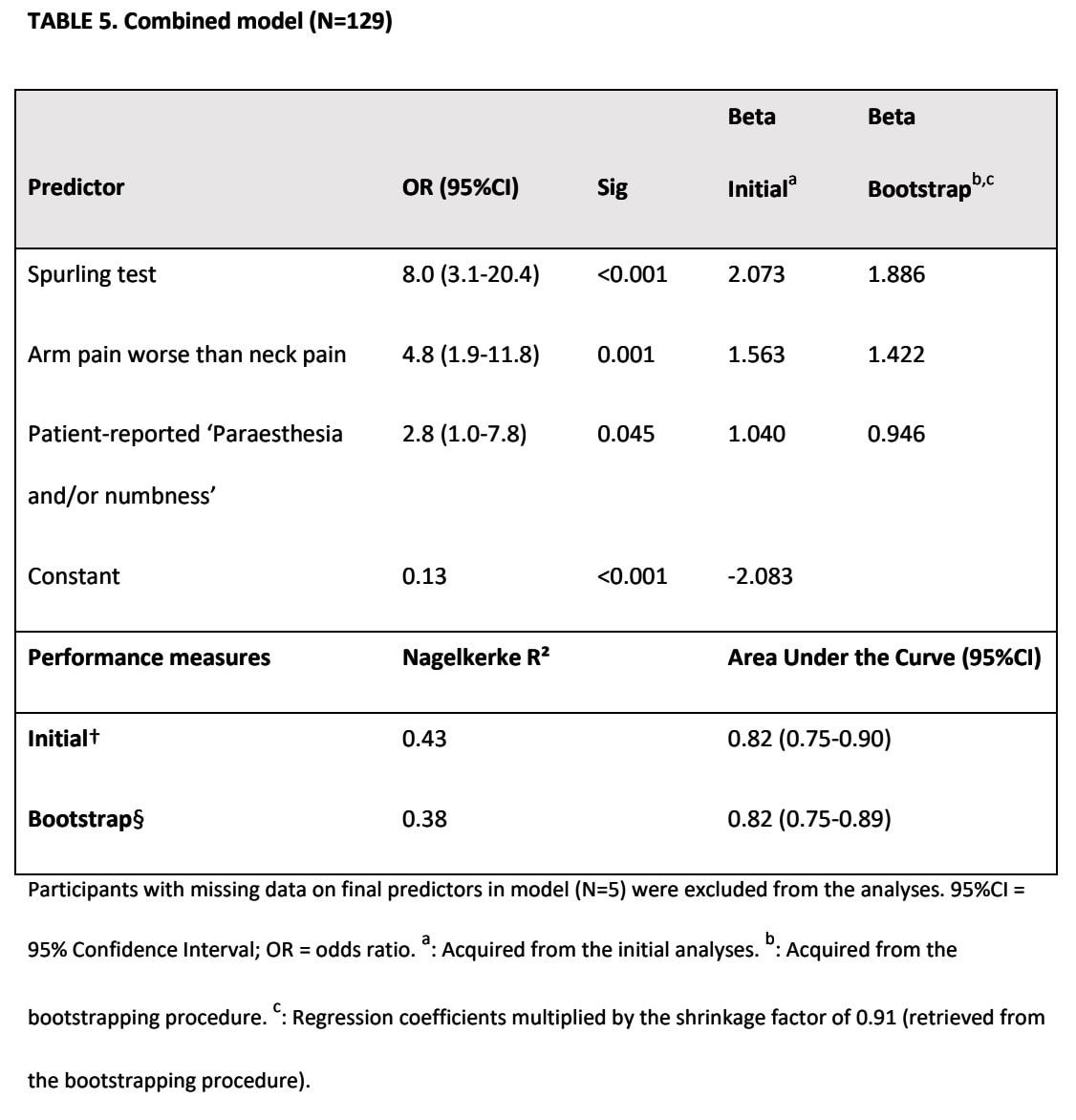
Питання та думки
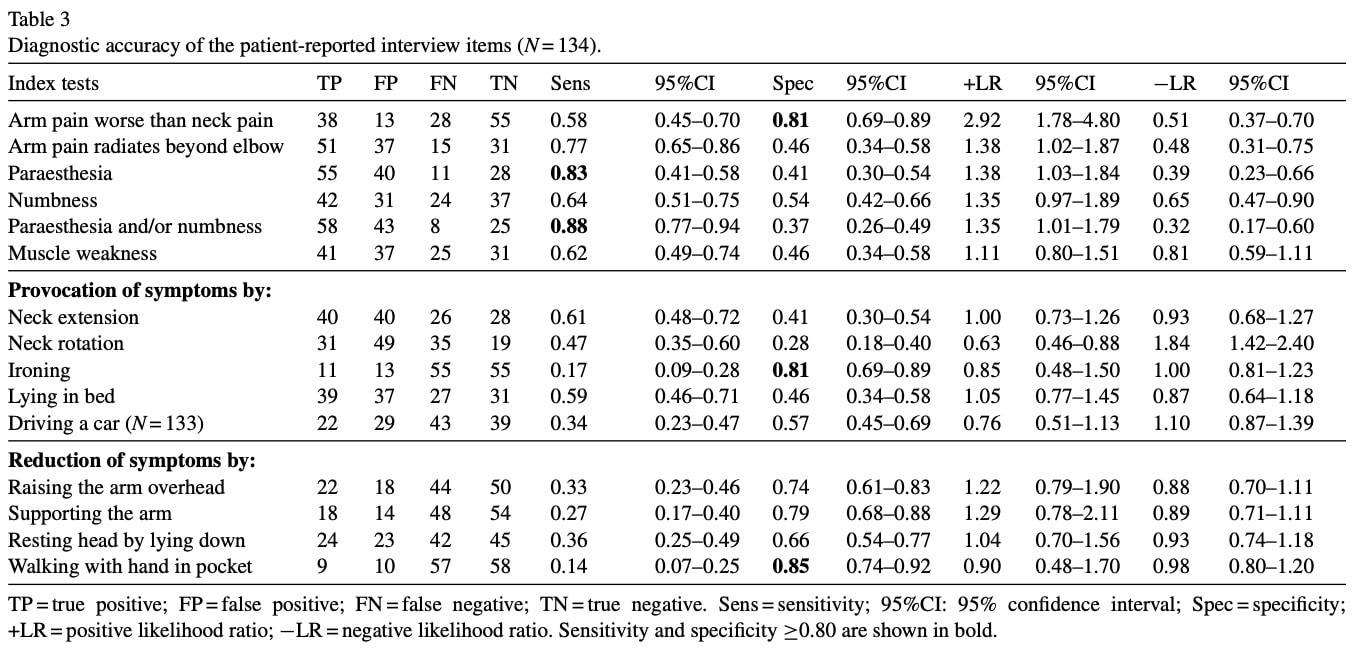
Оскільки існує кілька клінічних правил прогнозування та кластерів тестів, що вивчають ймовірність ураження шийного нервового корінця (наприклад, кластер Вайннера), на перший погляд, це дослідження не додає багато нової інформації. Однак у випадку з кластером Вайннера інформацію отримують з результатів клінічного обстеження. Ми всі знаємо, що хороше клінічне обстеження має першорядне значення, а вибір точних тестів є обов'язковим. Проте ці кластери можуть бути корисними для клініцистів, які вже мають досвід розпізнавання симптомів ураження шийних нервових корінців. Для більшості лікарів-початківців і менш досвідчених клініцистів вона пропускає певні кроки в гіпотетико-дедуктивному процесі клінічного обґрунтування. Це дослідження допомагає розпізнати певні ознаки та симптоми під час збору анамнезу пацієнта, а також підвищити або знизити підозру на ураження шийного нервового корінця. Зрештою, "збір анамнезу залишається найважливішою частиною отримання точних медичних даних, пізнання пацієнта та встановлення довіри". (Флюгельман та ін. 2021) Диференціальний діагноз вимагає встановлення набору гіпотез, деякі з яких необхідно виключити, а інші підтвердити, і щоб прийти до цих гіпотез, ви повинні бути в змозі визначити, яку інформацію можна отримати з інтерв'ю з пацієнтом. Оскільки поточні дані були зібрані з більш раннього дослідження того ж автора (Sleijser-Koehorst et al. 2021), ви можете поглянути на таблицю нижче, де різні пункти інтерв'ю з пацієнтами можуть допомогти вам отримати підказки про те, коли слід думати про можливе ураження шийного нервового корінця.
Зверніть увагу, що довірчі інтервали є широкими для більшості основних ознак. Симптоматика у пацієнтів може демонструвати величезні відмінності, і це не вичерпний перелік, оскільки існує багато симптомів, що перетинаються з іншими патологіями. Крім того, певні ознаки з інтерв'ю з пацієнтами були відібрані на основі діагностичної переваги, і вони були додатково проаналізовані та уточнені в дослідженні 2025 року.
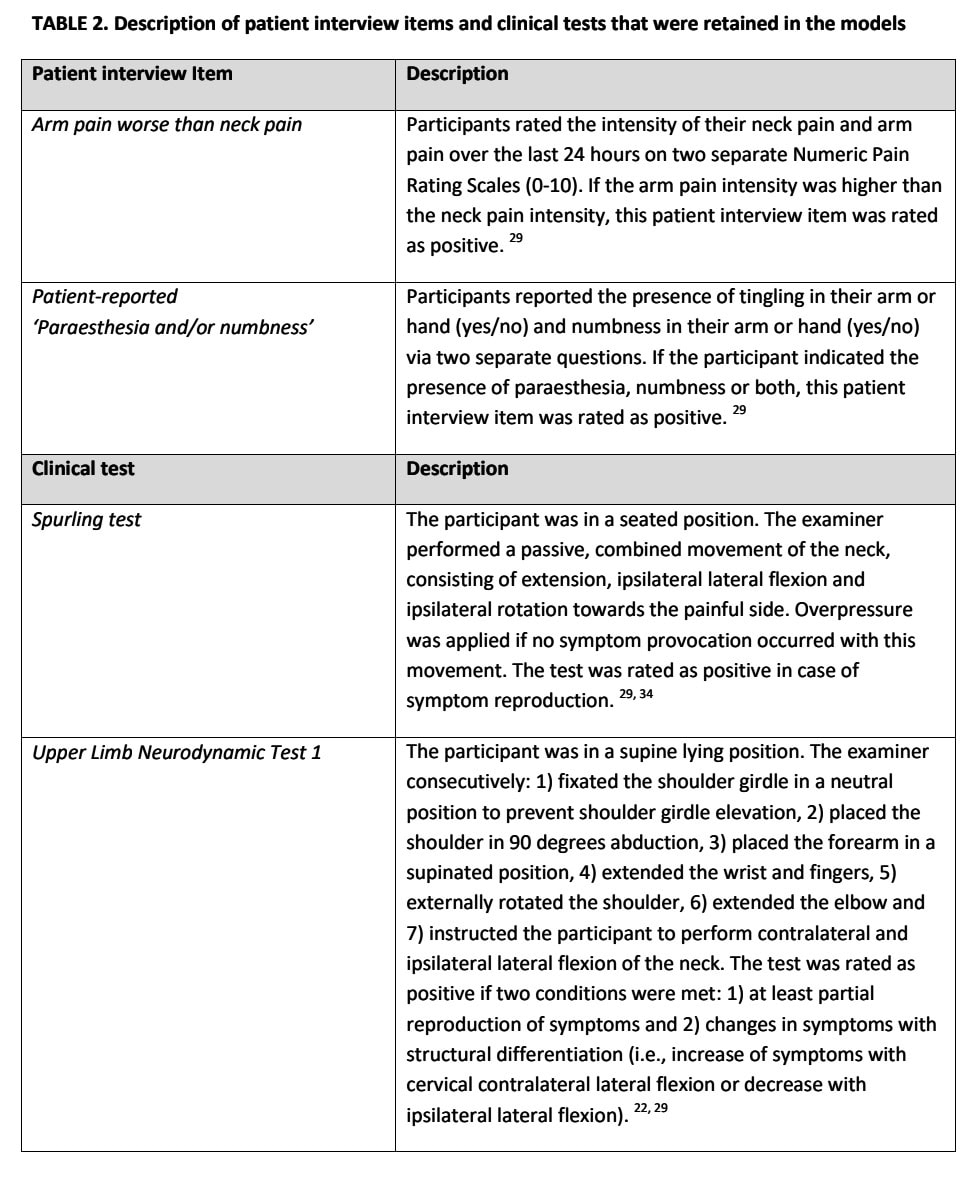
Дуже важливо, щоб ви достатньо розуміли точний опис інформації щодо збору анамнезу, проведення та інтерпретації клінічних тестів. У таблиці 2 описано, як автори інтерпретували дані, отримані під час збору анамнезу та клінічного обстеження.
Поговори зі мною про ботаніку
Автори відібрали дані анамнезу пацієнтів з дослідження 2021 року, які показали чутливість і специфічність не менше 0,80 для виявлення ураження шийного нервового корінця, хоча для результатів клінічного обстеження також були включені тести нижче порогу точності 0,80, але не було надано жодного обґрунтування.
Комбінована модель досягла найкращої точності діагностики. Це означає, що позитивний симптом Спірлінга разом з болем у руці, сильнішим, ніж біль у шиї, та симптомами парестезії та/або оніміння, дає найкращу точність для розпізнавання ураження шийного нервового корінця. Однак пояснена дисперсія була низькою: 0.38. Якщо пояснена дисперсія низька, це означає, що на діагноз впливає багато інших невідомих факторів, які модель не враховує. Це означає, що, хоча комбінована модель чудово справляється з тим, щоб з упевненістю сказати нам, у кого є ураження нервового корінця, вона не є ідеальною моделлю.
Навіть найкраща модель пояснювала лише 38% варіації діагнозів. Це говорить нам:
- Модель є корисною, але не досконалою, що означає, що інші фактори, ймовірно, відіграють певну роль у діагностиці цього стану.
- Клінічне судження все ще важливе - фізіотерапевт або лікар не може покладатися лише на цю модель, а повинен використовувати її як один з інструментів у прийнятті рішень.
Діагностика ураження шийного нервового корінця не може бути на 100% передбачуваною лише на основі опитування або клінічних тестів. Деякі пацієнти можуть мати чіткі симптоми, але без компресії нерва. Інші можуть мати позитивний клінічний тест, але не мати захворювання. Можуть бути відмінності між фахівцями, які проводять тести, або пацієнти можуть використовувати інші формулювання для опису своїх симптомів, або можуть бути відмінності в тому, як інтерпретується відповідь пацієнта. Проте в цьому дослідженні клінічні тести проводив лише один експерт, тому розбіжності в результатах не можуть бути зумовлені відмінностями між експертами.
Отже, хоча не було розроблено досконалого інструменту, використання комбінації анамнезу пацієнта, клінічних тестів і, можливо, візуалізації (наприклад, МРТ ) може бути кращим для виявлення ураження шийного нервового корінця порівняно з окремими тестами, даними анамнезу або виключно на основі МРТ.
Автори розробили суворий протокол дослідження, що включає адекватне засліплення, відсутність затримки між оцінкою тестів і порівнянням з референтним стандартом, що дозволяє уникнути упередженості щодо прогресування/регресії захворювання, а також відсутність лікування між тестуванням і візуалізацією, так що ми можемо зняти капелюха. Єдиний аспект, який слід мати на увазі, - це ретельне визначення того, чи можна узагальнити поширеність 49% (що відображає, таким чином, попередню ймовірність) для вашої клінічної практики.
Повідомлення на пам'ять
Використовуючи наявність парестезії та/або оніміння, про які повідомляє пацієнт, виявлення болю в руці, який є сильнішим за біль у шиї, та позитивний тест Сперлінга як предиктори для виявлення ураження шийного нервового корінця, ми досягли порогу відмінної точності діагнозу. Зовнішня перевірка поточної моделі все ще необхідна, тим більше, що найкраща прогностична модель змогла пояснити лише 38% дисперсії. Це дослідження допомагає в гіпотетико-дедуктивному мисленні.
Посилання
Дізнайтеся більше
21 НАЙКОРИСНІШИЙ ОРТОПЕДИЧНИЙ ТЕСТ У КЛІНІЧНІЙ ПРАКТИЦІ
Ми створили 100% безкоштовну електронну книгу, що містить 21 найкорисніший ортопедичний тест для кожної області тіла, який гарантовано допоможе вам поставити правильний діагноз вже сьогодні!

