การแนะนำ อาการปวดที่เฉพาะเจาะจงที่บริเวณที่เอ็นร้อยหวายติดกับกระดูกมักถูกระบุว่าเป็นโรคเอ็นร้อยหวายอักเสบ อย่างไรก็ตาม ผู้ป่วยที่ไม่ตอบสนองต่อการรักษาที่มีหลักฐานเชิงประจักษ์สำหรับโรคเอ็นอักเสบอาจจำเป็นต้องได้รับการประเมินเพิ่มเติมสำหรับ กลุ่มอาการข้อขัดแย้งบริเวณข้อเท้าด้านหลัง เป็นการวินิจฉัยแยกโรคที่สำคัญ บทวิจารณ์ความคิดเห็นของผู้เชี่ยวชาญเชิงบรรยายนี้ให้การตรวจสอบอย่างครอบคลุมเกี่ยวกับ กลุ่มอาการข้อขัดแย้งบริเวณข้อเท้าด้านหลัง , รวมถึงพื้นฐานทางกายวิภาค, ภาวะพยาธิสรีรวิทยา, การวินิจฉัยทางคลินิกและการวินิจฉัยแยกโรค, การประเมินการวินิจฉัย, และกลยุทธ์การจัดการ.
กลุ่มอาการข้อขัดแย้งบริเวณข้อเท้าด้านหลัง ส่วนใหญ่เกี่ยวข้องกับโครงสร้างกระดูก เช่น กระบวนการกระดูกข้อเท้าด้านหลังด้านนอกหรือกระดูกสามเหลี่ยม แม้ว่าการมีส่วนร่วมของเนื้อเยื่ออ่อน รวมถึงการอักเสบของเยื่อหุ้มข้อและพยาธิสภาพของเอ็นด้านหลัง ก็พบได้บ่อยเช่นกัน นอกจากนี้ เอ็นกล้ามเนื้อเฟล็กเซอร์ ฮัลลิกซ ลองกัส (FHL) อาจแสดงการเปลี่ยนแปลงของเอ็นได้ การทดสอบทางคลินิกที่สามารถนำไปใช้ได้ทันทีสำหรับการวินิจฉัยภาวะข้อเท้าด้านหลังติดขัดก็ได้รับการอธิบายอย่างละเอียดในบททบทวนนี้เช่นกัน
วิธีการ บทความนี้เป็น บทวิจารณ์เชิงบรรยายโดยผู้เชี่ยวชาญ เขียนโดยแพทย์เพียงคนเดียว (J.-C. Moati) และตีพิมพ์ในวารสารที่ผ่านการตรวจสอบโดยผู้ทรงคุณวุฒิ ไม่มีกรอบวิธีการที่อธิบายไว้ รวมถึงกลยุทธ์การค้นหา เกณฑ์การคัดเลือกการศึกษา หรือการประเมินวรรณกรรมอย่างมีวิจารณญาณ ดังนั้น เนื้อหาจึงไม่ได้อิงจากการคัดเลือกหลักฐานที่มีอยู่อย่างเป็นระบบหรือสามารถทำซ้ำได้ แต่สะท้อนประสบการณ์ทางคลินิกของผู้เขียนและการตีความเอกสารอ้างอิงที่เลือกไว้เป็นหลัก ดังนั้น ระดับของหลักฐานโดยรวมที่นำเสนอในบทความนี้จึงอยู่ในระดับต่ำ
Results ข้อพิจารณาทางกายวิภาค
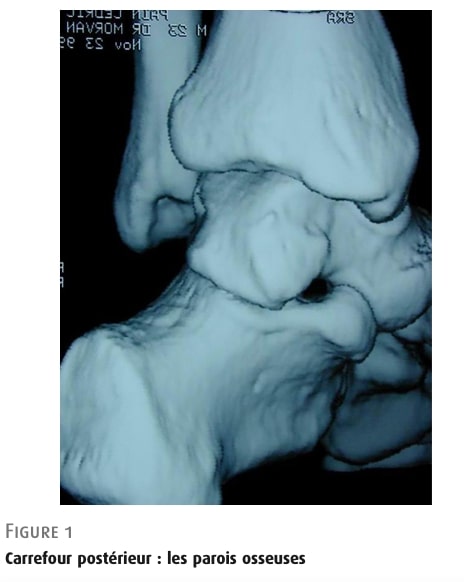
ช่องหลังข้อเท้าถูกจำกัดด้านบนโดยขอบด้านปลายของกระดูกปลายกระดูกหน้าแข้ง และด้านล่างโดยด้านหลังข้อเท้าของกระดูกส้นเท้า
จาก: โมอาตี, วารสารโรคข้อ, (2024) รูปที่ 1
โพรงข้อเท้าด้านหลัง: โครงกระดูก
ด้านหลังของกระดูกทัลลาร์
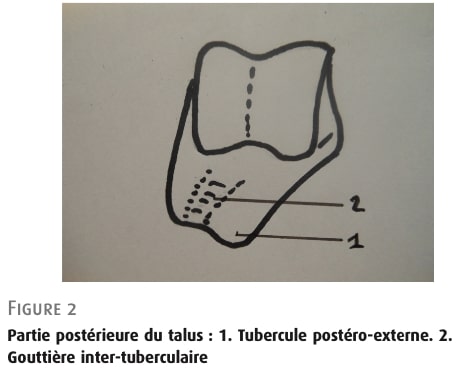
ระหว่างขอบด้านหลังของกระดูกหน้าแข้งและกระดูกส้นเท้าคือด้านหลังของกระดูกข้อเท้า ซึ่งอาจเด่นชัดมากหรือน้อย (รูปที่ 2) มันมีตุ่มหลังสองตุ่ม: ตุ่มหลังกลางเล็กกว่า และตุ่มหลังข้างใหญ่กว่า ส่วนหลังเกิดจากการรวมตัวของศูนย์สร้างกระดูกทุติยภูมิที่ปรากฏขึ้นระหว่างอายุ 8 ถึง 13 ปี ขนาดของมันอาจเปลี่ยนแปลงได้ และสามารถขยายใหญ่ขึ้นได้ บางครั้งอาจเกิน 1 ซม. (กระบวนการของสตีดา) ระหว่างตุ่มสองตุ่มคือร่องระหว่างตุ่ม (intertubercular groove) ซึ่งเป็นที่ที่เอ็นยืดนิ้วหัวแม่เท้าด้านยาว (Flexor Hallucis Longus หรือ FHL) ไหลผ่าน
จาก: โมอาตี, วารสารโรคข้อ, (2024) รูปที่ 2: ด้านหลังของกระดูกทาลัส: 1 ตุ่มหลังด้านนอก 2: ร่องระหว่าง tuberculi
กระดูกไตรโคนัม
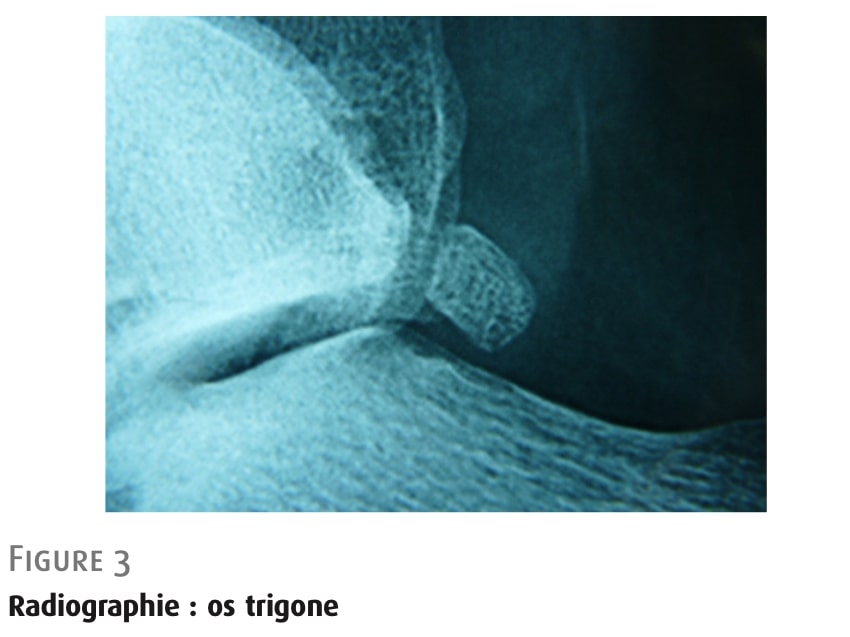
เมื่อศูนย์การเกิดกระดูกทุติยภูมิของกระดูกทัลลัสไม่สามารถรวมตัวกันได้ จะเกิดกระดูกสามเหลี่ยม (os trigonum) ขึ้น (รูปที่ 3) กระดูกเสริมนี้พบได้ในประชากรร้อยละ 8–13 และพบในทั้งสองข้างในน้อยกว่าร้อยละ 2 ของกรณีทั้งหมด ขนาดของมันอาจแตกต่างกัน แต่โดยทั่วไปจะน้อยกว่า 1 ซม.; อาจแบ่งเป็นสองส่วนหรือแม้กระทั่งแตกเป็นชิ้น ๆ ก็ได้. มันเชื่อมต่อกับ tubercle ด้านหลัง-ด้านข้างของกระดูกทาลัสผ่าน synchondrosis และบางครั้งเชื่อมต่อกับกระดูกส้นเท้าบนพื้นผิวด้านล่างของมัน ความล้มเหลวของการหลอมรวมดูเหมือนจะถูกกระตุ้นโดยการทำไมโคร-ทราอูมาซ้ำๆ ในการงอเท้าลง ซึ่งอาจอธิบายความถี่ที่สูงขึ้นในนักฟุตบอลที่เริ่มฝึกซ้อมตั้งแต่วัยเด็ก
จาก: โมอาตี, วารสารโรคข้อ, (2024) รูปที่ 3: กระดูกไตรโคนัม
เอ็นยึดข้อ
ภายในช่องหลังข้อเท้าประกอบด้วย ส่วนลึกของเอ็นหลังล่างของกระดูกน่องและกระดูกสะบ้า , เอ็นหลังตาเลอฟิบบูลาร์ , วิ่งจากกระดูกข้อเท้าด้านนอกไปยังปุ่มกระดูกด้านหลังและด้านข้างของกระดูกทาลัส เอ็นหลังระหว่างกระดูกข้อเท้า : ไม่ปรากฏในบุคคลทุกคน มันขยายจากกระดูกข้อเท้าด้านนอกไปยังกระดูกข้อเท้าด้านใน และบางครั้งอาจยื่นไปทางด้านหลังของช่องว่างระหว่างกระดูกข้อเท้าและกระดูกข้อเท้า
เอ็นยืดนิ้วหัวแม่เท้าด้านยาว (FHL)
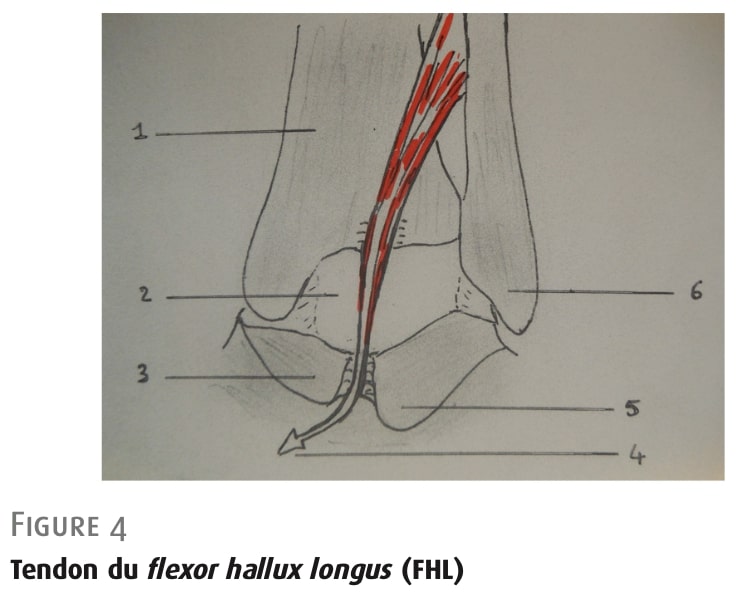
เส้นเอ็นถูกล้อมรอบด้วยเยื่อหุ้มข้อเอ็น โดยวิ่งในแนวตั้งผ่านร่องกระดูกหน้าแข้ง จากนั้นผ่านร่องระหว่างปุ่มกระดูก ซึ่งถูกปิดโดยเอ็นวงแหวนด้านหลัง จากนั้นเส้นจะเปลี่ยนทิศทาง ไหลลงและไปข้างหน้าใต้เส้นเอ็นซูสปันตาคุเลียมตาลี (รูปที่ 4) อยู่ทางด้านในเล็กน้อยคือมัดเส้นประสาทและหลอดเลือดหลังกระดูกหน้าแข้ง
จาก: โมอาตี, วารสารโรคข้อ, (2024) รูปที่ 4: เอ็นยืดนิ้วหัวแม่เท้าด้านยาว
พยาธิสรีรวิทยา
กลไกการบาดเจ็บเฉียบพลัน
การบาดเจ็บรุนแรงจากแรงกระแทก: การรับน้ำหนักบนเท้าที่ยืดปลายเท้าลง
อาการบาดเจ็บมักเกิดที่กระดูก โดยเกิดจากกลไกการกดทับจากด้านหลัง ได้แก่ กระดูกหักบริเวณปุ่มกระดูกด้านหลังด้านข้าง (Shepherd's fracture) ซึ่งพบได้บ่อยกว่า กระดูกหักบริเวณปุ่มกระดูกด้านหลังด้านใน (Cedell's fracture) ซึ่งพบได้น้อยกว่า หรือกระดูกหักของกระดูกสามเหลี่ยม (os trigonum)
กลไกการบาดเจ็บเรื้อรัง
การบาดเจ็บเล็กน้อย: การงอเท้าลงจนสุดซ้ำๆ
โครงสร้างหลายส่วนภายในกลุ่มข้อเท้าด้านหลังถูกสัมผัสกับการกดทับซ้ำๆ นักบัลเลต์—ซึ่งมักทำงานในท่าเหยียดปลายเท้าอย่างสุดขีด—รวมถึงนักกีฬาเช่นนักวิ่งและนักฟันดาบ มีแนวโน้มที่จะพัฒนาอาการบาดเจ็บจากการกดทับบริเวณข้อเท้าด้านหลังเป็นพิเศษ
แหล่งที่มาเชิงโครงสร้างของความเจ็บปวด
การกระทบกันมักเกิดจากกระดูก เนื่องจากตุ่มกระดูกด้านหลังและด้านข้างที่ยาวเกินไป หรือการมีกระดูกสามเหลี่ยม (os trigonum)
พบได้น้อยกว่าในรูปแบบเนื้อเยื่ออ่อนหรือกระดูกอ่อนเมื่อไม่มีโครงสร้างกระดูกที่เด่นชัด:
ภาวะข้อต่อกระดูกหน้าแข้งและกระดูกข้อเท้าด้านบนเสียดสีกัน ด้วยการสัมผัสซ้ำ ๆ ระหว่างกระดูกทาลัสด้านหลังกับขอบล่างของกระดูกหน้าแข้ง นำไปสู่ โรคกระดูกอ่อนเสื่อมเฉพาะที่ . การบีบอัดของ โพรงข้อหลัง ซึ่งมักจะบวมและหนาตัวขึ้น—โดยเฉพาะในนักบัลเลต์—ส่งผลให้เกิดการอักเสบของเยื่อหุ้มข้ออย่างมีนัยสำคัญ การบีบอัดของเอ็นด้านหลัง , ทำให้เกิดการหนาตัวและพังผืดทุติยภูมิ เอ็นหลังระหว่างกระดูกหน้าแข้งและกระดูกน่อง เมื่อมีอยู่ จะมีความเปราะบางเป็นพิเศษ การมีส่วนร่วมของเอ็นกล้ามเนื้อเฟล็กเซอร์ ฮัลลัคซิส ลองกัส (FHL) , มีภาวะเทโนซินโนไวติส, การมีน้ำในปลอกหุ้มเอ็น, หรือแม้กระทั่งการฉีกขาดบางส่วนเนื่องจากภาวะตีบแคบที่เกิดจากเอ็นระหว่างหัวกระดูกที่หนาตัว สิ่งนี้เกิดขึ้นในมากกว่า 30% ของการกระทบกระเทือนของกระดูก และอาจถูกกระตุ้นโดย os trigonum ขนาดใหญ่ การบาดเจ็บของเอ็น FHL แบบโดดเดี่ยวอาจเกิดขึ้นได้เช่นกันเมื่อเส้นใยกล้ามเนื้อที่อยู่ต่ำกระทบกับเอ็น กล้ามเนื้อโซเลอุสที่เป็นกล้ามเนื้อเสริม โดยปกติแล้วไม่มีอาการ แต่หากมีขนาดใหญ่เกินไปอาจก่อให้เกิดปัญหาได้
การวินิจฉัยทางคลินิก
ผลการตรวจที่บ่งชี้ถึง กลุ่มอาการข้อขัดแย้งบริเวณข้อเท้าด้านหลัง :
กลไกของการบาดเจ็บ ความก้าวหน้า: อาการปวดที่จุดสิ้นสุดของการเคลื่อนไหวได้ลุกลามไปยังระดับการเหยียดข้อเท้าลงที่น้อยลง มีเสียงคลิก/เสียงแตก การบาดเจ็บที่ข้อเท้าในอดีต
การตรวจร่างกาย:
บวมน้ำ การทดสอบแรงกระแทกข้อเท้าด้านหลัง
ตามที่ผู้เขียนการศึกษาระบุ การทดสอบนี้บ่งชี้ถึงการกดทับของกระดูกได้มากกว่า การทดสอบถือว่าให้ผลบวกหากสามารถทำให้เกิดอาการของผู้ป่วยซ้ำได้ และสามารถดำเนินการได้โดยใช้เทคนิคที่แตกต่างกันสองวิธี:
ผู้ป่วยที่นั่งอยู่: ผู้ป่วยให้นั่งที่ขอบโต๊ะตรวจโดยให้ขาห้อยลงและงอเข่าทำมุม 90° ผู้ตรวจทำการงอเท้าลงอย่างแรงในขณะที่มืออีกข้างหนึ่งยึดส้นเท้าให้มั่นคง
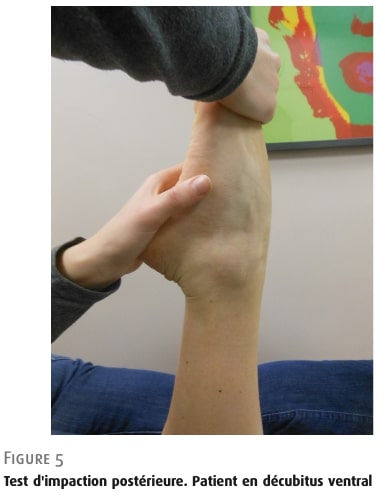
ผู้ป่วยในท่านอนคว่ำ ผู้ป่วยนอนคว่ำโดยงอเข่าที่มุม 90° และเคลื่อนเท้าให้อยู่ในท่าปลายเท้าชี้ลง (plantarflexion) ในลักษณะเดียวกัน (รูปที่ 5)
จาก: โมอาตี, วารสารโรคข้อ, (2024) รูปที่ 5: การทดสอบการกระทบด้านหลัง ผู้ป่วยในท่านอนคว่ำ
วิดีโอนี้ของ Physiotutors ยังนำเสนอเทคนิคที่สามเพิ่มเติมอีกด้วย
การเกิดอาการปวดข้อเท้าด้านหลังซ้ำระหว่างการงอข้อเท้าและนิ้วหัวแม่เท้าขึ้นโดยเหยียดเข่า โดยเฉพาะเมื่อร่วมกับแรงกดบริเวณหลังข้อเท้า อาจบ่งชี้ถึงภาวะเอ็นร้อยหวายด้านหน้า (FHL) อักเสบหรือเสื่อม การประเมินช่วงการเคลื่อนไหวของ ข้อเท้าและการทดสอบการดึงหน้าของ ข้อเท้าอาจทำให้เกิดอาการของผู้ป่วยซ้ำเนื่องจากการกดทับ เทคนิคการวินิจฉัยขั้นสูง เช่น การฉีดยาชาเฉพาะที่ (ไซโลเคน) สามารถนำมาใช้ได้ โดยอาการบรรเทาลงระหว่างการทดสอบการเสียดสีข้อเท้าด้านหลังจะช่วยยืนยันการวินิจฉัย
การสอบเพิ่มเติม
การตรวจเพิ่มเติมสำหรับการกดทับข้อเท้าด้านหลังเน้นการประเมินกระดูกและเนื้อเยื่ออ่อนเป็นหลัก ภาพรังสีมาตรฐาน มีความจำเป็นในการประเมินตุ่มหลังด้านข้าง, ระบุกระดูกสามเหลี่ยม, และตรวจหาโรคข้อเสื่อมหรือการเกิดกระดูกใหม่บริเวณข้อต่อข้อเท้าส่วนหลัง การตรวจเอกซเรย์คอมพิวเตอร์ ให้ภาพกระดูกโดยละเอียดและการสร้างภาพ 3 มิติ ช่วยในการแยกแยะกระดูกสามเหลี่ยมออกจากกระดูกหักหรือกระดูกที่ไม่ติด และประเมินข้อต่อกระดูกหน้าแข้งและข้อต่อกระดูกข้อเท้าส่วนหลัง เอ็มอาร์ไอ ประเมินทั้งกระดูกและเนื้อเยื่ออ่อน เผยให้เห็นการบวมน้ำของกระดูก, เยื่อหุ้มข้ออักเสบ, การหนาตัวของเอ็นหลังหรือแคปซูล, และเยื่อหุ้มเอ็น FHL รวมถึงเส้นใยกล้ามเนื้อ FHL ที่อยู่ต่ำ อัลตราซาวด์ มีประโยชน์จำกัด แต่สามารถตรวจพบความผิดปกติของเนื้อเยื่ออ่อนและช่วยแยกโรคเอ็นร้อยหวายอักเสบได้ การตรวจภาพกระดูกด้วยสารกัมมันตรังสี อาจแสดงการดูดซึมที่เพิ่มขึ้นบริเวณข้อเท้าด้านหลัง และสามารถรวมกับการตรวจ CT เพื่อระบุตำแหน่งที่แม่นยำได้หากจำเป็น
การวินิจฉัยแยกโรค
เงื่อนไขหลักที่ต้องพิจารณาเพื่อตัดออกคือ ข้อต่อข้อเท้าอักเสบ ซึ่งอาจมีอาการคล้ายคลึงกัน อาจพบร่วมกับกระดูกสามเหลี่ยมหรือกระบวนการด้านหลังที่ขยายใหญ่ขึ้น และการไม่สังเกตเห็นอาจนำไปสู่ผลลัพธ์ที่ไม่ดีหลังการตัดกระดูกออก ในกรณีเช่นนี้ การตรวจกระดูกด้วยสารกัมมันตรังสีร่วมกับการตรวจเอกซเรย์คอมพิวเตอร์ (CT) มีประโยชน์เป็นพิเศษ
เอ็นร้อยหวายอักเสบ เป็นอีกหนึ่งความแตกต่างที่คลาสสิก มักวินิจฉัยโดยการคลำเส้นเอ็นที่เจ็บปวดและยืนยันด้วยอัลตราซาวด์หรือเอ็มอาร์ไอ ฉัน. บวมน้ำบริเวณก่อนเอ็นร้อยหวาย อาจตรวจพบได้ยากกว่าและอาจต้องใช้การตรวจภาพ (อัลตราซาวด์หรือ MRI พร้อมการฉีดสารทึบรังสี) กระดูกส้นเท้าแตกจากการใช้งานหนัก อาจเลียนแบบการกระทบด้านหลังของข้อเท้า; ภาพรังสีด้านข้างจะแสดงเส้นหนาแน่นที่เป็นลักษณะเฉพาะตั้งฉากกับเส้นใยของกระดูก โดยอาจใช้ CT หรือ MRI เพื่อยืนยันหากจำเป็น
สำหรับการอภิปรายโดยละเอียดเกี่ยวกับการวินิจฉัยแยกสาเหตุของอาการปวดข้อเท้าด้านหลังโปรดดูบทวิจารณ์ของ Physiotutors เกี่ยวกับการศึกษาฉันทามติแบบเดลฟายนี้
การรักษา
กลุ่มอาการข้อขัดแย้งบริเวณข้อเท้าด้านหลังเฉียบพลัน
ตามรายงานของผู้เขียนการศึกษา การแตกหักของกระบวนการทัลลาร์ด้านหลังหรือกระดูกทริกอนัมต้องได้รับการดามหรือตรึงเป็นเวลา 4 ถึง 6 สัปดาห์
กลุ่มอาการข้อขัดแย้งบริเวณข้อเท้าด้านหลังเรื้อรัง
การจัดการทางการแพทย์
สำหรับผู้ป่วยที่มีอาการปวดอย่างรุนแรงหรือต่อเนื่องเป็นเวลานาน อาจเหมาะสมที่จะให้ผู้ป่วยอยู่ในภาวะไม่เคลื่อนไหวเป็นระยะเวลาสั้น ๆ ประมาณ 1 ถึง 3 สัปดาห์ โดยใช้เฝือกหรืออุปกรณ์พยุง การจัดการทางการแพทย์ยังรวมถึงยาแก้ปวดชนิดรับประทานและยาต้านการอักเสบ ร่วมกับการบำบัดด้วยความเย็นและการใช้ผ้าปิดแผลชนิดกันซึมที่มีคุณสมบัติต้านการอักเสบ ในกรณีส่วนใหญ่ ควรพิจารณาการฉีดคอร์ติโคสเตียรอยด์และอาจทำซ้ำได้ โดยเฉพาะเมื่อเนื้อเยื่ออ่อนมีส่วนเกี่ยวข้อง
การจัดการแบบอนุรักษ์นิยม
การฟื้นฟูสมรรถภาพ ตามที่ Ledoux อธิบาย มุ่งเน้นไปที่การฟื้นฟูช่วงการเคลื่อนไหวของข้อเท้าและลดความตึงของกล้ามเนื้อ โดยเฉพาะอย่างยิ่งผ่านการนวดลึกของกล้ามเนื้อที่ยืดข้อเท้าลง วิธีการทางกายภาพบำบัด เช่น การใช้คลื่นเสียงความถี่สูง ก็สามารถช่วยได้เช่นกัน การฝึกเดินใหม่เป็นสิ่งสำคัญ โดยเน้นการควบคุมส้นเท้าและการพลิกเท้าอย่างถูกต้อง การยืดกล้ามเนื้อในท่าทางที่เหมาะสมของกลุ่มกล้ามเนื้อที่เกี่ยวข้อง ควบคู่ไปกับการเสริมสร้างความแข็งแรงของกล้ามเนื้อต้นขาด้านหน้า กล้ามเนื้อสะโพก และกล้ามเนื้อไตรเซ็ปส์ซูเร การฝึกรับรู้ตำแหน่งของร่างกายมีความสำคัญอย่างยิ่ง โดยเฉพาะเมื่อมีความหย่อนของข้อต่อระหว่างกระดูกหน้าแข้งและกระดูกข้อเท้า สำหรับนักกีฬา การปรับเปลี่ยนสภาพการฝึกซ้อมและการจัดการภาระไม่ควรถูกมองข้าม
การจัดการทางศัลยกรรม
หากการจัดการแบบอนุรักษ์นิยมล้มเหลว อาจพิจารณาการผ่าตัด การระบุแหล่งที่มาของความเจ็บปวดอย่างแม่นยำ—โดยอาศัยการตรวจเพิ่มเติมที่อธิบายไว้ข้างต้น—เป็นสิ่งจำเป็นอย่างยิ่งก่อนที่จะดำเนินการต่อไป การส่องกล้องเป็นเทคนิคการผ่าตัดที่แนะนำ การดูแลหลังผ่าตัดโดยทั่วไปจะเกี่ยวข้องกับการพักผ่อนที่ค่อนข้างมากเป็นเวลา 4 ถึง 6 สัปดาห์ก่อนกลับมาทำกิจกรรมปกติ โดยปกติแล้วสามารถกลับมาเล่นกีฬาได้ประมาณ 6 ถึง 8 สัปดาห์
คำถามและความคิดเห็น การพึ่งพาการตีพิมพ์ในปี 1991 เพื่อเป็นข้อมูลสำหรับการจัดการแบบอนุรักษ์นิยมชี้ให้เห็นถึงข้อจำกัดทางวิธีการที่สำคัญ บทความนี้เป็นการทบทวนเชิงบรรยายโดยผู้เชี่ยวชาญมากกว่าการสังเคราะห์วรรณกรรมอย่างเป็นระบบ ดังนั้น จึงไม่ได้ปฏิบัติตามวิธีการที่โปร่งใสหรือสามารถทำซ้ำได้ในการระบุหรือเลือกแหล่งข้อมูล และคำแนะนำส่วนใหญ่สะท้อนถึงประสบการณ์ทางคลินิกของผู้เขียนเป็นหลัก แม้ว่ามุมมองนี้จะมีคุณค่า โดยเฉพาะอย่างยิ่งในการกระตุ้นให้แพทย์พิจารณาการกระทบด้านหลังของข้อเท้าในผู้ป่วยที่ไม่ดีขึ้น แต่ควรตีความด้วยความระมัดระวัง
นอกจากนี้ แผนกการจัดการแบบอนุรักษ์นิยมยังพึ่งพาวิธีการทางกายภาพบำบัดที่ปัจจุบันถือว่าล้าสมัยแล้ว การปฏิบัติทางคลินิกได้พัฒนาอย่างมากในช่วงสองทศวรรษที่ผ่านมา และการแทรกแซงเช่นอัลตราซาวด์บำบัดหรือการนวดลึกไม่ถูกมองว่าเป็นวิธีการรักษาแรกอีกต่อไปสำหรับ กลุ่มอาการข้อขัดแย้งบริเวณข้อเท้าด้านหลัง , ทำให้คำแนะนำเหล่านี้มีความเกี่ยวข้องน้อยลงในการปฏิบัติในปัจจุบัน
แม้ว่าการศึกษาที่ใหม่กว่าจะให้ข้อมูลเชิงลึกเพิ่มเติมเกี่ยวกับ กลุ่มอาการข้อขัดแย้งบริเวณข้อเท้าด้านหลัง , หลักฐานโดยรวมยังคงมีจำกัด การทบทวนในปี 2011 ที่เน้นการจัดการแบบอนุรักษ์นิยมในนักบัลเลต์มืออาชีพ เน้นย้ำถึงระยะเริ่มต้นที่มุ่งควบคุมการอักเสบผ่านการลดภาระและการหลีกเลี่ยงการเคลื่อนไหวที่กระตุ้น โดยเฉพาะการงอเท้าลง ในระยะเริ่มแรกนี้ อาจพิจารณาการฉีดยาเพื่อลดการอักเสบ การบำบัดด้วยมืออาจใช้เพื่อฟื้นฟูการเคลื่อนไหวของข้อเท้า ตามด้วยกลยุทธ์เฉพาะกิจกรรมเพื่อปรับปรุงความมั่นคงของข้อเท้า เนื่องจากมีความสัมพันธ์ระหว่างความเสื่อมของเสถียรภาพแกนกลางกับบาดแผลที่ขาส่วนล่าง จึงแนะนำให้ทำแบบฝึกหัดเสถียรภาพแกนกลางที่ปรับให้เหมาะกับบุคคลเป็นรายบุคคล การฝึกความแข็งแรงควรมีความก้าวหน้าอย่างเป็นระบบ—จากแบบเปิดสู่แบบปิดของห่วงโซ่กลไก, จากทั่วไปสู่เฉพาะกีฬา, และจากแบบไม่ใช้แรงสู่แบบใช้แรง—พร้อมกับการผสมผสานการฝึกกระโดดตามความเหมาะสม โดยเฉพาะอย่างยิ่ง ไม่แนะนำให้ใช้คลื่นเสียงความถี่สูงเพื่อการรักษา
ในที่สุด, เป็นสิ่งสำคัญที่ต้องยอมรับว่าเอกสารที่มีอยู่ส่วนใหญ่ใช้มุมมองเชิงโครงสร้างเป็นส่วนใหญ่ ซึ่งอาจมีอิทธิพลต่อการคิดวิเคราะห์ทางคลินิก. ผู้ป่วยไม่ควรได้รับการดูแลรักษาโดยอาศัยเพียงการวินิจฉัยทางกายวิภาคศาสตร์เท่านั้น แต่ควรได้รับการดูแลรักษาภายใต้กรอบการดูแลแบบองค์รวมที่ครอบคลุมทั้งด้านชีวภาพ จิตใจ และสังคมของแต่ละบุคคล
พูดจาเนิร์ดกับฉัน แม้ว่าบทความนี้จะให้ภาพรวมที่ครอบคลุมและมีประโยชน์ทางคลินิกเกี่ยวกับกลุ่มอาการการกระทบกันของข้อเท้าด้านหลัง แต่การออกแบบเนื้อหาที่นำเสนอในรูปแบบความคิดเห็นของผู้เชี่ยวชาญกลับแตกต่างอย่างชัดเจนกับกรอบหลักฐานระดับสูงกว่า ไม่เหมือนกับ การทบทวนอย่างเป็นระบบหรือการวิเคราะห์อภิมาน , ไม่ได้ปฏิบัติตามวิธีการที่กำหนดไว้ล่วงหน้าสำหรับการระบุ, การคัดเลือก, หรือการประเมินวรรณกรรม, ซึ่งจำกัดความโปร่งใสและความสามารถในการทำซ้ำ. ในทางตรงกันข้าม การทบทวนอย่างเป็นระบบมีวัตถุประสงค์เพื่อลดการตีความที่ขึ้นอยู่กับผู้เขียนโดยใช้กลยุทธ์การค้นหาที่ชัดเจน เกณฑ์การคัดเลือก และการประเมินความเสี่ยงของการมีอคติ
เช่นเดียวกัน บทความนี้แตกต่างจาก การทดลองแบบสุ่มควบคุม (RCTs) และ การศึกษาแบบกลุ่มตัวอย่างที่คาดว่าจะเกิดขึ้นในอนาคต ซึ่งช่วยให้สามารถสรุปสาเหตุและประเมินเปรียบเทียบประสิทธิผลของการรักษาได้ การออกแบบเช่นนี้ให้ข้อมูลผลลัพธ์ที่สามารถวัดได้ และช่วยให้สามารถประเมินประสิทธิภาพของการแทรกแซงได้ ขณะที่บทความฉบับนี้เสนอคำแนะนำเชิงพรรณนาโดยไม่มีมาตรการเปรียบเทียบผลลัพธ์
นอกจากนี้ยังมีความสำคัญที่จะต้องยอมรับว่า เนื่องจากลักษณะของหัวข้อที่ถูกกล่าวถึง—ได้แก่ การวินิจฉัยทางคลินิก, กายวิภาคศาสตร์, ภาวะโรค, และการจัดการทางการแพทย์ทั้งแบบการรักษาทางการแพทย์และแบบอนุรักษ์นิยม—การออกแบบการวิจัยแบบดั้งเดิมเช่นการทดลองแบบสุ่มควบคุม (randomized controlled trials) หรือการศึกษาแบบกลุ่มตัวอย่างล่วงหน้า (prospective cohort studies) อาจไม่เหมาะสมหรือไม่สามารถทำได้เสมอไป หลายแง่มุมของกลุ่มอาการการกระทบกันของข้อเท้าด้านหลังขึ้นอยู่กับการใช้เหตุผลทางคลินิก การจดจำรูปแบบโดยผู้เชี่ยวชาญ และการพิจารณาทางกายวิภาคซึ่งยากที่จะทำให้เป็นมาตรฐานหรือแยกออกจากกันในการออกแบบการทดลอง ในบริบทนี้ การทบทวนเชิงบรรยายสามารถเป็นรูปแบบที่เหมาะสมในการสังเคราะห์ความรู้ทางคลินิกและแปลงประสบการณ์ของผู้เชี่ยวชาญให้กลายเป็นแนวทางปฏิบัติที่เป็นประโยชน์
อย่างไรก็ตาม คุณภาพและความน่าเชื่อถือของการทบทวนเชิงบรรยายสามารถปรับปรุงได้อย่างมากผ่านวิธีการที่มีโครงสร้างมากขึ้น การศึกษาแบบฉันทามติเดลฟี ตัวอย่างเช่น นำเสนอทางเลือกที่แข็งแกร่งโดยการผสมผสานการตัดสินใจทางคลินิกของผู้เชี่ยวชาญเข้ากับกรอบการทำงานที่โปร่งใสและสามารถทำซ้ำได้ ผ่านการวนซ้ำหลายรอบของการรับฟังความคิดเห็นจากผู้เชี่ยวชาญ การกำหนดเกณฑ์ฉันทามติล่วงหน้า และการให้คะแนนข้อเสนอแนะ วิธีการเดลฟายช่วยลดอคติส่วนบุคคลของผู้เขียนแต่ละคน ในขณะเดียวกันก็เสริมสร้างความน่าเชื่อถือและการนำไปใช้ได้จริงของข้อสรุปที่มาจากความเห็นของผู้เชี่ยวชาญ
ดังนั้น ในขณะที่บทความที่ทบทวนมีความเหมาะสมในรูปแบบเนื่องจากลักษณะทางคลินิกของหัวข้อ งานวิจัยในอนาคตในสาขานี้จะได้รับประโยชน์จากการใช้วิธีการที่เป็นระบบและได้รับการยอมรับจากผู้เชี่ยวชาญเพื่อเพิ่มความเข้มงวดทางระเบียบวิธีและความเกี่ยวข้องทางคลินิก
Take-home messages คิดให้ไกลกว่าเอ็นร้อยหวายอักเสบ
อาการปวดข้อเท้าด้านหลังที่ไม่ดีขึ้นแม้ได้รับการรักษาภาวะเอ็นร้อยหวายอักเสบตามแนวทางที่มีหลักฐานสนับสนุน ควรพิจารณา กลุ่มอาการข้อขัดแย้งบริเวณข้อเท้าด้านหลัง .
ระบุประชากรกลุ่มเสี่ยง
พบได้บ่อยในนักกีฬาที่สัมผัสกับการออกกำลังกายซ้ำๆ หรือต่อเนื่อง การเหยียดปลายเท้าจนสุด (เช่น นักบัลเลต์, นักฟุตบอล, นักวิ่ง, นักฟันดาบ) มันอาจเกี่ยวข้องกับทั้งสองอย่าง กระดูก (กระดูกสามเหลี่ยม, กระบวนการกระดูกข้อเท้าส่วนหลังที่ขยายใหญ่) และ เนื้อเยื่ออ่อน โครงสร้าง
ใช้การประเมินทางคลินิกที่มุ่งเป้า
อาการปวดที่ค่อยๆ รุนแรงขึ้นจากการเหยียดปลายเท้าจนถึงจุดที่รู้สึกเจ็บก่อนหน้านั้นบ่งชี้ เอ การทดสอบการกระแทกข้อเท้าด้านหลังในเชิงบวก สนับสนุนอย่างเต็มที่ต่อการวินิจฉัย อาการปวดที่เกิดซ้ำเมื่อมีการเคลื่อนไหวของข้อเท้าและนิ้วหัวแม่เท้า ร่วมกับการกดบริเวณหลังข้อเท้า อาจบ่งชี้ว่า การมีส่วนร่วมของ FHL . พิจารณาความไม่มั่นคงของข้อเท้าและการแพลงข้อเท้าในอดีต
แนะนำการถ่ายภาพและการส่งต่ออย่างเหมาะสม
กรณีที่ไม่หายหรือไม่ชัดเจนอาจต้องใช้การถ่ายภาพ (เอกซเรย์, ซีทีสแกน, เอ็มอาร์ไอ) เพื่อระบุปัจจัยจากกระดูกและเนื้อเยื่ออ่อน
ให้ความสำคัญกับการบริหารจัดการแบบอนุรักษ์นิยมที่ทันสมัยและเชิงรุก
การมุ่งเน้นเบื้องต้นที่ การจัดการโหลด และการหลีกเลี่ยงการเหยียดปลายเท้าลงอย่างยั่วยุ ฟื้นฟูความคล่องตัวของข้อเท้าและพัฒนาอย่างต่อเนื่อง ความมั่นคงและความแข็งแรงของข้อเท้า . ฟื้นฟูสมรรถภาพอย่างมีเหตุผล (ลดภาระ → เพิ่มภาระ, ทั่วไป → เฉพาะกิจกรรม) ผสานรวม ความมั่นคงของแกนกลางและการฝึกกระโดด เมื่อเหมาะสม วิธีการแบบพาสซีฟจากวรรณกรรมเก่า (เช่น อัลตราซาวด์, การนวดกดจุดเอ็นลึก) ไม่ควรนำมาใช้เป็นวิธีแรก
ตระหนักเมื่อใดที่จำเป็นต้องยกระดับปัญหา
การรักษาแบบอนุรักษ์นิยมล้มเหลวอาจจำเป็นต้องได้รับการแทรกแซงทางการแพทย์ (เช่น การฉีดยา) หรือความเห็นจากศัลยแพทย์ การรับรู้ในระยะแรกสามารถป้องกันอาการที่ยืดเยื้อและแนวทางการรักษาที่ไม่เหมาะสมได้
อ้างอิง
J.-C. Moati, กลุ่มอาการทางหลังข้อเท้าส่วนหน้า วารสารโรคข้อและรูมาติซึม 2024. doi: 10.1016/S0246-0521(24)47849-2.