โรคข้อสะโพกเสื่อม: แนวทางปฏิบัติทางคลินิกฉบับใหม่สำหรับนักกายภาพบำบัด ปี 2025

โรคข้อสะโพกเสื่อม (OA) ยังคงเป็นหนึ่งในสาเหตุที่พบบ่อยที่สุดของอาการปวดที่ขาส่วนล่างและการลดลงของการทำงานที่พบในกายภาพบำบัดระบบกล้ามเนื้อและกระดูก แม้ว่าจะมีความแพร่หลาย แต่ความแตกต่างในการปฏิบัติยังคงมีอยู่ ตั้งแต่การกำหนดปริมาณการออกกำลังกายที่ไม่สม่ำเสมอ ไปจนถึงการพึ่งพาวิธีการแบบพาสซีฟหรือเส้นทางการตรวจภาพที่ให้ประโยชน์ทางคลินิกน้อยมาก
แนวทางปฏิบัติทางคลินิกปี 2025 (CPG) โดย Koc และคณะ ซึ่งตีพิมพ์ในวารสารJournal of Orthopaedic & Sports Physical Therapy เป็นการปรับปรุงครั้งสำคัญครั้งแรกนับตั้งแต่ปี 2017 และรวบรวมงานวิจัยคุณภาพสูงใหม่เพื่อเป็นแนวทางในการประเมิน การจัดการแบบอนุรักษ์ และการติดตามผลลัพธ์สำหรับผู้ใหญ่ที่มีภาวะข้อสะโพกเสื่อม
บทความนี้สรุปการอัปเดตที่สำคัญผ่านมุมมองของนักกายภาพบำบัด โดยเน้นถึงผลกระทบทางคลินิกของแต่ละคำแนะนำและการเปลี่ยนแปลงจากแนวทางปี 2017
แนวทางปฏิบัติทางคลินิกปี 2025 นำเสนอการปรับปรุงครั้งสำคัญครั้งแรกนับตั้งแต่ปี 2017 และรวบรวมงานวิจัยคุณภาพสูงใหม่เพื่อเป็นแนวทางในการประเมิน การจัดการแบบอนุรักษ์นิยม และการติดตามผลลัพธ์สำหรับผู้ใหญ่ที่มีภาวะข้อสะโพกเสื่อม
Why This Guideline Matters
พัฒนาโดยทีมสหสาขาวิชาชีพที่เป็นตัวแทนจากการปฏิบัติทางกายภาพบำบัดกระดูกและข้อ, การบำบัดด้วยมือ, วิทยาศาสตร์การเคลื่อนไหว, การผ่าตัด, การศึกษาในระหว่างฝึกอบรม, การวิจัยผลลัพธ์, และระเบียบวิธีการจัดทำแนวทาง, แนวทาง CPG ปี 2025 สะท้อนถึงการทบทวนหลักฐานที่ดีที่สุดในปัจจุบันอย่างครอบคลุมและข้ามสาขาวิชา
ที่สำคัญ กระบวนการทบทวนนี้ยังรวมถึงบุคคลที่มีภาวะข้อสะโพกเสื่อมร่วมด้วย ซึ่งความคิดเห็นของพวกเขาได้ช่วยปรับปรุงคำแนะนำให้ดียิ่งขึ้น นอกจากนี้ แนวทางนี้ยังได้ถูกเผยแพร่เพื่อรับฟังความคิดเห็นจากสาธารณชนผ่านทาง APTA Orthopedics โดยเปิดโอกาสให้ผู้ป่วย ผู้ประกอบวิชาชีพ และผู้มีส่วนได้ส่วนเสียอื่น ๆ ได้แสดงความคิดเห็น ซึ่งข้อเสนอแนะที่ได้รับได้ถูกนำไปพิจารณาและปรับปรุงในฉบับสุดท้ายก่อนการเผยแพร่
Evidence Grades Explained
คำแนะนำแต่ละข้อจะได้รับการกำหนดระดับหลักฐานที่บ่งชี้ถึงความเข้มแข็งและความแน่นอนของงานวิจัยที่สนับสนุน:
- เกรด A – หลักฐานที่แข็งแกร่ง: ได้รับการสนับสนุนโดยงานวิจัยคุณภาพสูง เช่น การทดลองแบบสุ่มที่มีการออกแบบอย่างดี การศึกษาเชิงคาดการณ์ หรือการทบทวนอย่างเป็นระบบ ซึ่งให้ความเชื่อมั่นอย่างสูงต่อคำแนะนำ
- เกรด B – หลักฐานปานกลาง: ได้รับการสนับสนุนโดยการทดลองแบบสุ่มที่มีคุณภาพสูงอย่างน้อยหนึ่งครั้ง หรือการศึกษาระดับปานกลางหลายครั้ง ทำให้คำแนะนำนี้เชื่อถือได้ในสถานการณ์ทางคลินิกส่วนใหญ่
- เกรด C – หลักฐานอ่อน: ได้รับการสนับสนุนจากการศึกษาเพียงหนึ่งชิ้นที่มีความเข้มงวดปานกลางหรือการศึกษาที่มีคุณภาพต่ำกว่าหลายชิ้น (เช่น การออกแบบย้อนหลังหรือชุดกรณีศึกษา) บางครั้งอาจเสริมด้วยฉันทามติของผู้เชี่ยวชาญ
- เกรด D – หลักฐานขัดแย้ง: มีงานวิจัยที่มีคุณภาพสูงกว่าอยู่ แต่ไม่เห็นพ้องต้องกันในข้อสรุป ทำให้แพทย์ต้องตีความผลการวิจัยในบริบทที่เหมาะสม
- เกรด E – หลักฐานเชิงทฤษฎี/พื้นฐาน: อิงจากวิทยาศาสตร์พื้นฐานเป็นหลัก, การวิจัยทางชีวกลศาสตร์, แนวคิด, หรือการใช้ศพมากกว่าการทดลองทางคลินิก
- เกรด F – ความเห็นของผู้เชี่ยวชาญ: ได้รับการสนับสนุนหลักจากประสบการณ์ทางคลินิกและความเห็นพ้องของทีมผู้พัฒนามาตรฐานแนวทางปฏิบัติ เมื่อหลักฐานเชิงวิจัยยังไม่เพียงพอ
หลักสูตรออนไลน์
จองที่นั่งของคุณตอนนี้และรับทักษะและความมั่นใจในการจัดการกรณีผู้ป่วยที่มีอาการผิดปกติที่แขนและขาอย่างชัดเจนในทางปฏิบัติผู้ป่วยนอกประจำวัน

Key Clinical Recommendations
1. Assessment & Diagnosis
การตรวจร่างกายและสอบถามอาการอย่างละเอียด
แพทย์ควรทำการซักประวัติและตรวจร่างกายอย่างละเอียด โดยประเมินลักษณะอาการ ความหงุดหงิด การเดิน การเคลื่อนไหว ข้อจำกัดในการเคลื่อนไหว ความแข็งแรง และข้อจำกัดในการทำกิจกรรมประจำวัน พร้อมทั้งใช้การทดสอบกระตุ้น (เช่น FABER) อย่างเหมาะสม
เกณฑ์การวินิจฉัย:
การวินิจฉัยได้รับการสนับสนุนโดย:
- อาการปวดสะโพกในผู้ใหญ่ที่มีอายุมากกว่า 50 ปี
- อาการแข็งตึงตอนเช้า <60 นาที
- การเคลื่อนไหวแบบพาสซีฟที่มีการจำกัดและเจ็บปวด
- IR <24° หรือ ≥15° น้อยกว่าด้านตรงข้าม
การถ่ายภาพ:
ปฏิบัติตามเกณฑ์ของวิทยาลัยรังสีวิทยาแห่งอเมริกา:
- บรรทัดแรก: ภาพรังสีกระดูกเชิงกรานและสะโพกด้านหน้า-ด้านหลัง
- หากไม่ชัดเจนหรือสงสัยพยาธิสภาพนอกข้อ: อัลตราซาวด์วินิจฉัย
- MRI/CT เฉพาะเมื่อภาพถ่ายรังสี + อัลตราซาวด์ไม่สามารถวินิจฉัยได้
ชุดข้อสอบแนวปฏิบัติที่ดีที่สุด:
เพื่อมาตรฐานการประเมิน, ผู้ให้บริการทางการแพทย์ควรรวบรวม:
- แบบวัดด้วยตนเองหนึ่งรายการ: WOMAC, HOOS หรือ PROMIS
- ตัวชี้วัดผลการดำเนินงานหนึ่ง: 6MWT, การลุกนั่งจากเก้าอี้ 30 วินาที, TUG หรือการทดสอบขึ้นลงบันได
- ความบกพร่อง: การเคลื่อนไหวของสะโพก (ROM), ความแข็งแรงของสะโพก (ทุกทิศทาง), FABER, NPRS
2. 2. 2. 2. 2. 2 หลักการฟื้นฟูสมรรถภาพ
การบำบัดด้วยการออกกำลังกาย (เกรด A): การแทรกแซงหลักสำหรับโรคข้อสะโพกเสื่อม กำหนดโปรแกรมการเสริมสร้างกล้ามเนื้อและการเคลื่อนไหวเฉพาะบุคคล 1–5 ครั้งต่อสัปดาห์ เป็นเวลา 5–16 สัปดาห์ ครั้งละ 30–120 นาที การบำบัดด้วยน้ำมีประสิทธิภาพสำหรับอาการปวด, การเคลื่อนไหวของข้อ, การเดิน, การทรงตัว, และการทำงาน
การบำบัดด้วยมือ (เกรด A): ใช้เทคนิคการเคลื่อนไหวข้อต่อสะโพก—รวมถึงการดึงข้อต่อในแนวแกนยาวด้วยแรงสูงเพื่อปรับปรุงช่วงการเคลื่อนไหว การดึงข้อต่อด้วยแรงต่ำเพื่อลดความเจ็บปวด และการเคลื่อนไหวร่วมกับการเคลื่อนไหวเพื่อเพิ่มประสิทธิภาพการทำงานอย่างรวดเร็ว
การแทงเข็มแห้ง (เกรด A): แนะนำสำหรับโรคข้อสะโพกเสื่อมระดับ II–III เพื่อการปรับปรุงระยะสั้นในอาการปวด, ROM, ความแข็งแรง, และการทำงาน กำหนดเป้าหมายที่กล้ามเนื้อไอเลียสโพซัส, เรคตัสเฟมอริส, TFL และกล้ามเนื้อกลูเตียสเมดิอุส/มินิมัส โดยใช้เทคนิคการเคลื่อนไหวเร็วเข้า-ออก
การศึกษาผู้ป่วย (ระดับ B): รวมคำแนะนำเกี่ยวกับหลักการออกกำลังกาย การปรับเปลี่ยนกิจกรรม การลดแรงกดที่ข้อต่อ และกลยุทธ์การรองรับน้ำหนัก หลักฐานใหม่สนับสนุนการฝึกทักษะการรับมือกับความเจ็บปวดแบบอัตโนมัติผ่านอินเทอร์เน็ตเป็นวิธีเสริม
การฝึกการทำงาน การเดิน และการทรงตัว (ระดับ C): ให้การฝึกอบรมการเดินและการทรงตัวที่อิงตามการประเมินความบกพร่อง และให้คำแนะนำในการใช้อุปกรณ์ช่วยเหลือเมื่อมีความจำเป็น
การลดน้ำหนัก (เกรด B): ร่วมมือกับแพทย์/นักกำหนดอาหารเพื่อลดน้ำหนักตัวให้อยู่ในระดับ 5–7.5% สำหรับบุคคลที่มีค่าดัชนีมวลกาย (BMI) >25–30 กก./ตร.ม.
3. 3. 3. 3. 3. 3 รูปแบบการสอนเสริม
อัลตราซาวนด์บำบัด (ลดระดับ — ระดับ D):
หลักฐานจากการทดลองแบบสุ่มที่มีกลุ่มควบคุม (RCT) ใหม่แสดงให้เห็นว่าไม่มีประโยชน์เพิ่มเติมจากการใช้คลื่นเสียงต่อเนื่อง คลื่นเสียงเป็นจังหวะ หรือการใช้ร่วมกันเมื่อเทียบกับยาหลอก ซึ่งเป็นการกลับคำแนะนำในปี 2017
การเสริมแรง (เกรด F):
ไม่ใช่การรักษาเบื้องต้น อาจพิจารณาได้หลังจากออกกำลังกายและการบำบัดด้วยมือล้มเหลว โดยเฉพาะในกรณีโรคข้อเสื่อมสองข้างที่ต้องการการหมุนหรือการบิดตัว
4. 4. 4. 4. 4. 4 การรักษาด้วยยา
แนวทางนี้ได้ย้ำถึงผลการค้นพบในปี 2017 เกี่ยวกับยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs), ยาต้านการอักเสบชนิดเลือก COX-2 (COX-2 inhibitors), และการฉีดคอร์ติโคสเตียรอยด์เพื่อบรรเทาอาการปวด โดยให้ระวังถึงผลข้างเคียงทางระบบทางเดินอาหาร และความเสี่ยงที่อาจเกิดขึ้น (แต่ยังไม่ได้รับการยืนยัน) ต่อการลุกลามของโรคข้อเสื่อม
5. ๕. ความก้าวหน้า
ควรติดตามความก้าวหน้าในการใช้งานผ่าน:
- การปรับปรุงในมาตรการผลลัพธ์ที่ได้รับการตรวจสอบแล้ว
- การเพิ่มภาระอย่างค่อยเป็นค่อยไปตามความรุนแรงของอาการ
- การฟื้นฟูช่วงการเคลื่อนไหวและความแข็งแรงของสะโพก
- ผลการทดสอบการทำงาน เช่น ระยะทางในการเดิน การขึ้นบันได และการลุกนั่ง
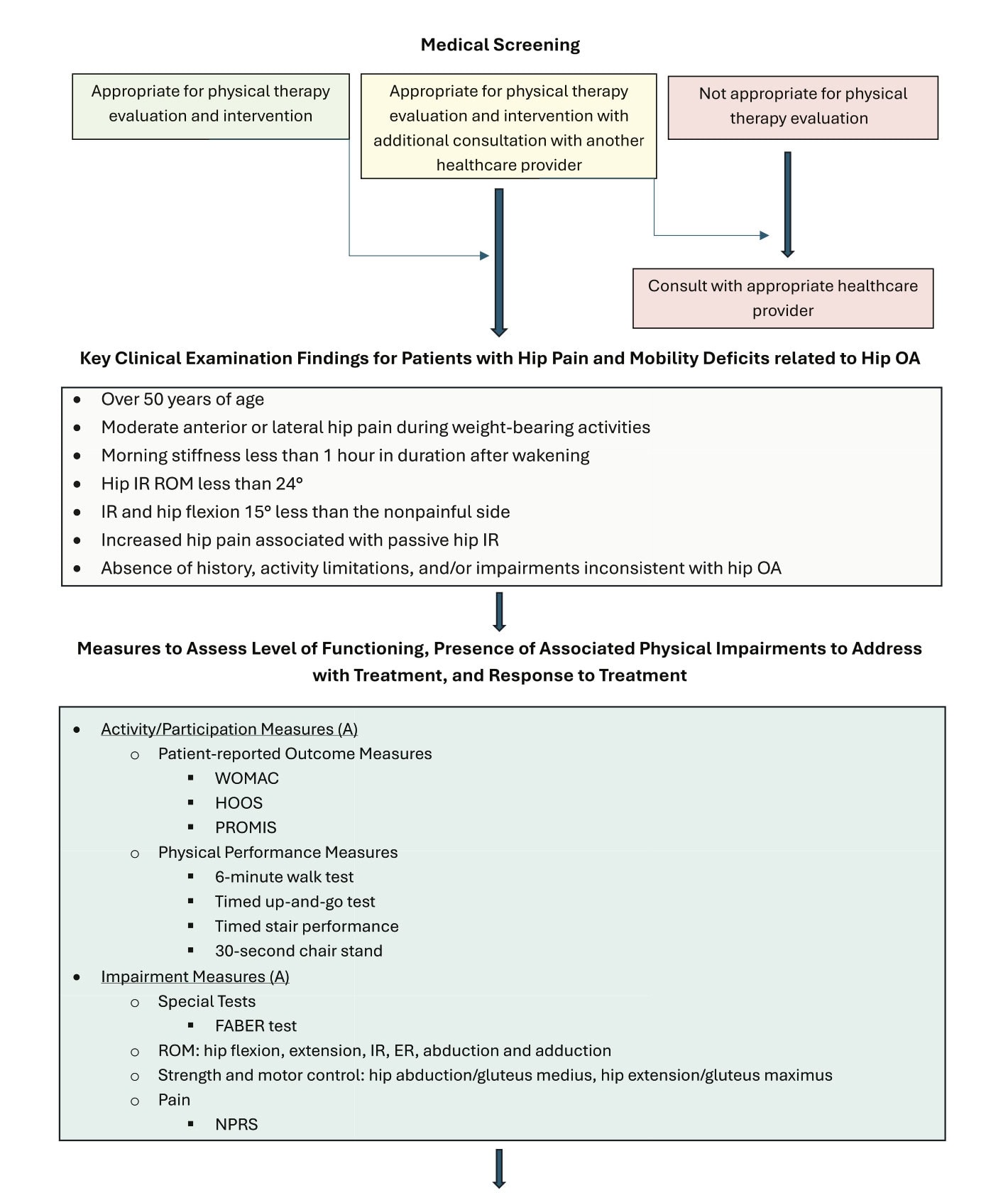

แผนภูมิคำแนะนำแนวทางปฏิบัติทางคลินิกสำหรับโรคข้อสะโพกเสื่อม
สรุป
คู่มือแนวทางปฏิบัติทางคลินิกสำหรับโรคข้อสะโพกเสื่อมปี 2025 เน้นย้ำการฟื้นฟูสมรรถภาพเชิงรุก การเพิ่มน้ำหนักแบบค่อยเป็นค่อยไป การบำบัดด้วยมือ และการฝังเข็มแบบไม่ใช้เข็มน้ำยาให้ชัดเจนยิ่งขึ้น พร้อมทั้งปรับปรุงแนวทางการวินิจฉัยและมาตรฐานการประเมินผล มันผสานรวมการวิจัยใหม่จากหลากหลายสาขา และชี้แจงว่าหลักฐานมีการพัฒนาไปอย่างไรตั้งแต่ปี 2017
การเปลี่ยนแปลงจากแนวทางปี 2017:
- การเปลี่ยนแปลงจากแนวทางปี 2017:
- การบูรณาการหลักฐานใหม่ (2016–2023): มีการนำการศึกษาแบบสุ่มที่มีกลุ่มควบคุม (RCTs) การทบทวนอย่างเป็นระบบ และการวิเคราะห์อภิมานหลายฉบับมาบูรณาการในประเด็นสำคัญของการแทรกแซง
- เพิ่มการฝังเข็มแห้ง (ระดับ A): คำแนะนำใหม่ที่แข็งแกร่งซึ่งได้รับการสนับสนุนจากหลักฐานคุณภาพสูงสำหรับการปรับปรุงในระยะสั้นของความเจ็บปวด, ROM, ความแข็งแรง, และการทำงาน.
- เส้นทางการถ่ายภาพที่อัปเดตแล้ว: การนำเกณฑ์ ACR มาใช้เพื่อการใช้รังสีเอกซ์, อัลตราซาวด์วินิจฉัย, และ MRI/CT อย่างเหมาะสม
- ชุดการตรวจสอบมาตรฐาน "แนวปฏิบัติที่ดีที่สุด": การแนะนำชุดตัวชี้วัดผลลัพธ์หลัก การทดสอบสมรรถภาพทางกาย และการวัดความบกพร่อง เพื่อปรับปรุงความสอดคล้องกันระหว่างแพทย์ผู้ให้การรักษา
- การบำบัดด้วยการออกกำลังกายเสริมสร้าง: การวิเคราะห์เมตาใหม่เสริมความแข็งแกร่งให้กับการเสริมสร้างกล้ามเนื้อแบบก้าวหน้าเฉพาะบุคคลและการบำบัดในน้ำ โดยมีพารามิเตอร์การให้ยาที่ชัดเจนยิ่งขึ้น
- หลักฐานการบำบัดด้วยมือขยายเพิ่มเติม: การทดลองล่าสุดชี้แจงประโยชน์ของการแยกสะโพกด้วยแรงสูงเทียบกับแรงต่ำและการเคลื่อนไหวร่วมกับการเคลื่อนที่
- การให้ความรู้แก่ผู้ป่วย อัปเดต: ขณะนี้รวมถึงหลักฐานสำหรับการฝึกทักษะการรับมือกับความเจ็บปวดผ่านอินเทอร์เน็ตแบบอัตโนมัติควบคู่กับการออกกำลังกายและการบำบัดด้วยมือ
- อัลตราซาวด์บำบัดถูกลดระดับ (ปัจจุบันเป็นระดับ D): การทดลองแบบสุ่มที่มีคุณภาพสูงใหม่แสดงให้เห็นว่าไม่มีประโยชน์เพิ่มเติมเมื่อเทียบกับยาหลอก ซึ่งเป็นการกลับคำแนะนำระยะสั้นในปี 2017 ก่อนหน้านี้
Limitations & Conclusion
แม้จะมีการปรับปรุงอย่างมาก แต่แนวทางปี 2025 ยังคงเน้นย้ำถึงข้อจำกัดที่ยังคงมีอยู่หลายประการ หลายพื้นที่การแทรกแซงยังขาดการทดลองที่มีคุณภาพสูง โดยเฉพาะอย่างยิ่งสำหรับการฝึกทักษะการทำงาน การฝึกเดินใหม่ การแทรกแซงการทรงตัว และการใช้อุปกรณ์พยุง หลักฐานสำหรับการให้ความรู้แก่ผู้ป่วยที่เกินกว่าการฝึกทักษะการรับมือกับความเจ็บปวดแบบอัตโนมัติยังคงมีจำกัด และการวิจัยเกี่ยวกับอัลตราซาวด์เพื่อการบำบัดยังคงมีความขัดแย้งกันอยู่ คำแนะนำหลายข้อไม่เปลี่ยนแปลงจากปี 2017 เนื่องจากไม่มีการศึกษาใหม่ที่ได้รับการตีพิมพ์
ตามที่ระบุไว้ในแถลงการณ์เจตนาของแนวทางนี้ ข้อเสนอแนะเหล่านี้เป็นคำแนะนำที่มีหลักฐานเชิงประจักษ์รองรับ (ไม่ใช่มาตรฐานที่กำหนดไว้) และต้องนำไปใช้โดยอาศัยการวินิจฉัยทางคลินิก เป้าหมายของผู้ป่วย และการนำเสนอของแต่ละบุคคล ผู้เขียนเน้นย้ำถึงความจำเป็นที่แพทย์ควรบันทึกการเบี่ยงเบนเมื่อเหมาะสม และให้ข้อมูลผลลัพธ์ในอนาคตเพื่อเสริมสร้างฐานหลักฐานให้แข็งแกร่งยิ่งขึ้น CPG ปี 2025 นำเสนอแนวทางที่ทันสมัย ตอบสนองต่อผู้ป่วย และมีความเข้มงวดทางระเบียบวิธี ซึ่งเน้นการฟื้นฟูสมรรถภาพเชิงรุกและสนับสนุนการดูแลที่สอดคล้องกันตามหลักฐานทางวิชาการสำหรับผู้ใหญ่ที่เป็นโรคข้อสะโพกเสื่อม
อ้างอิง
Koc, T. A., Jr, Cibulka, M., Enseki, K. R., Gentile, J. T., MacDonald, C. W., Kollmorgen, R. C., & Martin, R. L. (2025). อาการปวดสะโพกและการเคลื่อนไหวบกพร่อง - โรคข้อสะโพกเสื่อม: การแก้ไข 2025. วารสารกายภาพบำบัดออร์โธปิดิกส์และกีฬา,55(11), CPG1–CPG31. https://doi.org/10.2519/jospt.2025.0301

อานิบาล วิวานโก
บทความบล็อกใหม่ในกล่องจดหมายของคุณ
สมัครสมาชิกตอนนี้ และรับการแจ้งเตือนเมื่อมีการเผยแพร่บทความบล็อกล่าสุด




