การระบุโรคหลอดเลือดแดงส่วนปลายของขา: ข้อสรุปทางคลินิกและการทดสอบที่คุณอาจมองข้ามในการปฏิบัติทางคลินิกของคุณ

การแนะนำ
โรคหลอดเลือดแดงส่วนปลาย (PAD) เป็นภาวะหลอดเลือดที่พบได้บ่อย โดยมีอัตราการเกิดประมาณร้อยละ 7 ในผู้ที่มีอายุระหว่าง 55 ถึง 59 ปี และเพิ่มขึ้นอย่างต่อเนื่องตามอายุ โดยพบสูงสุดถึงร้อยละ 25 ในผู้ที่มีอายุระหว่าง 95 ถึง 99 ปี แม้ว่าจะมีความแพร่หลายสูง แต่ PAD ยังคงไม่ได้รับการยอมรับอย่างเพียงพอในทางปฏิบัติทางระบบกล้ามเนื้อและกระดูก ทางคลินิก อาจแสดงอาการปวดที่ขาส่วนล่างและมีข้อจำกัดในการทำงานซึ่งอาจคล้ายกับภาวะทางระบบประสาท เช่น โรคเส้นประสาทขาส่วนล่าง ส่งผลให้อาจมีการวินิจฉัยผิดพลาดได้
เนื่องจากความถี่และอาการที่ทับซ้อนกับโรคทางระบบประสาทและกล้ามเนื้อและกระดูก PAD ควรได้รับการพิจารณาในผู้ป่วยที่ไม่ตอบสนองต่อการรักษาทางกายภาพบำบัดแบบดั้งเดิมสำหรับอาการปวดที่สันนิษฐานว่าเกิดจากรากประสาทหรือกลไกของขาส่วนล่าง การระบุตัวตนในระยะแรกของผู้ป่วย โรคหลอดเลือดแดงส่วนปลายของขา เป็นสิ่งจำเป็นเพื่อให้แน่ใจว่าการส่งต่อและการจัดการเป็นไปอย่างเหมาะสม
การทบทวนเชิงบรรยายนี้มีวัตถุประสงค์เพื่อนำเสนอภาพรวมของโรคหลอดเลือดแดงส่วนปลายที่เกี่ยวข้องกับการปฏิบัติทางกายภาพบำบัด และเพื่อสรุปการทดสอบคัดกรองทางคลินิกที่สำคัญสำหรับภาวะหลอดเลือดแดงขาไม่เพียงพอ ซึ่งจะช่วยสนับสนุนการวินิจฉัยแยกโรคที่แม่นยำยิ่งขึ้นและเพิ่มประสิทธิภาพในการดูแลผู้ป่วย
วิธีการ
การทบทวนเชิงบรรยายนี้จัดทำโดยคณะผู้เชี่ยวชาญ อย่างไรก็ตาม บทวิจารณ์นี้ไม่ได้รายงานกลยุทธ์การค้นหาโดยละเอียด รวมถึงฐานข้อมูลที่ปรึกษา คำค้นหาที่ใช้ หรือเกณฑ์การคัดเลือกและการยกเว้นที่ใช้ นอกจากนี้ ข้อมูลที่จำกัดเกี่ยวกับประวัติการศึกษาและอาชีพของผู้เขียนทำให้ยากต่อการประเมินความเชี่ยวชาญที่มีอิทธิพลต่อกระบวนการทบทวน
ผลลัพธ์
โรคหลอดเลือดแดงส่วนปลาย
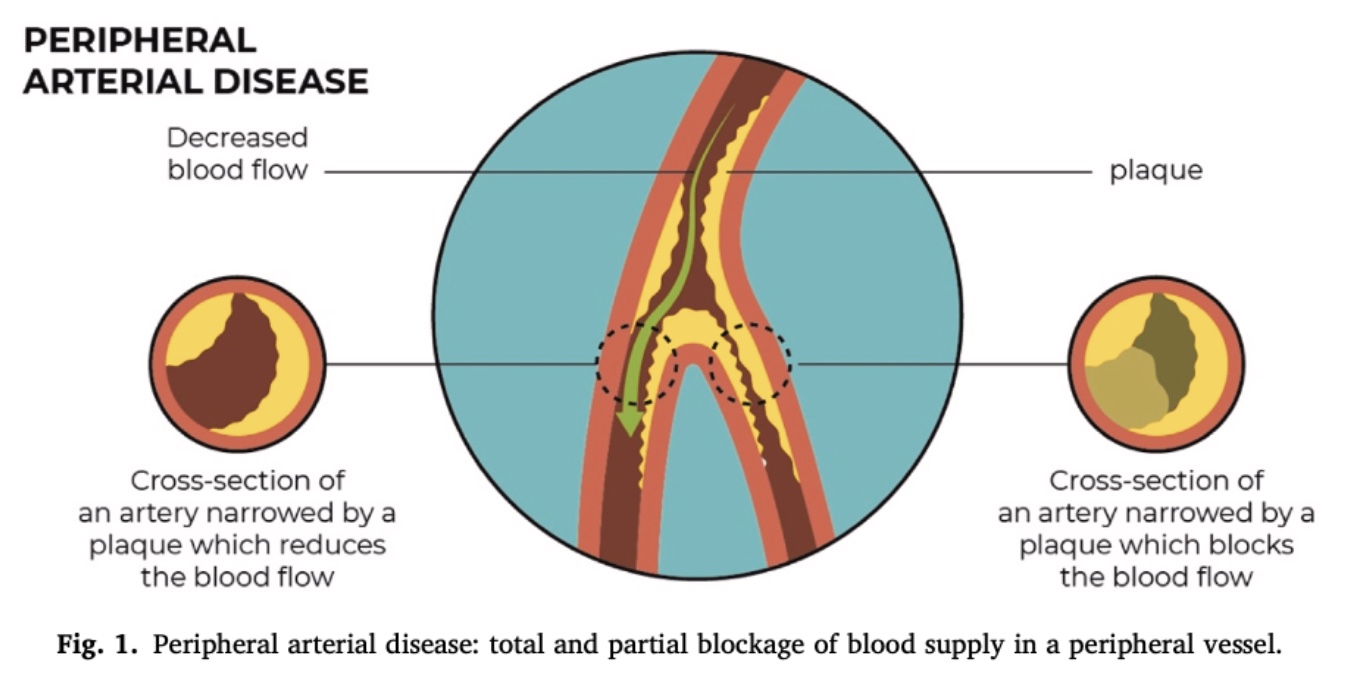
PAD เป็นภาวะหลอดเลือดที่เกิดจากการตีบหรืออุดตันของหลอดเลือดแดง ซึ่งทำหน้าที่ลำเลียงเลือดจากหัวใจไปยังเนื้อเยื่อส่วนปลาย แม้ว่า PAD มักจะส่งผลกระทบต่อส่วนล่างของร่างกาย แต่ส่วนบนของร่างกายก็อาจได้รับผลกระทบเช่นกัน
ภาวะนี้ไม่มีอาการในประมาณ 20–50% ของกรณี อาการมักเกิดขึ้นเมื่อการไหลเวียนของเลือดในหลอดเลือดแดงไม่เพียงพอที่จะตอบสนองความต้องการทางเมตาบอลิซึมของเนื้อเยื่อ โดยเฉพาะอย่างยิ่งในระหว่างกิจกรรมทางกายภาพ ความไม่สอดคล้องนี้อาจทำให้เกิดความเจ็บปวดและข้อจำกัดในการทำงาน
การสัมภาษณ์ผู้ป่วย
ต้องสงสัยว่า โรคหลอดเลือดแดงส่วนปลายของขามักเกิดขึ้นระหว่างการสัมภาษณ์ผู้ป่วย อาการเริ่มต้นมักเกิดขึ้นอย่างค่อยเป็นค่อยไปและแย่ลงเรื่อยๆ เมื่อเวลาผ่านไป PAD เป็นภาวะที่มีปัจจัยหลายประการและมักเกี่ยวข้องกับปัจจัยเสี่ยงต่อโรคหัวใจและหลอดเลือดอย่างน้อยหนึ่งอย่าง
ลักษณะของผู้ป่วย
บุคคลที่มีอายุมากกว่า 65 ปี รวมถึงบุคคลที่มีอายุระหว่าง 50–64 ปีที่มีปัจจัยเสี่ยงต่อโรคหัวใจและหลอดเลือด (รายละเอียดด้านล่าง) ถือว่ามีความเสี่ยงเพิ่มขึ้นต่อโรคหลอดเลือดแดงส่วนปลายที่ขา ข้อมูลทางระบาดวิทยายังบ่งชี้ว่ามีความชุกของโรคหลอดเลือดแดงส่วนปลายสูงกว่าในเพศชาย
ประวัติทางการแพทย์
ประวัติทางการแพทย์อย่างละเอียดเป็นสิ่งจำเป็น แพทย์ควรคัดกรองปัจจัยเสี่ยงทางหัวใจและหลอดเลือดและเมตาบอลิซึมที่ทราบว่ามีสัมพันธ์กับโรคหลอดเลือดแดงส่วนปลาย (PAD) รวมถึง:
- โรคเบาหวาน
- การใช้ยาสูบ
- ความดันโลหิตสูง
- ภาวะไขมันในเลือดผิดปกติ
- ภาวะโฮโมซิสเตอีนในเลือดสูง
- ระดับโปรตีน C-reactive ที่สูงขึ้น
- ภาวะไตวายเรื้อรัง
การมีโรคหลอดเลือดแข็งตัวในบริเวณหลอดเลือดอื่น ๆ (เช่น หลอดเลือดหัวใจหรือหลอดเลือดแดงคาโรติด) จะเพิ่มความเสี่ยงของโรคหลอดเลือดแดงส่วนปลาย (PAD) มากขึ้น
การนำเสนออาการ
โรคหลอดเลือดแดงส่วนปลาย (PAD) อาจแสดงอาการในลักษณะทางคลินิกหลักสามรูปแบบ ได้แก่ อาการปวดเมื่อยขณะเดิน (claudication) ภาวะขาดเลือด (ischemia) และอาการปวดแบบไม่เฉพาะเจาะจง (atypical pain)
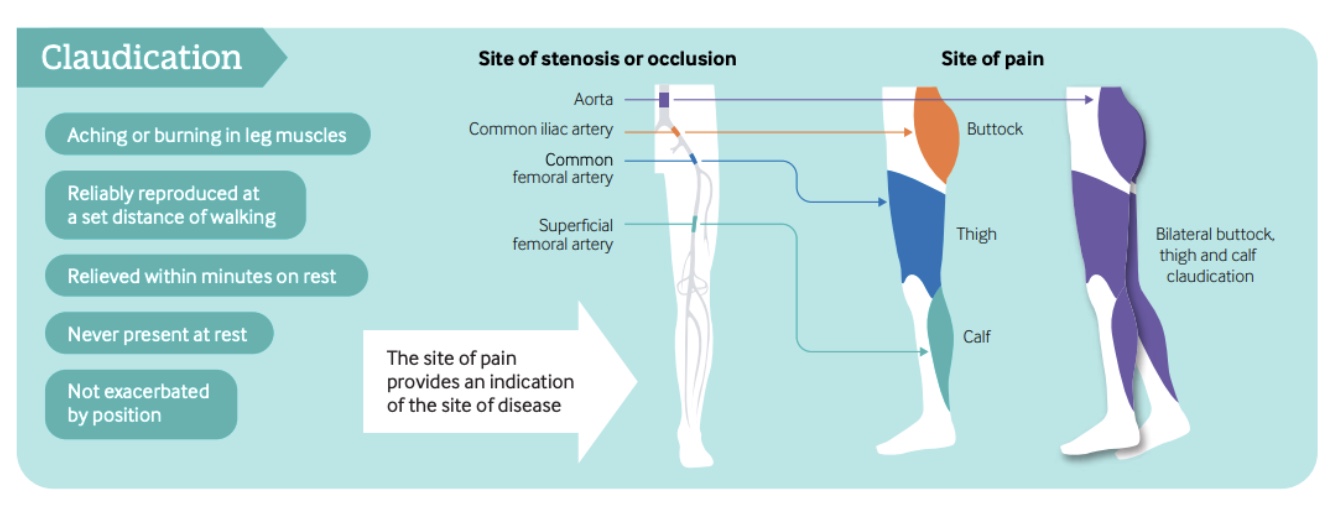
อาการปวดขาเป็นพัก ๆ ขณะเดิน
อาการปวดขาเป็นพักๆ เกิดขึ้นในผู้ป่วยที่มีอาการประมาณ 10-35% ของผู้ป่วยโรคหลอดเลือดแดงส่วนปลาย (PAD) มีลักษณะเด่นคืออาการปวดที่เกิดจากการออกกำลังกาย โดยมักอธิบายว่าเป็นอาการเกร็ง ปวดเมื่อย หรือแสบร้อน ซึ่งอาการจะบรรเทาลงเมื่อได้พัก
อาการปวดอาจเป็นข้างเดียวหรือทั้งสองข้าง และมักเกิดขึ้นที่บริเวณก้น ต้นขา หรือน่อง ตำแหน่งของอาการมักสะท้อนถึงระดับของการอุดตันของหลอดเลือดแดง: การมีส่วนร่วมของหลอดเลือดแดงใหญ่ส่วนเอออร์ติกมักทำให้เกิดอาการทั้งสองข้าง ในขณะที่โรคหลอดเลือดแดงอิลิแอคหรือหลอดเลือดแดงเฟมอรัลมักทำให้เกิดอาการปวดข้างเดียวซึ่งจำกัดอยู่เฉพาะที่บริเวณสะโพก ต้นขา หรือน่องตามลำดับ
ภาวะขาดเลือด
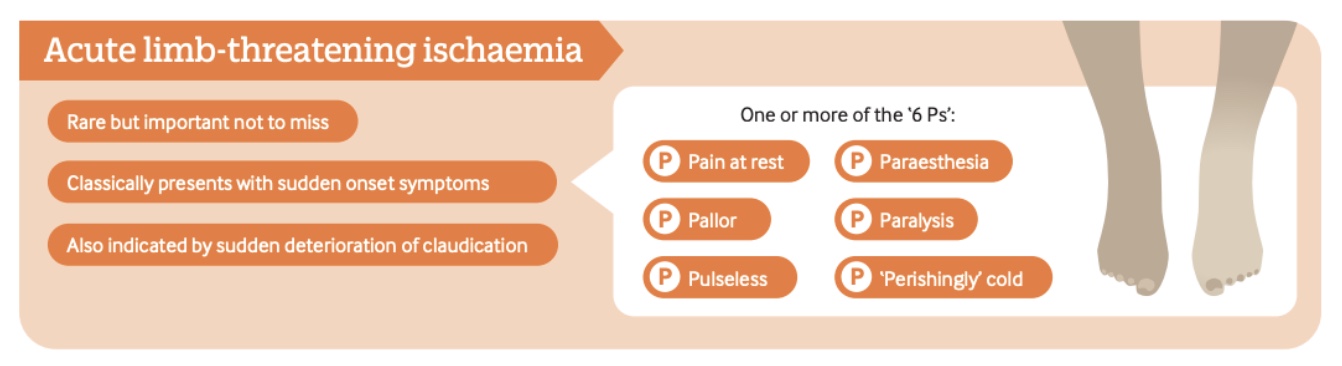
อาการปวดมักจำกัดอยู่บริเวณหน้าเท้าและอาจเกิดขึ้นขณะพัก ซึ่งสะท้อนถึงภาวะขาดเลือดในหลอดเลือดแดงอย่างรุนแรง อาการมักจะแย่ลงเมื่อยกขาขึ้น ซึ่งอาจทำให้แยกแยะจากภาวะทางระบบประสาทได้ยากขึ้น
อาการทางคลินิกอาจรวมถึง "หกพี" แบบคลาสสิก: ปวด, ซีด, ไร้ชีพจร, รู้สึกเสียวซ่า, อัมพาต, และแขนขาเย็นจัด การนำเสนอนี้ถือเป็นภาวะฉุกเฉินทางหลอดเลือดและอาจบ่งชี้ถึงการสูญเสียอวัยวะหากไม่ได้รับการรักษาอย่างทันท่วงที
อาการปวดแบบไม่ปกติ
การนำเสนอที่ไม่เป็นไปตามปกติของ โรคหลอดเลือดแดงส่วนปลายของขาอาจเกี่ยวข้องกับความไม่สบายตัวข้างเดียวหรือทั้งสองข้างที่บริเวณก้น ต้นขา หรือน่อง อาการมักถูกอธิบายในลักษณะที่ไม่ชัดเจน เช่น "รู้สึกไม่สบายที่น่อง" หรือ "รู้สึกแสบร้อนที่กล้ามเนื้อต้นขาด้านหน้า" แทนที่จะเป็นอาการปวดเกร็งแบบคลาสสิก ผู้ป่วยมักรายงานว่าความสามารถในการเดินลดลง
อาการปวดที่เกี่ยวข้องกับโรคหลอดเลือดแดงส่วนปลายแบบไม่เฉพาะเจาะจงมีการจำแนกที่น้อยกว่าเมื่อเทียบกับอาการปวดขาเป็นพักๆ ทำให้การระบุทางคลินิกมีความท้าทายมากขึ้น จำเป็นต้องมีการวิจัยเพิ่มเติมเพื่อสร้างความสัมพันธ์ระหว่างอาการปวดขาผิดปกติกับภาวะการเปลี่ยนแปลงจากการขาดเลือดที่แฝงอยู่ให้ชัดเจนยิ่งขึ้น
การตรวจร่างกาย
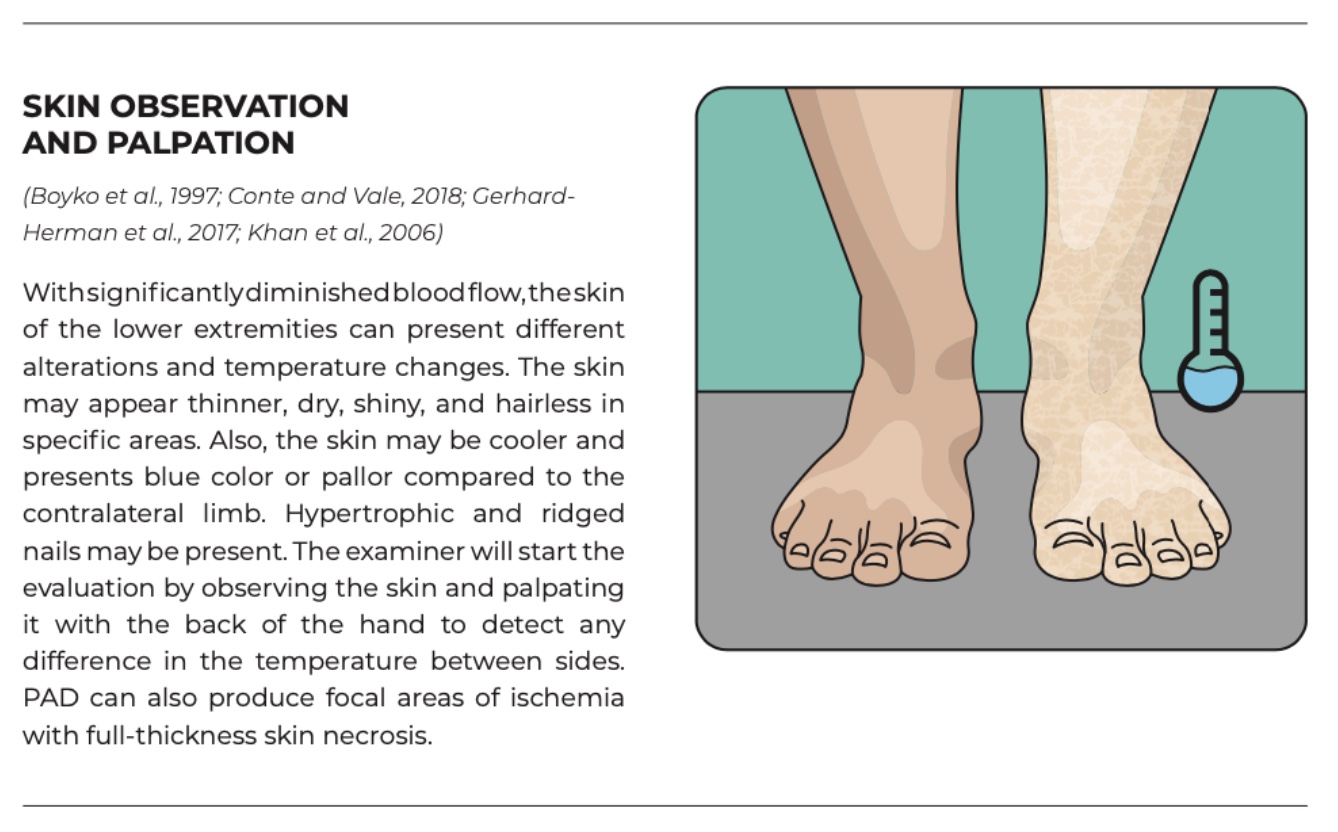
การตรวจคัดกรองหลอดเลือดส่วนล่าง
การทดสอบการไหลเวียนของหลอดเลือดฝอยมีความแม่นยำในการวินิจฉัยที่จำกัดและไม่ควรใช้เพียงอย่างเดียว การประเมินเบื้องต้นควรรวมถึงการตรวจสัญญาณชีพ โดยวัดความดันโลหิตที่แขนทั้งสองข้างและบันทึกอัตราการเต้นของหัวใจ การตรวจชีพจรด้วยการคลำเป็นองค์ประกอบสำคัญของการตรวจหลอดเลือด และถือเป็นหนึ่งในสัญญาณทางคลินิกที่ไวต่อภาวะหลอดเลือดแดงขาดเลือดมากที่สุด
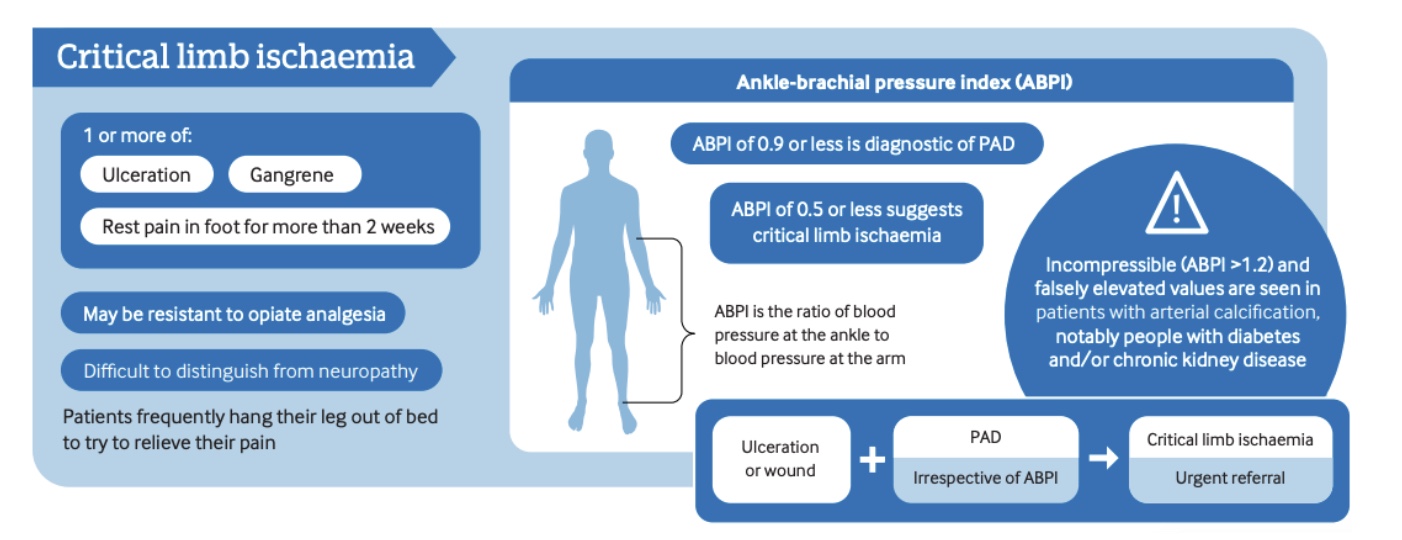
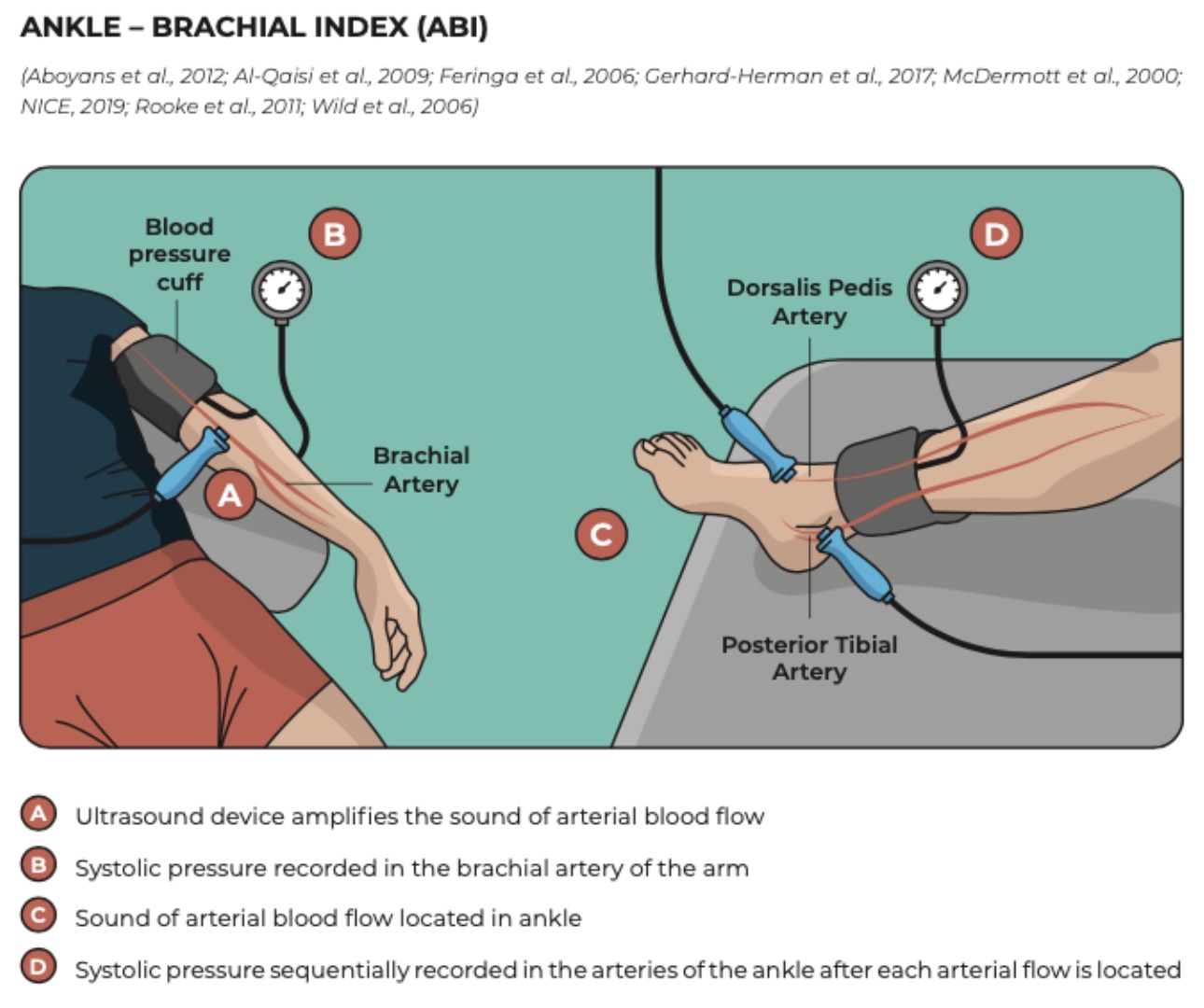
ดัชนีข้อเท้า-แขน (ABI) ควรถูกวัดในขณะพัก ค่า ABI < 0.90 แสดงถึงความไวและความจำเพาะสูงสำหรับโรคหลอดเลือดแดงส่วนปลาย (PAD) ค่า ABI ยังให้ข้อมูลเกี่ยวกับความรุนแรงของโรค: ค่าที่อยู่ระหว่าง 0.5 ถึง 0.9 มักเกี่ยวข้องกับอาการปวดเมื่อเดิน 0.2 ถึง 0.5 เกี่ยวกับอาการปวดเมื่อพัก และ 0.0 ถึง 0.2 เกี่ยวกับการสูญเสียเนื้อเยื่อ
เนื่องจากการวัด ABI ขณะพักอาจไม่สามารถตรวจพบ PAD ในบางกรณี การทดสอบด้วยการออกกำลังกาย เช่น การเดินบนลู่วิ่งเป็นเวลา 5 นาที หรือการยกลูกเท้าน้ำหนักซ้ำ ๆ สามารถเพิ่มความไวในการวินิจฉัยได้โดยการเผยให้เห็นการลดลงของค่า ABI หลังการออกกำลังกาย การทดสอบเดิน 6 นาที อาจใช้เป็นมาตรวัดพื้นฐานของความสามารถในการทำงาน และช่วยระบุการเริ่มต้นของอาการเมื่อออกแรงได้


การคิดวิเคราะห์ทางคลินิก
นักกายภาพบำบัดควรตระหนักว่าการแสดงอาการของผู้ป่วยอาจเกิดจากพยาธิสภาพหลายอย่างร่วมกันหรือภาวะร่วมด้วย แม้ว่าการวัด ABI จะไม่ได้รับการปฏิบัติเป็นประจำในทางกายภาพบำบัดทั่วไป แต่การประเมินผู้ป่วยอย่างละเอียดสามารถชี้นำผู้ประกอบวิชาชีพไปสู่การทดสอบทางหลอดเลือดและระบบประสาทที่เหมาะสมได้
ตัวอย่างเช่น ผู้ป่วยที่เป็นโรคเบาหวานและมีความรู้สึกที่ขาและเท้าลดลง อาจได้รับประโยชน์จากการทดสอบ ABI, การใช้เส้นใยเดี่ยว และการทดสอบความไวต่อแรงทางประสาท เพื่อระบุภาวะหลอดเลือดแดงส่วนปลายและภาวะเส้นประสาทเสื่อมที่อาจเกิดขึ้นร่วมกัน การคิดวิเคราะห์ทางคลินิกควรพิจารณาถึงความเป็นไปได้ของการแสดงอาการที่ซ้อนทับกันเสมอเพื่อให้การวินิจฉัยที่ถูกต้องและการจัดการที่เหมาะสม
การจัดการ
ผู้ป่วยที่ไม่มีอาการหรือมีอาการปวดขาเป็นพักๆ ควรส่งต่อไปยังหน่วยบริการปฐมภูมิเพื่อการประเมินเพิ่มเติม ปัจจัยเสี่ยงต่อโรคหัวใจและหลอดเลือด—รวมถึงการสูบบุหรี่ ความดันโลหิตสูง และการควบคุมน้ำหนัก—ควรได้รับการจัดการเป็นส่วนหนึ่งของการดูแลแบบองค์รวม
การบำบัดด้วยการออกกำลังกายเป็นการรักษาเบื้องต้นสำหรับโรคหลอดเลือดแดงส่วนปลาย (PAD) โดยเน้นการปรับปรุงสมรรถภาพทางระบบหัวใจและระบบทางเดินหายใจ การเดินเป็นรูปแบบการออกกำลังกายที่มีประสิทธิภาพและเข้าถึงได้ง่ายที่สุด แนะนำให้ทำอย่างน้อยสัปดาห์ละสามครั้ง เป็นเวลาอย่างน้อย 12 สัปดาห์ สำหรับผู้ป่วยที่ไม่ตอบสนองต่อการออกกำลังกายอย่างเพียงพอ อาจพิจารณาทางเลือกทางเภสัชวิทยา เช่น ยาที่มีฤทธิ์กระตุ้นหลอดเลือด
คำถามและความคิด
นักกายภาพบำบัดมีส่วนร่วมมากขึ้นในการประเมินและจำแนกผู้ป่วยในระยะแรกเริ่ม อย่างไรก็ตาม การทดสอบหลอดเลือด—รวมถึงดัชนีข้อเท้า-แขน (ABI)—ยังคงถูกนำมาใช้ไม่เพียงพอในทางปฏิบัติทั่วไป ปัจจุบันมีข้อมูลจำกัดเกี่ยวกับความน่าเชื่อถือระหว่างผู้ประเมินและภายในผู้ประเมินของขั้นตอนการประเมินหลอดเลือดเหล่านี้ในหมู่ผู้บำบัดทางกายภาพ ซึ่งเน้นย้ำถึงความจำเป็นในการฝึกอบรมและการประเมินมาตรฐาน
การแยกแยะ โรคหลอดเลือดแดงส่วนปลายของขาจากภาวะทางระบบประสาทอาจเป็นเรื่องท้าทาย เนื่องจากอาการขาดเลือดมักแย่ลงเมื่อยกขาสูง การทดสอบเช่นการยกขาตรง (SLR) ร่วมกับการเคลื่อนไหวของเส้นประสาทส่วนปลายอาจช่วยแยกแยะระหว่างสองภาวะนี้ได้: การเกิดอาการซ้ำระหว่างการยกขาตรงบ่งชี้ถึงความไวต่อแรงกลของเส้นประสาทมากกว่าการขาดเลือดไปเลี้ยง นอกจากนี้ ภาวะหลอดเลือดแข็งตัวสามารถเลียนแบบโรคหลอดเลือดแดงแข็งได้ และการทดสอบการทำงาน เช่น การปั่นจักรยาน อาจช่วยในการแยกแยะได้
แม้ว่าอัลตราซาวนด์แบบดอปเปลอร์จะเป็นเครื่องมือที่มีคุณค่าสำหรับการทดสอบ ABI แต่อาจไม่พร้อมใช้งานในทุกสถานบริการกายภาพบำบัด ทางเลือกที่เข้าถึงได้ง่ายกว่า เช่น การฟังเสียงด้วยหูฟังแพทย์ สามารถทำได้แต่ต้องมีการฝึกอบรมที่ครอบคลุมมากขึ้นเพื่อให้มั่นใจในการประเมินที่แม่นยำ
โดยรวมแล้ว แม้ว่าการทบทวนเชิงบรรยายเช่นนี้จะให้ข้อมูลเชิงลึกที่เกี่ยวข้องทางคลินิกและเครื่องมือที่นำไปใช้ได้จริง แต่ยังจำเป็นต้องมีการวิจัยเพิ่มเติมเพื่อตรวจสอบความถูกต้องของแนวทางการทดสอบหลอดเลือดในกายภาพบำบัด ประเมินความน่าเชื่อถือ และเพิ่มความมั่นใจในการจำแนกประเภทผู้ป่วยเบื้องต้นที่มีภาวะ PAD ที่สงสัย
พูดจาเนิร์ดกับฉันสิ
เช่นเดียวกับการทบทวนเชิงบรรยายส่วนใหญ่ การศึกษานี้ให้ข้อมูลที่เกี่ยวข้องทางคลินิกและนำเสนอเครื่องมือที่ใช้งานได้จริงสำหรับนักกายภาพบำบัดในการสนับสนุนการประเมินและการจัดการภาวะหลอดเลือดแดงแข็งส่วนปลาย (PAD) อย่างไรก็ตาม มีข้อจำกัดทางระเบียบวิธีหลายประการที่ต้องพิจารณา
การเลือกตัวอย่างที่มีอคติเป็นปัญหาสำคัญในการออกแบบการศึกษาประเภทนี้ การขาดกลยุทธ์การค้นหาวรรณกรรมที่อธิบายไว้อย่างชัดเจนทำให้เกิดความเป็นไปได้ที่ เลือกปฏิบัติอย่างลำเอียงซึ่งการศึกษาที่สนับสนุนมุมมองของผู้เขียนอาจได้รับการคัดเลือกเป็นพิเศษ ดังนั้น งานวิจัยที่รวมอยู่อาจไม่ได้แสดงหลักฐานทั้งหมดที่มีอยู่เกี่ยวกับหัวข้อนี้
ข้อมูลเกี่ยวกับกระบวนการทบทวน รวมถึงบทบาทและการมีส่วนร่วมของผู้เขียนร่วม มีจำกัด ที่น่าสังเกตคือ มีการอ้างอิงงานวิจัยหนึ่งครั้งถึงสิบเอ็ดครั้งภายในบทความนี้ ซึ่งอาจบ่งชี้ถึงขอบเขตการคัดกรองวรรณกรรมที่แคบและการพึ่งพาชุดข้อมูลย่อยของงานวิจัยที่มีอยู่เพียงเล็กน้อย
ข้อความที่ต้องนำกลับบ้าน
พิจารณา PAD ในการปฏิบัติทางระบบกล้ามเนื้อและกระดูก: โรคหลอดเลือดแดงส่วนปลายของขาพบได้บ่อย โดยเฉพาะในผู้สูงอายุ แต่บ่อยครั้งไม่ได้รับการวินิจฉัยอย่างถูกต้อง ผู้ป่วยที่มีอาการปวดที่ขาส่วนล่างและไม่ตอบสนองต่อการรักษาทางกายภาพบำบัดมาตรฐาน อาจมีการเกี่ยวข้องของหลอดเลือด
คัดกรองผู้ป่วยที่มีความเสี่ยงสูง: บุคคลที่มีอายุมากกว่า 65 ปี เพศชาย และผู้ที่มีปัจจัยเสี่ยงต่อโรคหัวใจและหลอดเลือด (โรคเบาหวาน การสูบบุหรี่ ความดันโลหิตสูง ภาวะไขมันในเลือดผิดปกติ ภาวะไตบกพร่อง หรือโรคหลอดเลือดแข็งตัวในบริเวณอื่น) ควรได้รับการประเมินภาวะหลอดเลือดแดงแข็ง (PAD)
รู้จักรูปแบบของอาการ:
- อาการปวดขาเป็นพัก ๆ ขณะเดิน อาการปวดที่น่อง ต้นขา หรือสะโพกซึ่งเกิดจากการออกกำลังกายและบรรเทาลงได้เมื่อพัก
- ภาวะขาดเลือดรุนแรง อาการปวดบริเวณปลายเท้าขณะพัก หนักขึ้นเมื่อยกแขนขาขึ้น พร้อมอาการ "หกพี" (ปวด (pain), ซีด (pallor), ไร้ชีพจร (pulselessness), รู้สึกเสียวซ่า (paresthesia), อัมพาต (paralysis), หนาวเย็นจนจะตาย (perishingly cold)) ซึ่งบ่งชี้ถึงภาวะฉุกเฉินทางหลอดเลือด
- อาการปวดแบบไม่เฉพาะเจาะจง ความรู้สึกไม่สบายหรือแสบร้อนแบบไม่ชัดเจนร่วมกับความสามารถในการเดินลดลง; ยากต่อการวินิจฉัยทางคลินิก
ดำเนินการประเมินอย่างเป็นระบบ:
- วัดสัญญาณชีพ (ความดันโลหิตในทั้งสองแขน, อัตราการเต้นของหัวใจ)
- คลำชีพจร—นี่คือตัวบ่งชี้ทางคลินิกที่ไวต่อโรคหลอดเลือดแดงส่วนปลาย (PAD)
- ดำเนินการ ดัชนีข้อเท้า-แขน (ABI)ทดสอบ: ABI < 0.90 บ่งชี้ภาวะหลอดเลือดแดงส่วนปลาย (PAD); ค่าดังกล่าวยังแสดงถึงระดับความรุนแรง (0.5–0.9: อาการปวดเมื่อเดิน, 0.2–0.5: อาการปวดขณะพัก, 0.0–0.2: เนื้อเยื่อตาย)
- พิจารณาการออกกำลังกาย ABI (ลู่วิ่งหรือการยกส้นเท้า) หากค่า ABI ขณะพักปกติแต่ยังมีอาการอยู่
พิจารณาการนำเสนอแบบผสมผสาน: ผู้ป่วยอาจมีอาการร่วมด้วย โรคหลอดเลือดแดงส่วนปลายของขาและภาวะทางระบบประสาท
การส่งต่อและการจัดการ:
- ส่งต่อผู้ป่วยที่ไม่มีอาการหรือมีอาการปวดขาเมื่อเดินไปยังหน่วยบริการปฐมภูมิเพื่อรับการประเมิน
- จัดการปัจจัยเสี่ยงต่อโรคหัวใจและหลอดเลือดที่สามารถปรับเปลี่ยนได้
- กำหนดให้มีการบำบัดด้วยการออกกำลังกายภายใต้การดูแล (การเดิน, 3 ครั้ง/สัปดาห์ เป็นเวลา ≥12 สัปดาห์) เป็นการรักษาเบื้องต้น ดูสิ่งนี้สิ วิดีโอของ Physiotutors สำหรับแนวทางการรักษาอาการปวดขาเป็นพักๆ.
- พิจารณาการส่งต่อผู้ป่วยที่ไม่ตอบสนองต่อการรักษาด้วยการออกกำลังกาย
ภาคผนวก
ภาคผนวก 1 เป็นคู่มือแบบทีละขั้นตอนสำหรับการตรวจโรคหลอดเลือดแดงส่วนปลายที่สามารถเข้าถึงได้ฟรีและพร้อมใช้งานที่นี่
อ้างอิง
ค้นพบพังผืดตั้งแต่ประวัติศาสตร์ไปจนถึงหน้าที่ต่างๆ
เพลิดเพลินกับวิดีโอซีรีส์ 3x 10 นาทีฟรีนี้กับนักกายวิภาคชื่อดัง Karl Jacobs ที่จะพาคุณ เดินทางสู่โลกแห่งพังผืด

