การผ่าตัดส่องกล้องเพื่อตัดบางส่วนของหมอนรองกระดูกหรือการออกกำลังกายสำหรับหมอนรองกระดูกเสื่อม - ผลลัพธ์จากการติดตามผล 10 ปี

การแนะนำ
การฉีกขาดของหมอนรองกระดูกเสื่อมเป็นภาวะที่พบได้บ่อยในผู้ใหญ่ที่มีอายุกลางคนขึ้นไป แม้ว่าการผ่าตัดส่องกล้องเพื่อตัดหมอนรองกระดูกข้อเข่าบางส่วน (APM) จะเป็นวิธีการรักษาที่เป็นมาตรฐานมานานแล้ว แต่การศึกษาล่าสุดชี้ให้เห็นว่าการบำบัดด้วยการออกกำลังกายอาจให้ผลลัพธ์ที่คล้ายคลึงหรือดีกว่า โดยไม่มีความเสี่ยงที่เกี่ยวข้องกับการผ่าตัด แม้จะมีหลักฐานที่เพิ่มขึ้นซึ่งสนับสนุนการออกกำลังกาย ข้อมูลติดตามผลที่เกินห้าปียังคงมีน้อย นอกจากนี้ ผลกระทบในระยะยาวของทั้งสองทางเลือกการรักษาต่อการพัฒนาโรคข้อเข่าเสื่อม (OA) ในบุคคลวัยกลางคนที่มีภาวะฉีกขาดของหมอนรองกระดูกเข่าเสื่อม ยังคงไม่แน่นอน การทดลองแบบสุ่มและมีกลุ่มควบคุมนี้ช่วยเชื่อมช่องว่างในการวิจัยโดยการเปรียบเทียบผลระยะยาวของ APM และการออกกำลังกายต่อการดำเนินของโรคข้อเข่าเสื่อมและการทำงานของเข่าโดยรวมในระยะเวลาติดตามผล 10 ปี
วิธีการ
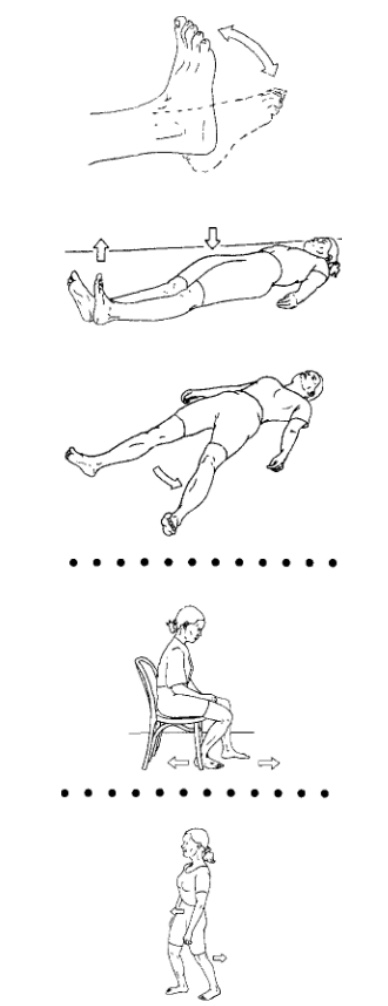
ผู้เข้าร่วมการศึกษาได้รับการคัดเลือกจากโรงพยาบาลสองแห่งในประเทศนอร์เวย์ และได้รับการสุ่มให้เข้าร่วมการรักษาแบบ APM หรือออกกำลังกายในอัตราส่วน 1:1 ผู้ป่วยที่มีสิทธิ์เข้าร่วมการศึกษาต้องมีอายุระหว่าง 35-60 ปี มีอาการปวดเข่าข้างเดียวที่ไม่เกิดจากการบาดเจ็บมาเป็นเวลามากกว่าสองเดือน และได้รับการยืนยันว่ามีภาวะฉีกขาดของหมอนรองกระดูกเข่าด้านในแบบเสื่อม นอกจากนี้ ผู้เข้าร่วมการศึกษาไม่มีหรือมีสัญญาณทางรังสีของโรคข้อเข่าเสื่อมเพียงเล็กน้อย ซึ่งสอดคล้องกับระดับสูงสุดของ Kellgren and Lawrence (K&L) ระดับ 2 มาตราส่วน K&L จัดระดับความรุนแรงของโรคข้อเข่าเสื่อมจาก 0 (ปกติ) ถึง 4 (รุนแรง) ผู้ป่วยที่ถูกสุ่มให้อยู่ในกลุ่ม APM ได้รับการผ่าตัดเอาเนื้อเยื่อหมอนรองกระดูกที่ไม่มั่นคงออก และได้รับคำแนะนำหลังการผ่าตัด รวมถึงการออกกำลังกายเบาๆ เพื่อฟื้นฟูช่วงการเคลื่อนไหวของข้อและลดอาการบวม แบบฝึกหัดมีตัวอย่างแสดงไว้ด้านล่าง
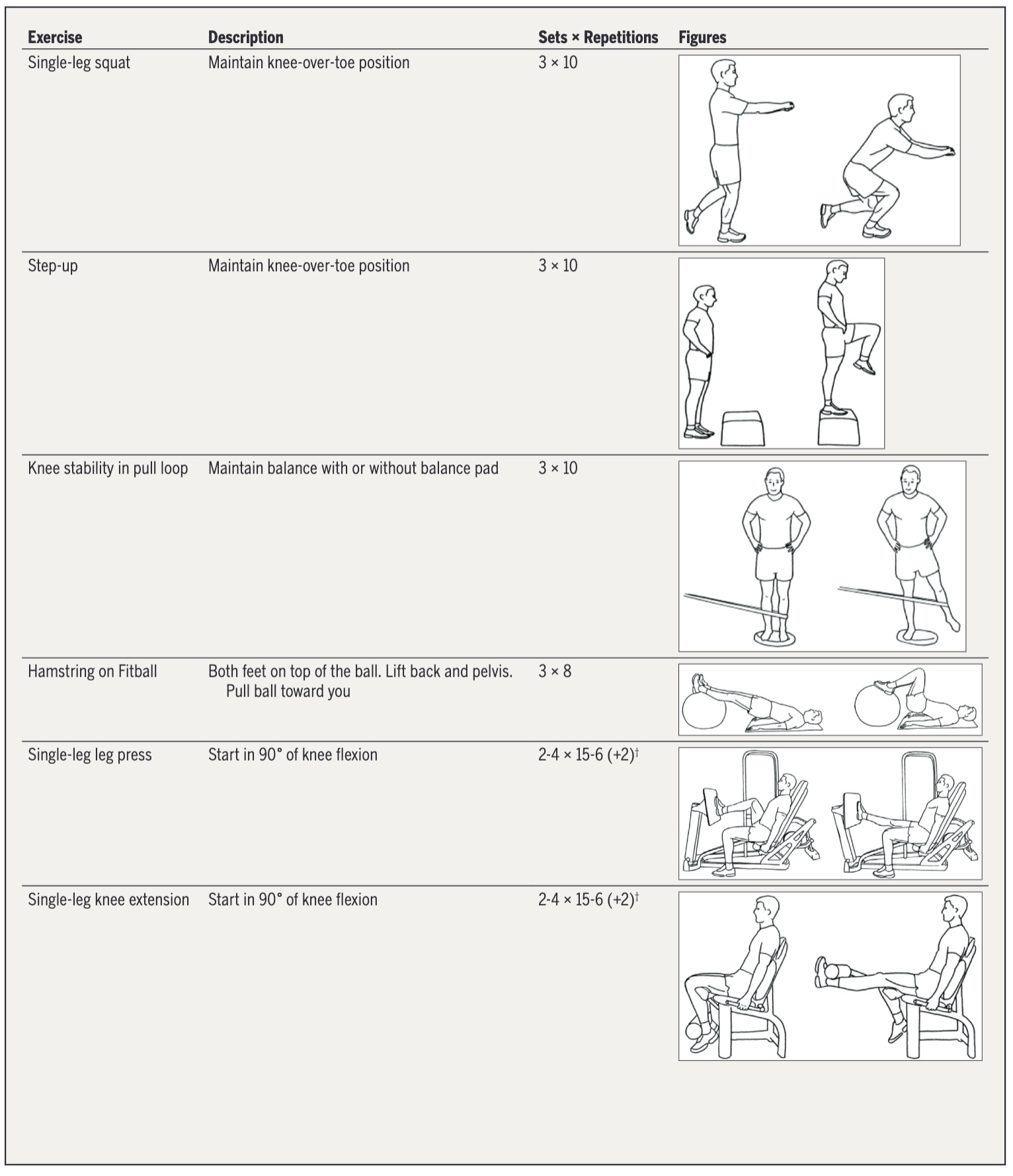
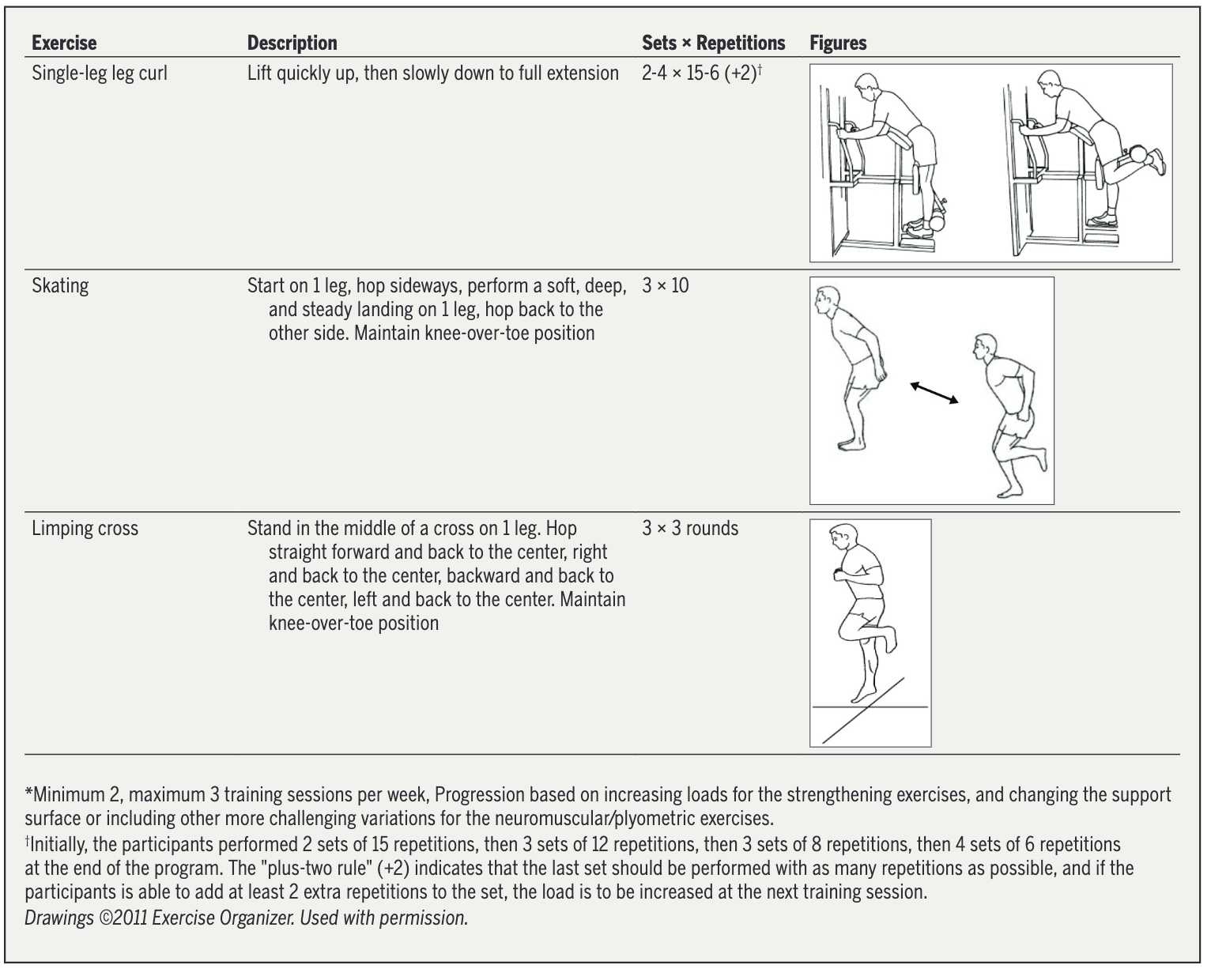
ผู้ป่วยที่ได้รับการสุ่มให้ออกกำลังกายจะเข้ารับการบำบัด 2 ถึง 3 ครั้งต่อสัปดาห์ เป็นเวลา 12 สัปดาห์ ในคลินิกกายภาพบำบัด โดยมีนักกายภาพบำบัดดูแลอย่างใกล้ชิด 1 ครั้งต่อสัปดาห์ โปรแกรมการรักษาประกอบด้วยแบบฝึกความแข็งแรงที่เพิ่มขึ้นอย่างต่อเนื่องและการฝึกประสาทกล้ามเนื้อที่มุ่งเน้นการปรับปรุงการทรงตัวและความมั่นคงในการทำงานของส่วนล่างของร่างกาย แบบฝึกหัด ตัวแปรการฝึก และวิธีการพัฒนาถูกแสดงไว้ด้านล่าง

ผลลัพธ์หลักคือการดำเนินโรคข้อเข่าเสื่อมที่ประเมินจากภาพรังสี ซึ่งวัดจากการเปลี่ยนแปลงจากค่าเริ่มต้นของคะแนนรวมตามแผนที่ของสมาคมวิจัยข้อเข่าเสื่อมนานาชาติ (OARSI) ที่ 10 ปี ประเมินการแคบของช่องว่างข้อและกระดูกงอกในข้อเข่า คะแนนรวม OARSI มีค่าตั้งแต่ 0 (ปกติ) ถึง 18 (โรคข้อเสื่อมรุนแรง) ผลลัพธ์รองคืออุบัติการณ์ของโรคข้อเข่าเสื่อมที่ตรวจพบทางรังสีวิทยา ซึ่งนิยามว่าเป็นการปรากฏของระดับ K&L ≥2 ที่ 10 ปี ในข้อเข่าที่มีระดับ 0 หรือ 1 ในตอนเริ่มต้น ผู้เข้าร่วมที่มีภาวะข้อเข่าเสื่อมจากภาพรังสีใหม่และมีอาการปวดเข่าอย่างน้อยสัปดาห์ละครั้ง ถูกจัดประเภทว่ามีภาวะข้อเข่าเสื่อมที่มีอาการ
ผลลัพธ์ที่รายงานโดยผู้ป่วยได้รับการประเมินโดยการเปลี่ยนแปลงจากค่าพื้นฐานในห้าด้านย่อยของคะแนนผลลัพธ์การบาดเจ็บและข้อเข่าเสื่อม (KOOS): ความเจ็บปวด, อาการ, การทำกิจวัตรประจำวัน, การทำกิจกรรมกีฬา/นันทนาการ, และคุณภาพชีวิต KOOS4 ซึ่งเป็นคะแนนรวมจากทุกสเกลย่อยยกเว้น ADL ก็ถูกนำมาเปรียบเทียบเช่นกัน ค่า KOOS มีตั้งแต่ 0 (ปัญหาเข่าอย่างรุนแรง) ถึง 100 (ไม่มีปัญหาเข่า) สุดท้ายนี้ มีการประเมินและเปรียบเทียบการเปลี่ยนแปลงของกำลังกล้ามเนื้อต้นขาด้านหน้าและกล้ามเนื้อต้นขาด้านหลังจากค่าพื้นฐาน โดยใช้เครื่องวัดแรงแบบไอโซคิเนติก สำหรับผลลัพธ์ต่อเนื่อง (คะแนน OARSI, คะแนน KOOS และความแข็งแรงของกล้ามเนื้อ) ข้อมูลของผู้เข้าร่วมจะถูกวิเคราะห์ตามการจัดสรรการรักษาเดิม โดยใช้การออกแบบแบบตั้งใจที่จะรักษา (ITT) ผลลัพธ์แบบไบนารี (อุบัติการณ์ของโรคข้อเข่าเสื่อม) ถูกวิเคราะห์โดยใช้ชุดข้อมูลการวิเคราะห์ทั้งหมด (FAS) โดยไม่รวมผู้ป่วยที่มีข้อมูลขาดหาย นอกจากนี้ เนื่องจากการข้ามการรักษา จึงได้มีการวิเคราะห์ตามการรักษาจริง (as-treated analysis) โดยกลุ่ม APM ได้รวมผู้ป่วยที่ข้ามมาจากกลุ่มออกกำลังกายไว้ด้วย ผู้ประเมินภาพรังสีทั้งสองคนไม่ทราบการจัดกลุ่มของผู้ป่วย
ผลลัพธ์
ผู้ป่วย 140 รายได้รับการคัดเลือกเข้าร่วมการทดลอง กลุ่มทั้งสองมีลักษณะที่เปรียบเทียบได้ในช่วงเริ่มต้น
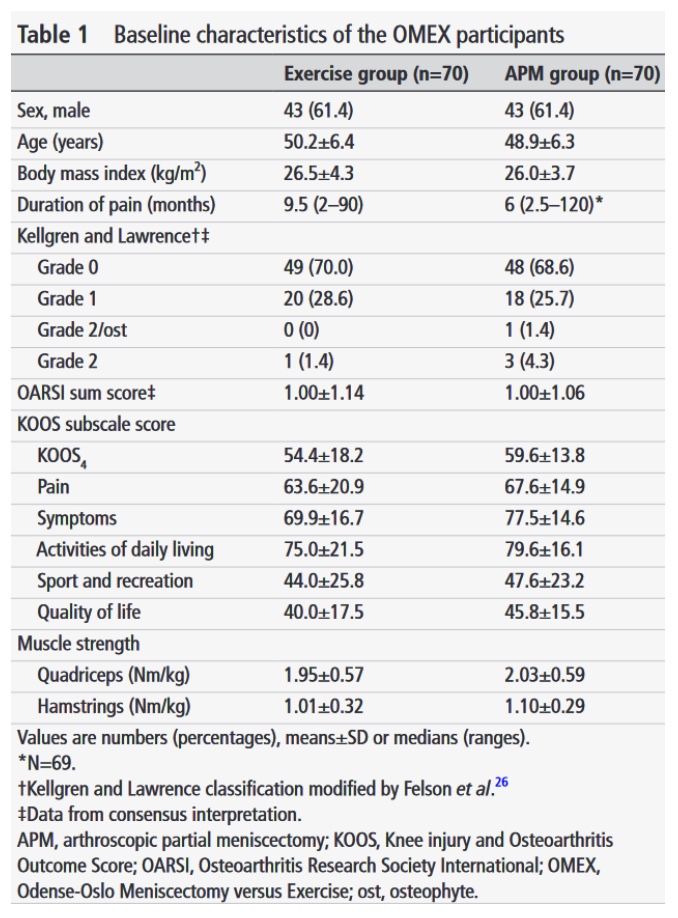
ของผู้เข้าร่วมที่ได้รับมอบหมายให้ออกกำลังกาย, 14 (20%) ได้เปลี่ยนไปรับ APM ก่อนการติดตามผล 2 ปี. ไม่มีผู้เข้าร่วมในกลุ่ม APM ที่เปลี่ยนไปออกกำลังกาย
การสูญเสียการติดตามผล
ในการติดตามผลที่ 10 ปี จากผู้เข้าร่วมทั้งหมด 70 คนที่จัดสรรให้กับแต่ละกลุ่มในตอนแรก จำนวนผู้เข้าร่วมที่เหลือซึ่งให้ข้อมูลคือ:

ค่าที่ขาดหายไปซึ่งเกิดจากการสูญเสียการติดตามถูกประมาณค่าทางสถิติสำหรับการวิเคราะห์ผลลัพธ์ต่อเนื่อง
คะแนน OARSI
เมื่ออายุ 10 ปี ค่าเฉลี่ยของคะแนนรวม OARSI แสดงให้เห็นการดำเนินโรคข้อเข่าเสื่อมในระดับเล็กน้อย โดยเพิ่มขึ้น 1.81 (ช่วงความเชื่อมั่น 95% 1.40 ถึง 2.23) สำหรับกลุ่มที่ได้รับ APM และ 1.42 (ช่วงความเชื่อมั่น 95% 0.98 ถึง 1.87) สำหรับกลุ่มที่ออกกำลังกาย เมื่อพิจารณาจากขนาดสัมบูรณ์ที่สะสมมาตลอดทศวรรษที่ผ่านมานั้น การเปลี่ยนแปลงเหล่านี้ไม่น่าจะมีความหมายทางคลินิก อย่างไรก็ตาม ยังไม่มีการกำหนดค่า MCID ที่ได้รับการตรวจสอบความถูกต้องสำหรับการเปลี่ยนแปลงของคะแนนรวม OARSI ความแตกต่างระหว่างกลุ่มในการเปลี่ยนแปลงของ OARSI คือ 0.39 (ช่วงความเชื่อมั่น 95% −0.19 ถึง 0.97) ในการวิเคราะห์ ITT และ 0.57 (ช่วงความเชื่อมั่น 95% −0.05 ถึง 1.20) ในการวิเคราะห์ตามการรักษาจริง โดยพบว่าออกกำลังกายมีความได้เปรียบเล็กน้อย แต่ความแตกต่างทั้งสองไม่มีความมีนัยสำคัญทางสถิติ แสดงให้เห็นว่าทั้งสองการรักษาให้ผลการดำเนินโรคข้อเข่าเสื่อมทางรังสีวิทยาที่คล้ายคลึงกัน
อุบัติการณ์ของโรค OA
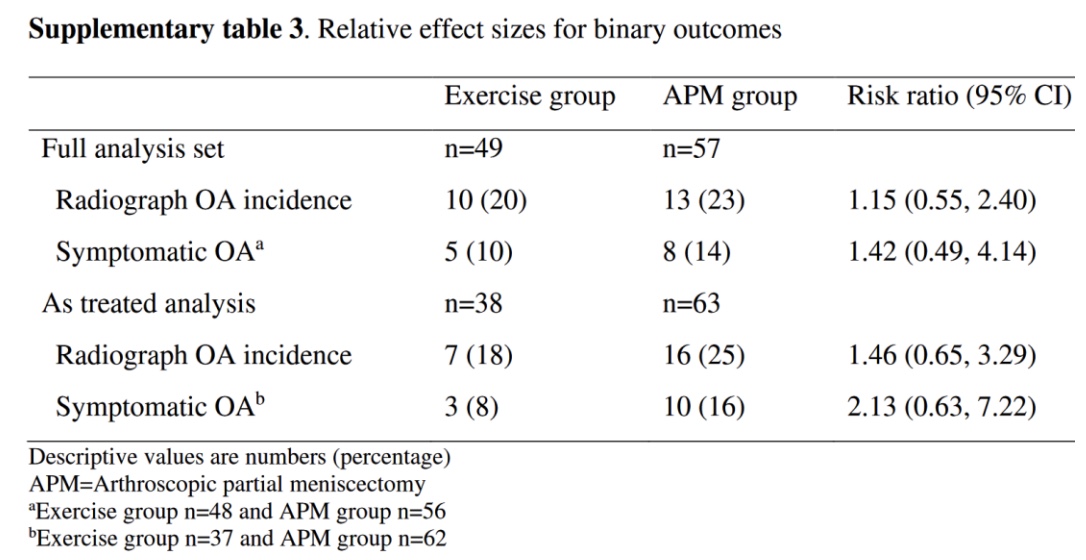
อุบัติการณ์ของโรคข้อเข่าเสื่อมที่ตรวจพบทางรังสีและอาการของโรคข้อเข่าเสื่อมมีความคล้ายคลึงกันในทั้งสองกลุ่ม แม้ว่าอัตราส่วนความเสี่ยงและความแตกต่างของความเสี่ยงระหว่างกลุ่มจะบ่งชี้ว่าความเสี่ยงของการเกิดโรคข้อเสื่อมในกระดูก (OA) ในกลุ่มที่ออกกำลังกายนั้นต่ำกว่าเล็กน้อย แต่ความแตกต่างดังกล่าวแทบจะไม่มีความสำคัญทางคลินิกและไม่ได้มีนัยสำคัญทางสถิติ
ผลลัพธ์ที่รายงานโดยผู้ป่วย
ทั้งสองกลุ่มรายงานการปรับปรุงอย่างมากในช่วงเวลาติดตามผล 10 ปี ในการวิเคราะห์เบื้องต้น ความแตกต่างระหว่างกลุ่มของทุกสเกลย่อยของ KOOS แสดงให้เห็นว่ากลุ่มที่ออกกำลังกายมีความก้าวหน้าดีกว่าเล็กน้อย แต่ความแตกต่างเหล่านี้ไม่มีความสำคัญทางสถิติหรือความเกี่ยวข้องทางคลินิก ซึ่งบ่งชี้ว่าผลลัพธ์มีความคล้ายคลึงกันไม่ว่าจะเลือกวิธีการรักษาแบบใดก็ตาม
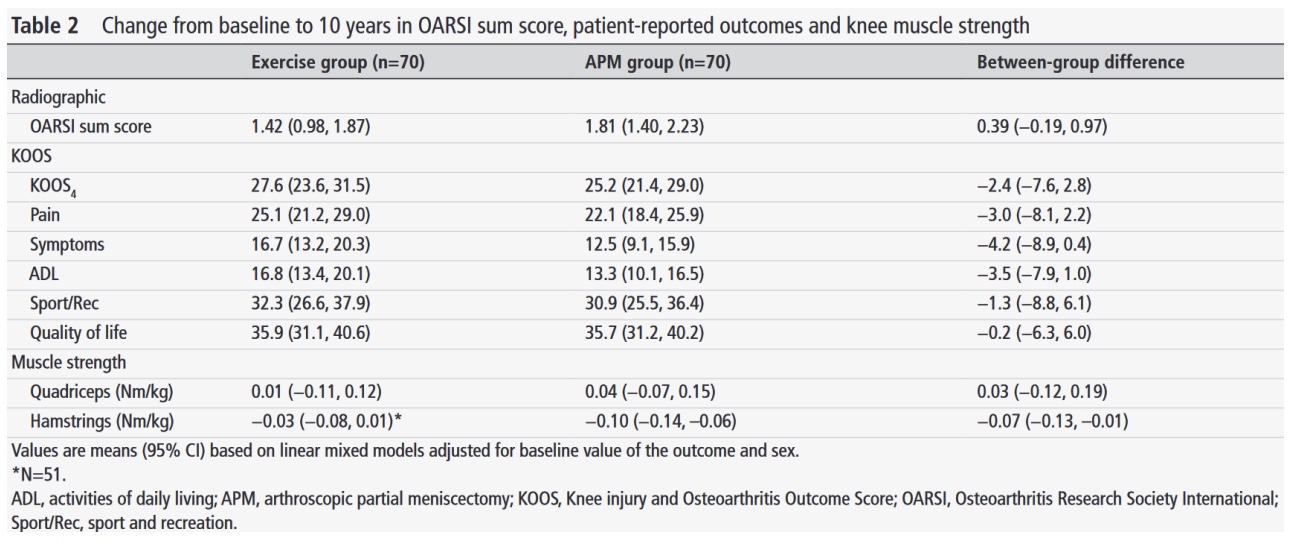
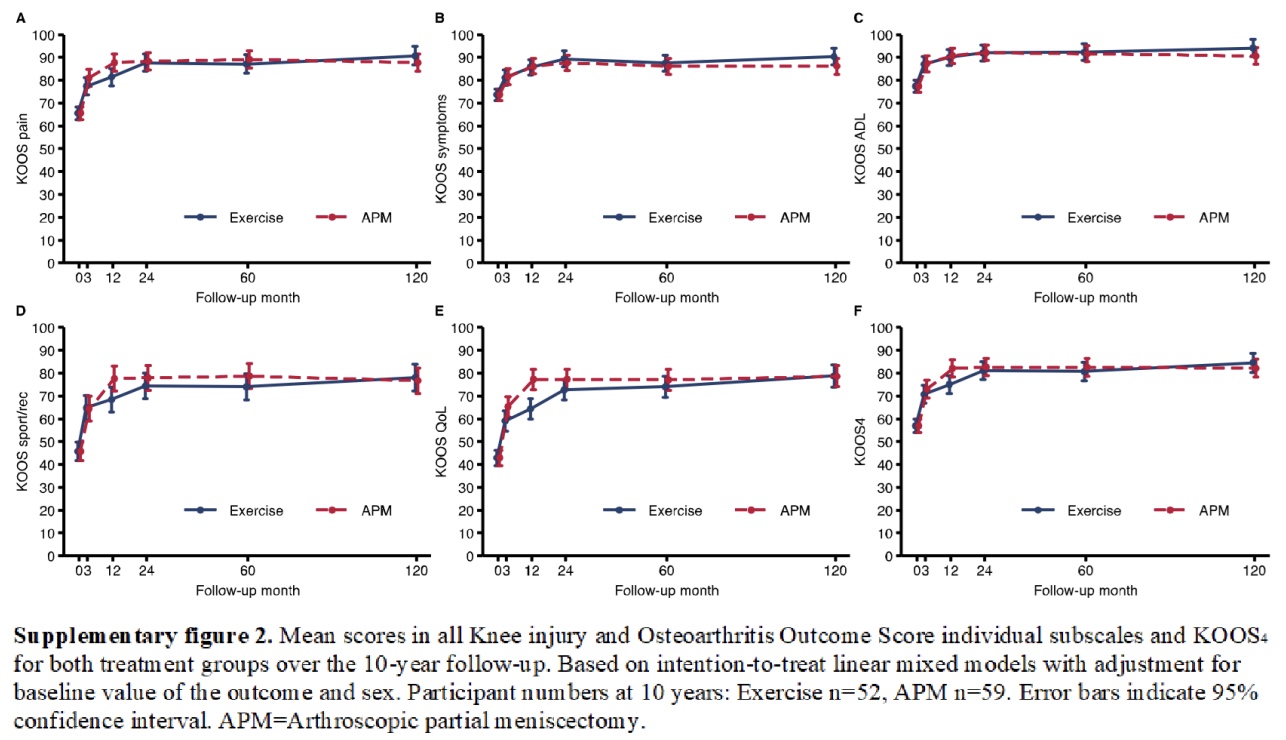
ผลลัพธ์เหล่านี้สอดคล้องกับผลลัพธ์ของการวิเคราะห์แบบรักษาไว้ตามสภาพที่แสดงในแผนภูมิป่าด้านล่าง
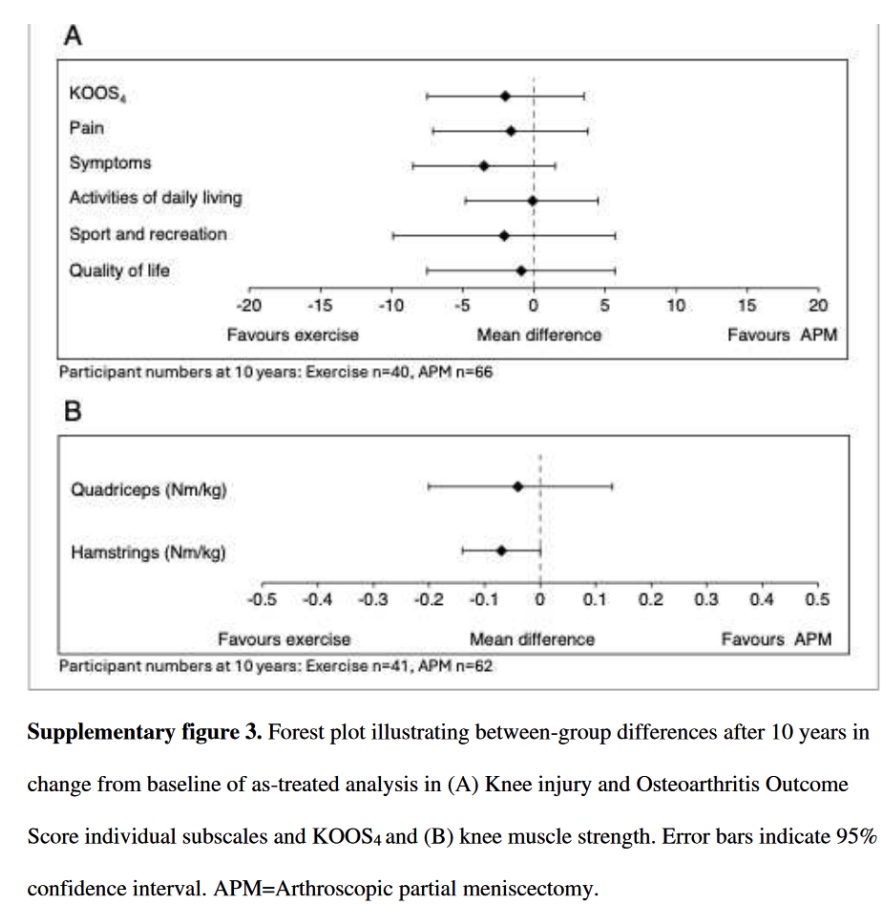
ความแข็งแรงของกล้ามเนื้อหัวเข่า
ไม่พบการเปลี่ยนแปลงที่มีความหมายในความแข็งแรงของกล้ามเนื้อจากค่าเริ่มต้นถึง 10 ปี ความแตกต่างระหว่างกลุ่มที่มีนัยสำคัญทางสถิติเพียงอย่างเดียวคือ การลดลงของ −0.07 (ช่วงความเชื่อมั่น 95% −0.13 ถึง −0.01) ในความแข็งแรงของกล้ามเนื้อต้นขาด้านหลัง แม้ว่าสิ่งนี้บ่งชี้ว่ากลุ่มที่ออกกำลังกายมีการสูญเสียความแข็งแรงน้อยกว่ากลุ่ม APM แต่ความแตกต่างระหว่างกลุ่มนี้มีนัยสำคัญเพียงเล็กน้อย
คำถามและความคิด
การศึกษานี้มีความพิเศษเนื่องจากระยะเวลาการติดตามผลที่ยาวนาน ซึ่งช่วยแก้ไขปัญหาการขาดข้อมูลระยะยาวในด้านนี้ และให้คำแนะนำที่ชัดเจนยิ่งขึ้นสำหรับการตัดสินใจทางคลินิก พร้อมกับการประเมินติดตามผลก่อนหน้านี้ของการทดลองนี้ การพัฒนาและความก้าวหน้าของผลลัพธ์ถูกแสดงในช่วงเวลาต่างๆ อย่างไรก็ตาม การศึกษานี้มีข้อจำกัดบางประการ การติดตามผลระยะยาวมีผู้เข้าร่วมลดลง 18-20 คน (25.7-28.6%) ในกลุ่มออกกำลังกาย และ 11-14 คน (15.7-20%) ในกลุ่ม APM ขึ้นอยู่กับผลลัพธ์ที่วัดได้ สิ่งนี้เพิ่มความไม่แน่นอนของผลลัพธ์ แม้ว่าจะใช้วิธีทางสถิติในการจัดการกับข้อมูลที่ขาดหายไปแล้วก็ตาม
ผู้เข้าร่วมถูกจัดประเภทว่ามีโรคข้อเข่าเสื่อมที่มีอาการเมื่อมีโรคข้อเข่าเสื่อมทางรังสีร่วมกับการมีอาการปวดเข่า 'อย่างน้อยสัปดาห์ละครั้ง' เกณฑ์นี้ค่อนข้างกว้าง เป็นไปได้ว่าผู้ป่วยที่มีโรคข้อเข่าเสื่อมจากภาพถ่ายรังสีอาจประสบกับอาการปวดเข่าเป็นประจำแต่มีความถี่ต่ำเนื่องจากสาเหตุอื่นที่ไม่ใช่โรคข้อเข่าเสื่อม
ทั้ง APM และการออกกำลังกายแสดงให้เห็นถึงการปรับปรุงที่คล้ายคลึงกันในผลลัพธ์ที่รายงานโดยผู้ป่วย และงานวิจัยก่อนหน้านี้ได้แสดงให้เห็นว่าAPM ไม่ได้มีประสิทธิภาพมากกว่าการผ่าตัดหลอกสำหรับผลลัพธ์ที่คล้ายคลึงกัน เนื่องจากขาดกลุ่มควบคุมที่สาม จึงยังไม่ชัดเจนว่าการปรับปรุงที่สังเกตได้ในทั้ง APM และการออกกำลังกายนั้นเกิดจากผลของยาหลอกมากน้อยเพียงใด เกี่ยวกับความถูกต้องภายนอกและความสามารถในการนำไปใช้ทั่วไป การศึกษาครั้งนี้ได้คัดเลือกผู้ป่วยที่มีโรคข้อเข่าเสื่อมตามภาพถ่ายรังสีและภาวะบาดเจ็บของหมอนรองกระดูกด้านในน้อยมากหรือไม่มีเลย ดังนั้นผลการศึกษาอาจไม่สามารถนำไปใช้กับผู้ป่วยที่มีโรคข้อเข่าเสื่อมรุนแรงหรือภาวะบาดเจ็บของหมอนรองกระดูกด้านนอกได้ นอกจากนี้ ผลลัพธ์ของการออกกำลังกายอาจขึ้นอยู่กับการเลือกประเภทของการออกกำลังกาย โปรแกรมในการศึกษานี้ประกอบด้วยการฝึกความต้านทานแบบก้าวหน้าและการออกกำลังกายที่ท้าทายระบบประสาทและกล้ามเนื้อเพื่อความสมดุลและความมั่นคงในการทำงาน ในขณะที่โปรแกรมที่มีเพียงการออกกำลังกายเพื่อความแข็งแรงโดยใช้เครื่องออกกำลังกายเท่านั้นอาจนำไปสู่ผลลัพธ์ที่ไม่พึงประสงค์ นอกจากนี้ ในช่วงเวลา 12 สัปดาห์ของการแทรกแซง กลุ่มที่ออกกำลังกายมีการเพิ่มขึ้นของความแข็งแรงมากกว่ากลุ่ม APM แต่การเพิ่มขึ้นนี้ลดลงหลังจากสิ้นสุดการแทรกแซง มีความเป็นไปได้ที่การขยายระยะเวลาการแทรกแซงการออกกำลังกายเกินกว่า 12 สัปดาห์อาจนำไปสู่ผลลัพธ์ที่ดีขึ้น
ผู้เขียนกล่าวถึงความไม่ชัดเจนของความเกี่ยวข้องทางคลินิกของการเปลี่ยนแปลงทางรังสีวิทยา (เช่น ความแตกต่างของระดับ 1 OARSI) ในบุคคลที่มีภาวะฉีกขาดของหมอนรองกระดูกและโรคข้อเสื่อมระยะเริ่มต้น ผลการตรวจทางภาพอาจไม่สอดคล้องกับอาการของผู้ป่วยเสมอไป แม้ในการศึกษานี้ ผู้ป่วยจำนวนมากที่ถูกจัดประเภทว่ามี OA จากภาพถ่ายรังสีไม่ได้รายงานว่ามีอาการปวดเข่าเป็นประจำ เมื่ออายุ 10 ปี มีเพียง 50% (5/10) ของผู้ป่วยโรคข้อเสื่อมทางรังสีภาพในกลุ่มออกกำลังกายที่รายงานว่ามีอาการปวดเข่าเป็นประจำ และ 62% (8/13) ในกลุ่ม APM (ดูตารางเสริม 3 ในผลลัพธ์ด้านบน) ดังนั้น แม้ว่าผลลัพธ์หลักของการศึกษานี้จะเกี่ยวข้องกับคะแนนรวม OARSI ทางรังสีวิทยา แต่สิ่งที่สำคัญที่สุดคือผลลัพธ์ทางคลินิกของผู้ป่วย เช่น คุณภาพชีวิต การทำงานของเข่า และความเจ็บปวด
พูดจาเนิร์ดกับฉันสิ
สำหรับผลลัพธ์ต่อเนื่อง ข้อมูลผู้ป่วยที่ขาดหายไปในระยะเวลา 10 ปี ได้รับการประมาณค่าทางสถิติ ทำให้สามารถทำการวิเคราะห์อย่างครบถ้วนโดยมีผู้เข้าร่วมการศึกษา 70 คนในแต่ละกลุ่มในวิเคราะห์ ITT ในทางกลับกัน สำหรับผลลัพธ์แบบไบนารี (อุบัติการณ์ของโรคข้อเข่าเสื่อม) ผู้ป่วยที่มีข้อมูลขาดหายจะถูกคัดออกจากการวิเคราะห์ FAS เนื่องจากการประมาณค่าที่ผิดพลาดของตัวแปรแบบไบนารีอาจทำให้ผลลัพธ์บิดเบือนอย่างมีนัยสำคัญมากขึ้น ตัวอย่างเช่น หากการมีหรือไม่มีโรคข้อเข่าเสื่อม (OA) ที่อายุ 10 ปี ถูกจัดประเภทผิดพลาดในผู้เข้าร่วมที่มีข้อมูลไม่ครบถ้วน อาจส่งผลกระทบเชิงลบต่อผลลัพธ์มากกว่าความผิดพลาดเล็กน้อยในการประมาณค่าตัวแปรต่อเนื่อง เช่น คะแนน KOOS
ไม่มีการคำนวณขนาดตัวอย่างล่วงหน้าสำหรับการติดตามผล 10 ปี เนื่องจากผู้ป่วยที่มีข้อมูลไม่ครบถ้วนถูกคัดออกจากการวิเคราะห์ผลลัพธ์แบบทวิภาคี ผู้เขียนจึงระบุว่าขนาดกลุ่มตัวอย่างมีขนาดเล็กเกินไปที่จะวิเคราะห์การพัฒนาของโรคข้อเข่าเสื่อมที่ตรวจพบทางรังสีและอาการได้อย่างมีพลังทางสถิติเพียงพอ ส่งผลให้ผลลัพธ์ของความแตกต่างระหว่างกลุ่มไม่แน่นอน อย่างไรก็ตาม สำหรับคะแนนรวมของ OARSI, มาตราส่วน KOOS และความแข็งแรงของกล้ามเนื้อ ช่วงความเชื่อมั่นแคบพอที่จะตัดความแตกต่างที่มีความสำคัญทางคลินิกระหว่าง APM และการออกกำลังกายออกไปได้
ผู้ป่วยสิบสี่ราย (20%) เปลี่ยนจากโปรแกรมออกกำลังกายเป็นโปรแกรม APM. อย่างไรก็ตาม ในการวิเคราะห์เบื้องต้น ข้อมูลของผู้ป่วยได้ถูกวิเคราะห์ตามการจัดกลุ่มเดิมของพวกเขา ซึ่งอาจทำให้ผลลัพธ์ที่แท้จริงของ APM และการออกกำลังกายบิดเบือนไป ดังนั้น จึงได้มีการวิเคราะห์แบบตามการรักษา ซึ่งยืนยันผลลัพธ์ที่ไม่มีความแตกต่างอย่างมีนัยสำคัญของการวิเคราะห์หลักเป็นส่วนใหญ่ แม้ว่าคะแนน OARSI และอุบัติการณ์ของโรคข้อเข่าเสื่อมจะเอื้อประโยชน์ต่อการออกกำลังกายมากกว่าการวิเคราะห์หลักเล็กน้อยก็ตาม
ตามที่แสดงในผลลัพธ์ ความแตกต่างระหว่างกลุ่มเกือบทั้งหมดสำหรับผลลัพธ์ที่วิเคราะห์นั้นเอื้อประโยชน์ต่อการออกกำลังกาย แม้ว่าจะส่วนใหญ่ไม่มีความสำคัญทางสถิติก็ตาม ทำให้ดูเหมือนว่าการออกกำลังกายมีประสิทธิภาพเหนือกว่า APM เล็กน้อยโดยรวม อย่างไรก็ตาม ยังคงมีความสำคัญที่จะต้องทราบว่าเกือบไม่มีข้อแตกต่างใดที่เกี่ยวข้องทางคลินิกเลย
ข้อความที่ต้องนำกลับบ้าน
10 ปีหลังจากการผ่าตัด APM หรือการออกกำลังกายสำหรับภาวะฉีกขาดของหมอนรองกระดูกข้อเข่าเสื่อม ไม่มีความแตกต่างที่สำคัญระหว่างกลุ่มในการพัฒนาและการลุกลามของโรคข้อเข่าเสื่อมจากภาพถ่ายรังสี หรือในการปรับปรุงผลลัพธ์ทางคลินิกที่เกี่ยวข้องกับการทำงานของข้อเข่า การศึกษานี้ให้หลักฐานเพิ่มเติมว่าการออกกำลังกายมีประสิทธิภาพอย่างน้อยเทียบเท่ากับ APM ในการจัดการกับอาการฉีกขาดของหมอนรองกระดูกที่เสื่อมสภาพ โดยเสนอทางเลือกการรักษาที่ปลอดภัยกว่าและไม่รุกราน ลดความเสี่ยงที่เกี่ยวข้องกับการผ่าตัด
อ้างอิง
บทบาทของ VMO และ QUADS ใน PFP
ชม วิดีโอการบรรยาย 2 ส่วนฟรี โดยผู้เชี่ยวชาญด้านอาการปวดเข่า แคลร์ โรเบิร์ตสัน ซึ่งจะวิเคราะห์วรรณกรรมเกี่ยวกับหัวข้อนี้และ ผลกระทบต่อการปฏิบัติทางคลินิก