Att känna igen smärta i ländryggens fasettled i praktiken - Rekommendationer från ett Delphi-expertkonsensus

Inledning
Smärta i ländryggen klassificeras utifrån förekomst eller avsaknad av patologiska fynd i specifik respektive ospecifik ländryggssmärta. Eftersom endast en minoritet klassificeras som specifik ländryggssmärta och cirka 90 procent som ospecifik, verkar det ganska enkelt att klassificera patienten i någon av dessa kategorier. Nyligen noterade Abe et al. att smärta som uppstår från ländryggens facettleder ofta förbises och feldiagnostiseras som ospecifik ländryggssmärta, trots att en specifik struktur bidrar till denna smärta. För smärta som härrör från ländryggens fasettleder finns en specialiserad diagnostisk väg genom fasettblock för att fastställa den exakta källan till någons smärta. Dessa kräver dock tillgång till specialistvård, och eftersom majoriteten av dessa patienter får diagnosen "ospecifik ländryggssmärta" sker ingen remittering till specialistvård, trots att goda resultat kan uppnås genom lokaliserad facettledsdenervering hos någon som har ländryggsfacettledssmärta. Därför ville man i den aktuella studien utveckla ett praktiskt tillvägagångssätt som kan användas på allmänläkarmottagningar och som inte kräver specialiserade undersökningar för att känna igen smärta i ländryggens fasettled.
Metoder
Abe et al. 2025 användes ett strukturerat tillvägagångssätt i flera steg. Det första steget var en litteratursökning och extrahering av diagnostiska punkter. En sökning i PubMed (2000-2023) identifierade 2682 artiklar; från de åtta studierna extraherades 71 diagnostiska punkter som beskriver tecken/symtom på fasettsmärta. Kommittémedlemmar lade sedan till sex kliniskt relevanta punkter (t.ex. Patricks test, röda flaggor, diskbråck, Modic-förändringar), vilket gav totalt 77 punkter.
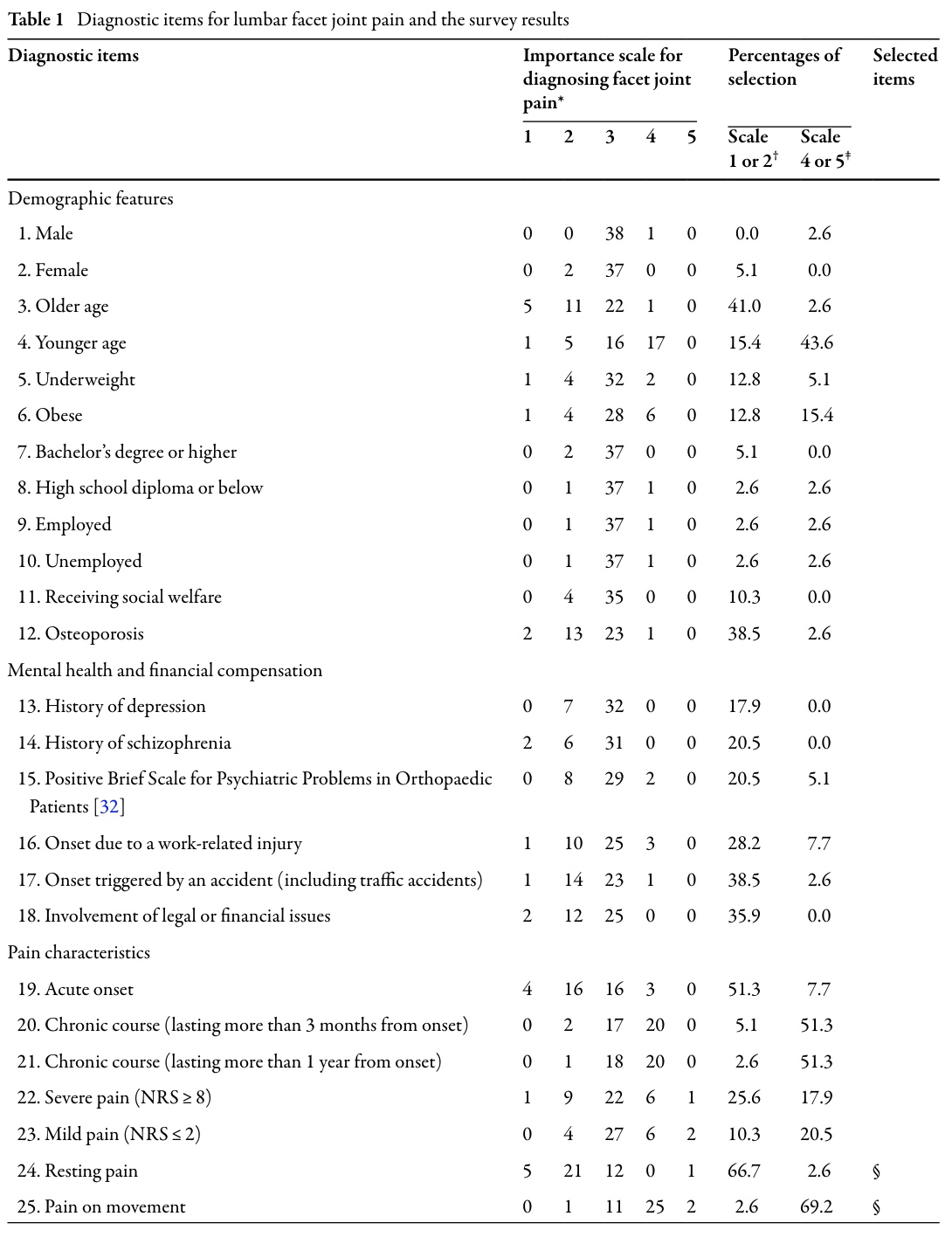
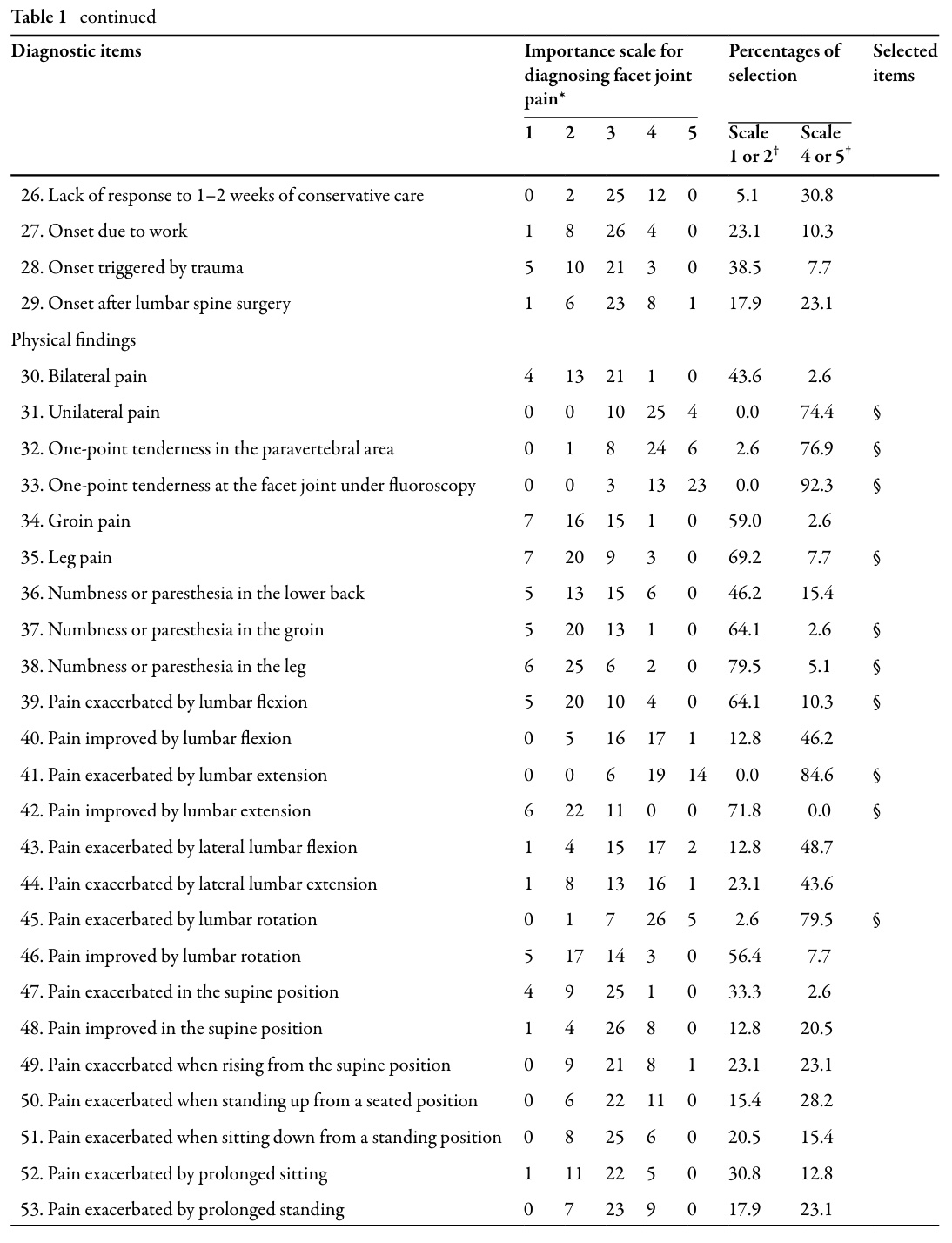
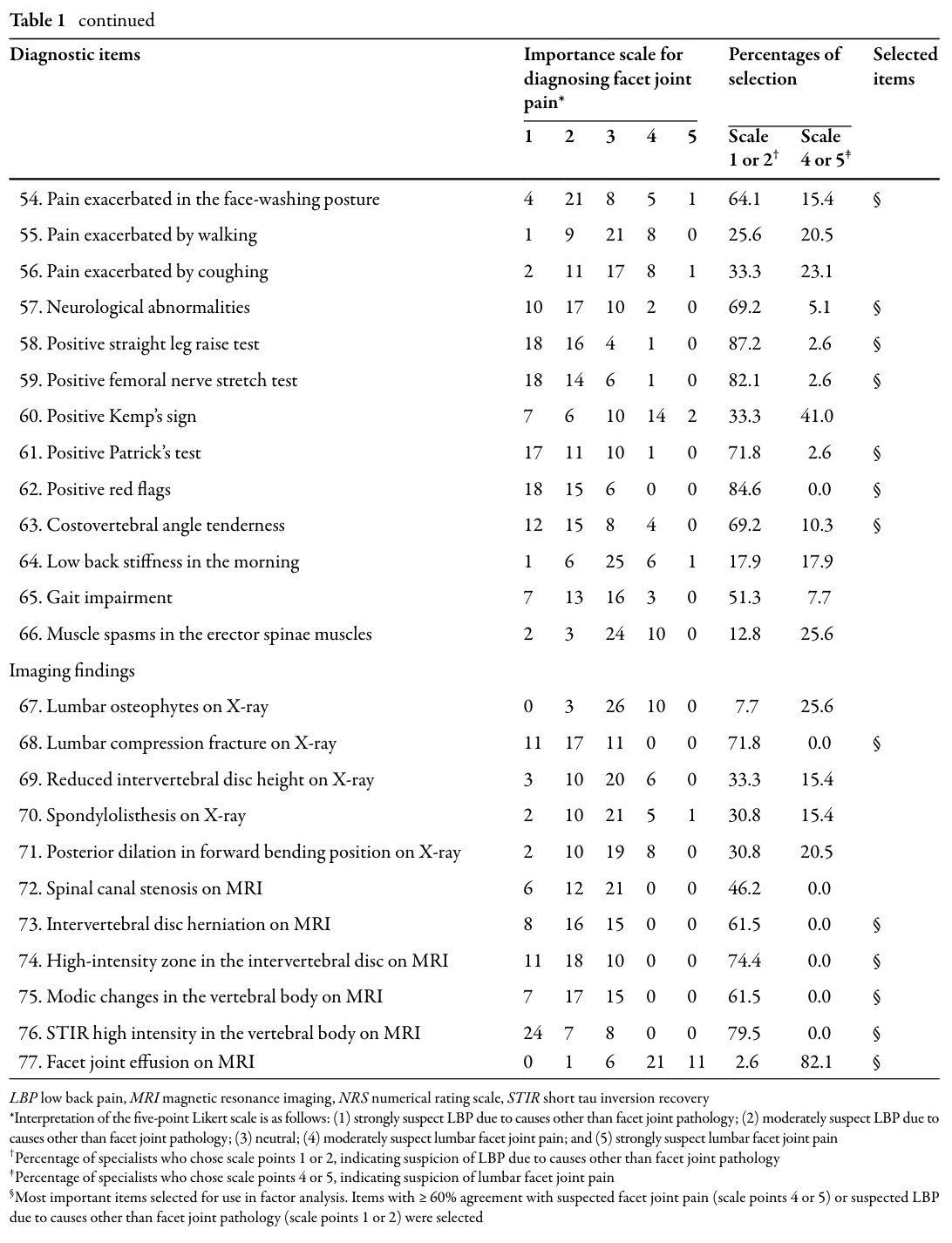
Efter att ha hämtat dessa möjliga diagnostiska indikatorer från litteraturen ombads 39 ortopediska ryggkirurger att bedöma var och en av dem på en 5-gradig Likert-skala som sträckte sig från "starkt misstänker andra orsaker" till "starkt misstänker facettledssmärta". Objekten behölls om ≥60% av kirurgerna bedömde dem som:
- indikation på smärta i fasettled (poäng 4-5), eller
- indikation på alternativ patologi (poäng 1-2).
Denna filtreringsprocess reducerade listan från 77 till 25 artiklar som ansågs vara diagnostiskt meningsfulla i praktiken.
I det andra steget infördes dessa 25 diagnostiska frågor i en faktoranalys. Detta är ett sätt att gruppera de 25 frågorna i underliggande kliniska domäner. Kommittén jämförde 2-, 3-, 4- och 5-faktormodeller och uppnådde 100% enighet om att en 4-faktormodell var mest kliniskt tolkningsbar och förklarade 65% av variansen (tabell 3).
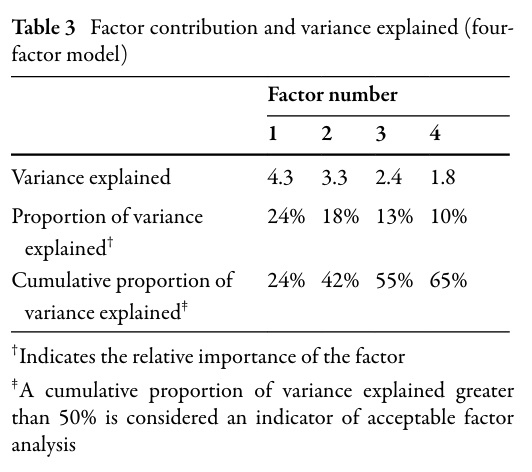
De resulterande faktorerna var:
- Faktor 1: Neurologiska symtom i benet/gropen som tyder på neuropatisk smärta
- Faktor 2: Bilddiagnostiska fynd som tyder på icke-facetterade orsaker
- Faktor 3: Fysiska tecken som tyder på smärta i fasettled
- Faktor 4: Fysiska tecken som tyder på diskogen smärta
Dessa faktorer motsvarar hur kliniker naturligt skiljer konkurrerande etiologier för LBP.
Steg 3 omfattade utvecklingen av diagnoskriterierna med hjälp av Delphi-expertkonsensus. Med hjälp av flera konsensusrundor (tröskelvärde ≥80% enighet) kombinerades punkterna inom varje faktor till enkla, praktiska diagnostiska kriterier (A-D). Slutligen fastställdes en beslutsregel, se nedan.
Resultat
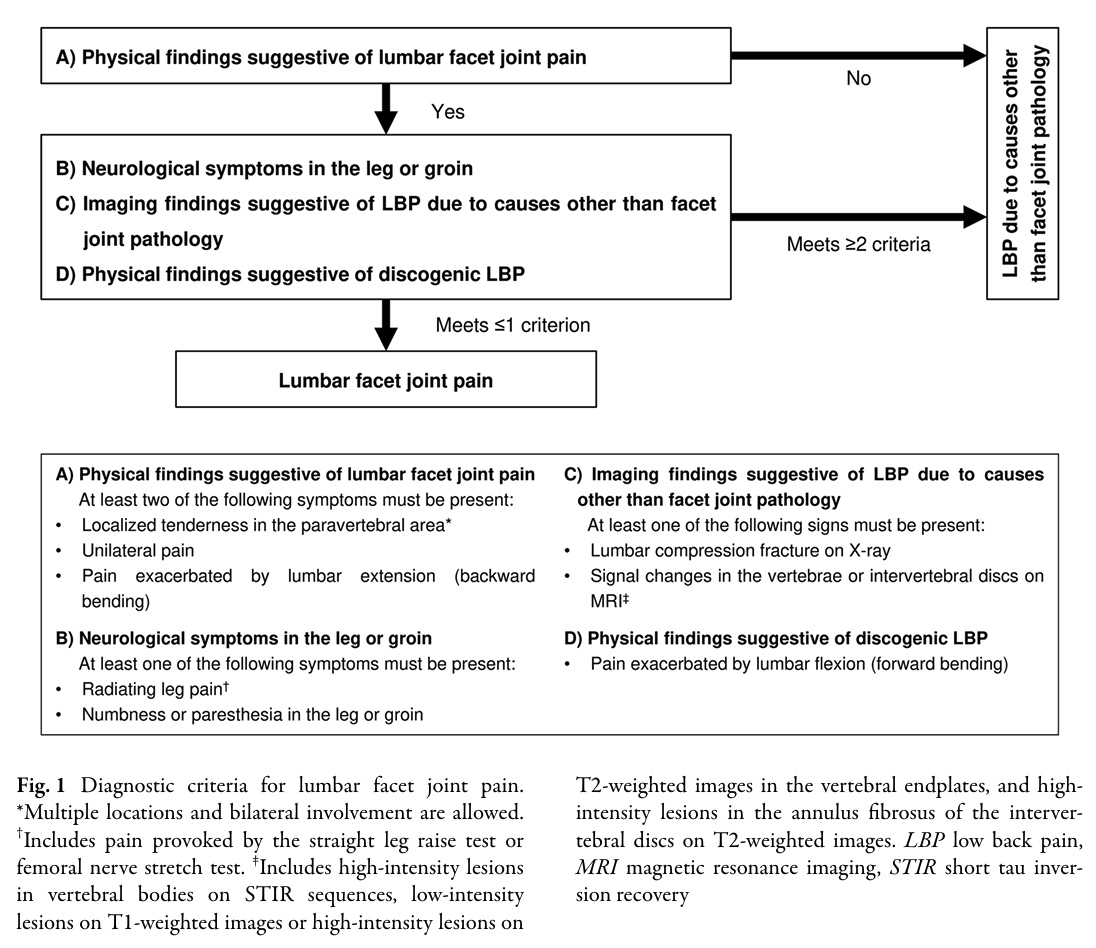
Genom alla Delphi-rundor uppnåddes 100% konsensus för att känna igen ländryggens facettledssmärta med hjälp av följande fyra kriterier.
Facettledssmärta diagnostiseras när kriterium A är positivt OCH inte mer än ett av kriterierna B-D föreligger.
För att diagnostisera ländryggens facettledssmärta måste minst två av följande symtom från Kriterium A måste vara närvarande:
- Lokaliserad ömhet i det paravertebrala området (flera lokalisationer och bilateralt engagemang är tillåtet)
- Unilateral smärta
- Smärta förvärrad av ländryggsextension
Experterna framhöll att när minst två av dessa kriterier föreligger OCH när inte mer än ett av följande kriterier (B-C eller D) är positivt, kan vi diagnostisera ländryggsfasettledssmärta.
Kriterium B: Neurologiska symtom i benet eller ljumsken. Detta kriterium är positivt om minst ett av följande symtom föreligger: Detta kriterium är positivt om minst ett av följande symtom föreligger:
- Utstrålande bensmärta, framkallad av SLR-testet (Straight Leg Raise) eller stretchtestet för femoralisnerven
- Domningar eller parestesier i benet eller ljumsken
Kriterium C: Bilddiagnostiska fynd som tyder på ländryggssmärta av andra orsaker än patologi i fasettlederna. Detta kriterium är positivt när minst ett av följande tecken föreligger:
- Kompressionsfraktur i ländryggen på röntgen
- Signalförändringar i ryggkotor eller mellankotskivor på MRT
Kriterium D: Fysiska fynd som tyder på diskogen LBP
- Smärta som förvärras av ländryggsflexion
Dessa kriterier fångar det centrala kliniska mönster som fysioterapeuter ofta observerar:
- Extensionsprovocerad, lokaliserad, unilateral smärta
- Minimala neurologiska brister
- Avsaknad av starka konkurrerande diskogena eller strukturella patologiska signaler
När mer än ett kriterium B, C eller D förekommer vid sidan av ett positivt kriterium A, har experterna nått konsensus om att ländryggssmärtan beror på andra orsaker än patologi i fasettlederna.
Frågor och funderingar
Författarna noterade att hos äldre vuxna samexisterar ofta flera källor till ländryggssmärta, till exempel:
- Viss irritation i fasettled
- Viss diskdegeneration
- Viss lindrig nervirritation
- Vissa Modic-ändringar
- Vissa artritförändringar
Detta innebär att en rent "ren" klinisk bild sällan existerar. Om forskarna gjorde kriterier som uteslöt alla med någon disk eller neurologiska tecken, då:
- Specificitet (korrekt uteslutande av icke-facettrelaterad smärta) skulle gå upp
- Men känsligheten (korrekt identifiering av fasettsmärta) skulle minska
- Många patienter med genuin fasettsmärta skulle missas, helt enkelt för att de också har diskbråck eller lindriga nervsymtom
I verkliga livet händer detta mycket ofta. Eftersom syftet med denna studie var att utveckla ett praktiskt screeningverktyg för primärvårdspersonal (inklusive allmänläkare, sjukgymnaster och andra specialister utanför ryggradsområdet) för att upptäcka patienter som kan ha facettledssmärta, måste kriterierna vara enkla att använda, inte alltför strikta, men tillräckligt känsliga för att inte missa sann facettledssmärta vid samtidig förekomst av ett annat lindrigt fynd. Expertpanelen är därför enig om att ett litet antal tecken som tyder på en annan smärtkälla är godtagbart, så länge de viktigaste tecknen och symtomen som tyder på problem med fasettlederna finns.
Så de valde regeln:
Facettledssmärta diagnostiseras om kriterium A (facetttecken) föreligger OCH inte mer än ETT av B, C eller D föreligger.
Betydelse:
- Kriterium A = måste-ha: (lokaliserad ömhet, ensidig smärta, smärta framkallad av utvidgning)
- Kriterium B-D = "konkurrerande" tecken: neurologiska tecken, bildtagning som pekar på andra strukturer, flexionsframkallad smärta
Patienten kan ha ett konkurrerande resultat, men inte två eller tre. Detta gör verktyget tillräckligt känsligt för att fånga upp fler patienter med fasettsmärta, praktiskt för blandade presentationer i verkligheten och användbart för att vägleda remissbeslut.
Experterna nådde 100-procentig enighet om denna regel efter två Delphi-rundor. Tänk på det som ett kliniskt sannolikhetssystem: Om någon har kärnfasettklustret (ensidig, lokaliserad, förlängning förvärrad), OCH de inte har för många röda flaggor som pekar mot disk- eller nervinvolvering, då är facettledssmärta fortfarande en rimlig arbetshypotes. Men om de börjar ackumulera flera icke-facettindikatorer, skiftar sannolikheten bort från fasettursprunget.
Prata nördigt med mig
Dessa kriterier hjälper läkare att känna igen smärta i ländryggens fasettled och stöddes av samtliga ortopeder och ryggspecialister. Därför har de ett stort värde för kliniker som inte har tillgång till specialiserad diagnostisk utrustning. Men vi måste vara försiktiga, eftersom dessa diagnostiska kriterier ännu inte har validerats, vilket författarna också påpekar. Detta bör undersökas inom en snar framtid för att till fullo förstå och omsätta dessa resultat i praktiken. Delphi-studien är dock en bra utgångspunkt för att förbättra vår förståelse och för att effektivisera våra diagnostiska processer för ortopediska ryggspecialister.
Övergången från faktoranalys till praktiska kriterier krävde experttolkning. Det är här som den modifierade Delphi-metoden var avgörande: experter förfinade iterativt antalet faktorer, namngivningen av faktorerna och den praktiska beslutsregeln tills 100-procentig konsensus uppnåddes. Delphi-metoderna innehåller till sin natur expertbias, men de förblir standard inom områden där det inte finns några data med guldstandard eller där guldstandarden är alltför invasiv.
Även om studien är banbrytande i sitt försök att operationalisera facettledsdiagnostik för primärvården, har dess konsensusbaserade karaktär inneboende nackdelar. Faktoranalys organiserar klinikers uppfattningar om diagnostiska objekt, men det gör inte bekräftar inte om dessa kluster verkligen förutsäger fasettsmärta hos patienter. Kriterierna är logiska, kliniskt sammanhängande och utformade för att vara genomförbara, men de väntar på extern validering mot guldstandarden: dubbla diagnostiska block. Detta innebär att fysioterapeuter bör tolka kriterierna som lovande men preliminära, lämpliga för att vägleda misstanke och remittering snarare än att ställa definitiva diagnoser.
Budskap att ta med sig hem
Abe et al. skapade enkla diagnostiska kriterier som är utformade för att hjälpa primärvårdskliniker och sjukgymnaster att känna igen när ryggsmärta kan komma från fasettlederna, vilket är en behandlingsbar struktur som ofta missas. Om en patient har 2 fasettliknande tecken (lokaliserad ömhet, ensidig smärta, extensionsprovocerad smärta) och inte alltför många tecken som pekar på nervpåverkan eller diskproblem, är fasettledssmärta sannolikt.
Den största begränsningen är dock att dessa kriterier ännu INTE har validerats mot de diagnostiska block som utgör guldstandarden. Om framtida validering visar på dålig noggrannhet kan hela beslutsregeln behöva revideras. Fram till dess bör kriterierna vägleda klinisk misstankeoch inte för definitiv diagnos.
Referens
FÖRBÄTTRA DIN KUNSKAP OM LÄNDRYGGSSMÄRTA HELT GRATIS
5 absolut avgörande lärdomar som du inte lär dig på universitetet och som kommer att förbättra din vård av patienter med ländryggssmärta omedelbart utan att du behöver betala ett enda öre

