Att känna igen degenerativ cervikal myelopati i fysioterapipraktiken

Inledning
Degenerativ cervikal myelopati, eller cervikal spondylotisk myelopati, är ett kliniskt syndrom där en progressiv förträngning av ryggradskanalen på grund av degenerativa förändringar leder till ryggmärgskompression. På grund av den progressiva karaktären (i atraumatiska fall) kan tidiga symtom vara milda och lätta att missa i klinisk praxis. Om man missar de tidiga tecknen och symtomen på detta tillstånd kan det leda till en fortlöpande försämring över tid, där vissa fall utvecklar allvarliga tecken på ryggmärgskompression som kan innefatta blås- och tarmdysfunktion, förlamning etc.
Fysioterapeuter spelar en viktig roll i den tidiga identifieringen, eftersom vi kommer att möta människor som uppvisar subtila tecken på detta tillstånd. Denna artikel behandlar de aspekter som varje sjukgymnast bör känna till, eftersom tidig upptäckt av degenerativ cervikal myelopati möjliggör adekvat uppföljning och förebyggande av allvarliga och irreversibla neurologiska skador.
Metoder
Denna artikel innehöll en omfattande expertledd, icke-systematisk litteraturgenomgång som utformats för att skapa en pedagogisk och praktisk resurs, särskilt utformad för sjukgymnaster. Det är svårt att upptäcka degenerativ cervikal myelopati i tid, eftersom det inte finns någon metod eller något validerat screeningverktyg att tillgå. Författarnas syfte var därför att sammanfatta och förbättra fysioterapeuters grundläggande kunskaper om differentialdiagnostik och behandling av patienter med degenerativ cervikal myelopati.
Resultat
Författarna fördjupade sig i litteraturen och täckte följande aspekter.
Neuroanatomi och etiopatogenes
Ryggmärgen består av den centralt belägna grå substansen och den vita substansen som omger den. Den främre delen av den vita substansen innehåller den uppåtgående kontralaterala spinothalamiska kanalen, som ansvarar för att föra signaler om smärta, temperatur och fin beröring till hjärnan, och den nedåtgående ipsilaterala främre kortikospinala kanalen, som ansvarar för motorisk funktion.
Vid degenerativ cervikal myelopati är den vanligaste orsaken stenos i halsryggen. Stenosen kan vara medfödd eller förvärvad, där den senare oftast beror på degeneration av mellankotskivan och spondylos. Stenosen leder till minskat lokalt blodflöde, vilket i sin tur resulterar i ischemi i ryggmärgen. Genom den minskade perfusionen demyeliniseras nervfibrerna, axonerna degenereras och i slutändan försämras signalöverföringen.
Symtomen varierar beroende på var kompressionen av ryggmärgen sitter. Smärta kan förekomma i nacke, axlar och armar, och tecken på sensoriska bortfall, motoriska svagheter, nedsatt gångförmåga och/eller blåsdysfunktion kan förekomma. När den främre vita substansen är involverad är det typiskt att övre motorneuronsyndrom uppträder med spasticitet och hyperreflexi. Enligt författarna verkar engagemanget i den grå substansen vara mindre allvarligt och ha en mer gynnsam prognos.
Förutom de övre motorneuronala tecknen kan patienter med degenerativ cervikal myelopati också uppleva problem med de nedre motorneuronen på grund av nervrotskompression i samband med stenos i den centrala kanalen.
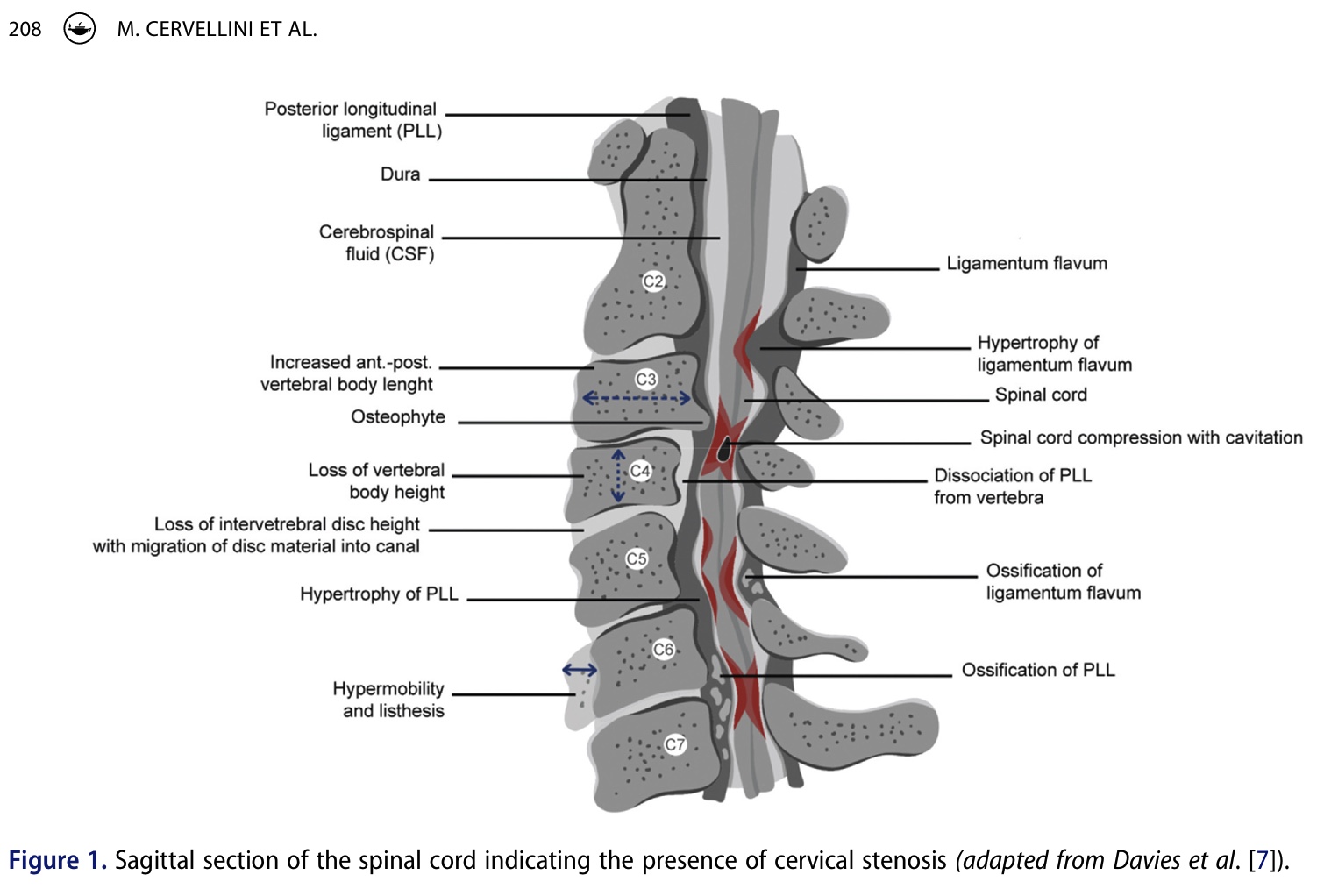
Historik
Vid anamnesupptagningen kan en mängd olika symtom förekomma. I tabellen nedan sammanfattas frekvensen av de symtom som rapporterats av personer med degenerativ cervikal myelopati och de klassificeras efter förekomststadium (i tidiga, mellersta och sena tecken). Idealiskt sett borde vi redan känna igen tidiga tecken och symtom. Att fråga om tecken på domningar i händerna, parestesi i händerna, nedsatt gångförmåga, smärta i nacke och/eller axlar och påverkan på finmotoriken kan bidra till att tidigt upptäcka degenerativ cervikal myelopati. När en patient konfronteras med bilateralt karpaltunnelsyndrom bör du alltid vara medveten om att det kan finnas en underliggande myelopati. Lhermittes tecken, som är "en övergående elektrisk chockkänsla längs ryggraden och i extremiteterna orsakad av nackflexion", kan förekomma, men oftast hos en minoritet av patienterna. När det förekommer är Lhermitte-tecknet mycket specifikt (Sp 97%).

Det är viktigt att fråga patienterna om de upplever dessa symtom, eftersom de möjliga symtomen för patienterna kan verka orelaterade till smärtan i nacke eller axlar. Det är viktigt att göra en noggrann bedömning av varningssignaler.
Klinisk testning
En grundlig undersökning omfattar bedömning av både övre och nedre motorneuron. För det övre motorneuronet är det viktigt att fokusera på hypertoniska reflexer. Du bör undersöka följande reflexer:
- Hoffmanns skylt
- Tromners skylt
- Babinskis tecken
- Rombergs tecken
- djup senhyperreflexi i övre och nedre extremiteterna
- Tecken för inverterad supinator
Tromner-tecknet uppvisade den högsta diagnostiska nyttan. Babinskis tecken är visserligen mycket specifikt, men indikerar en dålig mJOA-score och är en viktig klinisk indikator som motiverar snabb remittering för bilddiagnostik och kirurgisk konsultation. Djup senhyperreflexi är mycket känslig, särskilt i de nedre extremiteterna. Förekomsten av dessa tecken är förknippad med större svårighetsgrad av sjukdomen, så frånvaro betyder inte nödvändigtvis att degenerativ cervikal myelopati saknas. Din patient kan befinna sig i ett tidigt skede av tillståndet, där sådana tecken och symtom inte (alltid) förekommer (ännu). Omvärdering över tid kan vara indicerat.
När det gäller bedömningen av det nedre motorneuronet bör vi utvärdera patientens motoriska funktion. Detta inkluderar bedömning av:
- Motorisk dysfunktion: Tidiga tecken inkluderar progressiv svaghet i intrinsiska handmuskler. Greppstyrka och klumpighet i händerna är tidiga indikatorer. Även om noggrannheten inte har rapporterats kan positiva grepp- och släpptest och fingerflyktstecknet tyda på påverkan på ryggmärgen. Svaghet är typiskt icke-myotom, till skillnad från cervikal radikulopati.
- Förändringar i gången: Minskad kadens, ökad stegbredd, minskad steglängd och längre stegtid observeras. Gångsvårigheter är tidiga manifestationer i 80 % av fallen enligt Nuricks graderingssystem. 30-meters gångtest och tandemgång/hjul-till-tå-gång kan kvantifiera dessa. Romberg-testet är ett annat alternativ, men är mindre känsligt eftersom ett positivt Romberg-test kan orsakas av en rad olika tillstånd. På samma sätt orsakas gångsvårigheter inte uteslutande av degenerativ cervikal myelopati, varför dessa fynd bör integreras med andra kliniska tecken och fynd från patientens anamnes.
Författarna rekommenderar att man gör en bedömning av rörelseomfånget i livmoderhalsen i alla riktningar för att fastställa symtomreproduktion och för att skilja mellan cervikal radikulopati och degenerativ cervikal myelopati.
I de tidiga stadierna av degenerativ cervikal myelopati kan kliniska tester vara negativa och tidiga tecken och symtom kan verka milda eller fluktuera över tid. Det är där ditt kliniska resonemang kan göra skillnad. IFOMPT-ramverket har utvecklat ett beslutsverktyg som hjälper dig att fatta rätt beslut beroende på sjukdomens stadium och svårighetsgrad.
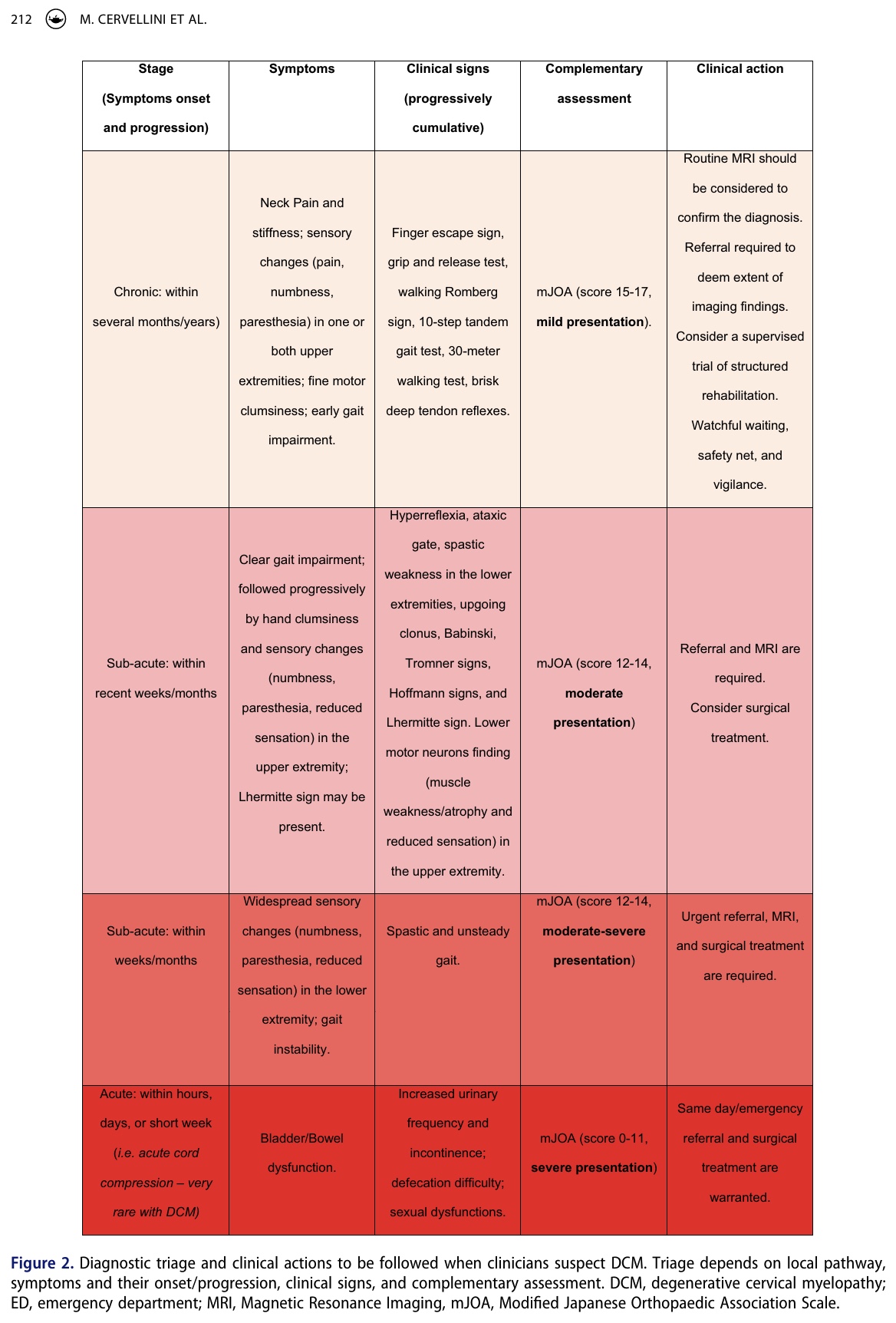
Utfallsmått och kompletterande bedömning
Funktionsnedsättningar och deras svårighetsgrad kan utvärderas med hjälp av det modifierade poängsystemet från Japanese Orthopedic Association (mJOA) eller Nurick-klassificeringen. Medan mJOA fokuserar på funktionella förmågor, inklusive motorisk funktion i övre och nedre extremiteterna, känsel och sfinkterfunktion, utvärderar Nuricks graderingssystem funktionell status, inklusive gångsvårigheter. Poäng på 12 eller lägre på mJOAS är relaterade till sämre neurologisk återhämtning jämfört med personer med poäng över 12.
Bildbehandling
När kliniska tecken pekar på en möjlig förekomst är en T2-viktad MRT-undersökning av guldstandard nödvändig för att känna igen degenerativ cervikal myelopati. Detta visar på hög specificitet och sensitivitet när det finns en korrelation mellan de kliniska fynden och bildresultaten. Bilddiagnostiska fynd i avsaknad av kliniska symtom är inte en giltig diagnos av degenerativ cervikal myelopati, eftersom det finns en hög prevalens av asymtomatisk ryggmärgskompression.
MRT är den guldstandard. Författarna rekommenderar att man remitterar till MRT, även om elektromyografi tyder på bilateralt karpaltunnelsyndrom.
Datortomografi kan vara till hjälp vid planering av operation och beslutsfattande, eller kan användas om magnetkameraundersökning är kontraindicerad. Slätröntgen är inte diagnostisk, men röntgenbilder med flexion-extension kan tas om det finns en spondylolisthesis med misstänkt instabilitet.
Tolkning av fynd och fysioterapeutisk behandling
Som fysioterapeuter spelar vi en avgörande roll när det gäller att känna igen degenerativ cervikal myelopati. Det kan dock vara svårt att skilja mellan andra tillstånd eftersom tillståndet kan maskeras som cervikal radikulopati eller bilateralt karpaltunnelsyndrom. Den oförutsägbara och varierande utvecklingen av symtom på degenerativ cervikal myelopati innebär att fysioterapeuter alltid bör fråga om patientens hela tidigare sjukdomshistoria. Vi måste vara skickliga på att känna igen subtila ledtrådar under den subjektiva anamnesupptagningen som kan peka mot hypotesen om degenerativ cervikal myelopati. Denna hypotes bör sedan bekräftas med en riktad fysisk undersökning. Kliniska åtgärder (säkerhetsnät, vaksam väntan, remiss, brådskande remisser) kan underlättas med hjälp av det kliniska beslutsverktyg som presenteras ovan (figur 2).
Utbildning och säkerhetsnätverk
Fysioterapeuter är ansvariga för att utbilda patienter om den potentiella utvecklingen av degenerativ cervikal myelopati, eftersom vi ofta är de första i kön som konfronteras med drabbade patienter. Detta inkluderar att förklara sjukdomens natur och vilka symtom man ska vara uppmärksam på.
- Skyddsnät: I samband med degenerativ cervikal myelopati avser säkerhetsnät de proaktiva åtgärder som vidtas av vårdpersonal för att utbilda patienter och minimera risken för att deras tillstånd förvärras eller att de drabbas av ytterligare skador. I grund och botten ger skyddsnät patienterna kunskapen att hantera sitt tillstånd på ett ansvarsfullt sätt, undvika potentiella skador och veta när de ska söka läkarvård i tid. Viktiga aspekter inkluderar:
- Att utbilda patienter genom att informera dem om det potentiella förloppet och vilka symtom de ska vara uppmärksamma på
- Undvika skadliga aktiviteter: Ett viktigt råd, enligt författarna, är att starkt rekommendera patienter att undvika whiplashskador och manipulation av halsryggen, eftersom dessa potentiellt kan förvärra ryggmärgskompressionen och leda till ytterligare neurologiska funktionsnedsättningar. Det är ganska lätt att undvika det senare, men whiplashhändelser är oförutsägbara. En patient som drabbats av en whiplashskada borde ha fått information om hur man övervakar relaterade symtom och när man ska vidta åtgärder.
- Att känna igen röda flaggor genom att se till att patienterna är medvetna om "varningssymtom" som kräver akut läkarvård, t.ex. spastisk parapares eller dysfunktion i tarm/blåsa.
Patienterna tycker ofta att det är bra att få information om diagnos, behandling, rehabilitering, kvarstående funktionsnedsättning och livsstilsförändringar. Att använda patienternas MR-undersökningar som ett pedagogiskt verktyg kan förbättra förståelsen för patofysiologin, främja behovet av behandling och ge en känsla av bekräftelse. Var medveten om att degenerativ cervikal myelopati är ett problem som främst hanteras av kirurger, så fysioterapeuter måste samarbeta med andra vårdgivare. Med tanke på tillståndets komplexitet och den stora risken för feldiagnostisering bör öppen kommunikation, snabb tillgång och ett gemensamt språk uppmuntras.
Förvaltning
Medan lindriga fall kan hanteras konservativt, under överinseende av behandlande läkare och sjukgymnast, rekommenderas operation för måttliga till svåra fall av degenerativ cervikal myelopati. När detta tillstånd behandlas konservativt ligger fokus på att undvika att tillståndet förvärras, men många personer som först behandlas konservativt kommer så småningom att behöva kirurgisk vård. Det rapporteras att 23%-54% av patienterna kommer att behöva opereras inom en uppföljningsperiod på mellan 29 och 74 månader. Mot bakgrund av detta bör fysioterapeuter försöka undvika progression och övervaka tecken och symtom över tid, för att i slutändan fördröja behovet av operation. Operation kan dock bli nödvändig så småningom, eftersom konservativ behandling vanligtvis inte leder till några långvariga effekter.
Frågor och funderingar
Att läsa denna översikt om degenerativ cervikal myelopati har verkligen fått mig att tänka... Det belyser hur ofta vi kanske ser dessa patienter på våra muskuloskeletala kliniker utan att ens inse det, och misstar deras symtom för vanligare saker som radikulopati eller bara åldersrelaterade förändringar.
Med tanke på de enorma diagnostiska fördröjningar som denna artikel talar om, i genomsnitt över två år, kan jag inte låta bli att undra: skulle vi som fysioterapeuter kunna vara bättre utrustade i frontlinjen? Finns det något sätt att utveckla ett riktigt praktiskt, validerat screeningverktyg specifikt för oss inom muskuloskeletal vård? Hur skulle det ens se ut? Vilka väsentliga kriterier skulle det behöva innehålla för att vara effektivt utan att vara alltför komplext? Jiang et al. år 2023 utförde en metaanalys av värdet av kliniska tecken och tester för att känna igen degenerativ cervikal myelopati, vilket vi sammanfattar i följande video.
I översikten betonas hur viktigt det är att arbeta med annan vårdpersonal. Men ärligt talat, vilka är de mest effektiva sätten för oss att samarbeta med neurologer, kirurger och andra inblandade? Hur kan vi säkerställa smidig kommunikation och remittering i rätt tid? Det känns som om det ibland finns brister i kommunikationen, och den här artikeln visar att vi måste överbrygga dessa brister för våra patienters skull.
När det gäller att hantera de mildare fallen konservativt letar jag alltid efter tydligare vägledning. I artikeln nämns motion, men inga specifika typer, intensiteter, frekvenser eller varaktigheter som faktiskt har visat sig fungera.
Sammantaget är detta dokument en bra påminnelse om komplexiteten i degenerativ cervikal myelopati och vår viktiga roll när det gäller att identifiera och hjälpa till att hantera den, men det väcker också många praktiska frågor om hur vi kan göra det ännu bättre i vår dagliga praxis.
Prata nördigt med mig
Denna artikel är en narrativ granskningvilket innebär att författarna har valt ut och sammanfattat befintlig litteratur för att ge en bred översikt över degenerativ cervikal myelopati. Till skillnad från en systematisk översikt eller metaanalys finns det ingen på förhand specificerad metod för litteratursökning, urval av studier eller kritisk granskning av enskilda studier. Detta innebär att den information som presenteras återspeglar författarnas tolkning av tillgängliga bevis.
Även om det är bekvämt att sammanfatta en stor mängd kunskap, innebär det en risk för urvalsbias (författare kan omedvetet gynna studier som ligger i linje med deras perspektiv) och en brist på transparens i hur bevisen viktades.
När man diskuterar noggrannheten noggrannheten hos kliniska teckenger granskningen värden för sensitivitet (Sn) och specificitet (Sp), tillsammans med positiva sannolikhetskvoter (+LR) och negativa sannolikhetskvoter (-LR). Låt oss reda ut vad dessa innebär:
- Känslighet (Sn): Andelen personer med tillståndet som testar positivt. En hög sensitivitet innebär att testet är bra på att utesluta tillståndet när resultatet är negativt (SNOUT - Sensitivity Negative, Out). Till exempel har Tromner-tecknet en hög känslighet (93-94%), vilket tyder på att om det är negativt är det mindre troligt med degenerativ cervikal myelopati.
- Specificitet (Sp): Andelen personer utan tillståndet som testar negativt. En hög specificitet innebär att testet är bra på att utesluta tillståndet när resultatet är positivt (SPIN - Specificity Positive, In). Lhermitte-tecknet har en hög specificitet (97%), vilket innebär att om det är positivt är degenerativ cervikal myelopati mycket sannolikt.
- Positiv sannolikhetskvot (+LR): Hur många gånger mer sannolikt är det att en person med tillståndet kommer att ha ett positivt testresultat jämfört med en person utan tillståndet. En +LR > 10 anses vara starka bevis för att utesluta en diagnos, medan en +LR mellan 5-10 är måttlig och 2-5 är svag.
- Negativ sannolikhetskvot (-LR): Hur många gånger mer sannolikt är det att en person med tillståndet kommer att ha ett negativt testresultat jämfört med en person utan tillståndet. En -LR < 0,1 anses vara stark evidens för att utesluta en diagnos, medan en -LR mellan 0,1-0,2 är måttlig och 0,2-0,5 är svag.
Titta på de tillhandahållna värdena:
- Tromners tecken (Sn 93-94 %; Sp 79-100 %; +LR 4,41; -LR 0,065-0,071): Hög sensitivitet och måttlig till hög specificitet. Den låga -LR (starka bevis för att utesluta) tyder på att det är ett bra screeningtest, medan den måttliga +LR tyder på att det är till hjälp för att utesluta, men inte definitivt.
- Babinskis tecken (Sn 7-36 %; Sp 93-100 %; +LR 4,50; -LR 0,064-0,093): Låg sensitivitet men mycket hög specificitet. Detta innebär att det inte är bra på att upptäcka alla fall (många personer med degenerativ cervikal myelopati kan ha ett negativt Babinski), men om det är positivt tyder det starkt på degenerativ cervikal myelopati. Den låga -LR är fortfarande användbar för att utesluta när den är negativ, men den låga känsligheten innebär att ett negativt resultat inte utesluter det tillräckligt starkt på egen hand.
- Hoffmanns tecken (Sn 31-89 %; Sp 50-100 %; +LR 1,15-10,50; -LR 0,011-0,095): Detta tecken uppvisar ett brett spektrum i både sensitivitet och specificitet i olika studier, vilket tyder på mindre konsekvens i dess diagnostiska användbarhet jämfört med Tromner- och Babinski-tecken. Värdena +LR och -LR är mindre extrema, vilket tyder på att det ger svagare bevis för att både utesluta och avfärda degenerativ cervikal myelopati.
Även om den här översikten ger en värdefull överblick för fysioterapeuter är det viktigt att beakta dess potentiella begränsningar:
- Icke-systematisk karaktär: Eftersom det är en icke-systematisk granskning är författarnas sökstrategi och urval av litteratur inte uttryckligen definierad. Detta kan leda till partiskhet i den information som presenteras, eftersom vissa studier eller perspektiv kan gynnas oavsiktligt eller avsiktligt. Avsaknaden av en kritisk bedömning av enskilda studiers kvalitet innebär också att styrkan i bevisen för varje punkt inte utvärderas konsekvent.
- Förlitan på befintlig litteratur: Granskningen är en sammanfattning av befintlig forskning. Om den underliggande litteraturen har luckor, felaktigheter eller begränsningar (t.ex. små urval, metodologiska brister, avsaknad av olika populationer) kommer dessa att återspeglas i översikten.
- Generaliserbarhet: Resultaten och rekommendationerna baseras på en litteraturgenomgång, som kanske inte är helt överförbar till varje enskild patient eller klinisk miljö. Faktorer som patientens komorbiditet, kulturella sammanhang och tillgång till resurser kan påverka informationens tillämplighet. Ingen information om specifika populationer (åldrar, kliniska miljöer etc.) har tillhandahållits, vilket är en begränsning.
- Brist på specifika interventionsprotokoll: Medan granskningen diskuterar fysioterapihantering i allmänna termer, ger den inte detaljerade, evidensbaserade protokoll för specifika interventioner. Fysioterapeuter som letar efter steg-för-steg-guider om träningsprogram eller manuella terapitekniker för degenerativ cervikal myelopati kan behöva konsultera ytterligare resurser.
Budskap att ta med sig hem
Degenerativ cervikal myelopati är ett allvarligt tillstånd som orsakas av progressiv kompression av ryggmärgen i nacken. Det kan ofta misstas för mer vanliga muskuloskeletala problem, vilket leder till betydande förseningar i diagnosen. Dessa förseningar kan få allvarliga och oåterkalleliga neurologiska konsekvenser.
Fysioterapeuter spelar en avgörande roll när det gäller att tidigt känna igen degenerativ cervikal myelopati. Genom att ha en god förståelse för den kliniska bilden, de viktigaste tecknen och de diagnostiska verktygens begränsningar kan fysioterapeuter identifiera potentiella fall och se till att de remitteras i tid för definitiv diagnos och behandling.
Även om konservativ behandling kan övervägas i lindriga fall, är kirurgi ofta nödvändig vid måttlig till svår degenerativ cervikal myelopati för att förhindra ytterligare neurologisk försämring och potentiellt förbättra funktionen. Tvärvetenskapligt samarbete är avgörande för optimal patientvård.
En potentiell hotande begränsning av slutsatserna och giltigheten av resultaten i denna granskning är dess icke-systematiska karaktär. Utan en transparent och rigorös metod för sökning, urval och utvärdering av litteraturen finns det en risk för partiskhet i den information som presenteras, vilket kan påverka förståelsen och hanteringsrekommendationerna för degenerativ cervikal myelopati.
Referens
21 AV DE MEST ANVÄNDBARA ORTOPEDISKA TESTERNA I KLINISK PRAXIS
Vi har sammanställt en 100% gratis e-bok som innehåller 21 av de absolut mest användbara ortopediska testerna per kroppsregion som garanterat hjälper dig att ställa en korrekt diagnos idag!

