HSR för lateral armbågstendinopati

Inledning
Det finns olika behandlingar för tendinopati i den laterala armbågen, även kallad lateral epikondylalgi. Det är svårt för läkaren att informera människor om den bästa tillgängliga behandlingen, både ur ett smärt- och funktionsförbättringsperspektiv och ur ett strukturellt integritetsperspektiv, eftersom det råder osäkerhet om de överlägsna behandlingskombinationerna. Bland de vanligaste behandlingsalternativen inom fysioterapin är träning med tungt långsamt motstånd (HSR) och torrnålning av senor. Dessa alternativ kompletteras ofta med kortikosteroidinjektioner.
Medan studier på isolerad progressiv motståndsträning, såsom HSR, har visat överlägsna kort- och långsiktiga effekter vid patellar- och akillestendinopati, var resultaten för lateral armbågstendinopati motstridiga. På samma sätt är det fortfarande okänt om en kortikosteroidinjektion eller torr nålning i kombination med ett HSR-program är överlägset enbart ett HSR-program för lateral armbågstendinopati. Därför sattes den aktuella studien upp.
Metoder
Denna studie behandlar en kritisk fråga i behandlingen av lateral armbågstendinopati: om tillägg av kortikosteroidinjektioner (CSI) eller sennålning (TN) till ett träningsprogram med tungt långsamt motstånd (HSR) ger överlägsna resultat jämfört med enbart HSR.
En 3-armad randomiserad, dubbelblind, placebokontrollerad studie genomfördes i Danmark för att undersöka effekterna av tung långsam motståndsträning (HSR) i kombination med antingen en kortikosteroidinjektion (CSI), torr nålning av senor (TN) eller placebonålning (PN) för kronisk unilateral lateral armbågstendinopati.
I studien ingick vuxna i åldern 18-70 år som hade haft symtom på tendinopati i laterala armbågen i minst tre månader. Viktiga diagnostiska kriterier inkluderade kliniska symtom på smärta i laterala armbågen och/eller smärta i underarmen och ömhet vid palpation av laterala humerusepikondylen. Dessa kliniska symtom måste reproduceras i minst två av tre specifika tester:
- Test av Cozen
- Maudsley-testet
- test för supination av underarm
Dessutom fylldes DASH-poängen (Disabilities of the Arm, Shoulder and Hand) i vid baslinjen. Kravet för att inkluderas var en DASH-poäng större än 30 poäng. Utöver de kliniska kraven krävdes ultraljudsbevis på ökad sentjocklek, hypoekoiska signaler eller patologisk power-doppler-aktivitet inom det gemensamma extensorsenursprunget för att någon skulle vara berättigad till inkludering.
Patienter med tidigare frakturer, artros, bilaterala symtom, systemisk artrit, diabetes eller de som hade fått en CSI eller dry needling inom de senaste tre månaderna uteslöts.
Det primära effektmåttet var DASH-poängen, som bedömer funktion och symtom i övre extremiteterna, efter 52 veckor (1 år). Detta frågeformulär innehåller 30 frågor om funktion och symtom under den senaste veckan, graderade från 1 till 5. Totalpoängen varierar från 0 (ingen funktionsnedsättning) till 100 (svår funktionsnedsättning).
- En DASH-poäng under 15 poäng innebär att det inte finns något problem, medan 16-40 poäng innebär att det finns ett problem, men att personen fortfarande kan arbeta. Poäng över 40 poäng innebär en oförmåga att arbeta och betydande funktionella svårigheter. Det har föreslagits att en DASH-poäng under 30 poäng innebär att patienterna inte längre anser att deras besvär i övre extremiteten är ett problem. En poäng mellan 10-29 poäng är ett riktmärke för återgång till arbete, där patienterna är medvetna om begränsningar men inte ser dem som problematiska. Den minimala kliniskt viktiga skillnaden för DASH-poängen är 12 poäng.
Sekundära utfallsmått inkluderade den förkortade QuickDASH-poängen, smärtintensitet mätt med en 11-gradig numerisk skattningsskala (NRS), smärtfri greppstyrka (mätt med en digital handdynamometer) och hypervaskularisering (bedömd med power Doppler-ultraljud). Dessa mättes vid baseline, 12, 26 och 52 veckor.
Interventioner
Alla inkluderade deltagare fick en "injektion", som följdes av ett 12-veckors HSR-protokoll.
Eftersom det fanns 3 grupper användes tre olika "injektioner"
- Injektion av kortikosteroider (CSI): 1 ml Depo-Medrol (40 mg/ml) och 1 ml lidokain (10 mg/ml) injiceras under den påverkade senan, styrt av ultraljud.
- Nålning av sena (TN): Nålen fördes in genom den drabbade senan på 2-3 ställen, kombinerat med en injektion av 1 ml 0,9% isotonisk saltlösning, vägledd av ultraljud.
- Placebo-nålning (PN): 1 ml 0,9 % isotonisk saltlösning injiceras strax under huden, utan kontakt med senan, vägledd av ultraljud.
Viktigt att notera: För alla injektioner var sprutan täckt och ultraljudsskärmen var dold för deltagaren för att upprätthålla blindning.
Sedan påbörjade varje deltagare träningsprogrammet Heavy Slow Resistance (HSR) efter att ha fått sin injektion, med en obligatorisk viloperiod på två dagar efter injektionen. Programmet utfördes hemma tre gånger i veckan, med minst en dags vila mellan passen.
Övningar: Programmet bestod av tre olika övningar inriktade på extension, flexion och supination/pronation av handen, anpassade efter principer som används för patellar- och akillestendinopati. Träningsbelastningen ökades gradvis med hjälp av elastiska band med varierande motstånd:
- Vecka 1: 3 set med maximalt 15 repetitioner (RM) för varje övning.
- Vecka 2-3: 3 uppsättningar av 12 RM.
- Vecka 4-5: 3 uppsättningar av 10 RM.
- Vecka 6-8: 3 uppsättningar av 8 RM.
- Efter vecka 8: 3 uppsättningar av 6 RM.
Alla övningar utfördes långsamt, med tre till fyra sekunder i varje riktning (koncentriska och excentriska faser). Två minuters vila mellan varje set.
Patienterna instruerades att smärta upp till 5 av 10 på NRS var acceptabel under och efter HSR, om den avtog kort efter träningen eller om belastningen justerades. De uppmanades också att undvika andra aktiviteter eller övningar som ökade smärtan över denna nivå. En träningsdagbok användes för att spåra progressionen. Ett kontrollbesök hos en sjukgymnast vid vecka 4 säkerställde korrekt utförande och progression av övningarna.
Resultat
Totalt analyserades 58 deltagare, med 21 deltagare i CSI-gruppen, 17 i gruppen med torrnålar och 20 i gruppen med placebonålar. Vid baslinjen var grupperna enligt författarna likvärdiga med avseende på demografi, symtomduration, aktivitetsnivåer samt primära och sekundära resultatmått.
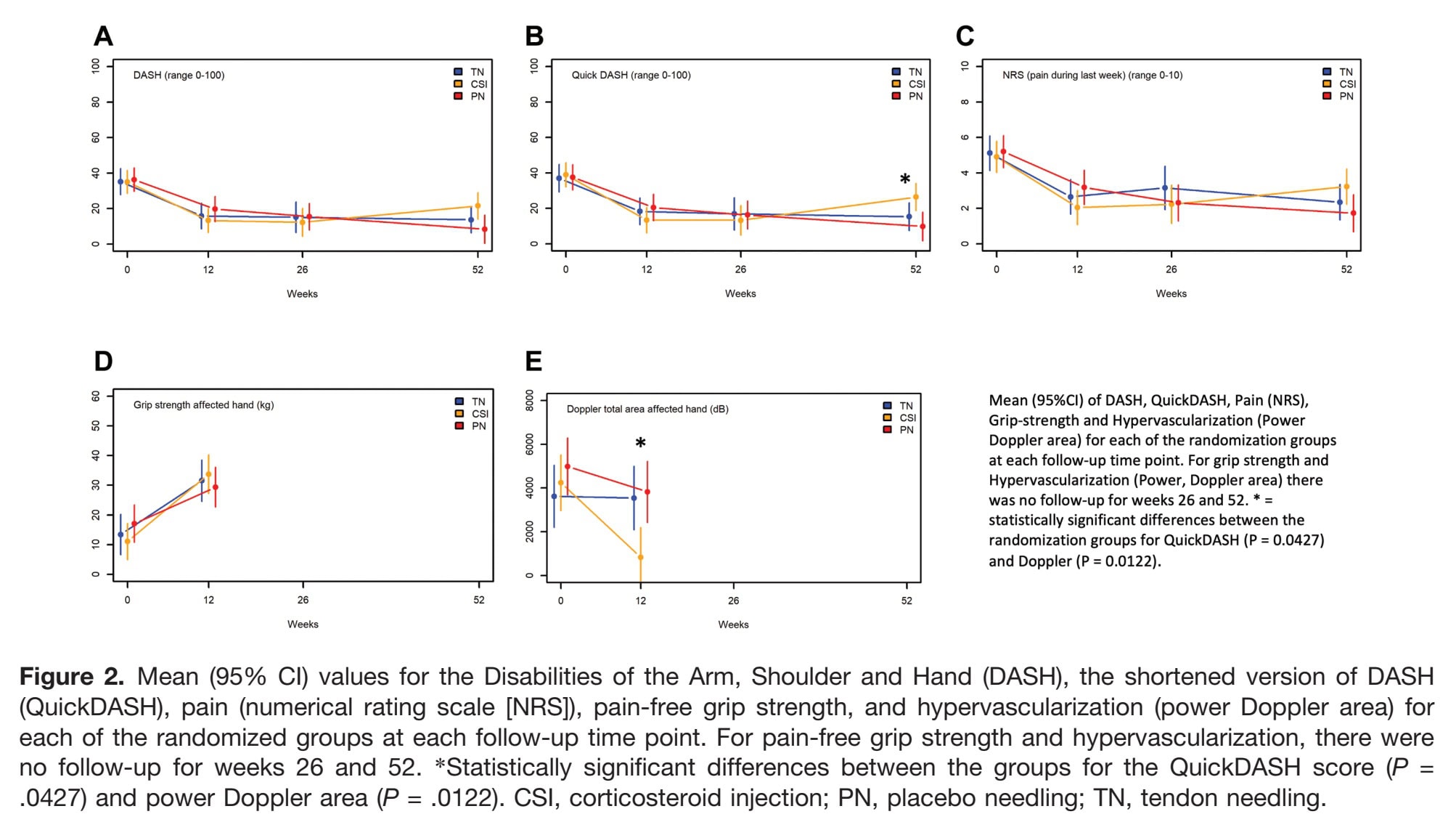
Jämförelser inom grupperna visade att alla grupper förbättrades med avseende på alla patientrapporterade resultat (DASH, QuickDASH, NRS) efter 12, 26 och 52 veckor. Smärtfri greppstyrka förbättrades från baslinjen till 12 veckor för alla grupper, och hypervaskulariseringen minskade markant i CSI-gruppen men inte i PN- och TN-grupperna.
Effekterna mellan grupperna visade inga signifikanta övergripande skillnader i DASH-förbättringar vid 12 eller 26 veckor. Vid 52 veckor nådde den övergripande jämförelsen fortfarande inte statistisk signifikans (p = 0,0581), men parvisa analyser (tabell 2) visade att CSI-gruppen hade signifikant högre (sämre) DASH-poäng jämfört med PN-gruppen (p = 0,0176).
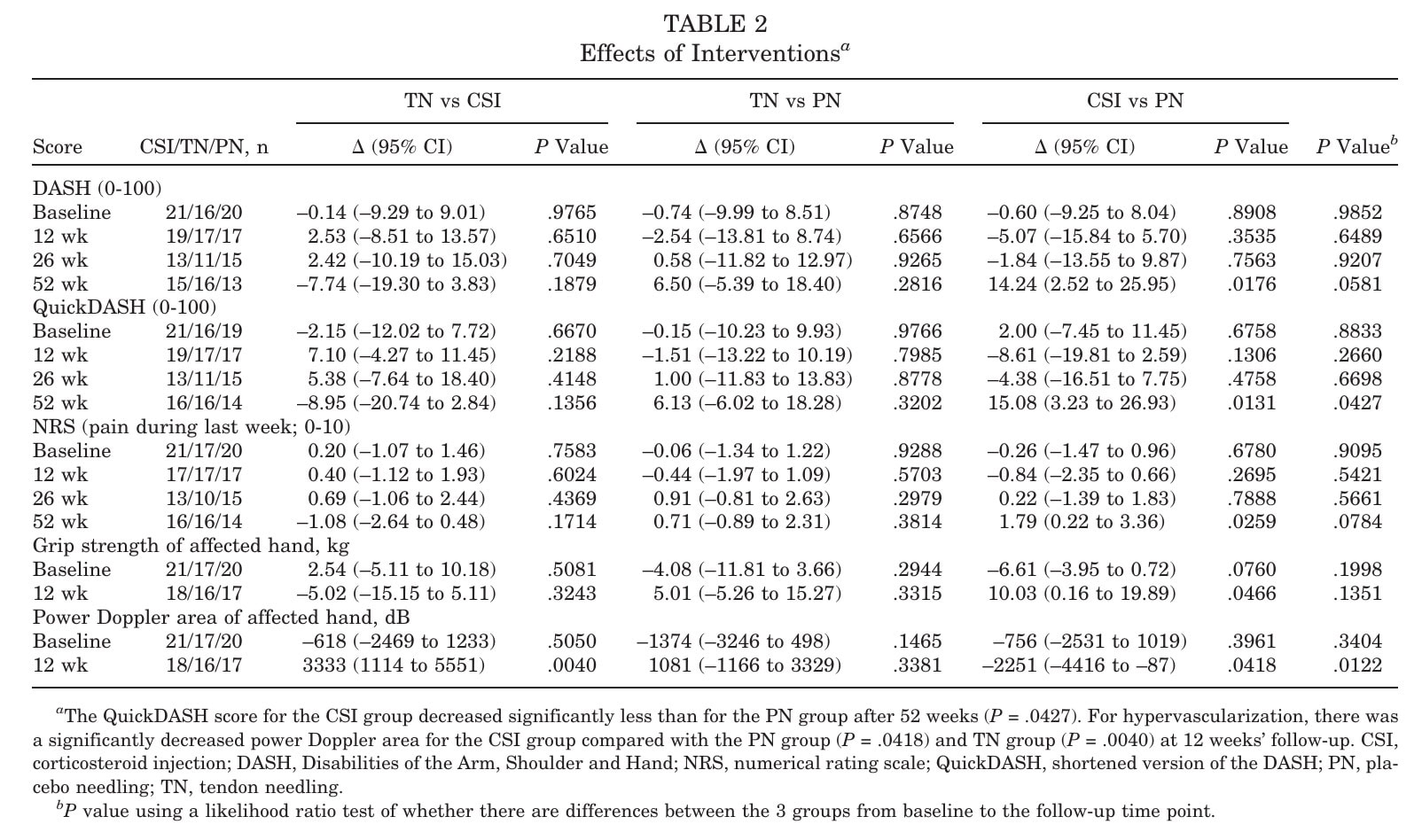
Sekundära utfall
QuickDASH vid 52 veckor uppvisade samma mönster som DASH, med signifikant sämre resultat i CSI-gruppen jämfört med PN (p = 0,0427).
För smärta (NRS) observerades inga skillnader mellan grupperna vid 12 eller 26 veckor. Efter 52 veckor rapporterade CSI-gruppen mer smärta än PN-gruppen (parvis p = 0,0259), även om det övergripande testet för alla tre grupperna inte var signifikant. Detta tyder på att den långsiktiga effekten av CSI kan vara skadlig jämfört med HSR plus placebo.
Kortsiktiga fördelar observerades i CSI-gruppen efter 12 veckor, med signifikant högre greppstyrka jämfört med PN (p = 0,0466), tillsammans med en kraftig minskning av hypervaskularisering. Dessa förändringar i struktur och styrka ledde dock inte till några bestående kliniska fördelar.
Författarna analyserade också ytan under kurvan (AUC) för DASH vid alla tidpunkter (baslinje, 12, 26, 52 veckor) och fann inga övergripande skillnader mellan grupperna. Detta förklarar varför de betonar den allmänna likheten mellan grupperna, trots de parvisa effekterna efter 52 veckor. Det är viktigt att den försämring som sågs i CSI-gruppen inte bara var statistiskt signifikant utan också kliniskt meningsfull (≥MCID-tröskelvärden).
Sammanfattningsvis förbättrades alla deltagare med HSR för lateral armbågstendinopati oavsett tilläggsbehandling. CSI var dock förknippat med sämre självrapporterad funktion och smärta på lång sikt.
Frågor och funderingar
Bör vi nu förskriva HSR för lateral armbågstendinopati till alla patienter? Denna studie ger starkt stöd för HSR som en förstahandsstrategi: den gav konsekventa, kliniskt meningsfulla förbättringar av alla utfall. Ändå kan patienter med akut smärta fortfarande begära en "snabb lösning". Även om kortikosteroidinjektioner kan minska hypervaskularisering och ge kortsiktiga förändringar, visade denna studie att CSI försämrade smärta och funktion efter 52 veckor. Patienter bör informeras om denna risk när de överväger CSI.
Alla deltagare förbättrades inom grupperna, vilket förstärker värdet av HSR för lateral armbågstendinopati. Ändå gjorde studien inte korrigerat för multipla jämförelseren begränsning som erkänns av författarna. Detta innebär att vissa statistiskt "positiva" parvisa resultat (t.ex. greppstyrka efter 12 veckor) bör tolkas med försiktighet.
En annan punkt är hypervaskularisering: endast CSI-gruppen uppvisade en tydlig minskning, men detta återspeglades inte i de funktionella resultaten. Detta belyser en bredare fråga - strukturella bildförändringar överensstämmer inte nödvändigtvis med patientrapporterade resultat, och funktionalitet kan vara viktigare än patologisk upplösning.
Följsamheten till HSR-programmet var utmärkt: deltagarna fullföljde 83% av sessionerna (269/324 i genomsnitt). Detta är anmärkningsvärt för ett program med tung belastning, vilket tyder på att sjukgymnasternas noggranna instruktioner och övervakning var avgörande. Däremot visade en genomförbarhetsstudie av Sveinall et al. (2024 ) rapporterade endast 32% följsamhet i oövervakad HSR, på grund av smärtförsämring. Detta understryker att HSR kan fungera bra, men bara om patienterna får stöd och utbildning.
Prata nördigt med mig
Randomiseringen stratifierades efter kön och DASH-poäng vid baslinjen. Deltagarna, statistikerna, forskningsassistenterna och sjukgymnasterna var blindade; endast försöksläkarna kände till allokeringarna. Blindningen var dock inte perfekt: 52% av CSI- och 58% av PN-deltagarna gissade rätt, vilket var mer än de 33% som förväntades av slumpen. Detta kan ha påverkat de patientrapporterade resultaten.
Även om grupperna rapporterades som lika vid baslinjen var användningen av smärtstillande läkemedel ojämn. Till exempel var morfinanvändningen 23,8 procent i CSI-gruppen men bara 5 procent i PN-gruppen. Användningen av NSAID och paracetamol var också högre i CSI. Denna obalans hotar den interna validiteten: Att ta morfin kan förändra hur deltagarna uppfattar eller rapporterar smärta, vilket kan maskera eller förstärka interventionseffekterna. Även om randomisering syftar till att balansera sådana faktorer kan slumpmässiga obalanser i små studier förvirra resultaten.
Jag noterade vissa uppenbara motsägelser mellan övergripande och parvisa jämförelser. För att förtydliga:
- Övergripande tester (som ANOVA eller blandade modeller för alla grupper) frågar om alla tre grupperna skiljer sig åt tillsammans. Här hittades inga övergripande skillnader vid 52 veckor för DASH, QuickDASH eller NRS.
- Parvisa tester tittar på specifika kontraster (CSI vs PN, CSI vs TN, TN vs PN). Dessa visade på signifikanta skillnader, t.ex. CSI vs PN vid 52 veckor.
- Denna diskrepans uppstår eftersom övergripande tester har mindre kraft att upptäcka isolerade gruppskillnader, och eftersom flera parvisa tester ökar risken för typ I-fel. Författarna justerade inte för multipla jämförelser, vilket ytterligare komplicerar tolkningen.
Rapporteringsproblemet är att texten ibland betonar "inga skillnader" medan tabellerna visar signifikanta parvisa p-värden (t.ex. CSI vs PN-greppstyrka vid 12 veckor, p = 0,0466). Utan att klargöra om justeringar gjordes kan detta vara vilseledande. Enligt CONSORT ska alla signifikanta resultat rapporteras öppet. Författarna erkände risken för uppblåsta typ I-fel men lämnade det till läsaren att justera - inte idealisk praxis.
Slutligen ifrågasatte författarna själva om DASH är tillräckligt känsligt för detta tillstånd. De noterade att Patient-Rated Tennis Elbow Evaluation skulle ha varit ett mer specifikt verktyg, men att det saknades en validerad dansk version. Denna begränsning kan ha försvårat deras förmåga att upptäcka subtila men verkliga skillnader mellan grupperna.
Budskap att ta med sig hem
För personer med lateral armbågstendinopati verkar ett hemmabaserat träningsprogram med tung och långsam motståndskraft (Heavy Slow Resistance, HSR) med enkla övningar med elastiska band vara effektivt för att förbättra symtom och funktion på både kort och lång sikt. Att lägga till kortikosteroidinjektioner (CSI) eller torrnålning av senor (TN) till detta HSR-program förbättrade inte dess fördelar och, i fallet med CSI, verkade det ha en negativ inverkan på patientrapporterade resultat på lång sikt. Därför kan det vara mest fördelaktigt att fokusera på HSR-träning tillsammans med goda instruktioner om smärtnivåer och progression.
Referens
Titta på två 100% gratis webbseminarier om axelsmärta och smärta i handleden på ulnasidan
Förbättra ditt kliniska resonemang för träningsförskrivning hos aktiva personer med axelsmärta med Andrew Cuff och navigera i klinisk diagnos och hantering med en fallstudie av en golfspelare med Thomas Mitchell

