Behandlingsalgoritm för rotatorkuffavrivning - utformad av patienter och kliniker för att förbättra vården

Inledning
Stora till massiva rupturer i rotatorkuffens senor innebär en betydande belastning på hälso- och sjukvårdssystemet, eftersom det finns en missuppfattning på primärvårdsnivå om att det krävs magnetisk resonanstomografi (MRT) för att avgöra vilken vårdväg som ska följas. Detta ökar väntetiderna för patienterna och överbelastar sekundär- och tertiärvården med personer som skulle ha kunnat behandlas inom primärvården. Samtidigt som väntetiderna leder till fördröjd behandling ökar risken för kronicitet. Eftersom stora till massiva rotatorkuffrupturer främst drabbar den äldre befolkningen kan de förvärvade begränsningarna i funktion och aktiviteter i det dagliga livet leda till betydande sjuklighet och funktionsnedsättning.
Eftersom det är känt att bilddiagnostik har dålig korrelation med axelsymtom, uppmuntrar den överdrivna tilltron till MRT till kirurgiska ingrepp, som inte ger signifikant bättre resultat än enbart träning hos alla drabbade patienter. Vissa patienter behöver dock träffa en kirurg. Eftersom det fortfarande finns en stor diagnostisk osäkerhet, vilket leder till icke-optimerad vård, måste mer information komma fram. I den aktuella studien började man därför från grunden med att utforma ett vårdförlopp och samla in information och erfarenheter från kliniker, patienter och forskare för att uppnå en mer effektiv vård. Detta resulterade i en behandlingsalgoritm för rotatorkuffruptur som informerar och hjälper till att vägleda vården.
Metoder
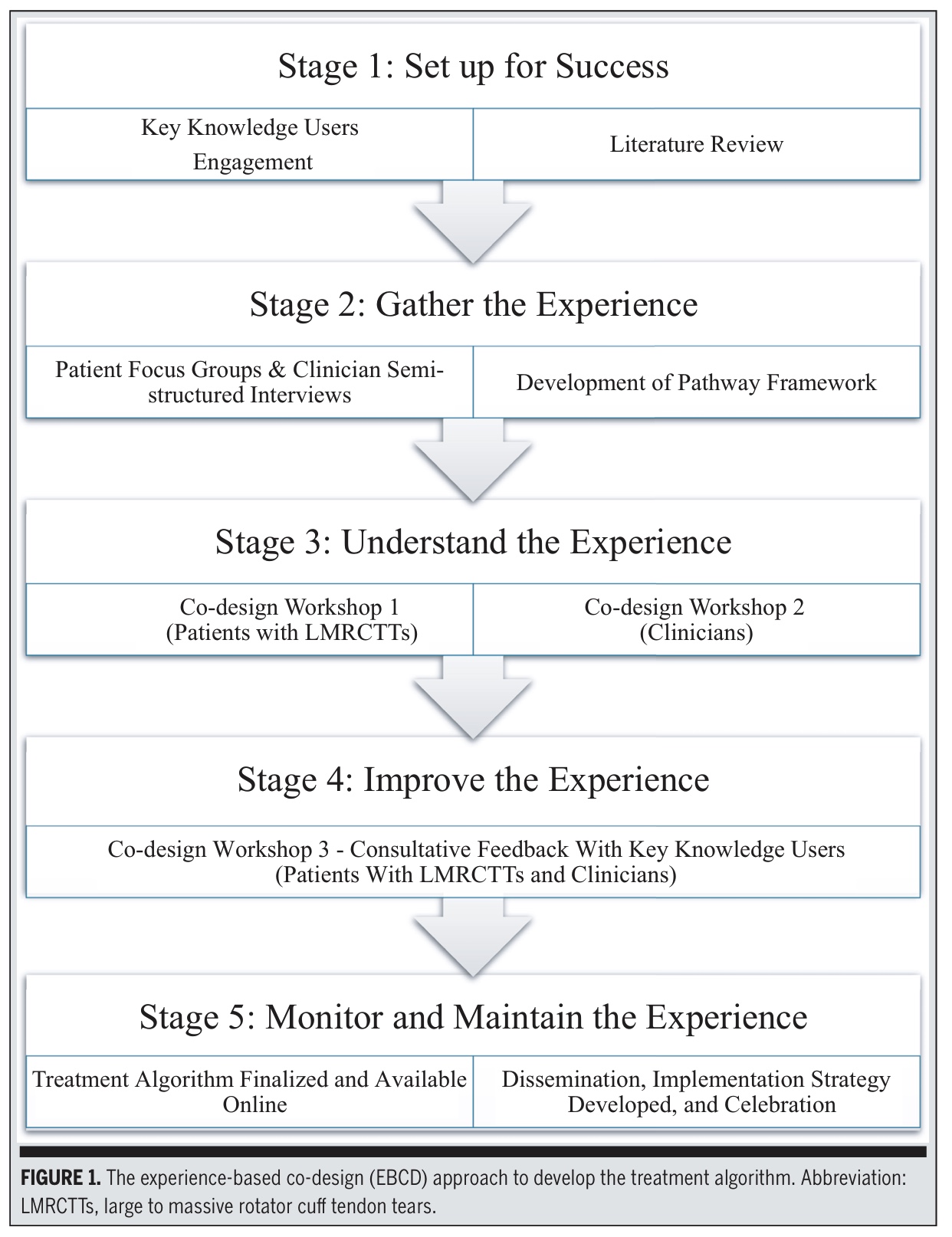
I den här studien användes Experience-Based Co-Design (EBCD), som är en deltagarbaserad metod med blandade metoder som involverar patienter med massiva till stora rotatorkuffrupturer och läkare som jämbördiga parter. Dessa rotatorkuffbristningar definierades som bristningar som involverade ≥2 senor och var >3 cm stora. Steg 1-4 slutfördes under 18 månader.
Etapp 1: Ställ in för framgång
En styrgrupp inrättades, bestående av sjukgymnaster, ortopeder, läkare och forskare. Resultaten från en metaanalys som jämförde kirurgi med träning vid stora till massiva rotatorkuffbristningar, översikter av kliniska riktlinjer och tidigare kvalitativa studier användes för att utarbeta det ursprungliga ramverket. Detta grundläggande arbete gav den struktur och riktning som behövdes för att börja bygga upp ett preliminärt ramverk för behandlingsalgoritmen.
Steg 2 - Samla in erfarenheter
Forskare skapade ett första "skelettramverk" med hjälp av:
- Fokusgrupper för patienter
- Semistrukturerade intervjuer med kliniker
- Evidensbaserad kartläggning av bästa praxis för riktlinjer för MSK-smärta
Forskarna skapade ett "skelettramverk" som baserades på flera tidigare studier, bland annat patientfokuserad kvalitativ forskning och intervjuer med läkare som undersökte hur axelvård utförs. De införlivade också insikter från konceptmappningsarbete om följsamhet och granskade rekommendationer i kliniska riktlinjer för muskuloskeletal smärtlindring. Detta steg innebar att samla in och syntetisera de levda erfarenheter och professionella perspektiv som skulle forma det första utkastet till vägledningen.
Steg 3 - Förstå upplevelsen
Forskarna bjöd in ett selektivt urval av patienter med stora till massiva rotatorkuffbristningar och de läkare som tidigare hade deltagit i intervjuer till två separata workshops.
Workshop 1 - Patienter (n=8)
Den första workshopen hölls ansikte mot ansikte med patienter och presenterade det ursprungliga ramverket. Patienterna ombads att identifiera vad som hade hjälpt eller hindrat deras vård vid viktiga punkter längs behandlingsvägen. Patienterna diskuterade sina möten med bedömning, bilddiagnostik, remitteringsprocesser och kommunikation. De bidrog också med idéer om hur algoritmen skulle se ut, kännas och fungera, och de beskrev beteenden och tillvägagångssätt som vårdpersonalen borde undvika. Deras återkoppling konsoliderades för att säkerställa att deras erfarenheter integrerades på ett meningsfullt sätt. Det viktigaste var att de angav vad de behövde mest när det gällde kommunikation, utbildning, remisser och beslutsfattande.
Workshop 2 - Kliniker (n=8)
Den andra workshopen samlade kliniker (kirurger, läkare och sjukgymnaster) som granskade samma ramverk. De utvärderade styrkorna och svagheterna i sina nuvarande tjänster, identifierade kunskapsluckor eller arbetsflöden, föreslog förbättringar av strukturen och innehållet i vägledningen samt förfinade mål och nyckelprinciper.
Kirurger, läkare och sjukgymnaster tillsammans:
- Identifierat vad som fungerar i nuvarande praxis
- Framhävda brister i lämplighet, triagering och konsekvens
- Förfinad struktur och viktiga beslutspunkter
- Begärde klarhet i när MRT behövs eller inte behövs
Informationen från de båda workshopparna kombinerades och integrerades i en nästan slutgiltig version.
Steg 4 - Förbättra upplevelsen
I en tredje workshop blandades patienter och kliniker för att färdigställa behandlingsalgoritmen. Tre nya patienter lades till för att säkerställa informationsmättnad. Gruppen:
- Röstade om den slutliga layouten och användbarheten
- Justerad tonvikt vid vissa tidpunkter
- Lagt till kompletterande material (QR-länkade videor, checklistor)
Resultat
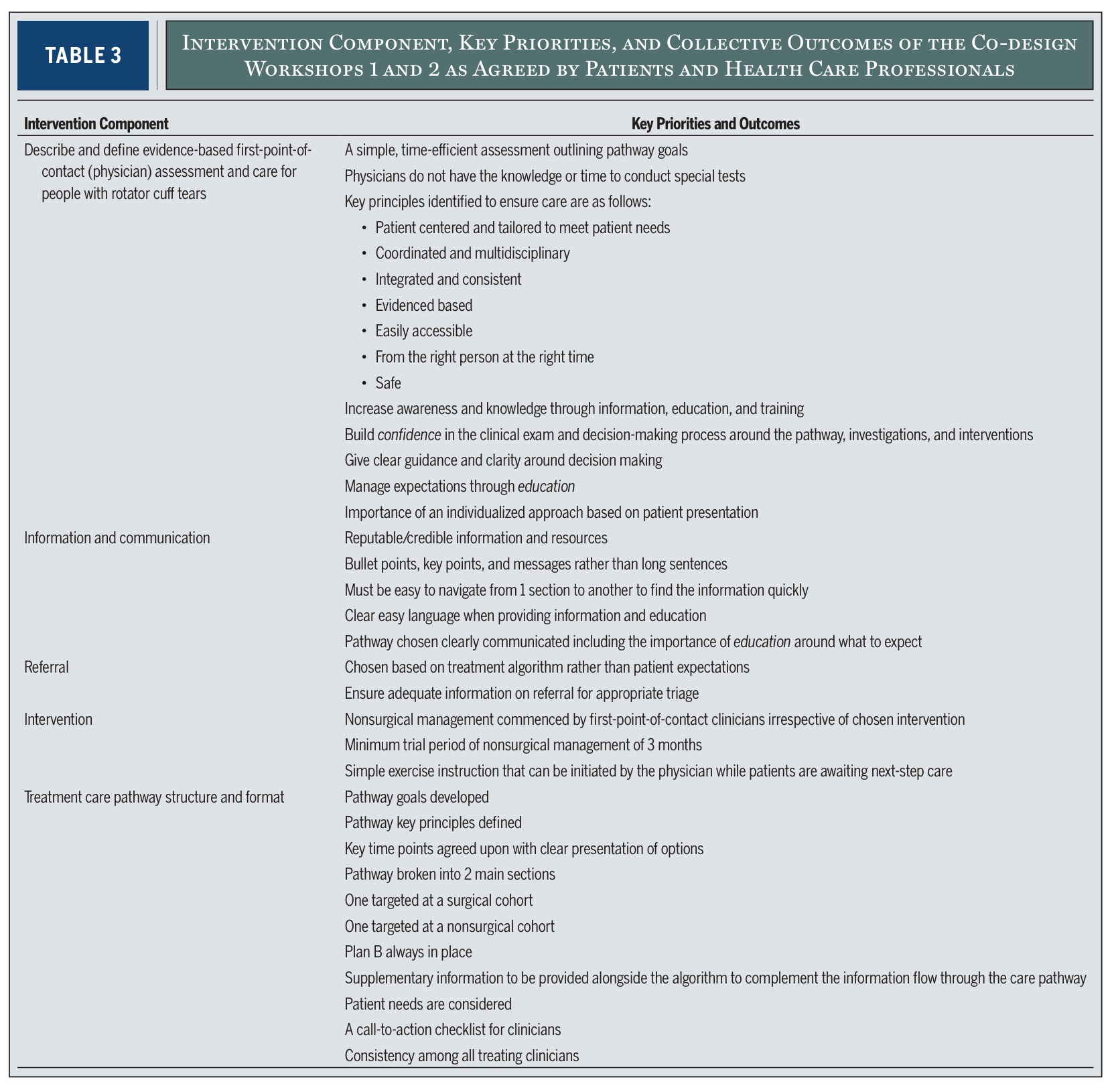
I de två första workshopparna identifierades fem interventionskomponenter som är avgörande för att bedöma och behandla dessa massiva till stora rotatorkuffrupturer. Från sina diskussioner destillerade forskarna fem viktiga "interventionskomponenter". Dessa är i huvudsak de fem stora områden som måste tas upp i alla effektiva vårdförlopp.
Dessa fem komponenter (som visas i tabell 3 i studien) inkluderar saker som:
- Hur den första kliniska bedömningen ska genomföras
- Hur information och utbildning bör tillhandahållas
- Hur remisser ska hanteras
- Vad interventionen (behandlingen) bör innehålla
- Hur vårdförloppet bör struktureras och kommuniceras
Tre "drivkrafter" identifierades som väsentliga influenser på dessa fem komponenter. En "drivkraft" är en underliggande kraft eller ett tema som formar allt annat.
Dessa drivkrafter är:
- Förtroende: Patienterna måste känna sig trygga med planen och läkarna måste känna sig trygga med sitt beslutsfattande.
- Utbildning: Alla var överens om att det behövs tydlig, trovärdig och konsekvent information för att öka förståelsen och förbättra förväntningarna. Både läkare och patienter uttryckte ett behov av en "one-stop"-resurs
- Planen: Varje patient behöver en individualiserad, väl kommunicerad plan med delat beslutsfattande.
Dessa tre drivkrafter fungerar som grundläggande pelare som stödjer de fem interventionskomponenterna och styr de prioriteringar och resultat som gruppen identifierat.
Som sådana är de fem komponenterna beskriva vad måste ske i en bra vårdkedja. De tre drivkrafter förklarar vad som måste vara närvarande för att dessa komponenter ska fungera effektivt. Denna information användes för att skapa 10 kliniska åtgärdspunkter som stöd för bedömningen och den kirurgiska och icke-kirurgiska hanteringen.
Viktiga kliniska åtgärder
Både kliniker- och patientgrupperna framhöll behovet av:
- Konsekventa budskap ("läkare måste tala med en röst")
- Enkel, tidseffektiv första-punktsbedömning
- Tydlig utbildning som ger realistiska förväntningar
- Minst 12 veckors prövning av icke-kirurgisk behandling för berättigade patienter
- Bättre triageringskriterier för remiss och bilddiagnostik
- Delat beslutsfattande och individuell planering
- Enkla träningsalternativ kopplade till smärtlindring
- En "plan B" för alla patienter, kirurgiska eller icke-kirurgiska
- En checklista för kliniker med uppmaning till handling
- Två separata men sammanhängande behandlingar (kirurgiska och icke-kirurgiska)
CALMeR-manschettens väg
Slutligen konstruerades det slutliga resultatet. Akronymen CALMeR Cuff står för Comprehensive Approach for Large to Massive Rotator Cuff Tears.
Behandlingsalgoritmen för rotatorkuffbristning innefattar en klinisk undersökningsalgoritm som består av 4 steg:
- Patienturval och röda flaggor: Använd nyckelfrågor för att utesluta instabilitet, stel axel eller oroande presentationer (röda flaggor), enligt British Elbow and Shoulder Society Pathway (BESS).
- Viktiga komponenter för klinisk tentamen
- Ålder, historia, funktionella krav och debut
- Aktiv ROM i 3 plan: flexion, abduktion, hand-bak-rygg/extension
- Dokumentation av förväntningar på behandlingen
- Uppdelning av behandlingsvägar-Kirurgisk vs icke-kirurgisk
- MRI är rekommenderas inte vid icke-kirurgiska ingrepp
- MR är förbehållet kirurgens övervägande vid planering av operation
- Använd mekanism (traumatisk vs ihållande/icke-traumatisk) för att styra brådskande
- Rekommendationer för icke-kirurgisk behandling
- Minst 12 veckors hemträning eller träning under uppsikt
- Smärtstillande medel vid behov
- Läkarinitierad grundläggande övning om väntetider finns
- Remiss från sjukgymnast för strukturerad progression
Övningarna beskrivs via QR-koder och inkluderar två mjuka rotationsbaserade rörelser som valts ut för låg provokation och hög säkerhet.
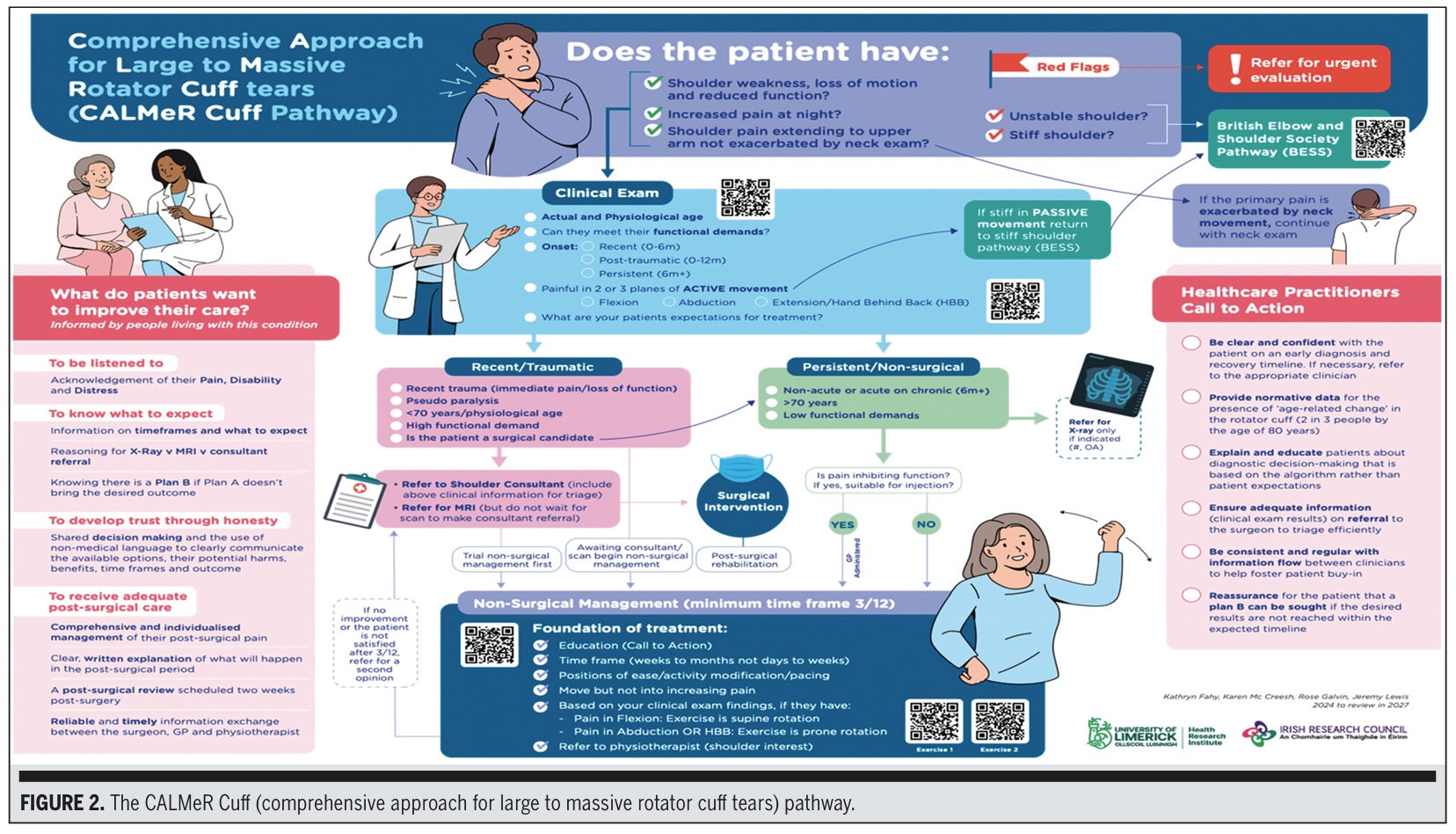
Patienterna frågade:
- Att bli lyssnad på
- För att få enkla, tydliga förklaringar
- För att veta vad du kan förvänta dig
- Att ha förtroende för planen
- För att undvika dubbla budskap
- Förstå icke-kirurgiska alternativ och tidsramar
The Healthcare Practitioner Call-to-Action Box innehåller påminnelser om:
- Leverera konsekventa meddelanden
- Tidig träning och utbildning
- Använd bildbehandling på ett klokt sätt
- Tydlig dokumentation för remisser
Uppdatera patienternas förväntningar tidigt
Frågor och funderingar
Behandlingsalgoritmen för rotatorkuffruptur, som föreslås här, erbjuder endast två övningar. Även om patienterna och läkarna enades om en individualiserad vårdkedja är förslaget om två övningar inte i sig en individinriktad strategi. Även om detta ramverk är utformat för att ge en utgångspunkt för bedömning och tillhörande nästa steg, har dess effektivitet ännu inte validerats och kan komma att ändras i framtiden. Det är inte orättvist att tänka sig att en bredare och mer progressiv plan skulle kunna ge bättre resultat än 2 övningar, men en vårdplan måste börja någonstans.
Efter utformningen av den "ideala" vårdkedjan skulle det logiska nästa steget vara att implementera denna behandlingsalgoritm för rotatorkuffbristning i verkliga vårdmiljöer. När denna metod sedan implementeras måste dess effektivitet och ändamålsenlighet valideras. Så även om den här metoden kan bidra till att organisera vården är den inte en beprövad "bästa" vårdalgoritm (ännu).
En viktig aspekt är behovet av konsekvens mellan olika leverantörer. Men kan fysioterapeuter, allmänläkare och kirurger verkligen "tala med en röst" i olika hälso- och sjukvårdssystem? Detta är ett viktigt steg som ökar patienternas förtroende och som sannolikt också kommer att påverka patienternas följsamhet. Om alla är på samma sida och levererar konsekventa budskap kommer patienterna utan tvekan att känna sig tryggare med att de är i goda händer.
I vägledningen anges uttryckligen att rutinmässig MRT inte är nödvändig för icke-kirurgisk behandling. En prövning av 3 månaders fysioterapi kan, även utan att ha en MRT av axeln, ge meningsfulla skillnader hos många människor. Kommer allmänläkare att följa riktlinjerna om att inte remittera till magnetkameraundersökning, trots patienternas förväntningar och tidigare praxisnormer?
Prata nördigt med mig
I studien av Fahy et al. användes en EBCD-metodik (Experience-Based Co-Design), som blir alltmer uppskattad inom forskning för att förbättra vården eftersom den kombinerar empiriska bevis med verklig användarupplevelse. Till skillnad från traditionell top-down-utveckling av behandlingsvägar lägger EBCD lika stor vikt vid patienternas och läkarnas insikter. Detta tillvägagångssätt är särskilt intressant i samband med axelsmärta, där diagnostisk tvetydighet, varierande beslutsfattande och inkonsekvent vård har rapporterats. Genom att integrera båda intressentgrupperna i flera iterativa steg skapade forskarna en väg som inte bara formades av litteraturen utan också av den levda erfarenheten hos dem som får och ger vård. Detta är en metodologisk styrka, eftersom det ökar den ekologiska validiteten och förbättrar sannolikheten för kliniskt införande. Ändå har dess effektivitet hittills inte undersökts. Eftersom det yttersta målet med denna behandlingsalgoritm för rotatorkuffbristningar är att förbättra vårdens effektivitet och kvalitet, måste implementeringsbaserade studier som utvärderar dess införande i den verkliga världen och dess förmåga att förändra patientresultaten undersökas ytterligare.
Ur analytisk synvinkel förlitade sig studien helt på kvalitativa data. Ljudinspelningarna från workshopparna transkriberades och genomgick en innehållsanalys, ett tillvägagångssätt som gör det möjligt för forskare att upptäcka mönster i flera olika former av input (diskussion, röstning, feedback och beteendeobservationer). I samdesignprocessen användes iterativ syntes i varje steg, vilket innebar att tidiga insikter låg till grund för de efterföljande workshopstrukturerna och diskussionerna.
Det är viktigt att studien följde SQUIRE 2.0-standarderna för rapportering av kvalitetsförbättringar, vilket förstärker transparensen och den metodologiska stringensen även i avsaknad av kvantitativ statistik. När det gäller kvalitativ design av hälso- och sjukvård är sådana metodologiska byggnadsställningar viktiga, eftersom de skyddar mot selektiv tolkning och säkerställer att varje tematiskt element som ingår i den slutliga vägen stöds av flera datakällor.
EBCD-metoden skapade också ett samspel mellan teoridriven och erfarenhetsbaserad kunskap. Evidens från den systematiska granskning och metaanalys som ligger till grund för projektet styrde innehållet i ramverket och säkerställde att kirurgiska och icke-kirurgiska rekommendationer var förankrade i bästa tillgängliga forskning. Samtidigt gav patienterna insikt i känslomässiga, beteendemässiga och praktiska aspekter av sin vårdresa, vilket är faktorer som traditionella prövningar ofta misslyckas med att fånga upp. Till exempel har betoningen på konsekventa budskap, tydliga förväntningar och trovärdigt utbildningsmaterial framkommit direkt från patientberättelser, vilket visar hur kvalitativa metoder berikar kliniska behandlingsvägar genom att införliva aspekter av vården som i hög grad påverkar följsamhet och resultat.
Trots sina styrkor innehåller studien flera metodologiska begränsningar. I workshopparna rekryterades personer som sannolikt var mer motiverade, engagerade eller hälsokunniga än den allmänna patientpopulationen, vilket medför en risk för urvalsbias. Detta kan resultera i en vägledning som återspeglar behoven hos mer proaktiva patienter samtidigt som den underrepresenterar dem som är mindre säkra på att navigera i hälso- och sjukvårdssystemen. Även om forskargruppen medvetet försökte jämna ut den hierarkiska dynamiken genom att först se patienter och läkare var för sig och sedan sammanföra dem först i steg 4, är det potentiella inflytandet från läkarnas auktoritet i gemensamma workshops en erkänd utmaning i forskning om co-design. En annan begränsning är det enskilda landets kontext; hälso- och sjukvårdssystemets strukturer, remissbeteenden och yrkesgränser skiljer sig åt internationellt, så vägen kan kräva anpassning innan den tillämpas någon annanstans. Slutligen - och kanske viktigast av allt - har CALMeR-manschettmetoden ännu inte genomgått genomförbarhets- eller implementeringstester. Även om designen är metodologiskt sund och starkt förankrad i intressenternas erfarenheter, är dess effektivitet i den verkliga världen fortfarande oprövad.
Budskap att ta med sig hem
I den här studien skapades den första gemensamt utformade behandlingsalgoritmen för rotatorkuffbristningar, specifikt för stora till massiva rotatorkuffbristningar, där evidens kombinerades med patienterfarenhet. För de flesta patienter bör icke-kirurgisk vård inledas omedelbart, inklusive enkla övningar och utbildning. I vårdprogrammet anges att MRT och kirurgi inte automatiskt behövs. Dessutom syftar metoden till att säkerställa att alla (allmänläkare, fysioterapeuter och kirurger) ger konsekventa meddelanden, samordnat arbete och förtroendeskapande vård. Algoritmen har ännu inte testats på kliniker i den verkliga världen. Innan genomförbarhets- och effektivitetsstudier har genomförts är dess praktiska inverkan fortfarande osäker.
Referens
TVÅ MYTER AVLIVADE & 3 KUNSKAPSBOMBER GRATIS
Vad universitetet inte berättar om axelimpingementsyndrom och scapula dyskinesis och hur du massivt kan höja ditt axelspel utan att betala en enda cent!

