Cervikalt radikulärt syndrom: Att operera eller att utbilda?

Inledning
Cervikalt radikulärt syndrom är ett paraplybegrepp som omfattar cervikal radikulär smärta och cervikal radikulopati. Det senare är ett tillstånd som huvudsakligen orsakas av ett diskbråck i halsryggen och som medför sensoriska och motoriska bortfall. Cervikal radikulär smärta yttrar sig som utstrålande smärta längs armen, ofta så svår att den stör det dagliga livet. Även om symtomen ofta förbättras inom sex månader övervägs kirurgiskt ingrepp, vanligen främre diskektomi, när konservativa åtgärder misslyckas. Trots rapporterade framgångar på 80-95% baserat på funktionella och smärtrelaterade resultat, uttrycker endast två tredjedelar av patienterna tillfredsställelse med den totala lindringen av deras relaterade besvär. Detta belyser det pågående behovet av forskning för att optimera behandlingsstrategierna. Denna CASINO-studie initierades för att ta itu med bristen på kunskap om de långsiktiga skillnaderna i resultat mellan kirurgisk och konservativ behandling av patienter med cervikalt radikulärt syndrom till följd av diskbråck.
Metoder
Denna prospektiva kohortstudie genomfördes i Nederländerna under åren 2012 till 2021. Deltagarna var vuxna mellan 18 och 75 år med cervikalt radikulärt syndrom, definierat som invalidiserande smärta eller stickningar i minst två månader. En neurolog eller neurokirurg bekräftade diagnosen och en magnetkameraundersökning bekräftade förekomsten av ett diskbråck med rotkompression.
Vid cervikal myelopati (objektiverad genom MRT) eller armpares, definierad som en MRC < 4, uteslöts deltagare.
En grupp med kirurgisk och konservativ behandling skapades efter konsultationen med neurokirurgen. Båda alternativen diskuterades och avvägdes med deltagaren, och i samförstånd fattades ett beslut om att välja operation eller konservativ behandling. Ingen randomisering ägde rum.
De deltagare som valde det kirurgiska ingreppet genomgick en standardiserad främre diskektomi under allmän anestesi, där det bakre longitudinella ligamentet öppnades för att dekomprimera nervroten och duran. En PEEK-bur placerades i kotmellanrummet. Efter ingreppet vårdades deltagarna på sjukhus i en till två dagar, men ingen sjukgymnastik genomfördes efter ingreppet.
För gruppen med konservativ behandling var det enligt protokollet neurologen eller allmänläkaren som hade ansvaret. Deltagarna i denna grupp informerades om tillståndet och den gynnsamma prognosen för cervikal radikulopati. De uppmuntrades att återuppta sina dagliga aktiviteter. En stegvis strategi för smärtlindring med paracetamol, NSAID eller tramadol ingick vid behov. De ordinerades inte rutinmässigt sjukgymnastik eller en mjuk nackkrage, men det var tillåtet att inleda dessa behandlingar om patienten ansåg det nödvändigt. De fick ett schema som var inriktat på graderad aktivitet. Deltagarna i denna grupp hade ett säkerhetsnät, vilket innebar att patienterna hänvisades tillbaka till neurokirurgen för att utforska potentiella kirurgiska alternativ om det uppstod progressiva neurologiska funktionsnedsättningar eller om smärtan blev outhärdlig.
De primära effektmåtten var VAS-skalan för smärta i armen och Neck Disability Index. Dessa mätningar gjordes vid baslinjen samt 6, 12, 26, 38, 52 och 104 veckor efter inskrivning. Neck Disability Index konverterades till en 100-gradig skala, där högre poäng representerade sämre resultat. Den minimala kliniskt viktiga skillnaden (MCID) fastställdes som en 30%-ig minskning av VAS-armsmärta och 20 poäng på det 100-gradiga nackfunktionsindexet.
Sekundära utfall inkluderade VAS-skalan för nacksmärta och EuroQol VAS (EQ-VAS), som bedömer den allmänna hälsan från 0 (värsta tänkbara hälsa) till 100 (bästa tänkbara hälsa).
Deltagarnas data dikotomiserades för att rapportera fördelningen av lyckade och misslyckade resultat. Följande gränsvärden ansågs vara ett bra resultat:
- VAS smärta i arm ≤ 25
- Index för funktionsnedsättning i nacken ≤ 24
- VAS smärta i nacken ≤ 35
- EQ-VAS ≥ 69
Resultat
Totalt ingick 141 deltagare i studien, varav 53 behandlades konservativt och 88 valde kirurgisk främre dekompression.
Personerna i den konservativa gruppen var i genomsnitt 54,6 år gamla, jämfört med 49 år i den kirurgiska gruppen. Denna åldersskillnad var statistiskt signifikant. I den konservativa gruppen var 58% män, medan endast 40% var det i den kirurgiska gruppen. Denna könsskillnad var dock inte statistiskt signifikant. Medelvärdet för body mass index (BMI) i den konservativa gruppen var 27,7 kg/m2 jämfört med 25,8 kg/m2 i kirurgigruppen, vilket ledde till en signifikant skillnad vid baslinjen. Medelvärdet för VAS armsmärta i den konservativa gruppen var 49,9/100 jämfört med 60,9/100 i den konservativa gruppen, vilket också gav en signifikant skillnad mellan grupperna vid baslinjen.
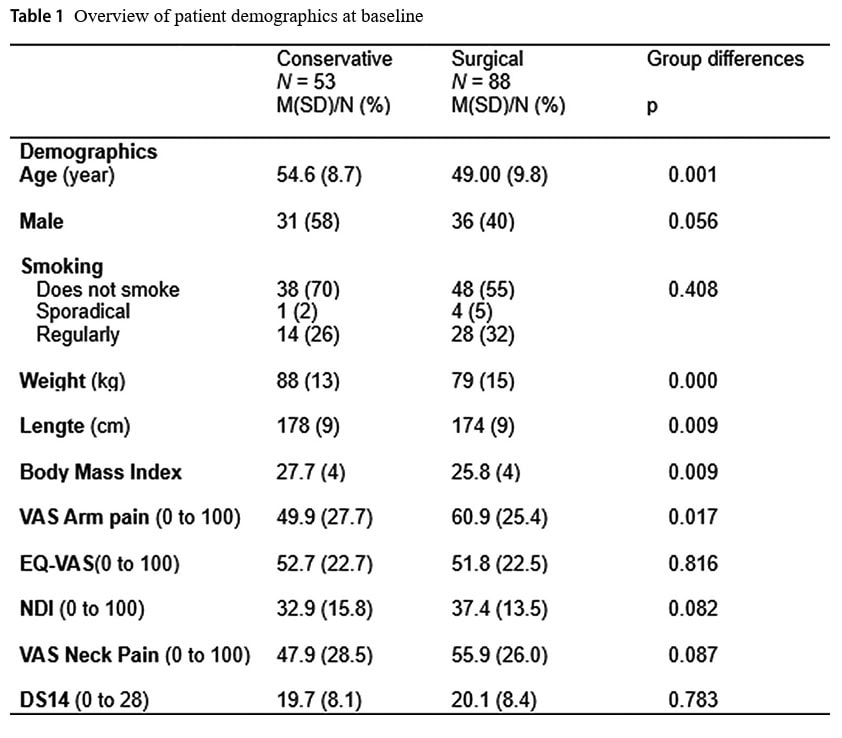
Under det första året minskade smärtan i armen enligt VAS med i genomsnitt 36,9 mm i den konservativa gruppen jämfört med 43,9 mm i den kirurgiska gruppen. Detta gav inte upphov till någon signifikant skillnad mellan grupperna (p = 0,858).
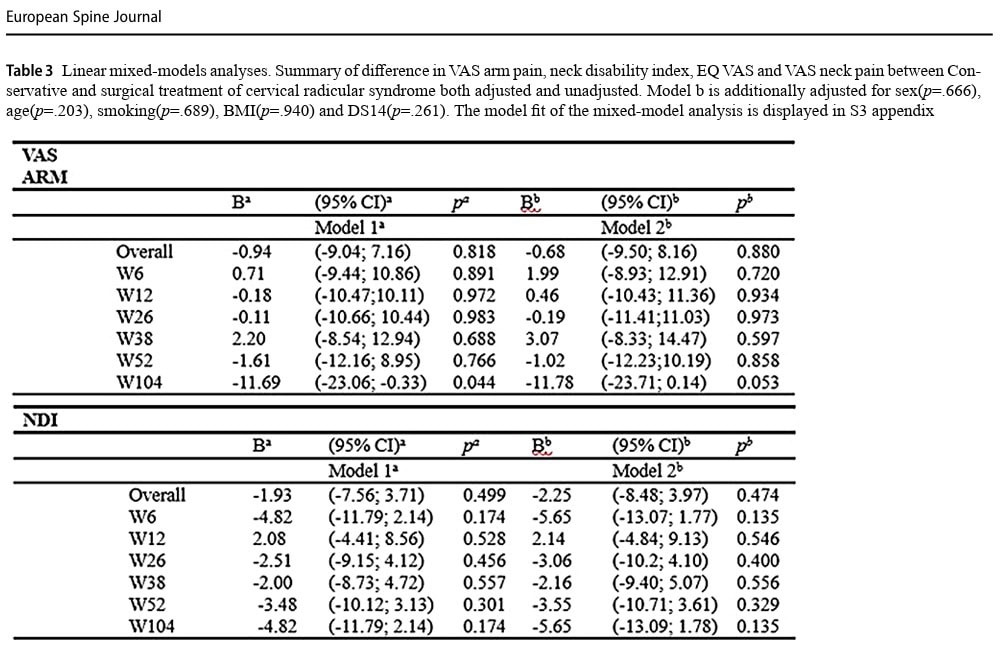
Neck Disability Index efter ett år minskade i genomsnitt med 13,3 poäng i den konservativa gruppen och med 20,1 poäng i den kirurgiska gruppen, vilket inte ledde till någon signifikant skillnad (p=0,329).
När data jämfördes efter 2 år (104 veckor) minskade VAS-värdet för smärta i armen med 27,1 mm i den konservativa gruppen och med 41,9 mm i den kirurgiska gruppen. Detta gav ingen signifikant skillnad mellan grupperna (p=0,053), även om författarna felaktigt betecknade detta som en kliniskt relevant inom-gruppsskillnad eftersom minskningen översteg den förspecificerade framgångsrika minskningen på 30%.
Neck Disability Index efter 2 år visade en genomsnittlig minskning med 12,5 poäng i den konservativa gruppen och 20,6 poäng i den kirurgiska gruppen. Detta var inte statistiskt signifikant (p=0,135).
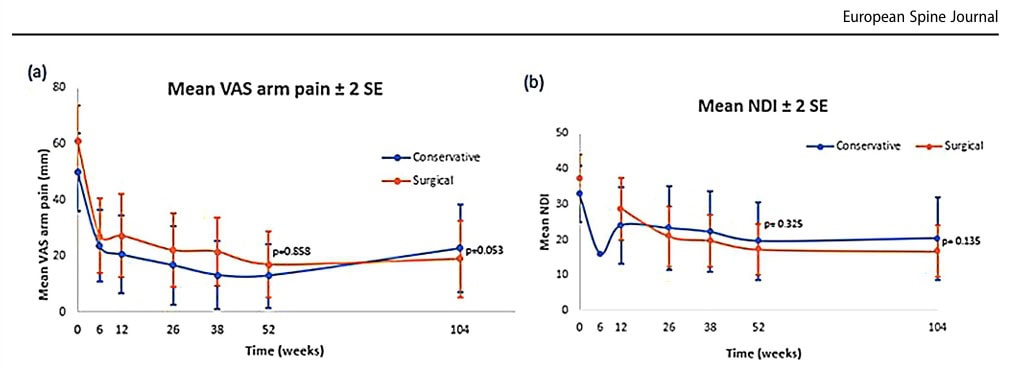
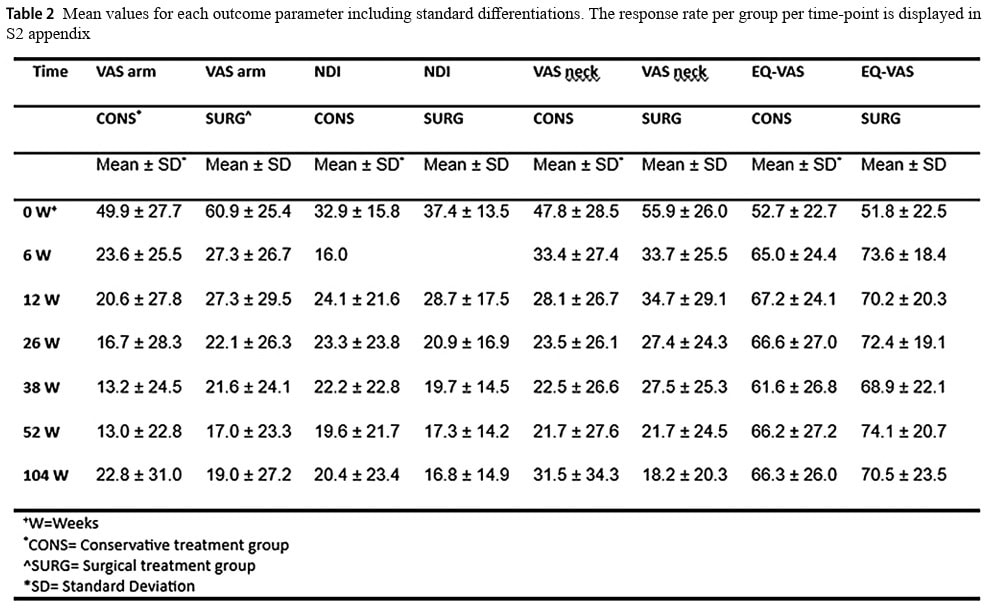
När VAS-data för smärta i armen dikotomiserades rapporterade 87% av deltagarna i den konservativa gruppen och 70% i den kirurgiska gruppen ett bra resultat. Detta ändrades till 70% och 74% efter 2 år för de konservativa respektive kirurgiska grupperna.
Dikotomisering av utfallet för Neck Disability Index vid 1 år visade att 76% av den konservativa gruppen och 74% av den kirurgiskt behandlade gruppen hade ett bra utfall. Efter 2 år ändrades detta till 71% av den konservativa gruppen och 80% av den kirurgiska gruppen.
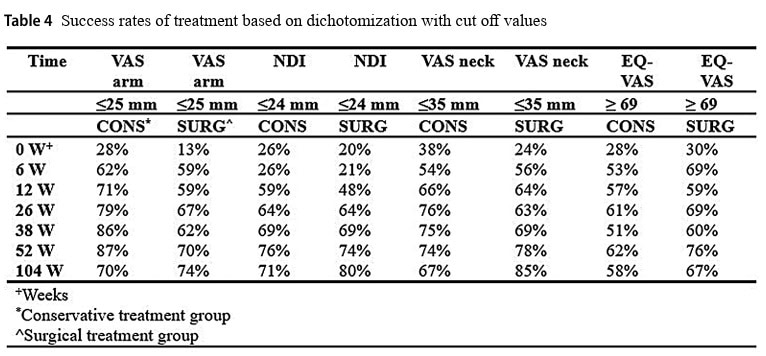
Analysen av sekundära utfall visade inga signifikanta skillnader (p=0,493) mellan grupperna vid 1 eller 2 år för EQ-VAS, även om båda grupperna förbättrades med åren. VAS för nacksmärta minskade lika mycket över tid, men efter 2 år noterades en signifikant skillnad till fördel för den kirurgiska gruppen (p=0,002).
Frågor och funderingar
Det viktigaste först. Något som slog mig var den inkonsekventa användningen av terminologi. I artikeln, liksom i protokollet, använder författarna termerna "cervikal radikulopati" och "cervikalt radikulärt syndrom" synonymt. Även om termerna ser likadana ut är de inte synonymer, men i litteraturen används terminologin ofta överlappande och inkonsekvent. För att vara tydlig är cervikalt radikulärt syndrom en paraplyterm under vilken cervikal radikulär smärta och cervikal radikulopati faller. Där cervikal radikulär smärta pekar på ett smärtsamt tillstånd, orsakat av kompression eller irritation av en cervikal nervrot, hänvisar cervikal radikulopati till en förlust av nervfunktion. Denna förlust kan vara av motoriskt eller sensoriskt ursprung, men den kan också leda till förlust av reflexer. En kombination av smärta och förlust av nervfunktion kan kallas för en smärtsam radikulopati.
Nu när detta är klart är det viktigt att veta vilken patientpopulation som studeras i denna publikation. Titeln pekar på cervikal radikulopati, vilket antyder att tillståndet kännetecknas av en förlust av nervfunktion. I sammanfattningen anges cervikalt radikulärt syndrom. I urvalskriterierna är "funktionsnedsättande symtom ELLER stickningar" specificerades. Detta är för brett för att vara tydligt. En person som har olidlig smärta från cervikal radikulär smärta kan ha funktionsnedsättande symtom. På samma sätt kan en person med en förlust av motorisk funktion som härrör från cervikal radikulopati drabbas av funktionsnedsättande symtom. Dessutom gavs inga detaljer om diagnosen, vilket gör det svårt att avgöra exakt vilken patientpopulation som ingick. I hela texten ligger fokus på smärta snarare än på förlust av neurologisk funktion, förutsatt att cervikal radikulär smärta omfattades av tillämpningsområdet. Detta är dock fortfarande ett antagande. Bristen på tydlighet i definitionen av studiepopulationen begränsar tolkningsbarheten av resultaten och tillämpbarheten på specifika kliniska undergrupper. Det är viktigt att terminologin blir rätt!
Metodiken ändrades från en RCT till en observationell kohortdesign. Jag förstår verkligen varför författarna valde att ändra RCT till en kohortstudie, särskilt eftersom de stötte på problem med att rekrytera deltagare. Studien pågick i nio år, vilket är en lång tid under vilken det medicinska området ständigt utvecklas och förnyas. Att hålla fast vid den ursprungliga planen att genomföra en RCT skulle ha lett till slöseri med resurser och rekrytering av ett litet urval, med förfaranden som kan vara föråldrade när publikationen slutligen skickas in, vilket i slutändan inte bidrar till evidenshögen. En observationsstudie är dock inte optimal, eftersom den är känslig för bias. Det nämndes inte specifikt var deltagarna rekryterades, men jag antar att det var på ett sjukhus med tertiärvård, eftersom neurologen och neurokirurgen kunde fastställa en diagnos och neurokirurgen var involverad i att fatta behandlingsbeslutet tillsammans med patienten. Eftersom dessa personer redan konsulterade neurokirurgen ökar chansen att de redan sökte mer avancerad vård, vilket innebär att de hade en förkärlek för kirurgi. Av de 141 kvalificerade kandidaterna valde faktiskt nästan två tredjedelar kirurgisk vård. Detta kan tyda på att studien påverkades av selektionsbias och behandlingsbias. Den kliniska jämvikten kvarstår därför, vilket skulle motivera en RCT i framtiden. Eftersom spaghettiplottarna indikerade betydande heterogenitet, även inom grupperna, skulle det vara meningsfullt med subgruppsanalyser för att ytterligare avgränsa vilka deltagare som svarar och vilka som inte svarar.
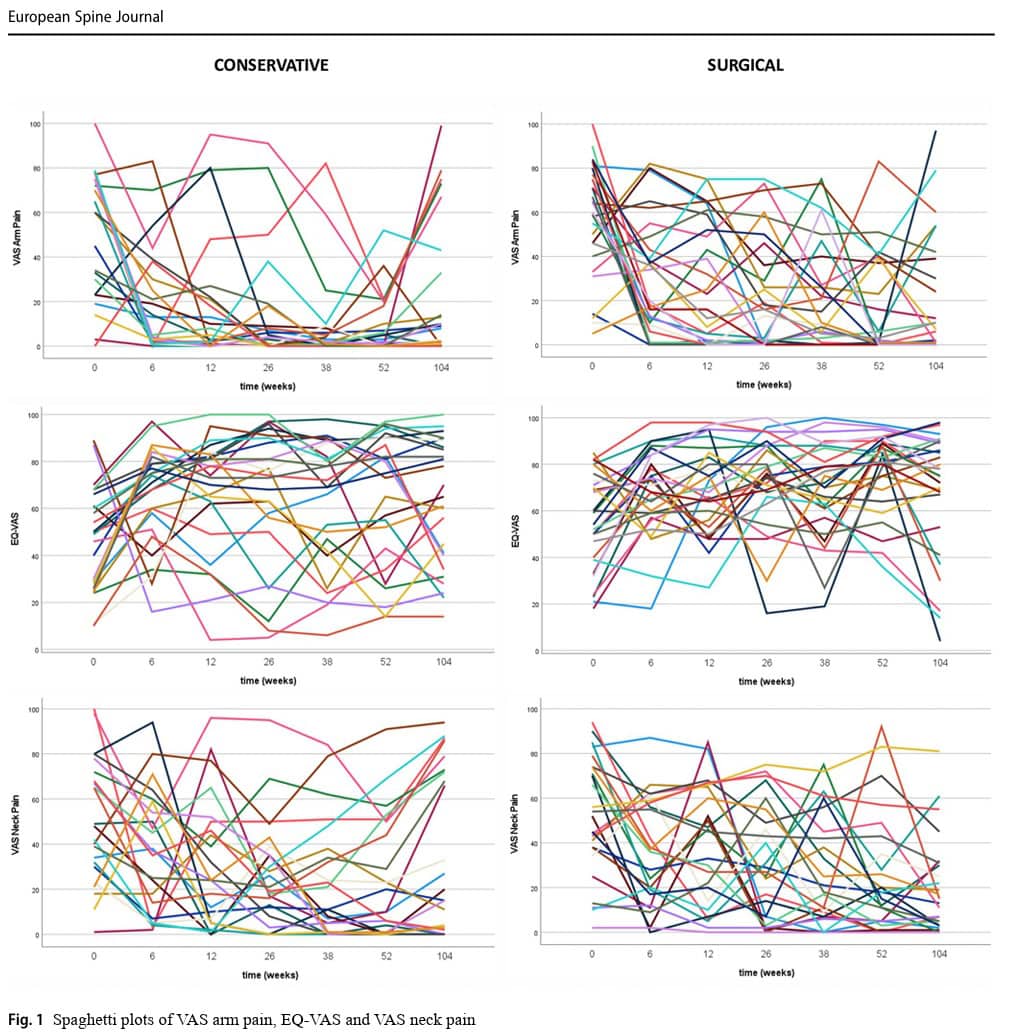
När man granskar de individuella uppgifterna från spaghettiplottarna kan man observera en stor interindividuell variation i utfallen. Detta innebär att studiepopulationen hade en betydande heterogenitet, vilket också återspeglas i de stora standardavvikelserna. Redan vid baslinjen skiljde sig flera faktorer åt, men intressant nog var dessa skillnader inte signifikanta som kovariater i analyserna. Analyserna visade inte på några betydande förväxlingseffekter för skillnaderna vid baslinjen, vilket innebär att även om grupperna inte var lika vid baslinjen påverkar eller förutsäger inte dessa skillnader utfallet över tid. En signifikant skillnad i BMI innebär till exempel inte att en person med lägre BMI automatiskt kommer att ha en bättre behandlingseffekt jämfört med en person med högre BMI.
Författarna förväxlar patientnöjdhet med goda resultat. Innan data analyserades fastställdes flera gränsvärden för att indikera ett bra resultat. I texten hänvisar författarna ibland till ett signifikant resultat när ett av gränsvärdena uppnås, vilket tyder på att patienten är nöjd. I tabell 4 visas till exempel att 70 % av de konservativt behandlade deltagarna efter 2 år hade en VAS-armsmärta under 25 mm/100. Författarna betecknar detta som ett lyckat resultat, vilket är förståeligt. Även om goda resultat och patientnöjdhet kan vara kopplade till varandra betyder det inte nödvändigtvis att patienten ser det som ett tillfredsställande resultat att överskrida ett visst gränsvärde när någon föreslår ett visst gränsvärde. Jag kan tänka mig att en patient med ett VAS-värde för smärta i armen under 25, som fortfarande har ett högt Neck Disability Index, inte skulle vara särskilt nöjd, även om författarna kallar patienten för en person som uppvisar ett lyckat resultat. I stället bör patienterna involveras i utformningen av en studie för att ange vilka resultat som skulle indikera framgång och ge dem tillfredsställelse.
Prata nördigt med mig
Studien var ursprungligen utformad som en randomiserad kontrollerad studie (RCT), men omvandlades till en observationell kohortstudie längs vägen. Författarna förklarade att denna protokollavvikelse var nödvändig eftersom inkluderingen verkade vara utmanande. Tolv deltagare inkluderades i RCT-formatet innan det ändrades till kohortstudieformatet. Avvikelsen från protokollet förklarades på ett transparent sätt i rapporten.
Beräkningar av den fördefinierade urvalsstorleken krävde 100 deltagare per grupp för att inkluderas, med antagande av alfa = 0,05, 90% styrka och en 15 mm minskning av VAS-armsmärta som en kliniskt relevant effekt, med en standardavvikelse på 30 i värsta fall och med hänsyn tagen till 10% förlust vid uppföljning.
Här är tre aspekter att diskutera:
- Neck Disability Index angavs som ett sekundärt utfallsmått i protokollet, men användes som ett primärt utfallsmått i den slutliga publikationen. Denna post hoc-ändring medför en risk för snedvridning av resultatrapporteringen och väcker farhågor om selektiv rapportering.
- MCID sattes till en 30-procentig minskning av VAS-armsmärta, men för effektanalysen användes en minskning på 15 mm som kliniskt relevant. Det är att arbeta med dubbla måttstockar.
- Trots att 200 deltagare krävdes avbröts studien efter att 141 deltagare hade registrerats, nio år efter att registreringen påbörjats. Författarna ignorerade därmed sin ursprungliga beräkning av urvalsstorleken, och färre deltagare än ursprungligen planerat inkluderades. Detta begränsar studiens styrka och kan leda till falska negativa resultat.
Resultaten beskrevs enligt MCID, med reservation för hur författarna tolkade detta. Låt oss ta en närmare titt på vad som sades.
- För utfallet VAS smärta i armen visade den konservativa gruppen en minskning av smärtan från 49,9/100 till 13,0 vid 1 år. På VAS-skalan innebär detta en skillnad på mer än 30 mm av 100 mm, vilket överstiger MCID på 30 mm. Att gå från 49,9 mm till 13,0 mm är en minskning med 74%.
- För utfallet VAS nacksmärta observerades en minskning från 47,8 mm till 21,7 mm i den konservativa gruppen. Även om detta innebär en minskning med 54,6%, vilket verkar överträffa MCID, ligger denna skillnad på 26,1 mm under tröskelvärdet MCID på 30 mm.
- Även om denna feltolkning i denna publikation inte överbetonades för att indikera en skillnad när det i själva verket inte finns någon, är detta en vanlig feltolkning/missvisande bild som man alltid bör vara uppmärksam på när man läser en artikel. När det krävs en 30 mm reduktion på en 100 mm skala (vilket är 30 %) bör man alltid se upp för den vanliga förvrängda bilden av att en 30 % skillnad är kliniskt relevant när den uttrycks på den initiala poängen i stället för på den totala skalan.
- Som ni ser är en 30-procentig minskning inte en 30/100-poängs minskning.
Eftersom cervikal radikulär smärta vanligtvis är mer uttalad i armen än i nacken gjorde författarna ett bra jobb genom att prioritera VAS-armsmärta som primärt utfallsmått. Båda grupperna uppvisade meningsfulla minskningar över tid, men minskningen av smärta i armen nådde inte upp till en signifikant skillnad mellan grupperna. Trots att båda grupperna hade en betydande minskning av smärtan i armen kunde ingen överlägsenhet mellan de olika behandlingarna påvisas som sådan. Endast VAS för nacksmärta gav en statistiskt signifikant skillnad mellan grupperna efter 2 år, till förmån för den kirurgiska gruppen. Men när människor klagar mer över sin smärta i armen när de har detta tillstånd, och den enda signifikanta skillnaden mellan grupperna finns för det sekundära resultatet VAS-nacksmärta, och de dessutom måste vänta 2 år innan de överträffar den konservativa gruppen, tyder detta på att kirurgi är överlägset? Jag tror inte det, och det 95-procentiga konfidensintervallet stöder denna tanke eftersom det sträcker sig från -30,71 (vilket överträffar MCID) till -7,03 (vilket ligger ungefär under MCID). Dessutom erhölls den enda signifikanta skillnaden i ett sekundärt resultat i en studie där ingen Bonferroni-korrigering för multipla jämförelser gjordes, vilket ökade risken för falskt positiva resultat.
Slutligen gavs mycket lite information om patienterna under hela studien. Såsom anges i metodbeskrivningen ordinerades inte sjukgymnastik rutinmässigt i den konservativa gruppen, även om det var tillåtet. Ingenstans i publikationen nämndes samexisterande behandlingar eller läkemedelsanvändning. Eftersom allmänläkaren och neurologen ansvarade för patienten var vården sannolikt mer biomedicinskt inriktad. De goda förbättringarna i denna grupp tyder inte på att en fysioterapikonsultation i sig är nödvändig, men eftersom få detaljer delges vet vi inte exakt hur biopsykosocialt inriktad utbildningen och informationen var. Var samtalet patientcentrerat, eller fick alla samma färdigkokta råd? Hur mycket tid gick åt till denna konsultation? Dessutom delgavs ingen information om de drabbade cervikala nivåerna, trots att MR-undersökningar var nödvändiga för diagnos. Det förpublicerade protokollet klargör inte dessa frågor, vilket talar för framtida, mer transparenta prövningar.
Budskap att ta med sig hem
Även om författarna pekar på potentiellt gynnsamma resultat efter operation för cervikal radikulär smärta, ger en närmare granskning av data inte stöd för denna slutsats. Dessutom kan denna kohortdesign inte ge avgörande bevis för att en av behandlingarna är överlägsen.
Eftersom observationsstudier inte kan utesluta vanliga bias (selektionsbias, confounding bias - till exempel att patienter som väljer kirurgi har bättre förväntningar på att kirurgi ska "bota" dem), kan en RCT vara motiverad. En RCT-pilotstudie bör genomföras först för att ta itu med problem med patientrekryteringen, vilket observerades i denna studie.
Precis som i CASINO-studien beskrivs patientpopulationen i vaga termer, vilket gör att läsaren inte vet om deltagarna enbart upplevde radikulär smärta eller om de hade utvecklats till cervikal radikulopati med neurologiska bortfall. Denna tvetydighet är inte trivial; smärta utan dysfunktion och smärta med objektiv nervpåverkan svarar ofta olika på interventioner. Utan tydliga diagnostiska gränser blir tolkningen av resultaten ett hasardspel, vilket ironiskt nog passar prövningens namn. Som att snurra på ett roulettehjul utan att veta vilka siffror som motsvarar vilken klinisk presentation, innebär denna brist på specificitet en form av metodologisk slumpmässighet som undergräver resultatens externa validitet
Referens
100% gratis hemträningsprogram för huvudvärk
Ladda ner detta GRATIS hemträningsprogram för dina patienter som lider av huvudvärk. Bara skriv ut den och ge den till dem för att de ska kunna utföra dessa övningar hemma

