Participarea la activități sigure după THR

Introducere
Fiind una dintre cele mai frecvente intervenții chirurgicale ortopedice efectuate, participarea la activitate după înlocuirea totală a șoldului (THR) rămâne controversată. În timp ce unii chirurgi și practicieni din domeniul sănătății descurajează cu înverșunare persoanele să participe la sporturi cu impact mai mare, alții susțin participarea la orice activitate fără restricții. În 2023, am publicat un articol pe blog privind revenirea la alergare după THR, concluzionând că majoritatea dovezilor disponibile se bazează doar pe opiniile experților și pe teamă, mai degrabă decât pe dovezi solide. Swanson et al. (2009), de exemplu, a indicat că chirurgii care au efectuat multe operații de înlocuire a șoldului au fost, în general, mai susceptibili de a încuraja participarea la activități cu impact de sarcină mai mare, sugerând că teama poate fi un factor care îi împiedică pe alți chirurgi să își sprijine pacienții în revenirea la nivelul sportiv dorit. Aceste dovezi limitate necesită o cercetare mai aprofundată, iar studiul actual a utilizat un design de cohortă prospectiv pentru a urmări persoanele după intervenția chirurgicală și pentru a investiga în ce ar putea consta participarea sigură la activități după THR.
Metode
A fost efectuat un studiu de cohortă paralel prospectiv pentru a răspunde la următoarele întrebări de cercetare:
- Există durere legată de activitate la orice moment după intervenția chirurgicală THR?
- Dacă este prezentă o durere legată de activitate, este aceasta asociată cu intensitatea și durata activității? (obiectiv principal)
- Există o modificare în timp a rezultatelor sau activităților raportate de pacient?
- Care este asocierea dintre ratele de revizuire și intensitatea activității în timp?
Au fost comparate două cohorte: una recrutată în momentul operației THR (cohorta 1) și cealaltă la 5-7 ani după operație (cohorta 2). Ambele cohorte au fost urmărite timp de cinci ani, cu două evaluări pe an. Au fost incluși participanți sub vârsta de 80 de ani cu artrită de șold în stadiu terminal (din cauza osteoartritei, necrozei avasculare sau displaziei de șold), programați pentru THR unilateral primar.
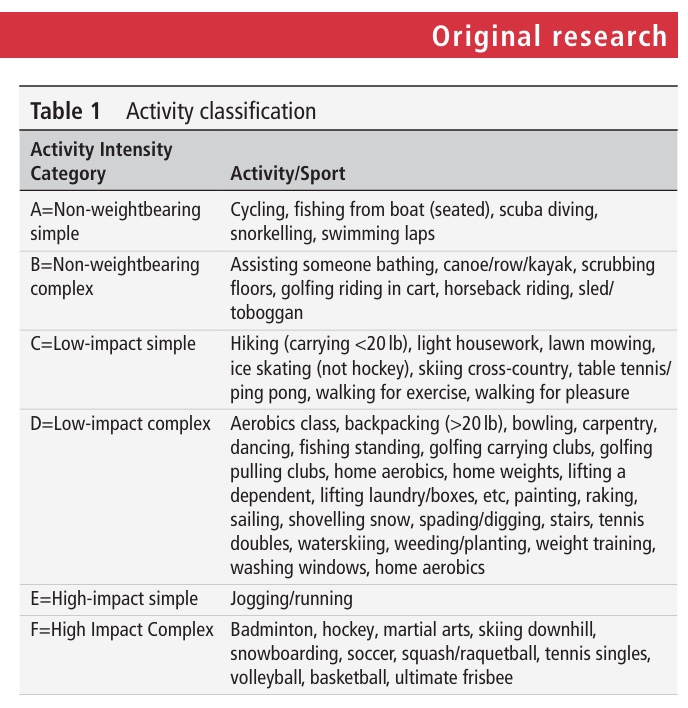
Activitățile fizice au fost evaluate la momentul inițial și în fiecare an, utilizând chestionarul Minnesota Leisure Time Physical Activity Questionnaire (MLTPAQ). Acesta este un instrument care captează frecvența și intensitatea autoevaluate ale unei game largi de activități fizice. Pe baza acestui chestionar, au fost create 6 grupe de activități, în funcție de nivelul lor de impact și de cuplu asupra articulației protetice.
Au fost administrate indicele WOMAC, Scala de Catastrofizare a Durerii (PCS) și Scala de Măsurare a Durerii Osteoartritice Constante și Intermitente (ICOAP). WOMAC măsoară starea de sănătate, scorurile mai mici indicând niveluri mai scăzute de dizabilități fizice. PCS măsoară gândurile și sentimentele asociate cu durerea cronică, cu scoruri mai mari reprezentând o catastrofizare mai mare. ICOAP evaluează experiențele pacienților cu privire la durerea din șold, făcând distincția între durerea intermitentă și cea constantă. Scorurile mai mici indică niveluri mai scăzute de handicap.
Rezultate
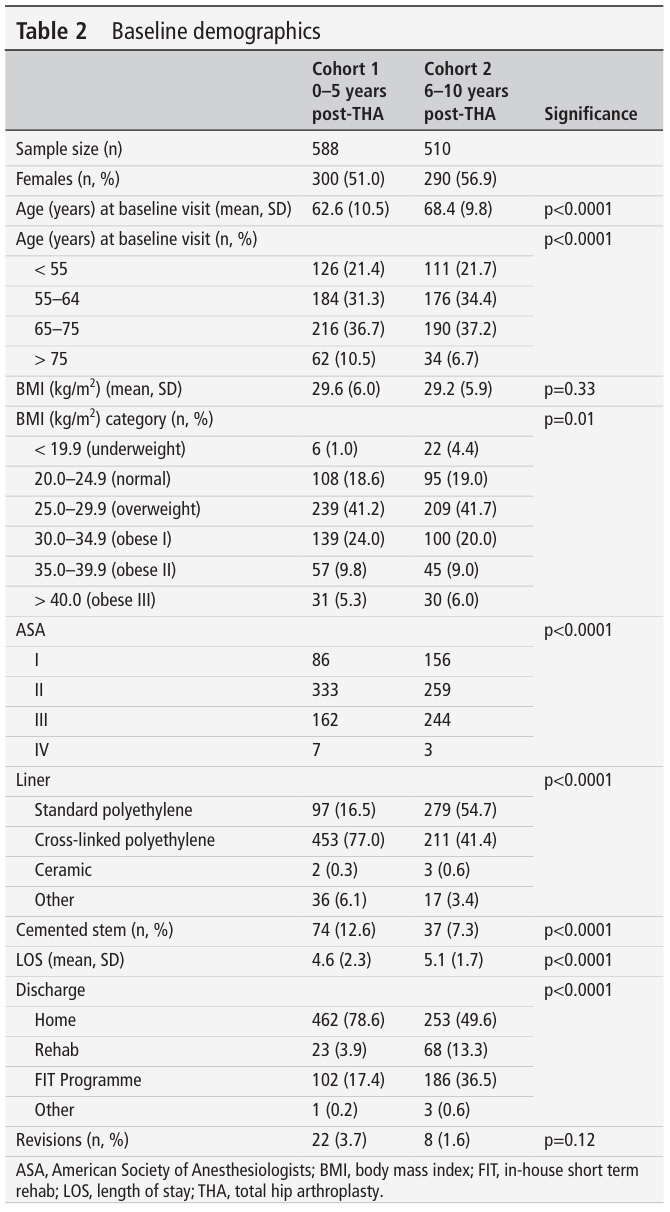
1098 de subiecți au fost incluși în studiul de cohortă, 588 în prima cohortă și 510 în a doua. Eșantioanele au fost împărțite în mod aproximativ egal între bărbați și femei. Vârsta la momentul inițial a fost de aproximativ 62 de ani în prima cohortă și 68 de ani în a doua, ceea ce a fost semnificativ diferit. Dar, ceea ce este important, vârsta la momentul intervenției chirurgicale nu a fost diferită între cohorte. Amintiți-vă, a doua cohortă a fost deja la 5-7 ani după intervenția chirurgicală THR.
Alte diferențe de bază între cohorte au fost în categoriile IMC (cu mai mulți participanți subponderali în cohorta 2), sistemul de clasificare a stării fizice al Societății Americane a Anesteziologilor (ASA), care este un substitut pentru comorbidități, materialul de căptușeală, numărul de tije cimentate, durata șederii în spital și locul de externare.
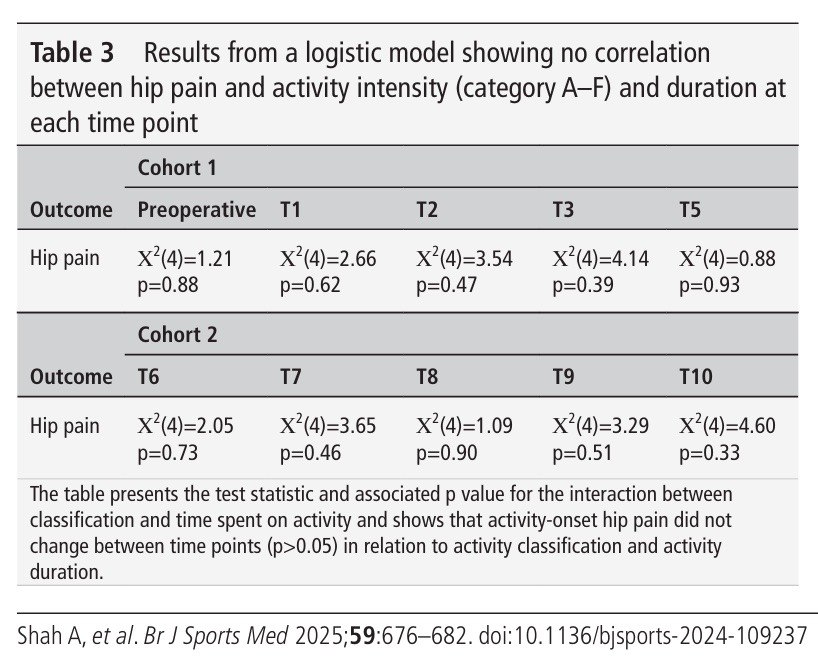
Una din cinci persoane a raportat dureri de șold în timpul activității, iar una din opt a indicat că și-a redus participarea la activități din cauza durerilor de șold. Cu toate acestea, regresia nu a evidențiat o asociere între durerea de șold și intensitatea activității.
Mai mult, cohortele nu au schimbat durata medie a activităților petrecute în fiecare dintre categoriile A-F atunci când au comparat datele inițiale și toate vizitele postoperatorii.
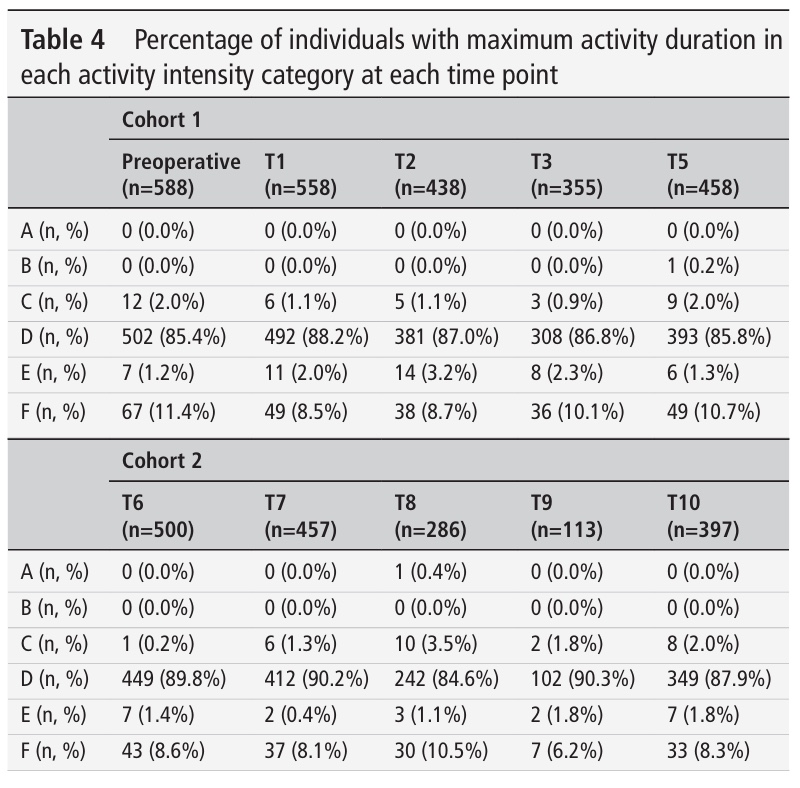
Clasificarea MLTPAQ a activităților a arătat o corelație cu durerea și activitatea șoldului. Prin urmare, a fost efectuată o regresie logistică pentru a analiza asocierea. Această analiză a condus la o reclasificare a activităților în categorii de risc scăzut, mediu și ridicat pentru probabilitatea de apariție a durerii de șold.
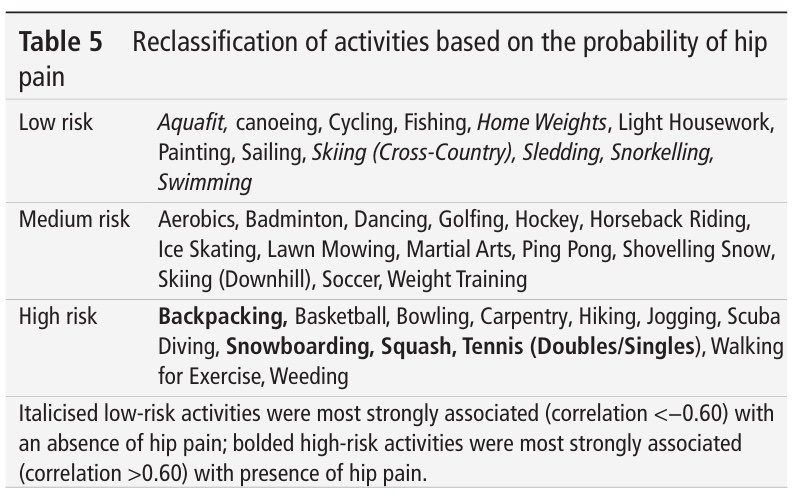
În această cohortă, care include aproape 1100 de persoane, au avut loc doar 30 de revizuiri. Douăzeci și două au fost observate în prima cohortă, iar 8 în a doua. Din nou, nu a apărut nicio relație semnificativă între nivelurile de activitate și numărul de revizuiri.
Toate rezultatele raportate de pacienți s-au îmbunătățit de la momentul inițial (preoperator) până la prima vizită postoperatorie, conform așteptărilor. Aceste măsuri au rămas constante în celelalte momente postoperatorii.
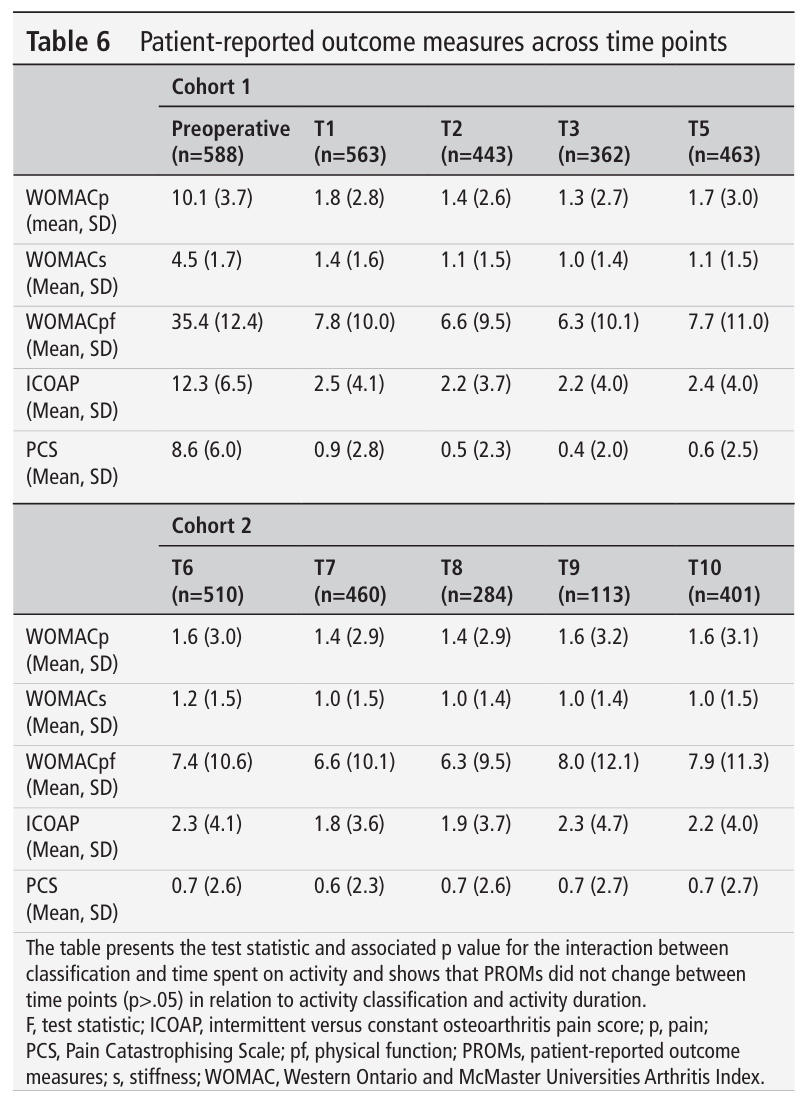
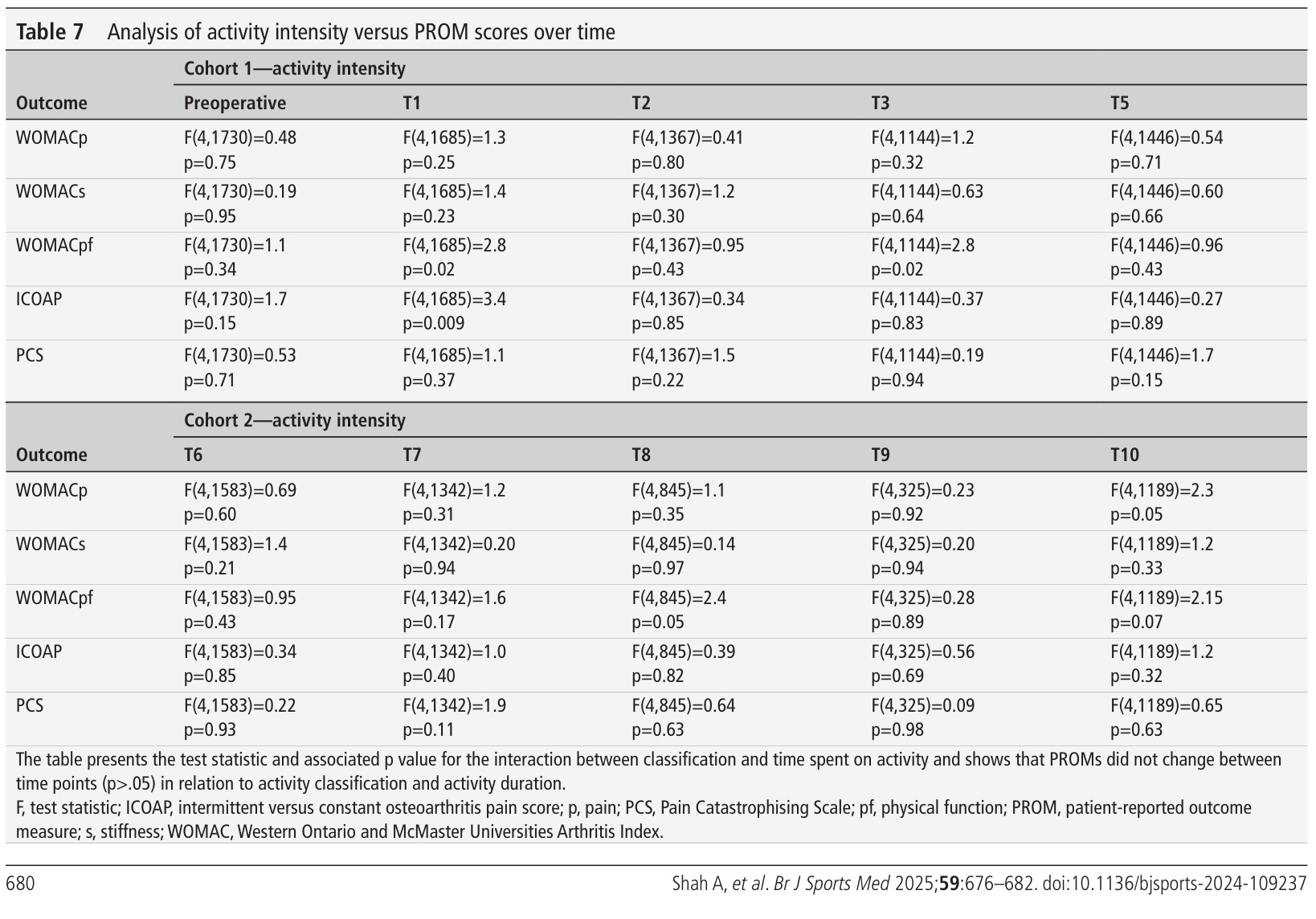
A fost efectuată o subanaliză pentru a verifica dacă intensitatea activităților a condus la modificări ale rezultatelor raportate de pacienți, dar a fost negativă. Rezultatele raportate de pacienți nu s-au înrăutățit în timp la persoanele care au participat la sporturi cu intensitate mai mare. Dar, cei care au participat la activități de intensitate mai mare au avut o schimbare mai mare în scorul ICOAP la T1, dar nu mai mult după aceea. Categoriile de activitate reclasificate nu au prezentat nicio modificare a rezultatelor raportate de pacienți în timp.
Întrebări și gânduri
Cercetările anterioare au indicat că cel mai bun indicator de prognostic pentru revenirea la sport a fost experiența anterioară în acel sport. Principalul motiv pentru care pacienții nu s-au întors la sport a fost recomandarea chirurgului. Sowers et al. (2023). Studiul actual abordează recomandarea de a evita activitățile de intensitate ridicată după efectuarea THR și poate ghida participarea în siguranță la activități după THR.
O limitare a acestui studiu constă în utilizarea datelor auto-raportate, care pot fi predispuse la erori de rememorare și raportare. De asemenea, activitatea fizică medie a fost auto-raportată la momentul inițial și peste 1 an, apoi la fiecare șase luni. Această abordare nu ia în considerare faptul că participarea la activități poate varia de-a lungul anului, de exemplu, din cauza schimbărilor sezoniere. De asemenea, nu ține cont nici de vârfurile și minimele participării la activități; mai degrabă, aceste extreme sunt aplatizate. Anumite detalii nu pot fi surprinse pe perioade atât de lungi de raportare. Un raport lunar ar fi putut fi mai potrivit.
A existat o diferență de vârstă la momentul inițial. Cu toate acestea, a doua cohortă a fost deja la 5-7 ani post-chirurgie la înscriere. Nu a existat nicio diferență de vârstă între cohorte atunci când s-a luat în considerare vârsta la momentul intervenției chirurgicale THR. Cu toate acestea, o diferență de 5-7 ani între cohorte poate duce la diferențe în tehnicile chirurgicale și materialele utilizate, ceea ce poate confunda anumite efecte.
Cei care au participat la activități de intensitate mai mare au avut o schimbare mai mare în scorul ICOAP la T1, dar nu au mai avut după aceea. Acest efect poate fi probabil atribuit creșterii bruște a cerințelor postoperatorii după operația la T1. Puteți considera că această abordare poate fi un pic cam rapidă pentru activitățile de intensitate ridicată. Deși nu sunt contraindicate, după cum au arătat aceste rezultate, ar trebui să luați în considerare progresiile la fiecare individ. Pentru unii, participarea la sporturi de mare intensitate poate fi prea devreme la 1 an postoperator, în timp ce alții pot progresa mai repede.
Ratele de revizuire în acest studiu au fost scăzute: 30 a avut loc într-un eșantion de aproape 1100 de persoane. Asta înseamnă doar aproximativ 3%. Apariția scăzută a revizuirilor este un indiciu bun al siguranței participării la activități de intensitate mai mare, dar poate fi o limitare, deoarece ar fi necesar un număr suficient de rezultate pentru a trage concluzii semnificative cu privire la riscul de revizii.
Vorbește tocilar cu mine
Au fost urmărite două cohorte diferite, așa cum s-a descris mai sus, una imediat după operația de THR, iar cealaltă cohortă fusese deja operată cu 5 până la 7 ani mai devreme. Acest lucru a fost făcut pentru a asigura o perioadă de urmărire suficientă, fără a crește costurile asociate cu o urmărire foarte lungă. Prima cohortă a fost urmărită de la operație până la 5 ani postoperator, a doua cohortă a furnizat date de la 10 la 12 ani postoperator. În acest fel, atât perioada imediat următoare intervenției chirurgicale, cât și datele longitudinale de câțiva ani mai târziu au putut fi analizate fără a fi nevoie să se înființeze un studiu foarte costisitor. Dar, de asemenea, deoarece autorii se așteptau ca multe revizuiri în primii ani după operație să fie cauzate de infecții și traume, dar nu de "uzura" activităților intense, acest risc a fost atenuat.
Nivelurile de activitate au fost clasificate mai întâi în 6 grupe, de la A la F, pe baza studiilor biomecanice privind forțele de contact și torsiunea asupra articulației șoldului. Dar o sarcină biomecanică nu implică durere. Prin urmare, acest studiu a reorganizat nivelurile de activitate folosind date dintr-o analiză de regresie logistică, analizând modul în care aceste activități au fost legate de experiența pacienților cu durerea de șold. Acest lucru le-a permis să "reclasifice" cele 55 de activități din MLTPAQ în trei grupuri de risc:
- Risc scăzut: Aceste activități au fost mai puțin susceptibile de a fi asociate cu dureri de șold
- Risc mediu: Aceste activități au avut o asociere moderată cu durerea de șold.
- Risc ridicat: Aceste activități au fost mai susceptibile de a fi asociate cu dureri de șold.
Chiar dacă au reclasificat activitățile în aceste 3 categorii pe baza probabilității de durere de șold asociată, aceste clasificări nu s-au tradus într-o diferență în ceea ce privește ratele de revizuire. Cercetătorii au analizat dacă persoanele care s-au angajat în activități cu "risc ridicat" (cum ar fi snowboarding, squash sau tenis simplu) aveau mai multe șanse să aibă nevoie de o revizie (o a doua operație) a protezei de șold. În ciuda faptului că aceste activități au fost asociate cu rapoarte mai mari de durere, nu a existat nicio dovadă că acestea au condus la o rată mai mare de revizuiri. Acesta este un aspect foarte important, deoarece influențează sfaturile pe care chirurgii și medicii le pot da pacienților cu privire la activitatea după operația de înlocuire a șoldului.
Autorii au analizat nu doar nivelul de activitate, ci și durata activității și interacțiunea tipului de activitate cu durata. Deși nu sunt menționate în mod specific ca fiind analize de sensibilitate, aceste analize suplimentare pot fi privite în acest fel, deoarece au contribuit la explorarea diferitelor perspective ale datelor colectate. De asemenea, aceste modele nu au arătat diferențe în ceea ce privește activitatea și durerea de șold de-a lungul timpului.
Mesaje de luat în considerare
Studiul a concluzionat că nu a existat nicio asociere între intensitatea activităților fizice și durerea de șold. În plus, participarea la activități de intensitate mai mare nu a dus la înrăutățirea rezultatelor raportate de pacienți în timp și nici nu a crescut ratele de revizuire. Pe parcursul urmăririi, participanții nu au fost forțați să își reducă intensitatea activității. Acest lucru implică faptul că restricțiile de activitate nu ar trebui aplicate persoanelor care urmează un THR. Autorii atrag atenția asupra unui proces decizional comun între pacient și furnizorii săi de asistență medicală, pentru a permite participarea în siguranță la activități după THR.
Referință
NIVELUL DIAGNOSTICULUI DIFERENȚIAL ÎN CAZUL DURERILOR DE ȘOLD LEGATE DE ALERGARE - GRATUIT!
Nu riscați să pierdeți potențialele semnale de alarmă sau să ajungeți să tratați alergătorii pe baza unui diagnostic greșit! Acest webinar vă va împiedica să comiteți aceleași greșeli la care cad victime mulți terapeuți!