Convingeri privind factorii biopsihosociali care contribuie la durerea cronică de origine musculo-scheletală

Introducere
În ciuda deceniilor de cercetare și a adoptării tot mai frecvente a unui cadru biopsihosocial, rezultatele pentru persoanele cu dureri musculo-scheletice cronice rămân slabe, iar prevalența continuă să crească. Clinicienii suspină adesea din cauza dificultăților cu care se confruntă persoanele cu dureri cronice. Una dintre dificultăți constă în faptul că accentul trebuie pus pe factorii biopsihosociali, în locul factorilor tisulari locali.
Deși fizioterapeuții sunt conștienți de faptul că factorii psihologici și sociali influențează durerea, majoritatea cercetărilor existente s-au axat pe convingerile biomedicale ale pacienților (de exemplu, "daune", "degenerare") sau au explorat factorii psihosociali ca fiind consecințe ale durerii, mai degrabă decât factori care contribuie la aceasta. În mod critic, niciun studiu calitativ anterior nu a întrebat în mod explicit persoanele cu durere musculo-scheletală cronică dacă acestea cred că factorii psihologici sau sociali au contribuit la dezvoltarea sau persistența durerii lor. Aceasta reprezintă o lacună majoră, deoarece convingerile pacienților influențează puternic angajamentul față de exerciții, deschiderea față de îngrijirea psihologică informată, evitarea fricii și catastrofizarea și, în cele din urmă, dizabilitatea pe termen lung. Acest studiu, prin urmare, a explorat modelele explicative ale pacienților privind durerea musculo-scheletală cronică pentru a examina în mod specific credințele despre contribuitorii psihologici și sociali, nu doar cei biologici. Acest studiu a urmărit să înțeleagă ce factori cred oamenii că au contribuit la durerea lor musculo-scheletală cronică.
Metode
Studiul este înrădăcinat într-o design preliminar calitativ, care servește drept primul pas crucial într-o inițiativă de cercetare mai amplă. Studiul actual este o analiză exploratorie a interviurilor cu pacienții.
Un eșantion de șase participanți cu dureri musculo-scheletice cronice, prezente timp de cel puțin 3 luni, au fost invitați să participe. Acești participanți au fost recrutați din rândul publicului larg prin intermediul publicității pe listele de corespondență ale pacienților și ale publicului de la Universitatea din Birmingham, grupuri de interes specializate și social media.
Datele au fost colectate prin interviuri individuale semi-structurate. Interviurile din cadrul studiului au fost realizate de la distanță, prin Zoom, cu participanții la domiciliul acestora. Fiecare interviu a durat între 50 și 70 de minute și a avut loc în termen de trei săptămâni de la consimțământul informat. Programul de interviu, bazat pe modelul biopsihosocial și pe informațiile furnizate de pacienți, a fost conceput pentru a obține convingerile sincere și neinfluențate ale participanților cu privire la toți factorii care contribuie la durerea lor musculo-scheletică cronică. Cercetătorul nu a avut nicio relație anterioară cu participanții.
Datele din interviuri au fost interpretate utilizând Analiza Fenomenologică Interpretativă (IPA), care este o abordare calitativă sistematică potrivită pentru a obține înțelegeri aprofundate ale experiențelor personale. În acest caz, se concentrează pe modul în care indivizii dau sens durerii lor persistente prin analizarea experiențelor trăite de un grup mic de participanți, concentrându-se pe percepțiile și interpretările lor subiective.
IPA conține patru etape iterative:
- Citirea detaliată și codificarea inițială a fiecărei transcrieri
- Dezvoltarea temelor supraordonate
- Comparație între cazuri
- Sinteză narativă susținută de citate textuale

Rezultate
Au fost incluși șase participanți: doi bărbați și patru femei. Patru dintre participanți lucrau cu normă întreagă, unul era pensionar, iar unul nu putea lucra din cauza durerilor musculo-scheletice cronice.
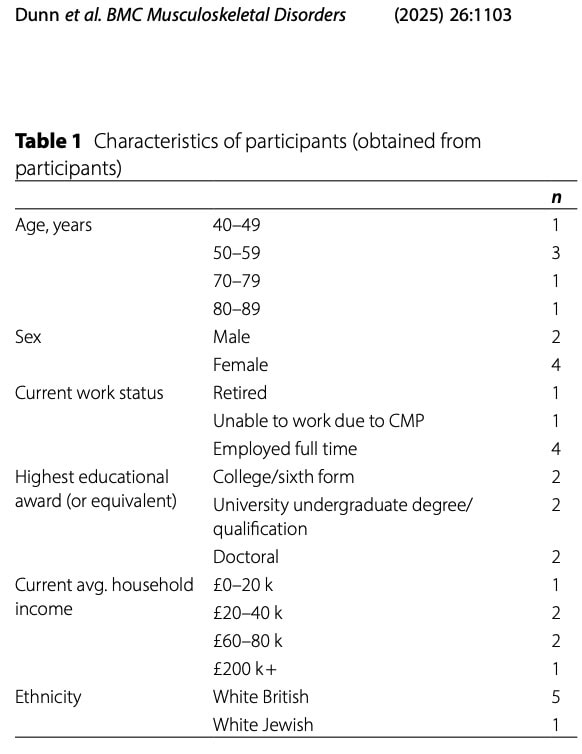
Prezentările lor dureroase au fost diverse; toți participanții au simțit durere în mai multe locuri, după cum se arată în tabelul de mai jos.

Nivelurile de handicap au variat, iar autorii au clasificat participanții în 3 grupuri pe baza impactului pe care durerea musculo-scheletică cronică l-a avut asupra vieții lor:
- Doi participanți s-au confruntat cu un impact ridicat al durerii lor musculo-scheletice cronice asupra vieții lor. Aceștia au raportat că și-au redus sau modificat semnificativ activitățile, inclusiv încetarea activității: Tony, Bethany
- Un impact moderat a fost raportat de doi participanți, care au schimbat unele activități (modificarea activității): Catherine, Hannah
- Ultimii doi participanți au indicat un impact scăzut al durerii lor musculo-scheletice cronice și și-au menținut în mare măsură activitățile: Charlotte, Edward
Rezultatele interviurilor au indicat că au apărut șase teme supraordonate, structurate în jurul convingerilor psihologice, sociale și biologice.
Tema superordonată 1: Experiențele psihologice negative nu contribuie la durerea musculo-scheletală cronică
Persoanele afectate care au avut un impact ridicat sau moderat al durerii musculo-scheletice cronice asupra vieții lor au descris factori psihologici negativi, inclusiv suferință psihologică, pierderea identității de sine, stres și gânduri și emoții negative, în legătură cu durerea lor cronică.

Atunci când au fost întrebați dacă acești factori au contribuit la durerea lor cronică, toți au negat că aceste experiențe psihologice au contribuit la apariția sau persistența durerii lor. Pentru ei, stresul a fost doar o reacție la durere, mai degrabă decât un motor al acesteia.
Tema supraordonată 2: Asistența medicală nesatisfăcătoare contribuie la apariția durerii musculo-scheletice cronice
Doi dintre cei șase participanți au descris o experiență negativă cu asistența medicală ca fiind contributivă. Amândoi au avut un impact ridicat al durerii lor cronice asupra vieții lor.

Tema supraordonată 3: Strategiile maladaptative de coping nu contribuie la durerea musculo-scheletală cronică
Toți participanții cu impact ridicat și moderat au vorbit despre gândurile, atitudinile și comportamentele lor față de gestionarea durerii musculo-scheletice cronice, care erau în conformitate cu "strategiile de coping maladaptative" cunoscute. Acestea au inclus catastrofizarea, evitarea și un locus extern de control.

Când au fost întrebați dacă aceste strategii de coping maladaptive le-au afectat durerea cronică, toți au fost de acord că nu au contribuit la durerea lor. Atunci când au fost întrebați dacă oprirea sau evitarea activităților le-ar fi putut agrava durerea cronică, au declarat "Lucrurile pe care le-am menționat? Nu, nu, m-a ajutat. Toate au ajutat". Tony (profil cu impact ridicat) a recunoscut că este posibil ca evitarea să-i fi agravat durerea cronică. În schimb, ambii participanți care au avut un impact scăzut al durerii lor asupra vieții lor nu au descris strategii de coping maladaptative.
Tema superordonată 4: Strategiile pozitive de coping îmbunătățesc durerea musculo-scheletală cronică
Participanții cu un impact scăzut și moderat al durerii musculo-scheletice cronice asupra vieții lor au descris gânduri, credințe și comportamente în conformitate cu strategiile de coping pozitive și au crezut că acestea le-au îmbunătățit durerea prin reducerea acesteia sau prin prevenirea agravării acesteia.

Participanții cu strategii pozitive de coping credeau că durerea lor cronică era mai bună datorită abordărilor lor. Edward a articulat bine acest lucru pentru exerciții și o atitudine pozitivă: "Întrucât acestea [articulațiile] sunt ființe vii, se presupune că au puterea de a se menține reparate pe cât de mult posibil. Așadar, cred că utilizarea continuă să ajute procesul de reparare, iar neutilizarea tinde să încurajeze nerepararea și, prin urmare, înrăutățirea". "Cred că o atitudine pozitivă este cel mai important lucru; să nu spui "Doamne, nu voi mai merge niciodată", ceea ce probabil unii oameni spun".
Tema superordonată 5: Activitățile istorice contribuie la durerea musculo-scheletală cronică
Participanții au descris experiențele anterioare, inclusiv munca, exercițiile fizice și hobby-urile, despre care credeau că au contribuit la CMP-ul lor pe baza impactului perceput al activității asupra schimbărilor structurale.


Tema supraordonată 6: Factorii biologici sunt principala cauză a durerii musculo-scheletice cronice
Toți participanții au articulat factorii biologici despre care credeau că au contribuit la durerea lor musculo-scheletală cronică, inclusiv modificările structurale și postura. De multe ori, participanții au bazat alte convingeri, cum ar fi factorii psihologici sau sociali, pe capacitatea lor de a le corela cu factorii biologici percepuți; de exemplu, Tony a declarat: "Am cu siguranță artrită la ambele încheieturi, iar acest lucru ar putea fi legat, aș spune, de munca în domeniul IT și de modul, poziția în care mâinile sunt tot timpul". Acest lucru sugerează că factorii biologici au fost convingerea principală pentru explicarea durerii musculo-scheletice cronice. În plus, la sfârșitul interviului, participanții au fost rugați să identifice "principala" lor convingere cu privire la cauza durerii lor musculo-scheletice cronice, cinci participanți citând factori biologici.
Întrebări și gânduri
Cum ar trebui să privim rezultatele actuale? În primul rând, trebuie să înțelegem că temele identificate provin de la doar 6 persoane, dintr-o locație specifică, legate de un anumit sistem de sănătate. În niciun caz nu putem generaliza aceste constatări la toți pacienții care suferă de dureri musculo-scheletice cronice. Dar nu acesta a fost scopul cercetătorilor. Prin utilizarea metodelor IPA de analiză, profunzimea unui subiect este prioritară față de amploare. Obiectivul nu a fost de a cuantifica prevalența experiențelor dureroase într-o populație mare, ci mai degrabă de a obține o înțelegere profundă și detaliată a modul în care indivizii dau sens durerii lor. Acest accent pus pe date bogate, experiențiale, este fundamental pentru IPA și este menit să ofere informații despre procesele de creare a sensului, dimensiunile cognitive, emoționale și sociale ale traiului cu durere, care ar putea fi omise prin metode pur cantitative. Putem utiliza exemplele furnizate de aceste persoane pentru a înțelege mai bine modul lor de gândire cu privire la durerea cronică. Cu ajutorul acestor informații, am putea identifica modelele de convingeri care pot acționa ca bariere în calea intervențiilor eficiente de fizioterapie.
Tema dominantă, generală, a fost convingerea că factorii biologici sunt cauza durerii musculo-scheletice cronice. Toți participanții au subliniat faptul că durerea le era cauzată de modificări structurale ale corpului lor. Chiar și participanții care au recunoscut stresul sau emoțiile au revenit în cele din urmă la explicațiile biologice, sugerând că factorii psihosociali erau acceptabili doar în măsura în care puteau fi traduși în mecanisme structurale sau mecanice. Atunci când au fost întrebați direct despre principala cauza principală a durerii lor, cinci din șase participanți au identificat factorii biologici. Această încadrare părea să organizeze toate celelalte convingeri, experiențele psihologice și sociale fiind interpretate ca fiind secundare, consecvente sau irelevante.
Participanții au subliniat faptul că modificările structurale ale corpului lor care au dus la apariția durerii cronice au fost cauzate de un fel de uzură și rupere. Se credea că munca a cauzat uzură cumulativă, postură proastă sau leziuni. Se considera că sporturile și hobby-urile fizice au "supus organismul la o presiune prea mare", ducând la degenerare ani mai târziu.
Strategiile de coping păreau să contrasteze între participanții cu handicap ridicat și moderat față de cei cu handicap scăzut sau moderat. Primul grup a descris, în general, o strategie maladaptivă de coping, inclusiv catastrofizarea, evitarea și un locus de control extern. Cei din urmă au avut mai multe strategii de coping adaptive sau pozitive, se gândesc la un comportament axat pe soluții, atitudini pozitive, mișcare și exerciții fizice.
- Cei cu un impact ridicat al durerii musculo-scheletice cronice au arătat mai mult
- Gânduri catastrofice, adesea centrate pe convingeri exagerate cu privire la daunele structurale (de exemplu, "discuri sfărâmate", "os pe os").
- Comportamentele de evitare au inclus oprirea exercițiilor fizice, reducerea activității, creșterea odihnei, schimbarea locului de muncă sau părăsirea completă a locului de muncă.
- Locusul de control extern a fost evident în dependența de medicamente sau soluții medicale ca unic mijloc de ameliorare.
- Cei cu un impact moderat sau scăzut al durerii asupra vieții lor au vorbit mai mult despre
- Coping centrat pe soluții: participanții au descris căutarea de informații, reformularea afecțiunii lor, rezolvarea problemelor și asumarea deciziilor de gestionare. Durerea a fost văzută ca ceva cu care se poate lucra, mai degrabă decât împotriva căruia se poate lupta.
- Atitudini pozitive: acestea au inclus încrederea în sine, raționalizarea crizelor, perseverența în activitățile valoroase și menținerea unui sentiment de control. Acești participanți s-au comparat adesea în mod implicit cu alții care ar putea "să renunțe" sau să catastrofeze.
- Exercițiul fizic ca strategie pozitivă de adaptare: participanții au crezut că utilizarea continuă a corpului lor este benefică, formulând adesea acest lucru în termeni cvasi-biologici (de exemplu, articulațiile trebuie utilizate pentru a rămâne sănătoase). Chiar și atunci când durerea a fost recunoscută, activitatea nu a fost considerată amenințătoare.
În mod esențial, majoritatea participanților nu au crezut că aceste strategii maladaptative de coping le agravau durerea. Dimpotrivă, evitarea și odihna au fost adesea percepute ca utile sau de protecție împotriva unor daune suplimentare. Chiar și atunci când au fost întrebați în mod explicit dacă astfel de comportamente ar putea fi factori care contribuie la durerea cronică, participanții au respins în general această noțiune.
Acest lucru implică în ansamblu că avem nevoie de o abordare diferită în practică. În loc să încadrăm durerea cuiva în jurul prezenței sau absenței unei "daune" structurale, ceea ce se întâmplă adesea într-o varietate de contexte de îngrijire medicală, ar trebui să explorăm convingerile persoanei din fața noastră. Atunci când sunt identificați factorii de suferință și factorii maladaptativi cunoscuți care contribuie la durerea cronică, am putea începe prin a valida această experiență fără a atribui cauzalitate. Prin punerea în aplicare a educației privind neuroștiința durerii și explicarea modului în care aceasta poate crește sensibilitatea sistemului nervos, mai degrabă decât arătând spre psihologia cuiva, putem încerca să oferim un sentiment de înțelegere persoanei respective. De exemplu, unei persoane cu dureri inexplicabile care a auzit că va trebui să trăiască cu ele și căreia i s-a spus că nu se poate face "nimic" în această privință, deoarece s-a încercat "totul" (ceea ce personal întâlnesc frecvent în practică), i-ați putea valida experiența spunându-i, de exemplu "Având în vedere tot cu ce te-ai confruntat, este logic ca sistemul tău nervos să fie în alertă maximă, dar asta nu înseamnă că este "în capul tău".
Pentru cei care au avut experiențe negative cu întâlnirile anterioare în domeniul asistenței medicale, trebuie să fim conștienți că ar putea exista încă o ușă deschisă pentru a le recâștiga încrederea în furnizorii de servicii medicale, dar să fim conștienți că ar putea exista sentimente de neîncredere și furie față de "sistem". Aici, primul obiectiv ar trebui să fie îmbunătățirea alianței terapeutice. Fiți conștienți de faptul că celor mai mulți dintre acești pacienți li s-a spus să facă A sau B. Ei "au încercat totul", dar "totul a eșuat". În aceste circumstanțe, în practica clinică, tind să schimb accentul pentru a încerca să găsesc ceea ce nu a fost "făcut" încă. Uneori, puteți întreba despre ce a fost nefolositor față de ce a fost util până acum. Sau ce cred ei că au nevoie pentru ca această întâlnire să fie diferită de experiențele anterioare. Luați-vă timp pentru a încerca să vă diferențiați abordarea de întâlnirile anterioare nefolositoare. Și încercați să îi lăsați să exprime ceea ce este în gândurile lor, mai degrabă decât să umpleți tăcerile. Intervențiile dvs. vor trebui să fie consecvente, transparente și pline de empatie, și să creeze un spațiu sigur. Încercați însă să implementați raționamentul colaborativ pentru a face pacientul să se simtă parte a procesului, mai degrabă decât "un obiect care primește un anumit tratament". Evitați să fiți excesiv de optimiști sau să folosiți asigurări generice, cum ar fi, de exemplu, "voi rezolva eu problema", "totul va fi bine", ci încercați să folosiți un limbaj de colaborare, cum ar fi "haideți să rezolvăm asta împreună". Și, cel mai important, explicați de ce faceți ceva, mai degrabă decât să explicați ce faceți. Expunerea gradată poate fi utilizată ca o strategie de explorare a capacităților organismului și o puteți încadra ca modalitate de testare a răspunsurilor sistemului nervos.
Tema 3 evidențiază faptul că pacienții cu handicap ridicat și moderat adoptă în mod obișnuit comportamente de adaptare, cum ar fi catastrofizarea, evitarea activității și un locus de control extern, dar nu percep aceste strategii ca contribuind la durerea lor musculo-scheletică cronică. În practica fizioterapeutică, acest lucru înseamnă că evitarea și odihna pot fi apărate în mod activ ca măsuri de protecție, mai degrabă decât recunoscute ca potențiale contribuții la durere. Prin etichetarea acestor comportamente ca fiind maladaptative sau prin încercarea de a corecta convingerile, se poate simți o rezistență care, probabil, subminează alianța terapeutică. Prin urmare, acordați prioritate evaluării înțelegerii raționamentului pacientului din spatele evitării și așteptărilor sale cu privire la rău, mai degrabă decât contestării imediate a acestor opinii. Intervențiile pot fi mai eficiente atunci când expunerea și activitatea gradată sunt încadrate ca experimente sigure pentru a aduna dovezi privind toleranța (țesuturilor), mai degrabă decât ca tratamente menite să schimbe convingerile. Această abordare permite fizioterapeuților să promoveze schimbarea funcțională respectând în același timp modelele explicative existente ale pacienților cu privire la durerea lor.
Vorbește tocilar cu mine
Raportarea acestui studiu calitativ respectă cu strictețe orientările COREQ (Consolidated Criteria for Reporting Qualitative Research). Acest angajament asigură transparență maximă și rigoare metodologică, permițând cititorilor să evalueze pe deplin credibilitatea și transferabilitatea rezultatelor. Aderarea la COREQ demonstrează un angajament față de practicile de raportare calitativă de înaltă calitate.
O limitare a studiului este dimensiunea redusă a eșantionului (6 participanți). De asemenea, au fost stabilite trei grupuri diferite de niveluri de handicap prin clasificarea acestor persoane pe baza impactului durerii musculo-scheletice cronice asupra vieții lor. Deși acest lucru poate duce la o înțelegere mai largă a factorilor care contribuie la durerea cronică, clasificarea acestor categorii nu s-a bazat pe o metodă standardizată.
Mesaje de luat în considerare
Cei care se confruntă cu cel mai mare handicap din cauza durerii musculo-scheletice cronice pot fi cel mai puțin susceptibili de a aproba explicații biopsihosociale pentru starea lor, în ciuda faptului că prezintă adesea suferință severă și adaptare inadaptată.
Atunci când lucrăm cu persoane care au dureri musculo-scheletice cronice, înainte de a începe programul lor de reabilitare, este important să explorăm situația lor unică. Ca parte a poveștii lor și a imaginii lor despre durere, putem explora convingerile lor cu privire la natura leziunii sau a durerii cu care se confruntă.
Evaluarea convingerilor și alianța terapeutică vor fi probabil condiții prealabile pentru o intervenție eficientă, în special în cazul persoanelor cu modele explicative biomedicale înrădăcinate. Încercările de a modifica direct convingerile sau de a introduce cadre psihosociale fără încrederea adecvată pot risca dezangajarea sau consolidarea rezistenței. În clinică, ar fi mai bine să se înceapă cu strategii de schimbare a comportamentului, cum ar fi activitatea gradată sau expunerea, înainte de a încerca să se schimbe convingerile. Acest lucru le permite pacienților să se simtă în siguranță și capabili înainte de a se gândi diferit la ceea ce le-a cauzat problema. Așadar, este foarte important să se utilizeze o comunicare flexibilă, axată pe pacient, care să pună pe primul loc funcția, încrederea și învățarea prin experiență, mai degrabă decât încercarea imediată de a-i face să-și schimbe părerea.
Referință
Cum poate fi nutriția un factor crucial pentru sensibilizarea centrală - Prelegere video
Urmăriți această prelegere video GRATUITĂ despre nutriție și sensibilizare centrală susținută de cercetătorul nr. 1 în Europa în domeniul durerii cronice, Jo Nijs. Ce alimente ar trebui să evite pacienții vă va surprinde probabil!

