Osteoartrita de șold: Noul Ghid de Practică Clinică pentru Fizioterapeuți 2025

Osteoartrita șoldului (OA) rămâne una dintre cele mai frecvente surse de durere și declin funcțional ale membrelor inferioare întâlnite în fizioterapia musculo-scheletală. În ciuda prevalenței sale, persistă variații în practică, de la o dozare inconsecventă a exercițiilor la o încredere excesivă în modalitățile pasive sau în căile imagistice care oferă o valoare clinică redusă.
Ghidul de practică clinică (CPG) 2025 de Koc et al., publicat în Journal of Orthopaedic & Sports Physical Therapy, oferă prima actualizare majoră din 2017 și sintetizează noile cercetări de înaltă calitate pentru a ghida evaluarea, tratamentul conservator și urmărirea rezultatelor pentru adulții cu OA de șold.
Acest articol rezumă actualizările cheie prin prisma unui fizioterapeut, subliniind implicațiile clinice ale fiecărei recomandări și schimbările față de ghidul din 2017.
Ghidul de practică clinică 2025 oferă prima actualizare majoră din 2017 și sintetizează noile cercetări de înaltă calitate pentru a ghida evaluarea, tratamentul conservator și urmărirea rezultatelor pentru adulții cu OA de șold.
De ce este important acest ghid
Elaborată de o echipă multidisciplinară care reprezintă practica fizioterapiei ortopedice, terapia manuală, știința mișcării, chirurgia, educația rezidențială, cercetarea rezultatelor și metodologia ghidurilor, CPG 2025 reflectă o revizuire cuprinzătoare și interdisciplinară a celor mai bune dovezi actuale.
Este important de reținut că procesul de revizuire a inclus și persoane care suferă de osteoartrită de șold, ale căror opinii au contribuit la perfecționarea recomandărilor. În plus, ghidul a fost postat pentru comentarii publice prin APTA Orthopedics, permițând pacienților, clinicienilor și altor părți interesate să ofere feedback care a fost încorporat în versiunea finală înainte de publicare.
Gradele de dovezi explicate
Fiecărei recomandări i se atribuie un grad de evidență care indică soliditatea și certitudinea cercetărilor care o susțin:
- Gradul A - Dovezi solide: Susținute de un ansamblu de cercetări de înaltă calitate, cum ar fi studii randomizate bine concepute, studii prospective sau revizuiri sistematice, care oferă o mare încredere în recomandare.
- Gradul B - Dovezi moderate: Susținută de cel puțin un studiu randomizat de înaltă calitate sau de mai multe studii moderat de riguroase, ceea ce face ca recomandarea să fie fiabilă în majoritatea situațiilor clinice.
- Gradul C - Dovezi slabe: Susținute de un singur studiu moderat de riguros sau de mai multe studii de calitate inferioară (de exemplu, modele retrospective sau serii de cazuri), uneori completate de consensul experților.
- Gradul D - Dovezi contradictorii: Există studii de calitate superioară, dar nu sunt de acord în ceea ce privește concluziile lor, ceea ce impune medicilor să interpreteze rezultatele în context.
- Gradul E - Dovezi teoretice/fundamentale: Bazate în principal pe cercetarea științifică fundamentală, biomecanică, conceptuală sau cadaverică, mai degrabă decât pe studii clinice.
- Grad F - Opinie de expert: Sprijinit în principal de experiența clinică și de consensul echipei de elaborare a ghidului atunci când lipsesc dovezi de cercetare.
Curs online
Rezervați-vă locul acum și dobândiți abilitățile și încrederea de a gestiona cazurile de extremități superioare și inferioare cu claritate în practica ambulatorie de zi cu zi.

Recomandări clinice cheie
1. Evaluare și diagnostic
Examinare subiectivă și fizică cuprinzătoare:
Clinicienii trebuie să efectueze o anamneză completă și un examen fizic care să evalueze comportamentul simptomelor, iritabilitatea, mersul, ROM, forța și limitările funcționale, cu teste de provocare (de exemplu, FABER) utilizate judicios.
Criterii de diagnostic:
Diagnosticul este susținut de:
- Durerea de șold la adulți >50 de ani
- Rigiditate matinală <60 minute
- IR pasivă dureroasă și restricționată
- IR <24° sau ≥15° mai mică decât partea contralaterală
Imagistică :
Respectați criteriile Colegiului American de Radiologie:
- Prima linie: Radiografii AP ale pelvisului și șoldului
- Dacă se suspectează o patologie neclară sau extra-articulară: diagnostic ecografic
- RMN/CT numai atunci când radiografiile + ultrasunetele sunt nediagnostice
Best Practice Examination Set:
Pentru a standardiza evaluarea, clinicienii ar trebui să colecteze:
- O măsură de autoevaluare: WOMAC, HOOS sau PROMIS
- O măsură a performanței: 6MWT, 30 de secunde în picioare pe scaun, TUG sau test pe scări
- Deficiențe: ROM șold, forță șold (toate planurile), FABER, NPRS
2. Principii de reabilitare
Terapia prin exerciții fizice (grad A): Intervenția primară pentru OA de șold. Prescrieți programe individualizate de întărire și mobilitate, 1-5 ședințe/săptămână timp de 5-16 săptămâni, 30-120 minute pe ședință. Terapia acvatică este eficientă pentru durere, ROM, mers, echilibru și funcție.
Terapia manuală (grad A): Utilizați tehnici de mobilizare a articulației șoldului, inclusiv distragerea axei lungi cu forță mare pentru a îmbunătăți ROM, distragerea cu forță mică pentru a reduce durerea și mobilizarea cu mișcare pentru câștiguri funcționale rapide.
Dry Needling (grad A): Recomandat pentru OA de șold de gradele II-III pentru ameliorarea pe termen scurt a durerii, a ROM, a forței și a funcției. Vizați iliopsoas, rectus femoris, TFL și gluteus medius/minimus cu ajutorul unei tehnici fast-in fast-out.
Educația pacienților (grad B): Includeți orientări privind principiile exercițiilor fizice, modificarea activității, descărcarea articulațiilor și strategiile de susținere a greutății. Dovezi noi susțin formarea automată pe internet a abilităților de a face față durerii ca adjuvant.
Antrenament funcțional, de mers și echilibru (grad C): Oferirea de cursuri de reeducare a mersului și a echilibrului bazate pe deficiențe și instruirea cu privire la dispozitivele asistive, atunci când este indicat.
Pierderea în greutate (gradul B): Colaborați cu medicii/dieteticienii pentru o reducere de 5-7,5% a greutății corporale pentru persoanele cu IMC >25-30 kg/m².
3. Modalități auxiliare
Ultrasunete terapeutice (retrogradat - grad D):
Noi dovezi RCT nu arată niciun beneficiu suplimentar al ultrasunetelor continue, pulsate sau combinate dincolo de placebo, inversând recomandarea din 2017.
Contrafort (grad F):
Nu este tratamentul de primă intenție. Poate fi luată în considerare după eșecul exercițiilor fizice și al terapiei manuale, în special în cazul OA bilaterale care necesită pivotare sau rotire.
4. Tratamentul farmacologic
Ghidul reafirmă constatările din 2017 privind AINS, inhibitorii COX-2 și injecțiile cu corticosteroizi pentru ameliorarea simptomelor, cu precauție în ceea ce privește efectele secundare gastrointestinale și preocupările potențiale (dar neconfirmate) privind progresia OA.
5. Progresie
Progresia funcțională ar trebui monitorizată prin:
- Îmbunătățiri în măsurile de rezultat validate
- Progresia treptată a sarcinii în funcție de iritabilitatea simptomelor
- Recuperarea ROM și a forței șoldului
- Performanța la testele funcționale, cum ar fi distanța de mers, urcatul scărilor și poziția șezând în picioare
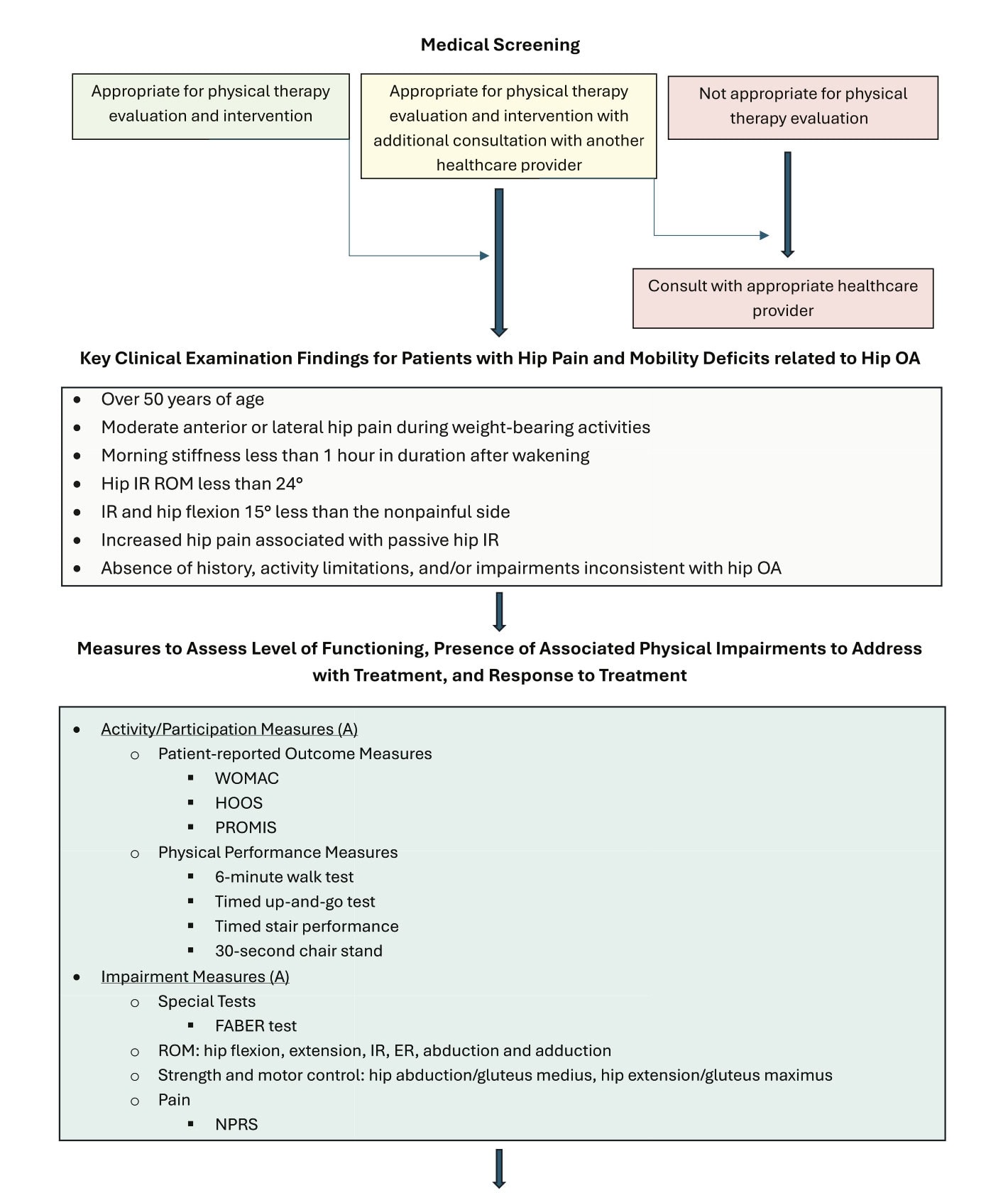

Diagrama recomandărilor Ghidului de practică clinică privind osteoartrita șoldului.
Rezumat
Ghidul CPG 2025 privind OA de șold pune accentul pe reabilitarea activă, încărcarea progresivă, terapia manuală și acularea uscată, rafinând în același timp căile de diagnosticare și standardizând evaluarea. Acesta integrează noi cercetări în mai multe domenii și clarifică unde au evoluat dovezile din 2017.
Modificări aduse ghidului din 2017:
- Modificări din Ghidul 2017:
- Integrarea de noi dovezi (2016-2023): Au fost încorporate mai multe noi RCT-uri, revizuiri sistematice și meta-analize în principalele domenii de intervenție.
- A fost adăugat Dry Needling (grad A): O nouă recomandare puternică susținută de dovezi de înaltă calitate pentru îmbunătățiri pe termen scurt în ceea ce privește durerea, ROM, forța și funcția.
- Calea de imagistică actualizată: Adoptarea criteriilor ACR pentru utilizarea adecvată a radiografiilor, ecografiei diagnostice și RMN/CT.
- Set standardizat de examene "Best Practice": Introducerea unui set de bază de măsuri ale rezultatelor, teste de performanță fizică și măsuri ale deficiențelor pentru a îmbunătăți coerența între clinicieni.
- Terapia prin exerciții fizice consolidată: Noile meta-analize consolidează consolidarea progresivă individualizată și terapia acvatică, cu parametri de dozare mai clari.
- Dovezi extinse privind terapia manuală: Studiile recente clarifică beneficiile distragerii șoldului cu forță mare vs. forță mică și ale mobilizării cu mișcare.
- Educația pacienților actualizată: Acum include dovezi pentru formarea automată pe internet a abilităților de gestionare a durerii, alături de exerciții și/sau terapie manuală.
- Ecografia terapeutică retrogradată (acum gradul D): Un nou RCT de înaltă calitate nu demonstrează niciun beneficiu suplimentar în comparație cu placebo, inversând recomandarea anterioară pe termen scurt din 2017.
Limitări și concluzii
În ciuda actualizărilor substanțiale, ghidul 2025 evidențiază mai multe limitări continue. Multe domenii de intervenție încă nu dispun de studii de înaltă calitate, în special în ceea ce privește formarea funcțională, reeducarea mersului, intervențiile pentru echilibru și protezarea. Dovezile pentru educația pacienților dincolo de formarea automată a abilităților de a face față durerii rămân limitate, iar cercetările în domeniul ultrasunetelor terapeutice continuă să fie contradictorii. Mai multe recomandări rămân neschimbate din 2017 doar pentru că nu au fost publicate studii noi.
După cum se subliniază în declarația de intenție a ghidului, aceste recomandări servesc drept orientare bazată pe dovezi (nu standarde prescriptive) și trebuie aplicate utilizând raționamentul clinic, obiectivele pacientului și prezentarea individuală. Autorii subliniază necesitatea ca medicii să documenteze abaterile atunci când este cazul și să contribuie la rezultatele viitoare pentru a consolida baza de dovezi. CPG 2025 oferă un cadru actualizat, sensibil la pacient și riguros din punct de vedere metodologic, care consolidează reabilitarea activă și sprijină îngrijirea consecventă, bazată pe dovezi, pentru adulții cu osteoartrită de șold.
Referință
Koc, T. A., Jr, Cibulka, M., Enseki, K. R., Gentile, J. T., MacDonald, C. W., Kollmorgen, R. C., & Martin, R. L. (2025). Durerea șoldului și deficitele de mobilitate- Osteoartrita șoldului: Revizia 2025. The Journal of orthopaedic and sports physical therapy, 55(11), CPG1-CPG31. https://doi.org/10.2519/jospt.2025.0301

Anibal Vivanco
NOI ARTICOLE DE BLOG ÎN INBOX
Abonați-vă acum și primiți o notificare imediat ce cel mai recent articol de pe blog este publicat.




