Sindromul radicular cervical: A opera sau a educa?

Introducere
Sindromul radicular cervical este un termen generic care acoperă durerea radiculară cervicală și radiculopatia cervicală. Acesta din urmă este o afecțiune cauzată predominant de o hernie de disc cervicală, care determină deficite senzoriale și motorii. Durerea radiculară cervicală se manifestă ca durere radiantă de-a lungul brațului, adesea suficient de severă pentru a perturba viața de zi cu zi. Deși simptomele se ameliorează adesea în termen de șase luni, intervenția chirurgicală, de obicei discectomia anterioară, este luată în considerare atunci când măsurile conservatoare eșuează. În ciuda ratelor de succes raportate de 80-95% pe baza rezultatelor funcționale și a durerii, doar două treimi dintre pacienți se declară mulțumiți de ameliorarea generală a afecțiunilor asociate. Acest lucru evidențiază nevoia continuă de cercetare pentru optimizarea strategiilor de tratament. Acest studiu CASINO a fost inițiat pentru a aborda lipsa de cunoștințe privind diferențele pe termen lung în ceea ce privește rezultatele dintre tratamentul chirurgical și cel conservator pentru pacienții cu sindrom radicular cervical datorat herniei discului intervertebral.
Metode
Acest studiu de cohortă prospectiv a fost efectuat în Țările de Jos în perioada 2012-2021. Participanții eligibili au fost adulți cu vârsta cuprinsă între 18 și 75 de ani care au prezentat sindrom radicular cervical, definit ca durere invalidantă sau senzații de furnicături timp de cel puțin două luni. Un neurolog sau un neurochirurg a confirmat diagnosticul, iar un RMN a confirmat prezența unei hernii de disc cu compresie radiculară.
În caz de mielopatie cervicală (obiectivată prin RMN) sau pareză a brațelor, definită ca o MRC < 4, participanții au fost excluși.
Un grup chirurgical și conservator a fost creat în urma consultului cu neurochirurgul. Ambele opțiuni au fost discutate și echilibrate cu participantul și, în acord, s-a luat decizia de a opta pentru intervenția chirurgicală sau pentru tratamentul conservator. Nu a avut loc nicio randomizare.
Participanții care au ales intervenția chirurgicală au fost supuși unei discectomii anterioare standard sub anestezie generală, în cadrul căreia ligamentul longitudinal posterior a fost deschis pentru a decomprima rădăcina nervoasă și dura. O cușcă PEEK a fost plasată în spațiul intervertebral. În urma procedurii, participanții au fost spitalizați timp de una până la două zile, dar nu s-a efectuat nicio fizioterapie după procedură.
Pentru grupul de management conservator, în conformitate cu protocolul, neurologul sau medicul de familie a fost responsabil. Participanții la acest grup au fost informați cu privire la afecțiunea și prognosticul favorabil al radiculopatiei cervicale. Ei au fost încurajați să își reia activitățile zilnice. Dacă a fost necesar, a fost inclusă o abordare treptată a gestionării durerii cu paracetamol, AINS sau tramadol. Nu li s-a prescris în mod obișnuit fizioterapie sau un guler cervical moale; cu toate acestea, a fost permisă inițierea acestor tratamente dacă pacientul le considera necesare. Ei au primit un program care viza activitatea gradată. Participanții la acest grup au fost protejați, ceea ce înseamnă că, în cazul în care au apărut deficite neurologice progresive sau durerea a devenit intolerabilă, pacienții au fost trimiși înapoi la neurochirurg pentru a explora opțiunile chirurgicale potențiale.
Rezultatele primare au fost scala VAS pentru durerea brațului și indicele de dizabilitate a gâtului. Aceste măsurători au fost obținute la momentul inițial, 6, 12, 26, 38, 52 și 104 săptămâni după înscriere. Indicele de invaliditate a gâtului a fost convertit la o scară de 100 de puncte, scorurile mai mari reprezentând rezultate mai proaste. Diferența clinică minimă importantă (MCID) a fost stabilită ca o reducere cu 30% a durerii brațului VAS și 20 de puncte pe indicele de invaliditate a gâtului de 100 de puncte.
Rezultatele secundare au inclus scala VAS pentru durerea de gât și EuroQol VAS (EQ-VAS), care evaluează starea generală de sănătate de la 0 (cea mai gravă stare de sănătate imaginabilă) la 100 (cea mai bună stare de sănătate imaginabilă).
Datele participanților au fost dicotomizate pentru a raporta distribuția rezultatelor reușite și nereușite. Următoarele valori cut-off au fost considerate ca fiind un rezultat bun:
- VAS durere în braț ≤ 25
- Indicele de invaliditate a gâtului ≤ 24
- VAS durere cervicală ≤ 35
- EQ-VAS ≥ 69
Rezultate
Un total de 141 de participanți au fost incluși în studiu, dintre care 53 au fost tratați conservator și 88 au optat pentru decompresie anterioară chirurgicală.
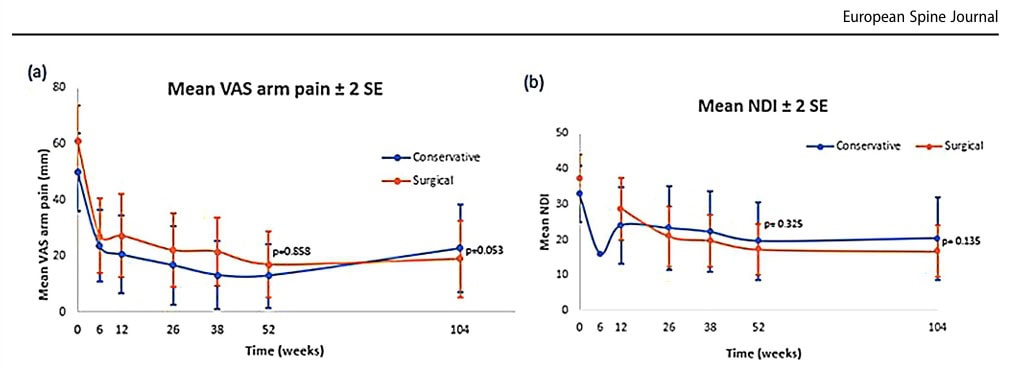
Persoanele din grupul conservator aveau în medie 54,6 ani, față de cele din grupul chirurgical care aveau 49 de ani. Această diferență de vârstă a fost semnificativă din punct de vedere statistic. În grupul conservator, 58% au fost bărbați, în timp ce doar 40% au fost în grupul chirurgical. Această diferență de gen nu a fost, totuși, semnificativă din punct de vedere statistic. Indicele de masă corporală (IMC) mediu în grupul conservator a fost de 27,7 kg/m2 comparativ cu 25,8 kg/m2 în grupul de chirurgie, ceea ce a condus la o diferență semnificativă la momentul inițial. Media VAS a durerii brațului în grupul conservator a fost de 49,9/100 comparativ cu 60,9/100 în grupul conservator, producând, de asemenea, o diferență semnificativă la momentul inițial între grupuri.
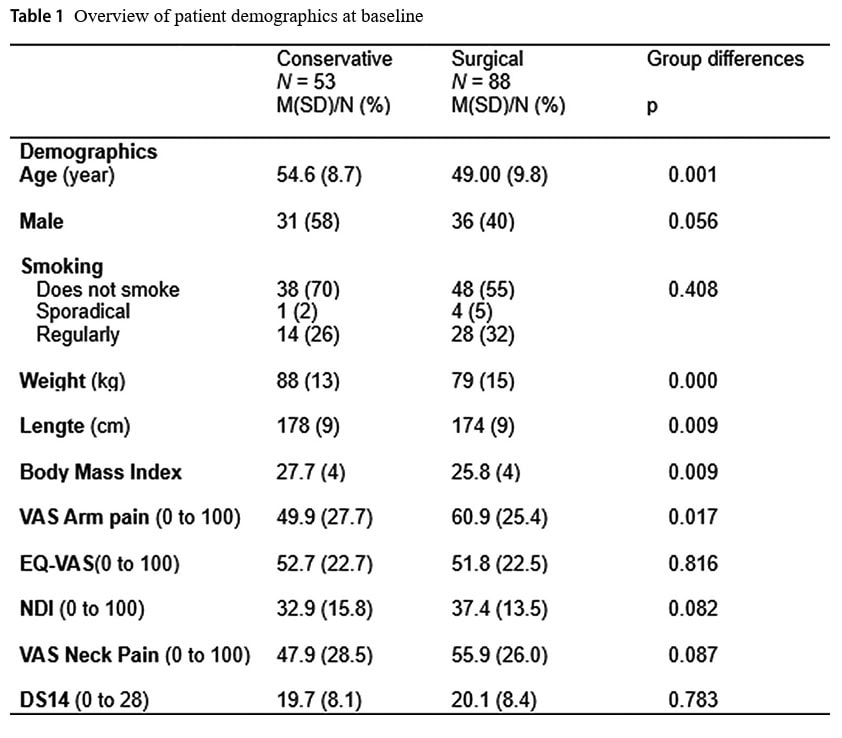
În primul an, durerea VAS a brațului a scăzut cu o medie de 36,9 mm în grupul conservator comparativ cu 43,9 mm în grupul chirurgical. Acest lucru nu a produs o diferență semnificativă între grupuri (p = 0,858).
Neck Disability Index la un an a scăzut în medie cu 13,3 puncte în grupul conservator și cu 20,1 puncte în grupul chirurgical, ceea ce nu a condus la nicio diferență semnificativă (p = 0,329).
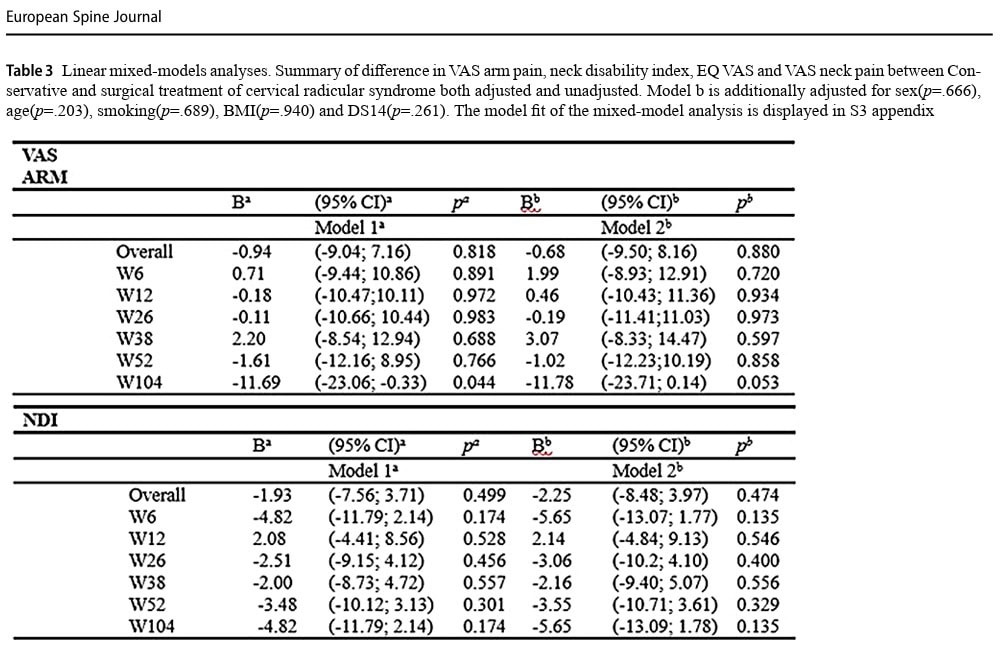
Atunci când datele au fost comparate la 2 ani (104 săptămâni), durerea brațului VAS a scăzut cu 27,1 mm în grupul conservator și cu 41,9 mm în grupul chirurgical. Aceasta nu a produs nicio diferență semnificativă între grupuri (p = 0,053), deși autorii au etichetat acest lucru în mod fals ca fiind o diferență relevantă din punct de vedere clinic în cadrul-grup, deoarece reducerea a depășit declinul de succes prespecificat de 30%.
Indicele de invaliditate a gâtului la 2 ani a arătat o reducere medie de 12,5 puncte în grupul conservator și 20,6 în grupul chirurgical. Acest lucru nu a fost semnificativ din punct de vedere statistic (p = 0,135).
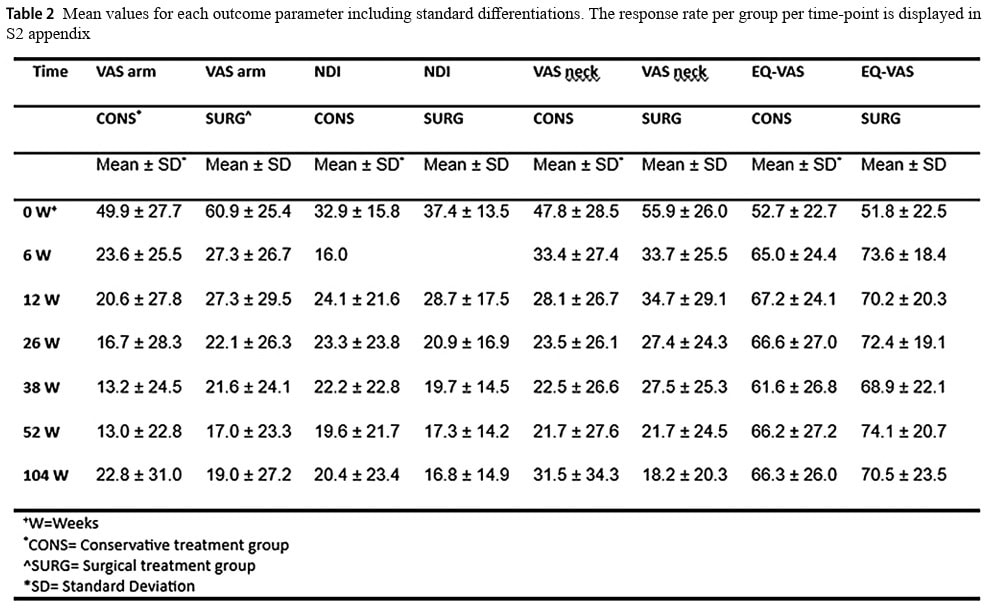
Atunci când datele VAS privind durerea brațului au fost dicotomizate, 87% dintre participanții din grupul conservator și 70% din grupul chirurgical au raportat un rezultat bun. Aceasta s-a schimbat la 70% și 74% la 2 ani, pentru grupurile conservatoare și chirurgicale, respectiv.
Dicotomizarea rezultatului indicelui de invaliditate a gâtului la 1 an a arătat că 76% din grupul conservator și 74% din grupul tratat chirurgical au avut un rezultat bun. La 2 ani, aceasta s-a schimbat la 71% din grupul conservator și 80% din grupul chirurgical.
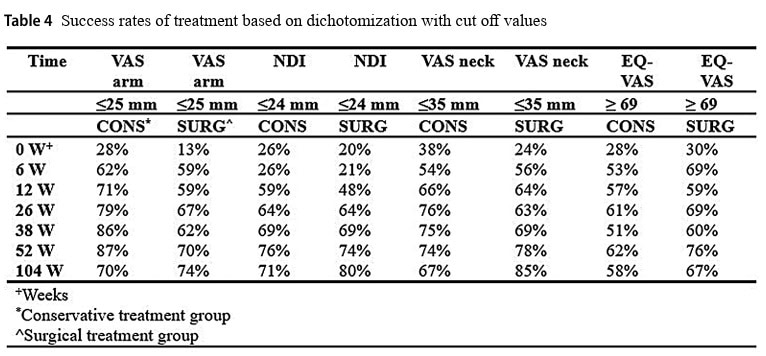
Analiza rezultatelor secundare nu a evidențiat diferențe semnificative (p = 0,493) între grupuri la 1 sau 2 ani pentru EQ-VAS, deși ambele grupuri s-au îmbunătățit de-a lungul anilor. VAS pentru durerea de gât a scăzut în mod egal în timp, dar după 2 ani, a fost găsită o diferență semnificativă, favorizând grupul chirurgical (p = 0,002).
Întrebări și gânduri
În primul rând. Un lucru care mi-a atras atenția a fost utilizarea inconsecventă a terminologiei. În lucrare, precum și în protocol, autorii folosesc termenii "radiculopatie cervicală" și "sindrom radicular cervical" în mod interschimbabil. Deși par asemănători, acești termeni nu sunt sinonime, deși de multe ori în literatura de specialitate terminologia se suprapune și este utilizată în mod inconsecvent. Pentru a fi clar, sindromul radicular cervical este un termen generic sub care se încadrează durerea radiculară cervicală și radiculopatia cervicală. În timp ce durerea radiculară cervicală indică o afecțiune dureroasă, cauzată de compresia sau iritarea unei rădăcini nervoase cervicale, radiculopatia cervicală se referă la o pierdere a funcției nervoase. Această pierdere poate fi de origine motorie sau senzorială, dar poate duce și la o pierdere a reflexelor. O combinație de durere și pierdere a funcției nervoase poate fi denumită radiculopatie dureroasă.
Acum că acest lucru este clar, este important să știm ce populație de pacienți este studiată în această publicație. Titlul indică radiculopatia cervicală, implicând faptul că afecțiunea este caracterizată de o pierdere a funcției nervoase. Rezumatul menționează sindromul radicular cervical. În criteriile de eligibilitate, "simptome invalidante SAU furnicături" au fost specificate. Aceasta este prea largă pentru a fi clară. O persoană cu dureri chinuitoare cauzate de durerea radiculară cervicală poate avea simptome invalidante. De asemenea, o persoană cu o pierdere a funcției motorii care provine din radiculopatia cervicală poate fi afectată de simptome invalidante. În plus, nu au fost împărtășite detalii cu privire la diagnostic, ceea ce face dificilă stabilirea definitivă a populației exacte de pacienți care a fost inclusă. În tot textul, accentul se pune pe durere, mai degrabă decât pe pierderea funcției neurologice, presupunând că durerea radiculară cervicală face parte din domeniul de aplicare. Totuși, aceasta rămâne o presupunere. Lipsa de claritate în definirea populației de studiu limitează interpretabilitatea rezultatelor și aplicabilitatea la subgrupuri clinice specifice. Este esențial să se stabilească terminologia corectă!
Metodologia a fost schimbată de la un RCT la un design de cohortă observațională. Cu siguranță înțeleg de ce autorii au ales să schimbe RCT într-un studiu de cohortă, mai ales că au întâmpinat probleme cu recrutarea participanților. Studiul a durat nouă ani, o perioadă lungă de timp, în care domeniul medical continuă să avanseze și să inoveze. Respectarea planului inițial de a efectua un RCT ar fi dus la risipirea resurselor și la recrutarea unui eșantion mic, cu proceduri care ar putea fi depășite atunci când publicația va fi în cele din urmă prezentată, ceea ce nu ar contribui în cele din urmă la acumularea de dovezi. Cu toate acestea, un studiu observațional este suboptimal, deoarece este predispus la prejudecăți. Nu a fost menționat în mod specific unde au fost recrutați participanții, dar presupun că a fost într-un cadru spitalicesc de îngrijire terțiară, deoarece neurologul și neurochirurgul ar putea stabili un diagnostic, iar neurochirurgul a fost implicat în luarea deciziei de tratament împreună cu pacientul. Deoarece aceste persoane consultau deja neurochirurgul, cresc șansele ca aceste persoane să fi căutat deja o îngrijire mai avansată, ceea ce implică faptul că acestea au avut o prejudecată față de chirurgie. Într-adevăr, din cei 141 de candidați eligibili, aproape două treimi au optat pentru îngrijire chirurgicală. Acest lucru poate implica faptul că studiul a fost influențat de prejudecățile de selecție și de tratament. Prin urmare, rămâne un echilibru clinic, ceea ce ar justifica un RCT în viitor. Deoarece diagramele spaghetti au indicat o eterogenitate substanțială, chiar și în cadrul grupurilor, ar fi semnificative analizele de subgrup pentru a rafina în continuare respondenții și participanții care nu răspund.
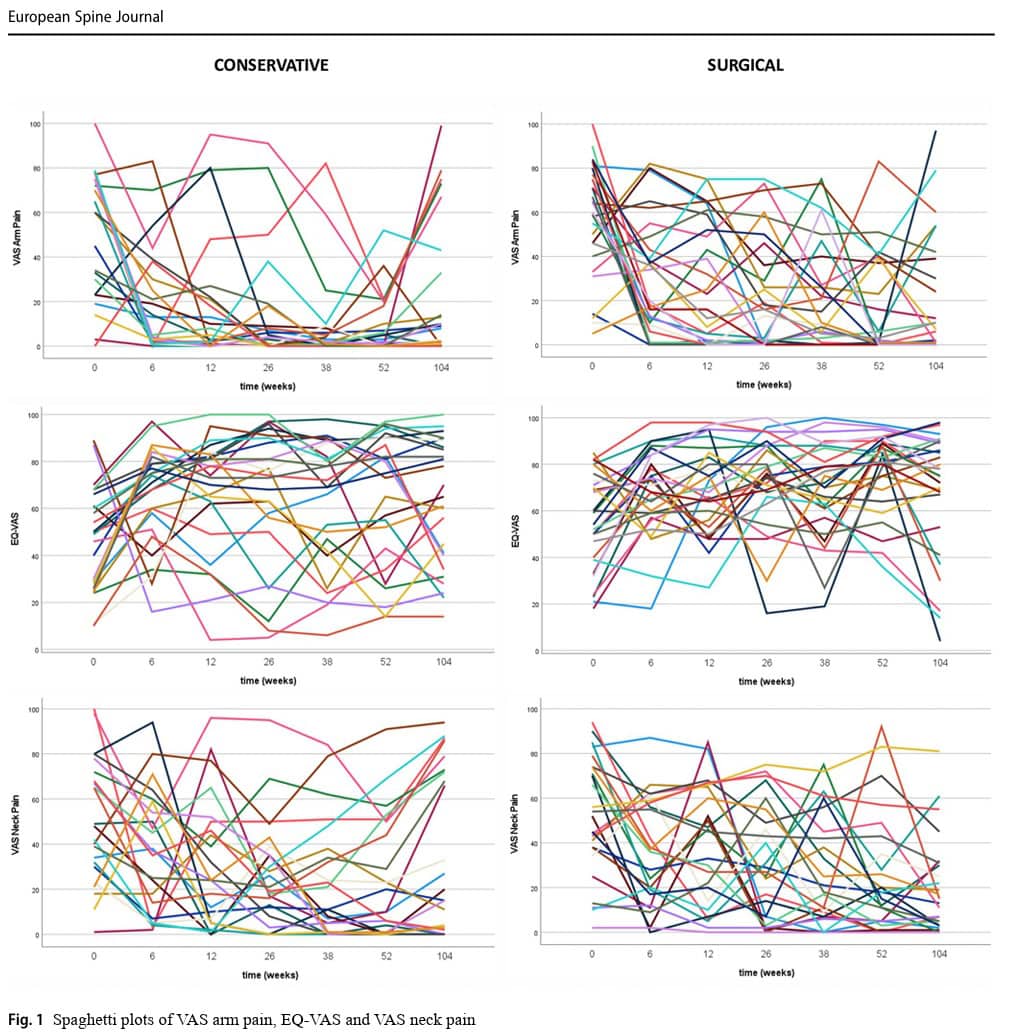
Atunci când se examinează datele individuale din diagramele spaghetti, se poate observa o mare variabilitate interindividuală a rezultatelor. Acest lucru implică faptul că populația studiată a avut o eterogenitate semnificativă, care se reflectă și în deviațiile standard mari. Deja la momentul inițial, mai mulți factori au fost diferiți, dar, în mod interesant, aceste diferențe nu au fost semnificative ca și covariate în analize. Analizele nu au găsit efecte de confuzie semnificative pentru diferențele inițiale, ceea ce înseamnă că, deși grupurile nu au fost egale la momentul inițial, aceste diferențe nu influențează sau prezic rezultatele în timp. De exemplu, o diferență semnificativă în IMC nu implică faptul că o persoană cu un IMC mai scăzut va avea automat un efect mai bun al tratamentului în comparație cu o persoană cu un IMC mai ridicat.
Autorii au confundat satisfacția pacienților cu rezultatele bune. Înainte de a analiza datele, au fost stabilite mai multe cut-off-uri pentru a indica un rezultat bun. În text, atunci când se atinge unul dintre cut-off-uri, autorii se referă uneori la acesta ca la un rezultat semnificativ, indicând satisfacția pacientului. De exemplu, tabelul 4 arată că, la 2 ani, 70% dintre participanții tratați conservator au avut o durere a brațului VAS sub 25mm/100. Autorii etichetează acest lucru ca fiind un rezultat de succes, ceea ce este de înțeles. Deși rezultatele bune și satisfacția pacienților pot fi legate, atunci când cineva propune un anumit scor limită, acest lucru nu înseamnă neapărat că pacientul consideră depășirea acestui scor limită drept un rezultat satisfăcător. Îmi pot imagina că o persoană cu o durere de braț VAS sub 25, care are totuși un scor ridicat al indicelui de invaliditate a gâtului, nu ar fi prea mulțumită, deși autorii etichetează pacientul ca fiind o persoană care prezintă un rezultat de succes. Mai degrabă, pacienții ar trebui să fie implicați în proiectarea unui studiu pentru a indica ce rezultate ar indica succesul și ar aduce satisfacție pentru ei.
Vorbește tocilar cu mine
Studiul a fost inițial conceput pentru a fi un studiu controlat randomizat (RCT), dar a fost transformat pe parcurs într-un studiu observațional de cohortă. Autorii au explicat că această abatere de la protocol a fost necesară deoarece includerea părea a fi o provocare. Doisprezece participanți au fost incluși în formatul RCT înainte de a trece la formatul studiului de cohortă. Abaterea de protocol a fost explicată în mod transparent în lucrare.
Calculele prestabilite privind dimensiunea eșantionului au necesitat includerea a 100 de participanți pentru fiecare grup, presupunând alfa = 0,05, o putere de 90% și o reducere de 15 mm a durerii VAS în brațe ca efect relevant din punct de vedere clinic, cu o deviație standard de 30 în cel mai pesimist scenariu și luând în considerare o pierdere de 10% la urmărire.
Aici sunt trei aspecte de discutat:
- Indicele de invaliditate a gâtului a fost specificat ca un rezultat secundar în protocol, dar a fost utilizat ca măsură primară a rezultatului în publicația finală. Această modificare post-hoc introduce un risc de denaturare a raportării rezultatelor și ridică probleme legate de raportarea selectivă.
- MCID a fost stabilit la o reducere de 30 % a durerii VAS în brațe, dar pentru analiza puterii, o reducere de 15 mm a fost utilizată ca fiind relevantă din punct de vedere clinic. Asta înseamnă să lucrezi cu standarde duble.
- Deși erau necesari 200 de participanți, studiul a fost întrerupt după ce au fost înscriși 141 de participanți, la nouă ani de la începerea înscrierii. Astfel, autorii au ignorat calculul inițial privind dimensiunea eșantionului și au fost incluși mai puțini participanți decât se prevăzuse inițial. Acest lucru limitează puterea studiului și poate conduce la rezultate fals negative.
Rezultatele au fost descrise în conformitate cu MCID, cu avertismentul privind modul în care autorii au interpretat acest lucru. Să ne uităm mai atent la ceea ce s-a spus.
- Pentru rezultatul VAS durerea brațului, grupul conservator a prezentat o reducere a durerii de la 49,9/100 la 13,0 la 1 an. Pe scara VAS, aceasta înseamnă o diferență de peste 30 mm din 100 mm, depășind MCID de 30 mm. Trecerea de la 49,9 mm la 13,0 mm reprezintă o reducere de 74%.
- Pentru rezultatul VAS durere cervicală, s-a observat o reducere de la 47,8 mm la 21,7 mm în grupul conservator. Deși aceasta înseamnă o reducere de 54,6 %, depășind aparent MCID, această diferență de 26,1 mm se află sub pragul MCID de 30 mm.
- Deși în această publicație, această interpretare eronată nu a fost exagerată pentru a indica o diferență atunci când, de fapt, nu există niciuna, aceasta este o interpretare eronată comună / înșelătoare pe care ar trebui să o urmăriți întotdeauna atunci când citiți o lucrare. Atunci când este necesară o reducere de 30 mm pe o scară de 100 mm (ceea ce reprezintă 30 %), ar trebui să fiți întotdeauna atenți la imaginea distorsionată comună a etichetării unei diferențe de 30 % ca fiind relevantă din punct de vedere clinic atunci când este exprimată pe scorul inițial în loc de pe scala totală.
- După cum puteți vedea, o reducere de 30% nu este o reducere de 30/100 de puncte.
Deoarece durerea radiculară cervicală este de obicei mai pronunțată în braț decât în gât, autorii au făcut o treabă bună în prioritizarea durerii VAS în braț ca măsură primară a rezultatului. Deși ambele grupuri au demonstrat reduceri semnificative în timp, scăderea durerii în braț nu a atins o diferență semnificativă între grupuri. În ciuda faptului că ambele grupuri au înregistrat o reducere semnificativă a durerii în braț, nu a putut fi identificată, ca atare, superioritatea unui tratament față de altul. Numai VAS pentru durerea de gât a atins o diferență semnificativă statistic între grupuri la 2 ani, favorizând grupul chirurgical. Dar atunci când oamenii se plâng mai mult de durerea brațului atunci când au această afecțiune, iar singura diferență semnificativă între grupuri este găsită pentru rezultatul secundar VAS durere de gât, pe deasupra, trebuie să aștepte 2 ani înainte de a depăși grupul conservator, indică aceasta o superioritate a intervenției chirurgicale? Nu cred acest lucru, iar intervalul de încredere 95% susține acest gând, deoarece variază de la -30,71 (care depășește MCID) la -7,03 (care se află aproximativ sub MCID). În plus, singura diferență semnificativă a fost obținută într-un rezultat secundar într-un studiu în care nu a fost adoptată nicio corecție Bonferroni pentru comparații multiple, ceea ce crește riscul de rezultate fals-pozitive.
În cele din urmă, au fost furnizate foarte puține informații cu privire la pacienți pe parcursul studiului. Așa cum este scris în metodologie, în grupul conservator, fizioterapia nu a fost prescrisă de rutină, deși a fost permisă. Nicăieri în publicație nu au fost menționate tratamentele coexistente sau utilizarea medicamentelor. Deoarece medicul de familie și neurologul s-au ocupat de pacient, îngrijirea a fost probabil mai orientată spre biomedicină. Îmbunătățirile bune din acest grup nu indică faptul că o consultație de fizioterapie este necesară în sine, dar, deoarece puține detalii sunt împărtășite, nu știm exact cât de orientate biopsihosocial au fost educația și informațiile. Discuția a fost centrată pe pacient sau toată lumea a primit aceleași sfaturi pre-gătite? Cât timp a fost petrecut pentru această consultare? În plus, nu au fost împărtășite informații cu privire la nivelurile cervicale afectate, deși scanările RMN au fost necesare pentru diagnostic. Protocolul prepublicat nu clarifică aceste aspecte, pledând pentru studii viitoare, mai transparente.
Mesaje de luat în considerare
Deși autorii indică posibile rezultate benefice după intervenția chirurgicală pentru durerea radiculară cervicală, o examinare mai atentă a datelor nu susține această concluzie. În plus, acest design de cohortă nu este capabil să ofere dovezi concludente privind superioritatea unuia dintre tratamente.
Deoarece studiile observaționale nu pot exclude prejudecățile comune (prejudecăți de selecție, prejudecăți de confuzie - de exemplu, pacienții care optează pentru o intervenție chirurgicală având așteptări mai mari ca intervenția chirurgicală să îi "vindece"), un RCT ar putea fi justificat. Un RCT pilot ar trebui efectuat mai întâi pentru a aborda problemele legate de recrutarea pacienților, așa cum s-a observat în acest studiu.
Ca și în cazul acestui studiu CASINO, populația de pacienți este descrisă în termeni vagi, ceea ce face ca cititorul să nu fie sigur dacă participanții se confruntau doar cu dureri radiculare sau dacă au evoluat spre radiculopatie cervicală cu deficite neurologice. Această ambiguitate nu este trivială; durerea fără disfuncție și durerea cu afectare nervoasă obiectivă răspund adesea diferit la intervenții. Fără limite clare de diagnosticare, interpretarea rezultatelor devine un joc de noroc, ceea ce se potrivește ironic cu numele studiului. Această lipsă de specificitate introduce o formă de aleatorism metodologic care subminează validitatea externă a constatărilor, la fel ca roata de ruletă, fără a ști ce numere corespund fiecărei prezentări clinice
Referință
Program de exerciții la domiciliu 100% gratuit pentru dureri de cap
Descărcați acest lucru Program GRATUIT de exerciții la domiciliu pentru pacienții dumneavoastră care suferă de dureri de cap. Doar imprimați-o și înmânați-o pentru ca ei să efectueze aceste exerciții acasă

