O impacto do stress na dor crónica - Compreender a ligação stress-dor

Introdução
Os doentes com dor crónica sentem-se muitas vezes abandonados, uma vez que a gestão da sua dor não é frequentemente bem sucedida. Os doentes podem desenvolver sentimentos depressivos ao longo do tempo ou ter dificuldades em lidar com a dor e ficar ansiosos e stressados, todas reacções humanas, mas que, por sua vez, são contraproducentes e apenas os empurram para um ciclo vicioso. Ao discutir o papel do stress e dos sentimentos depressivos na dor crónica, os clínicos devem estar cientes de que as suas explicações podem ser entendidas por alguns pacientes como desdenhosas, potencialmente causando raiva ou ofensa. Na maioria das vezes, sentem-se incompreendidos, embora a comunicação do Clínico assuma boas intenções, pode ser difícil compreender o que leva a dor a tornar-se crónica, e isso também nos diz respeito enquanto clínicos. Por conseguinte, esta publicação de Fülöp et al. (2025) teve como objetivo alargar o nosso conhecimento sobre a ligação stress-dor e como o sofrimento psicossocial pode induzir dor crónica.
Métodos
Este artigo foi escrito como uma "breve revisão" que resume a literatura recente. É importante saber que não se trata de uma revisão sistemática. Em vez disso, os autores sintetizaram a pesquisa existente para introduzir sua perspetiva de pesquisa sobre as interações entre dor crónica, stress e transtornos de humor co-mórbidos. A revisão centra-se na fibromialgia como parte da dor crónica primária, definida pela Associação Internacional para o Estudo da Dor(Nicholas et al. 2019).

Os dados foram obtidos a partir de uma revisão da literatura de:
- Estudos clínicos relacionados com a dor crónica, o stress e as perturbações do humor, incluindo resultados de imagiologia magnética funcional (fMRI) e exame postmortem de tecido cerebral.
- Experiências com animais de relevância translacionalEspecificamente centradas em modelos roedores de dor crónica primária, em particular os que utilizam paradigmas de stress crónico como fator etiológico.
Com um foco específico na fibromialgia, os autores categorizaram e apresentaram achados relacionados com:
- Dados clínicos sobre as interações entre o stress e a dor na fibromialgia.
- Modelos pré-clínicos utilizados para investigar a dor primária crónica e os mecanismos da dor relacionada com o stress, com um resumo de vários modelos de roedores (por exemplo, stress por natação repetida, stress por frio intermitente, stress sonoro repetido, stress por restrição crónica, modelos induzidos por reserpina e modelos induzidos por salina ácida) e das alterações comportamentais (dor e humor) e moleculares observadas (neuroinflamação e mecanismos inflamatórios).
- A relação entre perturbações do humor (ansiedade, depressão) e a dor crónica.
- O papel da neuroinflamação e das alterações da neuroplasticidade como mecanismos comuns, integrando achados clínicos e pré-clínicos.
- Mecanismos potenciais e novos alvos terapêuticos
O objetivo era fornecer uma visão abrangente dos conhecimentos actuais no domínio para realçar a necessidade de novas abordagens terapêuticas e explorar a relação stress-dor.
Resultados
A revisão encontrou evidências que apoiam uma interação complexa entre o sofrimento psicossocial crónico, a neuroinflamação, as alterações da neuroplasticidade e a dor crónica primária, especialmente na fibromialgia.
O sofrimento psicossocial crónico como fator etiológico e agravante da dor crónica primária
Dados clínicos encontraram correlações positivas entre os níveis de stress basais e as pontuações de intensidade da dor na fibromialgia e noutras condições de dor crónica generalizada num estudo longitudinal. Tanto o stress como a catastrofização da dor mostraram fortes correlações positivas com a severidade da dor e a coocorrência de múltiplas doenças dolorosas. Os stressores psicossociais influenciam a patogénese da dor lombar, sendo a citocina inflamatória IL-6, a norepinefrina e a frequência cardíaca em repouso sugeridas como valores preditivos. O impacto da dor crónica nos níveis de stress, ansiedade e depressão é confirmado, e os perfis psicopatológicos, o stress e os mecanismos de coping estão associados aos sintomas de fibromialgia e à diminuição do limiar da dor. O Trier Social Stress Test (uma tarefa de stress psicossocial aguda) diminuiu os limiares termo e mecanonociceptivos, resultando em hiperalgesia (aumento da sensibilidade à dor) e alodinia (dor de estímulos não dolorosos) em pacientes com fibromialgia.
As perturbações do humor são comorbilidades comuns
Os dados clínicos indicam que estão presentes percentagens mais elevadas de perturbações do humor (depressão e ansiedade) nos doentes com fibromialgia em comparação com a população saudável. Suspeita-se que a depressão como comorbilidade piora os resultados do tratamento em pacientes com fibromialgia. A severidade da dor e a catastrofização nas mulheres foram associadas a níveis mais elevados de depressão e ansiedade. Traços de personalidade como o neuroticismo, a conscienciosidade e a extroversão estão associados aos sintomas da fibromialgia, incluindo dor, depressão, ansiedade e nível de stress
A neuroinflamação e as alterações da neuroplasticidade como mecanismos comuns da dor crónica primária
Estudos clínicos mostraram um aumento da ativação glial (microglia e astrócitos) no cérebro de doentes com fibromialgia, que se correlacionou com a fadiga e a dor. Estudos pré-clínicos confirmaram que o stress crónico induz a ativação da microglia e dos astrócitos, e vários parâmetros inflamatórios são elevados em modelos animais de FM. As citocinas inflamatórias (como a IL-6, IL-2, IL-1, TNFα) e os neuropeptídeos (Substância P, Hemocinina-1) estão implicados em contextos clínicos e pré-clínicos, com alguns a mostrarem correlações positivas com a intensidade da dor e o sofrimento psicológico.
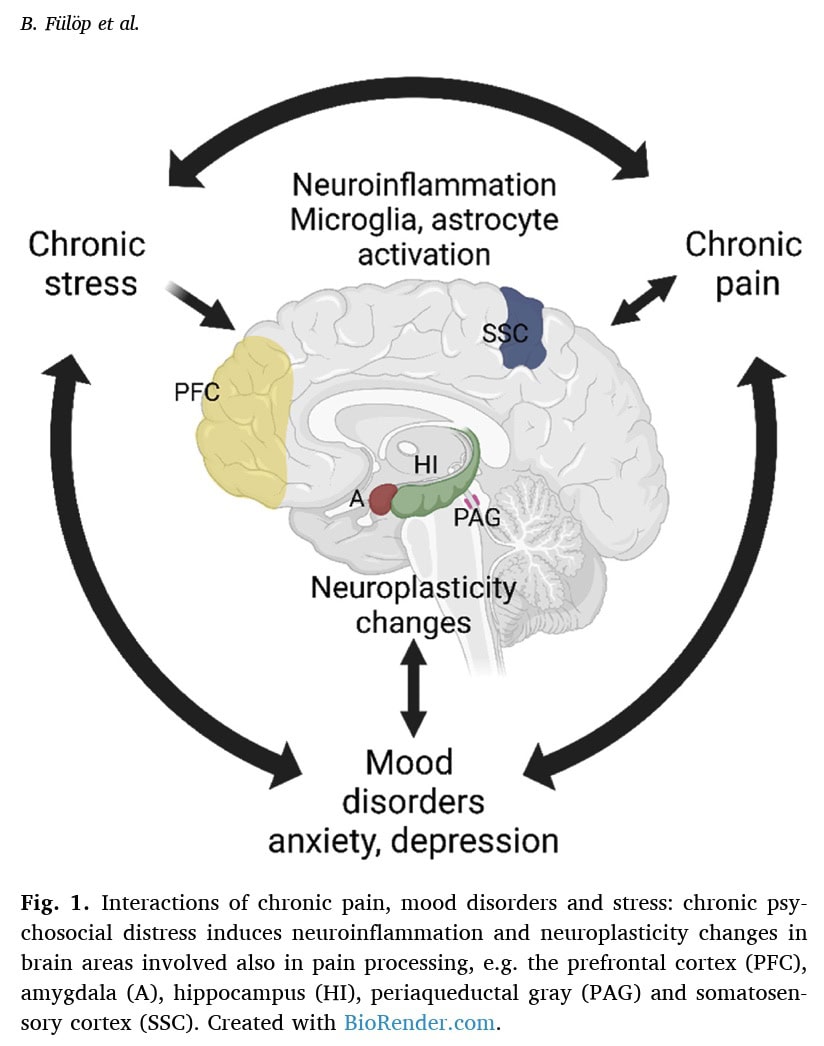
São observadas alterações nas redes cerebrais e nas ligações sinápticas. Nos doentes com fibromialgia, a conetividade funcional nas redes de saliência e de modos predefinidos está aumentada, correlacionando-se com a intensidade da dor e a catastrofização. Os modelos animais também mostram uma deterioração da conetividade da rede de saliência e uma alteração da ativação da rede de modo padrão em resposta ao stress crónico.
- Mecanismos partilhados: Sugere-se que tanto a dor crónica como a depressão induzem neuroinflamação através de interações glia-neurónio e alterações da neuroplasticidade, tornando o tratamento mais difícil. Isto enfatiza ainda mais a ligação entre o stress e a dor.
Potenciais Terapêuticas: A revisão aponta para várias áreas para o desenvolvimento futuro de medicamentos, incluindo:
- Autoimunidade: Os autoanticorpos de pacientes com fibromialgia demonstraram induzir sintomas de dor em ratinhos.
- Factores neurotróficos: Embora os níveis de NGF fossem mais baixos e os de BDNF mais elevados nos doentes com fibromialgia, o bloqueio da sinalização do BDNF impediu a hiperalgesia nalguns modelos animais, o que sugere um papel complexo.
- Mediadores Inflamatórios: O tratamento de citocinas como a IL-1 e a via do recetor de fractalkine (CX3CR1), que medeia a libertação de IL-1 da microglia, mostra-se promissor em modelos animais.
Na sua essência, o documento conclui que o stress, a dor e as perturbações do humor formam um círculo vicioso, partilhando estruturas cerebrais, mecanismos e mediadores comuns, sendo a neuroinflamação e a neuroplasticidade os principais intervenientes na ligação stress-dor.
Perguntas e reflexões
Esta revisão fornece uma visão geral valiosa, mas como fisioterapeutas, várias questões e pensamentos críticos vêm à mente em relação à ligação stress-dor.
O documento afirma com veemência que "Sabe-se que o sofrimento psicossocial crónico é o único fator etiológico e/ou agravante" da dor crónica primária". Embora se encontrem correlações positivas entre os níveis de stress e a dor, e as tarefas induzidas pelo stress diminuam os limiares de dor, os dados clínicos aqui apresentados são em grande parte correlação. Seria mais correto dizer que se trata de uma principal fator contribuinte. A palavra "apenas" pode ser um exagero sem uma revisão sistemática de todos os outros potenciais factores contribuintes e uma demonstração de que não desempenham qualquer papel etiológico. Este tipo de afirmação definitiva numa revisão deveria, idealmente, ser apoiada por uma pesquisa exaustiva da literatura e por uma avaliação crítica de toda a literatura relevante, e não apenas dos estudos que apoiam esta perspetiva particular sobre a relação stress-dor.
Os modelos animais mostram dor induzida pelo stress, o que reforça o nexo de causalidade, mas até que ponto é que isto se traduz na complexa experiência humana, em que convergem frequentemente múltiplos factores? O stress é uma experiência multifatorial e multidimensional que pode não ser exatamente semelhante entre humanos e animais, e nem mesmo entre humanos.
A revisão menciona vários factores de stress crónico em modelos animais (natação, frio, som, restrição). Embora estes induzam hiperalgesia, será que todos os tipos de stress são igualmente relevantes ou têm impacto na dor crónica, especialmente na fibromialgia? O documento refere que "o stress ligeiro variável crónico... não é adequado para investigar os mecanismos da dor induzida pelo stress", o que é uma nuance importante. Que especificidades do sofrimento psicossocial são mais relevantes no ser humano? Será o tipo de stress, a sua duraçãoou a a capacidade de lidar com o stress que é mais importante?
Os autores reconhecem que "nenhum modelo animal é adequado para refletir todos os aspectos da complexa sintomatologia das doenças humanas". Este é um ponto crucial. Embora os modelos animais forneçam informações sobre os processos celulares e moleculares, a experiência subjectiva da dor crónica, a catastrofização da dor e o impacto na função diária nos seres humanos são difíceis de reproduzir. Como é que os resultados dos modelos animais, especialmente no que diz respeito a alvos moleculares específicos, podem ser transpostos de forma mais eficaz para a prática clínica em condições complexas como a FM? Este facto realça os desafios na compreensão da ligação stress-dor entre as espécies.
O documento menciona que a psicoterapia pode ser eficaz "a longo prazo, após meses, mas estes tratamentos começam geralmente em conjunto com a medicação nas fases iniciais; sugerindo ainda mais o complexo paradigma do tratamento: visar a componente psicossocial destas doenças." Embora o documento se concentre nos mecanismos moleculares, esta frase pode minimizar o impacto significativo e muitas vezes imediato das intervenções psicossociais no controlo, na perceção da dor e na qualidade de vida. A declaração de "efeito menor" baseia-se apenas na redução da dor ou tem em conta resultados mais alargados centrados no doente?
Fala-me de nerds
Embora esta publicação responda a várias questões, temos de reconhecer que não se trata de não é uma revisão sistemática e que pode ser tendenciosa. Por exemplo, o sofrimento psicossocial foi apontado pelos investigadores como o "único fator etiológico e/ou agravante das condições de dor crónica primária" como a fibromialgia. Destacam a importância da relação stress-dor e fazem referência a 3 artigos para apoiar esta afirmação. Embora o sofrimento psicossocial desempenhe um papel importante na dor crónica, nenhum dos três estudos referenciados indica o sofrimento psicossocial como o único fator que contribui para a dor sentida.
- De facto, a referência de Barke et al. 2019 é uma citação que não conduz a um artigo revisto por pares.
- A referência de Nicholas et al. 2019 enfatiza o modelo biopsicossocial na explicação da dor crónica e reconhece factores psicossociais como a angústia, mas também menciona factores neurobiológicos e comportamentais que podem estar em jogo.
- O estudo de Scholz et al. (2019) reforça a natureza multidimensional da dor crónica e enumera vários potenciais contribuintes: disfunção do sistema nervoso, sofrimento emocional, contexto social, mas, mais uma vez, não isola o sofrimento psicossocial crónico como a única causa. Mais ainda, esta referência é sobre a dor neuropática crónica, e não sobre a dor crónica generalizada como a fibromialgia.
Assim, não há indicação de que o sofrimento psicossocial seja o único fator, apesar de o documento atual o afirmar. Isto pode indicar que os autores simplificaram demasiado o papel do sofrimento psicossocial para se alinharem com a sua própria investigação e hipóteses, o que se chama enquadramento.
Como este artigo foi concebido para ser um breve artigo de revisão, depende da qualidade e da robustez da investigação primária que resume. Mas é preciso ter em conta que não foi efectuada uma pesquisa sistemática da literatura. O estudo em si também não apresenta dados novos. Por conseguinte, as suas conclusões são tão fortes como a base de evidências de que parte, mas a forma não sistemática como os autores procuraram a literatura aumenta o risco de enviesamento. Embora os autores tenham feito um bom trabalho ao citar uma vasta gama de estudos, as limitações dos estudos individuais (por exemplo, tamanho da amostra, modelos animais específicos escolhidos, metodologia de indução de stress, medidas de resultado) influenciam as conclusões gerais e, como não foi efectuada uma classificação da evidência, a certeza da evidência sintetizada permanece questionável e baixa.
Mensagens para levar para casa
O sofrimento psicossocial crónico não é apenas uma questão secundária; é um fator fundamental no desenvolvimento e perpetuação da dor crónica primária. Explore e reconheça sempre o papel do stress, da ansiedade e da depressão na experiência de dor dos seus doentes. A sua avaliação deve ir além dos factores puramente físicos. Incluir perguntas sobre os níveis de stress, os mecanismos de defesa, o humor e o apoio social. Isto fornece uma imagem mais completa da condição do doente e da ligação stress-dor.
Eduque os seus doentes sobre a ligação cérebro-corpo e sobre a forma como o stress pode influenciar a dor através de mecanismos como a neuroinflamação e as alterações na estrutura do cérebro (neuroplasticidade). Isto pode permitir-lhes compreender melhor a sua dor e adotar estratégias de autogestão.
Embora a revisão se centre nos alvos moleculares, lembre-se do valor das intervenções psicossociais. Técnicas como o mindfulness, exercícios de relaxamento e abordagens cognitivo-comportamentais (que podem ser integradas na fisioterapia) podem abordar diretamente o sofrimento psicossocial que contribui para a dor. O exercício é uma pedra angular da Fisioterapia para a dor crónica. Embora esta revisão não detalhe os mecanismos, sabe-se que o exercício tem efeitos anti-inflamatórios e pode influenciar a neuroplasticidade. Incentivar o exercício regular e graduado, explicando os seus potenciais benefícios para contrariar os efeitos negativos do stress.
Muitas vezes, é necessária uma abordagem multidisciplinar para tratar eficazmente todas as facetas da condição do doente, especialmente quando se trata da relação stress-dor. Reconhecer que a experiência de cada doente com dor crónica e sofrimento psicossocial é única. Adapte as suas intervenções às necessidades específicas do indivíduo, aos factores de stress e às suas capacidades de lidar com a situação.
Referência
Como a nutrição pode ser um fator crucial para a sensibilização central - Palestra em vídeo
Assista a esta palestra em vídeo GRATUITA sobre Nutrição e Sensibilização Central, dada pelo investigador nº 1 da Europa em dor crónica, Jo Nijs. Os alimentos que os doentes devem evitar irão provavelmente surpreendê-lo!

