Crenças sobre os factores biopsicossociais que contribuem para a dor crónica de origem músculo-esquelética

Introdução
Apesar de décadas de investigação e da crescente adoção de um quadro biopsicossocial, os resultados para as pessoas com dor músculo-esquelética crónica continuam a ser fracos e a prevalência continua a aumentar. Os clínicos suspiram muitas vezes devido às dificuldades em trabalhar com pessoas com dor crónica. Uma das dificuldades é que o foco deve ser colocado nos factores biopsicossocial, em vez de nos factores locais do tecido.
Embora os fisioterapeutas estejam bem conscientes de que os factores psicológicos e sociais influenciam a dor, a maior parte da investigação existente centrou-se nas crenças biomédicas dos pacientes (por exemplo, "danos", "degenaração"), ou explorou os factores psicossociais como consequências da dor e não como contribuintes. Crónico, nenhum estudo qualitativo anterior perguntou explicitamente às pessoas com dor músculo-esquelética crónica se acreditavam que os factores psicológicos ou sociais contribuíam para o desenvolvimento ou persistência da sua dor. Isto representa uma lacuna importante, porque as crenças dos doentes influenciam fortemente o envolvimento no exercício, a abertura a cuidados psicológicos informados, a evitação do medo e a catastrofização e, em última análise, a incapacidade a longo prazo. Este estudo, portanto, explorou os modelos explicativos dos pacientes sobre a dor músculo-esquelética crónica para examinar especificamente as crenças sobre os contribuintes psicológicos e sociais, e não apenas biológicos. Este estudo visava compreender quais os factores que as pessoas acreditavam contribuir para a sua dor músculo-esquelética crónica.
Métodos
O estudo baseia-se numa conceção preliminar O estudo baseia-se numa conceção preliminar qualitativa, que constitui o primeiro passo crucial de uma iniciativa de investigação mais alargada. O presente estudo é uma análise exploratória de entrevistas a doentes.
Uma amostra de seis participantes com dor músculo-esquelética crónica, presente há pelo menos 3 meses, foi convidada a participar. Estes participantes foram recrutados junto do público em geral através de publicidade em listas de correio de doentes e do público em geral na Universidade de Birmingham, em grupos de interesse de especialistas e nas redes sociais.
Os dados foram recolhidos através de entrevistas semi-estruturadas individuais. As entrevistas do estudo foram realizadas remotamente via Zoom com os participantes nas suas casas. Cada entrevista durou entre 50 e 70 minutos e teve lugar no prazo de três semanas após o consentimento informado. O programa da entrevista, baseado no modelo biopsicossocial e nos contributos dos doentes, foi concebido para obter as crenças honestas e não influenciadas dos participantes sobre todos os factores que contribuem para a sua dor músculo-esquelética crónica. O investigador não tinha qualquer relação prévia com os participantes.
Os dados das entrevistas foram interpretados utilizando a Análise Fenomenológica Interpretativa (IPA), que é uma abordagem qualitativa sistemática adequada para obter uma compreensão aprofundada das experiências pessoais. Neste caso, centra-se na forma como os indivíduos dão sentido à sua dor persistente, analisando as experiências vividas de um pequeno grupo de participantes, centrando-se nas suas percepções e interpretações subjectivas.
O IPA contém quatro fases iterativas:
- Leitura detalhada e codificação inicial de cada transcrição
- Desenvolvimento de temas de base
- Comparação de casos cruzados
- Síntese narrativa apoiada por citações literais

Resultados
Foram incluídos seis participantes: dois do género masculino e quatro do género feminino. Quatro dos participantes trabalhavam a tempo inteiro, 1 estava reformado e 1 não podia trabalhar devido a dores músculo-esqueléticas crónicas.
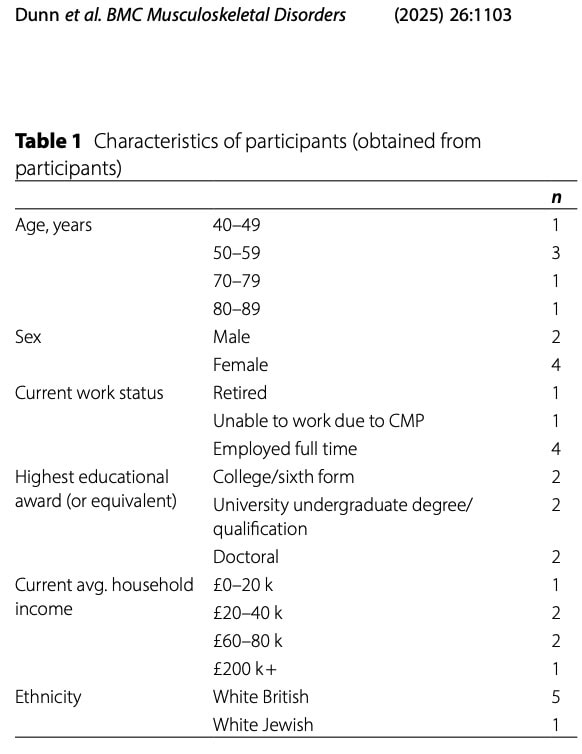
As suas apresentações de dor eram diversas; todos os participantes sentiam dor em vários locais, como mostra a tabela abaixo.

Os níveis de incapacidade variaram, e os autores classificaram os participantes em 3 grupos com base no impacto que a sua dor músculo-esquelética crónica tinha nas suas vidas:
- Dois participantes sentiram um grande impacto da sua dor músculo-esquelética crónica nas suas vidas. Relataram ter reduzido ou modificado significativamente as suas actividades, incluindo a paragem do trabalho: Tony, Bethany
- Um impacto moderado foi relatado por dois participantes, que tinham mudado algumas actividades (modificação de atividade): Catarina, Ana
- Os dois últimos participantes indicaram um baixo impacto da sua dor músculo-esquelética crónica e mantiveram as suas actividades em grande parte: Carlota, Eduardo
Os resultados das entrevistas indicaram que surgiram seis temas superordenados, estruturados em torno de crenças psicológicas, sociais e biológicas.
Tema principal 1: As experiências psicológicas negativas não contribuem para a dor músculo-esquelética crónica
Os indivíduos afectados que tiveram um impacto elevado ou moderado da dor músculo-esquelética crónica nas suas vidas descreveram factores psicológicos negativos, incluindo angústia psicológica, perda de auto-identidade, stress e pensamentos e emoções negativos, em relação à sua dor crónica.

Quando questionados sobre as suas crenças acerca da contribuição destes factores para a sua dor crónica, todos negaram que estas experiências psicológicas tivessem contribuído para o desenvolvimento ou persistência da sua dor. Para eles, tratava-se apenas de angústia como reação à dor, e não como fator determinante da mesma.
Tema principal 2: Cuidados de saúde insatisfatórios contribuem para a dor músculo-esquelética crónica
Dois dos seis participantes descreveram uma experiência negativa com os cuidados de saúde como tendo contribuído para isso. Ambos tiveram um elevado impacto da sua dor crónica nas suas vidas.

Tema principal 3: As estratégias de coping desadaptativas não contribuem para a dor músculo-esquelética crónica
Todos os participantes com impacto elevado e moderado falaram sobre os seus pensamentos, atitudes e comportamentos em relação à gestão da dor músculo-esquelética crónica, que estavam de acordo com as "estratégias de coping desadaptativas" conhecidas. Isto incluía catastrofização, evitamento e um locus externo de controlo.

Quando lhes foi perguntado se essas estratégias de coping desadaptativas afectavam a sua dor crónica, todos concordaram que não contribuíam para a sua dor. Quando questionados se parar ou evitar actividades pode ter piorado a sua dor crónica afirmaram: "As coisas que mencionámos? Não, não, ajudou. Todas elas ajudaram". Tony (perfil de alto impacto) reconheceu que o evitamento pode ter agravado a sua dor crónica. Em contraste, ambos os participantes que tinham um baixo impacto da dor nas suas vidas não descreveram estratégias de coping desadaptativas.
Tema principal 4: As estratégias de coping positivas melhoram a dor músculo-esquelética crónica
Os participantes com um impacto baixo e moderado da dor músculo-esquelética crónica nas suas vidas descreveram pensamentos, crenças e comportamentos de acordo com estratégias de coping positivas, e acreditavam que estas melhoravam a sua dor, reduzindo-a ou evitando o seu agravamento.

Os participantes com estratégias de enfrentamento positivas acreditavam que a sua dor crónica melhorava devido às suas abordagens. O Edward articulou bem esta questão do exercício e de uma atitude positiva: "Como estas [articulações] são seres vivos, presumivelmente têm o poder de se manterem reparadas tanto quanto possível. Por isso, penso que o uso continua a ajudar o processo de reparação e que o não uso tende a incentivar a não reparação e, portanto, a piorar". "Penso que uma atitude positiva é o mais importante; não dizer 'oh, céus, nunca mais vou andar', o que presumivelmente algumas pessoas dizem".
Tema principal 5: As actividades históricas contribuem para a dor músculo-esquelética crónica
Os participantes descreveram experiências passadas, incluindo trabalho, exercício e passatempos, que acreditavam ter contribuído para a sua PMC com base no impacto percebido da atividade nas mudanças estruturais.


Tema coordenado 6: Os factores biológicos são a principal razão para a dor músculo-esquelética crónica
Todos os participantes articularam factores biológicos que acreditavam contribuir para a sua dor músculo-esquelética crónica, incluindo alterações estruturais e postura. Os participantes basearam muitas vezes outras crenças, tais como factores psicológicos ou sociais, na sua habilidade de os relacionar com factores biológicos percebidos; por exemplo, Tony afirmou: "Tenho definitivamente artrite em ambos os punhos, e isso pode estar relacionado, diria eu, com o trabalho informático e com a posição em que as mãos estão o tempo todo". Isto sugere que os factores biológicos eram a principal crença para explicar a dor músculo-esquelética crónica. Além disso, no final da entrevista, foi pedido aos participantes que identificassem a sua "principal" crença sobre a causa da sua dor músculo-esquelética crónica, com cinco participantes a citarem factores biológicos.
Perguntas e reflexões
Como devemos olhar para os resultados actuais? Antes de mais, temos de compreender que os temas identificados provêm de apenas 6 pessoas, num local específico, vinculadas a um determinado sistema de saúde. Não podemos, em caso algum, generalizar estes resultados a todos os pacientes que sofrem de dor músculo-esquelética crónica. Mas não era esse o objetivo dos investigadores. Ao utilizar os métodos de análise IPA, a profundidade de um tópico tem prioridade sobre a amplitude. O objetivo não era quantificar a prevalência de experiências de dor numa grande população, mas sim alcançar uma compreensão profunda e detalhada de como é que os indivíduos dão sentido à sua dor. Este enfoque em dados ricos e experimentais é fundamental para a IPA, e tem como objetivo fornecer informações sobre os processos de criação de significado, dimensões cognitivas, emocionais e sociais de viver com dor que podem ser perdidas por métodos puramente quantitativos. Podemos utilizar os exemplos apresentados por estes indivíduos para compreender melhor a sua forma de pensar sobre a dor crónica. Com esta informação, podemos identificar padrões de crenças que podem atuar como barreiras a intervenções de fisioterapia eficazes.
O tema dominante e abrangente foi a crença de que factores biológicos são a causa da dor músculo-esquelética crónica. Todos os participantes salientaram que as alterações estruturais no seu corpo estavam a causar a sua dor. Mesmo os participantes que reconheceram o stress ou as emoções acabaram por voltar às explicações biológicas, sugerindo que os factores psicossociais só eram aceitáveis na medida em que pudessem ser traduzidos em mecanismos estruturais ou mecânicos. Quando questionados diretamente sobre a principal Quando questionados diretamente sobre a principal causa da sua dor, cinco dos seis participantes identificaram factores biológicos. Este enquadramento parece organizar todas as outras crenças, sendo as experiências psicológicas e sociais interpretadas como secundárias, consequentes ou irrelevantes.
Os participantes referiram que as alterações estruturais do seu corpo que levam à dor crónica são causadas por uma espécie de rasgo. Acredita-se que o trabalho é a causa do desgaste acumulado, da má postura ou de lesões. O Desporto e os passatempos físicos foram considerados como tendo "sobrecarregado" o corpo, levando à degenaração anos mais tarde.
As estratégias de coping pareciam contrastar entre os participantes com deficiência alta e moderada e os participantes com deficiência baixa ou moderada. O primeiro grupo descreveu geralmente estratégias de desadaptativasincluindo catastrofização, evitamento e um locus de controlo externo. Os segundos tinham estratégias de coping mais adaptativas ou positivas, pensavam em comportamentos focados na solução, atitudes positivas, movimento e exercício.
- As pessoas com elevado impacto da dor músculo-esquelética crónica mostraram mais
- Pensamentos catastróficos, muitas vezes centrados em crenças exageradas sobre danos estruturais (por exemplo, "discos a desfazerem-se", "osso sobre osso").
- Os comportamentos a evitar incluem parar de fazer exercício, reduzir a atividade, aumentar o repouso, mudar de emprego ou abandonar completamente o trabalho.
- O locus de controlo externo era evidente na dependência de medicação ou de soluções médicas como único meio de alívio.
- As pessoas com um impacto moderado a baixo da dor nas suas vidas falaram mais sobre o assunto
- Enfrentamento centrado na solução: os participantes descreveram a procura de informação, a reformulação da sua condição, a resolução de problemas e a apropriação das decisões de gestão. A dor era vista como algo com que trabalhar e não contra o qual lutar.
- Atitudes positivas: incluem a autoconfiança, a racionalização dos aumentos dos sintomas, a perseverança nas actividades valorizadas e a manutenção do sentido de controlo. Estes participantes comparavam-se frequentemente, de forma implícita, com outros que poderiam "desistir" ou catastrofizar-se.
- O exercício como estratégia de sobrevivência positiva: os participantes acreditavam que o uso continuado do seu corpo era benéfico, enquadrando-o frequentemente em termos quase biológicos (por exemplo, as articulações precisam de ser usadas para se manterem saudáveis). Mesmo quando a dor era reconhecida, a atividade não era vista como ameaçadora.
De forma crucial, a maioria dos participantes não acreditava que que estas estratégias desadaptativas pioravam a sua dor. Pelo contrário, o evitamento e o repouso foram muitas vezes considerados como úteis ou protectores contra danos adicionais. Mesmo quando explicitamente questionados se tais comportamentos poderiam ser factores que contribuem para a dor crónica, os participantes geralmente rejeitaram esta noção.
Isto implica que precisamos de uma abordagem diferente na prática. Em vez de enquadrar a dor de alguém em torno da presença ou ausência de "danos" estruturais, o que é frequentemente o caso numa variedade de contextos de cuidados médicos, devemos explorar as crenças da pessoa à nossa frente. Quando os factores de sofrimento e os factores desadaptativos conhecidos que contribuem para a dor crónica são identificados, podemos começar por validar esta experiência sem atribuir causalidade. Ao implementar a educação em neurociência da dor e explicar como pode aumentar a sensibilidade do sistema nervoso, em vez de apontar para a psicologia de alguém, podemos tentar dar uma sensação de compreensão a essa pessoa. Por exemplo, uma pessoa com uma dor inexplicável que ouviu dizer que vai ter de viver com ela e a quem foi dito que "nada" pode ser feito, uma vez que "tudo" já foi tentado (o que é algo com que me deparo frequentemente na prática), pode validar a sua experiência dizendo, por exemplo "Tendo em conta tudo aquilo com que tem lidado, faz sentido que o seu sistema nervoso esteja em alerta máximo, mas isso não significa que esteja "na sua cabeça".
Para as pessoas que tiveram experiências negativas em encontros anteriores com prestadores de cuidados de saúde, devemos estar conscientes de que pode haver ainda uma porta aberta para recuperar a sua confiança nos prestadores de cuidados de saúde, mas também devemos estar conscientes de que pode haver sentimentos de desconfiança e raiva em relação ao "sistema". Aqui, o seu primeiro objetivo deve ser melhorar a aliança terapêutica. Tenha em atenção que a maioria destes doentes foi-lhes dito para fazerem A ou B. "Tentaram tudo", mas "tudo falhou". Nestas circunstâncias, na prática clínica, tenho tendência a mudar o foco para tentar descobrir o que ainda não foi "feito". Por vezes, pode perguntar o que não tem ajudado e o que tem ajudado até agora. Ou o que eles pensam que precisam para que este encontro seja diferente das experiências passadas. Reserve algum tempo para tentar diferenciar a sua abordagem de encontros anteriores que não o ajudaram. E tente deixá-los expressar o que estão a pensar, em vez de preencher os silêncios. As suas intervenções terão de ser consistentes, transparentes e cheias de empatia, e criar um espaço seguro. Mas tente implementar um raciocínio colaborativo para que o paciente se sinta parte do processo, em vez de "um objeto a receber um determinado tratamento". Evite ser demasiado otimista ou utilizar garantias genéricas, como por exemplo "eu vou resolver isto", "vai correr tudo bem", mas tente utilizar uma linguagem de colaboração como "vamos resolver isto juntos". E, mais importante ainda, explique porque está a fazer algo, em vez de explicar o que está a fazer. A exposição gradual pode ser usada como uma estratégia para explorar as capacidades do corpo e pode ser enquadrada como uma forma de testar as respostas do sistema nervoso.
O tema 3 destaca que os pacientes com incapacidade elevada e moderada adoptam habitualmente comportamentos de Comportamento como a catastrofização, a evitação de atividade e um locus de controlo externo, mas não consideram que estas estratégias contribuam para a sua dor músculo-esquelética crónica. Na prática da Fisioterapia, isto significa que a evitação e o repouso podem ser ativamente defendidos como protectores em vez de serem reconhecidos como potencialmente contribuintes para a dor. Ao rotular estes comportamentos como mal-adaptativos ou ao tentar corrigir crenças, pode sentir-se resistência, o que provavelmente prejudica a aliança terapêutica. Por conseguinte, dê prioridade à sua avaliação em torno da compreensão do raciocínio do doente por detrás da evitação e das suas expectativas de danos, em vez de desafiar imediatamente esses pontos de vista. As intervenções podem ser mais eficazes quando a atividade e a exposição graduadas são enquadradas como experiências seguras para recolher evidências sobre a tolerância (dos tecidos), em vez de tratamentos destinados a mudar crenças. Esta abordagem permite que os fisioterapeutas promovam a mudança funcional respeitando os modelos explicativos existentes dos pacientes sobre a sua dor.
Fala-me de nerds
O relatório deste estudo qualitativo segue rigorosamente as diretrizes COREQ (Consolidated Criteria for Reporting Qualitative Research). Este compromisso assegura a máxima transparência e rigor metodológico, permitindo que os leitores avaliem plenamente a credibilidade e a transferibilidade dos resultados. A adesão ao COREQ demonstra um empenhamento em práticas de comunicação qualitativa de elevada qualidade.
Uma limitação do estudo é a pequena dimensão da amostra (6 participantes). Além disso, foram estabelecidos três grupos diferentes de níveis de incapacidade classificando estas pessoas com base no impacto que a sua dor músculo-esquelética crónica tem nas suas vidas. Embora isto possa Embora isto possa levar a uma compreensão mais ampla dos factores que contribuem para a dor crónica, a classificação destas categorias não foi baseada num método padronizado.
Mensagens para levar para casa
As pessoas que sofrem de maior incapacidade devido à dor músculo-esquelética crónica podem ser as menos propensas a aceitar explicações biopsicossociais para a sua condição, apesar de apresentarem frequentemente angústia grave e enfrentamento desadaptativo.
Quando trabalhamos com pessoas que sofrem de dores músculo-esqueléticas crónicas, antes de iniciarmos o programa de reabilitação, é importante explorar a sua situação única. Como parte da sua história e do seu quadro de dor, podemos explorar as suas crenças sobre a natureza da lesão ou da dor que está a sentir.
A avaliação das crenças e a aliança terapêutica serão provavelmente pré-requisitos para uma intervenção eficaz, particularmente em indivíduos com modelos explicativos biomédicos enraizados. As tentativas de modificar diretamente as crenças ou de introduzir estruturas psicossociais sem a confiança adequada podem correr o risco de desinteresse ou reforçar a resistência. Na clínica, pode ser melhor começar com estratégias de mudança de comportamento, como a atividade gradual ou a exposição, antes de tentar mudar as crenças. Isto permite aos doentes sentir-se seguros e capazes antes de pensarem de forma diferente sobre o que causou o seu problema. Por isso, é muito importante utilizar uma comunicação flexível e centrada no doente, que coloque a função, a confiança e a aprendizagem através da experiência em primeiro lugar, em vez de tentar imediatamente fazê-lo mudar de ideias.
Referência
Como a nutrição pode ser um fator crucial para a sensibilização central - Palestra em vídeo
Assista a esta palestra GRATUITA em vídeo sobre Nutrição e SENSITIZAÇÃO CENTRAL, dada pelo investigador de dor crónica nº 1 da Europa, Jo Nijs. Quais os alimentos que os doentes devem evitar, provavelmente vão surpreendê-lo!

