Como é que as lesões da cartilagem do joelho evoluem ao longo de 4-6 anos?

Introdução
As lesões meniscais são frequentemente operadas e, neste caso, a reparação artroscópica ou a ressecção são as duas principais opções. Sabemos, com base noutros estudos, que salvar o menisco tem um impacto benéfico na prevenção da osteoartrite. Por vezes, as lesões da cartilagem estão presentes nas pessoas que são submetidas a uma cirurgia artroscópica para tratar a lesão do menisco. Este estudo teve a curiosidade de conhecer a evolução das lesões da cartilagem e os resultados dos doentes operados ao menisco.
Métodos
Para examinar a evolução das lesões da cartilagem e os resultados dos doentes, foi utilizada a coorte prospetiva Knee Arthroscopy Cohort Southern Denmark (KACS) para responder à questão de investigação. Neste estudo, 641 participantes (idade média de 49 anos (intervalo 18-77; 43% mulheres) foram seguidos desde o momento em que foram submetidos a ressecção ou reparação artroscópica do menisco.
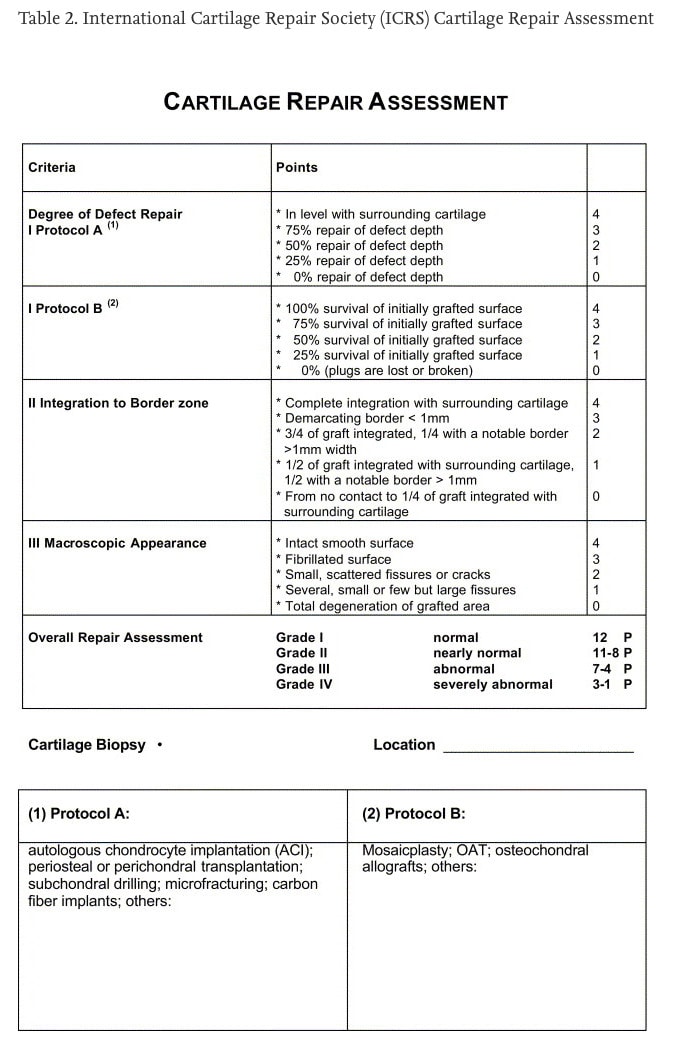
Durante a cirurgia, a presença de lesões da cartilagem foi classificada pelo cirurgião utilizando o sistema de pontuação da Sociedade Internacional de Reparação da Cartilagem (ICRS). Este sistema de pontuação varia de 0 a 4, sendo que as pontuações mais elevadas representam mais danos na cartilagem. As lesões da cartilagem localizavam-se nos compartimentos tibiofemoral medial, tibiofemoral lateral e patelofemoral do joelho. Foram definidas quatro categorias de lesões da cartilagem:
- sem lesões da cartilagem (ICRS < Gr. 2 em todo o joelho);
- lesões isoladas da cartilagem patelofemoral (ICRS ≥ Gr. 2 apenas no compartimento patelo-femoral);
- lesões isoladas da cartilagem tibiofemoral (ICRS ≥ Gr. 2 apenas nos compartimentos tibiofemorais);
- lesões combinadas da cartilagem (ICRS ≥ Gr. 2 nos compartimentos patelofemoral e tibiofemoral)
No pré-operatório, aos 3 meses e aos 12 meses, os participantes preencheram o Knee injury and Osteoarthritis Outcome Score (KOOS), que foi repetido 4 a 6 anos após a operação. O KOOS inclui 42 perguntas e tem 5 subescalas: Dor, Sintomas, Actividades da Vida Diária (ADL), Função no Desporto e Recreio (Sport/Rec) e Qualidade de Vida (QoL). Foi calculada uma pontuação agregada que consiste em todas as informações das subescalas, exceto da subescala ADL. Pontuações KOOS mais elevadas indicam melhores resultados.
Resultados
A evolução das lesões da cartilagem e os resultados dos doentes foram acompanhados em 630 participantes. Cerca de metade eram do sexo feminino (44%), com uma média de idades de 49 anos (DP: 13) anos, e o seu IMC era de 27,3 (DP: 4.4) kg/m2. Quinhentos e noventa participantes foram submetidos a uma ressecção meniscal e 33 tiveram o seu menisco reparado. Sete participantes (<1%) foram submetidos a uma ressecção e a uma reparação do menisco.
As lesões da cartilagem puderam ser definidas em metade da amostra durante a cirurgia (55%). O padrão mais comum foi o de lesões combinadas da cartilagem patelofemoral e tibiofemoral (n = 207, 33%), seguido de tibiofemoral isolada (n = 119, 19%) e patelofemoral isolada (n = 23, 4%). Neste momento, as pontuações KOOS eram semelhantes em todos os grupos. As pessoas com lesões da cartilagem tinham pontuações KOOS ligeiramente mais baixas na linha de base, mas esta diferença só foi estatisticamente significativa no grupo com as lesões combinadas da cartilagem patelofemoral e tibiofemoral nesta altura.
As alterações ao longo do período de estudo foram semelhantes entre os grupos e, também neste caso, o grupo sem defeitos da cartilagem teve pontuações mais elevadas em todos os pontos de tempo. Os participantes sem lesões de cartilagem foram os que mais melhoraram, em média com 27,4 pontos (IC95%: 25,0, 29,8), o que representa uma melhoria média de 57%. O mesmo grau de melhoria em relação à linha de base foi observado no grupo combinado patelofemoral e tibiofemoral (57%), mas aqui a alteração dentro do grupo foi um pouco menor, com 24,4 pontos (21,7, 27,2). Os participantes no grupo da lesão isolada da cartilagem patelofemoral melhoraram 21,2 (13,0, 29,5) pontos, o que representou uma melhoria de 48% em relação à linha de base. O grupo tibiofemoral isolado melhorou 22,4 pontos (18,7, 26,1) ao longo dos 4-6 anos, o que representou uma melhoria de 49% em relação à linha de base. No seguimento final, todos os três grupos com lesões da cartilagem tinham pontuações KOOS médias ajustadas estatisticamente mais baixas, em comparação com o grupo sem lesões, com uma média de KOOS pior que variava entre -6,8 (-11,4, -2,2) no grupo tibiofemoral isolado, e -7,6 (-11,7, -3,6) nas lesões combinadas e -9,8 (-18,5, -1,1) pontos mais baixos no grupo patelofemoral isolado. Esta diferença em comparação com o grupo sem lesão não é, no entanto, clinicamente relevante, uma vez que a diferença mínima clinicamente importante do KOOS é de, pelo menos, 8 a 10 pontos.
Perguntas e reflexões
Uma descoberta interessante é que 94% dos participantes fizeram uma ressecção do menisco e apenas 5% fizeram uma reparação do menisco! Isto é surpreendente porque a opção preferida é salvar o menisco tanto quanto possível. É de salientar que estes resultados só podem ser generalizados aos participantes com ressecção meniscal. Em segundo lugar, este estudo acompanhou doentes que tinham uma lesão meniscal e que não tinham cirurgias anteriores ou planeadas para os ligamentos cruzados anterior ou posterior.
Os resultados secundários incluíram as subescalas individuais do KOOS e o Patient Acceptable Symptom State (PASS). As subescalas individuais do KOOS melhoraram em todos os participantes.

O PASS determina a satisfação do doente com a sua função atual do joelho. Caso o doente não estivesse satisfeito com o resultado, era-lhe perguntado se considerava que o tratamento tinha falhado. Dos 630 participantes, 149 estavam insatisfeitos com o resultado após a cirurgia. Isto representa quase 1 em cada 4 pessoas que relatam um resultado mal sucedido após a ressecção do menisco (e, numa proporção muito pequena, após a reparação do menisco). A probabilidade de obter um resultado satisfatório (determinado pelo PASS) foi mais elevada no grupo sem lesões da cartilagem. Aqui, a probabilidade de satisfação foi de 75%, em comparação com 60% na lesão isolada da cartilagem da articulação patelofemoral, 64% na lesão isolada da cartilagem da articulação tibiofemoral e 65% nos grupos de lesão combinada da cartilagem da articulação. Estas percentagens mais baixas de resultados bem sucedidos não foram estatisticamente significativas, mas dão uma ideia de como a dor, os sintomas, as AVD, a participação e a qualidade de vida em pessoas com diferentes lesões da cartilagem podem progredir ao longo do tempo. Os autores referem que, entre os que declararam estar insatisfeitos com os resultados ao fim de 4-6 anos, as estimativas das percentagens que consideravam que o seu tratamento tinha falhado eram muito imprecisas. De acordo com os autores, este facto impediu uma interpretação pormenorizada, uma vez que concluíram que os intervalos de confiança eram amplos e, por conseguinte, imprecisos. De um modo geral, quando se observa a tabela dos dados suplementares, aqueles com lesões da cartilagem na articulação tibiofemoral com ou sem lesões da cartilagem nas articulações patelofemorais (combinadas) referiram uma maior probabilidade de insucesso do tratamento. Surpreendentemente, a probabilidade mais baixa de declarar que o tratamento falhou não se verificou no grupo sem lesões da cartilagem, mas sim no grupo com lesões patelofemorais isoladas. Este facto pode dever-se, possivelmente, à interpretação imprecisa dos resultados, tal como referido pelos autores. Mas também pode ter sido possível que o grupo de pessoas que foram informadas sobre a existência de uma lesão na cartilagem do joelho tenha participado mais em actividades para manter a cartilagem da articulação do joelho saudável. Talvez lhes tenha sido dito que se mantivessem activos, perdessem peso, praticassem exercícios ou actividades de mobilidade e fortalecimento e, por conseguinte, tivessem uma melhor influência na saúde da sua cartilagem. Por outro lado, as pessoas a quem foi dito que não tinham lesões na cartilagem podem ter-se empenhado menos nestas mudanças de estilo de vida. No entanto, este facto não é analisado no presente estudo, mas pode ser uma explicação possível para as diferenças nos resultados bem sucedidos ou no insucesso do tratamento. Aqueles com uma lesão da cartilagem patelofemoral e uma ressecção concomitante do menisco podem ter tido um melhor prognóstico, uma vez que não tinham uma lesão da cartilagem tibiofemoral. Talvez tenham sido operados à lesão do menisco, uma vez que esta lesão provocou dor e diminuição da função, e talvez tenham voltado a ter um joelho mais funcional após esta ressecção do menisco, em comparação com o grupo com uma lesão da cartilagem tibiofemoral, que poderia ter tido sintomas residuais após esta cirurgia. A dimensão da amostra do grupo com lesão patelofemoral isolada era muito pequena (23 participantes), o que também pode ter influenciado os resultados. É importante notar que o grupo de lesões combinadas tinha pontuações KOOS estatisticamente mais baixas na linha de base, em comparação com os outros grupos.

Infelizmente, não sabemos nada sobre estes participantes durante o período de acompanhamento de 4-6 anos. O que é que eles fizeram durante estes anos? Começaram a adotar um estilo de vida mais saudável ou ativo? Fizeram reabilitação pós-operatória? Talvez alguns o tenham feito, outros não, e todos estes são possíveis factores de confusão que devem ser examinados noutras investigações.
Fala-me de nerds
Este estudo examinou a evolução das lesões da cartilagem e os resultados dos pacientes submetidos a cirurgia do menisco. Na linha de base (durante a cirurgia), a extensão da lesão da cartilagem foi registada de acordo com o sistema de pontuação da Sociedade Internacional de Reparação da Cartilagem (ICRS). Trata-se, no entanto, de uma escala desenvolvida para avaliar a qualidade da reparação da cartilagem. No entanto, estas pontuações foram ainda dicotomizadas para determinar se havia ou não havia lesão da cartilagem durante a cirurgia (que era a medição de base). Teria sido interessante ver como a cartilagem tinha evoluído ao longo do tempo e se isso estava relacionado com os resultados dos doentes, mas não foi analisado aqui. Claro que não puderam utilizar o mesmo procedimento para classificar a extensão das lesões da cartilagem (cirurgia), mas a utilização da ressonância magnética pode ter sido interessante. A fiabilidade do sistema de pontuação utilizado foi considerada boa, com um ICC de 0,83, pelo que utilizaram uma ferramenta de medição precisa para classificar as lesões da cartilagem.
As análises de sensibilidade não alteraram as conclusões. Nestas análises, os investigadores verificaram se os participantes com 40 anos ou mais tinham outros resultados do que os mais jovens. Ou se existiam diferenças entre as pessoas submetidas a ressecção e as submetidas a reparação do menisco.
Curiosamente, durante o período do estudo, 26% dos participantes perderam o seguimento. Trata-se de uma grande proporção da amostra e pode ser questionada, uma vez que o único requisito para a participação nas medições de seguimento era o preenchimento dos questionários relatados pelos doentes. Como se pode explicar que um número tão elevado de pessoas tenha decidido deixar de participar, quando apenas lhes era exigido um pequeno esforço? Ficaram mais insatisfeitos com os resultados do que os que permaneceram no estudo? Infelizmente, isto continua a não ser claro. Outro aspeto que continua a não ser claro para mim é a razão pela qual a subescala KOOS ADL foi excluída da pontuação agregada do KOOS.
Mensagens para levar para casa
O importante a retirar desta investigação é que em todos os participantes, ao longo dos 4-6 anos de acompanhamento, foram observadas melhorias em todas as subescalas do KOOS. Mesmo as pessoas com lesões da cartilagem documentadas durante a cirurgia podem esperar melhorias na dor e nos sintomas do joelho, na participação em actividades desportivas e recreativas, no funcionamento da vida diária e na qualidade de vida. A mensagem para estes doentes com defeitos da cartilagem não deve ser muito pessimista. Sim, podem ter pontuações ligeiramente mais baixas em comparação com pessoas sem lesões na cartilagem, mas estas diferenças não foram significativas. Assim, a evolução das lesões da cartilagem e os resultados dos doentes após a cirurgia do menisco naqueles com lesões da cartilagem documentadas durante a cirurgia são favoráveis.
Referência
Referências adicionais
O PAPEL DO VMO E DOS QUADS NA PFP
Assista a esta palestra GRATUITA EM VÍDEO DE 2 PARTES com a especialista em dor no joelho Claire Robertson, que analisa a literatura sobre o tema e o seu impacto na prática clínica.