Dor centralizada após lesão nervosa: perspectivas de diagnóstico a partir de uma revisão sistemática publicada recentemente

Introdução
A lesão dos nervos periféricos resulta normalmente de procedimentos cirúrgicos, compressão mecânica prolongada ou danos iatrogénicos e pode levar ao desenvolvimento de dor neuropática. A severidade e o tipo de lesão nervosa podem ser classificados utilizando a estrutura de Seddon-Sunderland-Mackinnon. A neuropraxia é caracterizada por disfunção nervosa transitória sem danos estruturais e, normalmente, resolve-se no espaço de semanas a meses. A axonotmese envolve a rutura axonal com preservação da estrutura do tecido conjuntivo, permitindo uma potencial regeneração do nervo. A neurotmese representa a transecção completa do nervo com rutura de todas as estruturas neurais e requer frequentemente intervenção cirúrgica para recuperação. As lesões nervosas relacionadas com a compressão podem variar desde uma desmielinização ligeira até à rutura estrutural completa, com cada nível de severidade a ter implicações distintas no desenvolvimento mecanicista da dor centralizada.
Após uma lesão nervosa periférica, a dor nociplástica pode desenvolver-se como resultado da alteração do processamento central da dor. Nestes casos, as abordagens clínicas centradas apenas na cicatrização dos tecidos periféricos podem ser insuficientes. O desenvolvimento de critérios de diagnóstico fiáveis e válidos é, portanto, crucial para identificar com precisão dor centralizada após lesão nervosa e orientar o tratamento adequado. Esta revisão sistemática tem como objetivo colmatar esta lacuna, sintetizando a evidência existente sobre as caraterísticas clínicas e os critérios de diagnóstico da dor centralizada após lesão nervosa.
Métodos
Esta revisão sistemática seguiu as diretrizes PRISMA para revisões sistemáticas e meta-análises. Artigos de pesquisa avaliando abordagens diagnósticas para sensitização da dor central após lesão de nervo periférico foram considerados para inclusão.
Critérios de exclusão:
- Artigos publicados em outras línguas que não o inglês
- Estudos que envolvem populações pediátricas (<18 anos de idade)
- Artigos com texto integral indisponível
- Estudos em animais
- Estudos centrados exclusivamente nos resultados do tratamento sem diagnóstico
- considerações
- Estudos sobre dor aguda com menos de três meses de duração
Os artigos foram triados com base no título e no resumo. Os dados foram extraídos através de um formulário padronizado e incluíram a definição de centralização da dor, critérios de diagnóstico propostos ou caraterísticas clínicas, métodos de avaliação e testes de diagnóstico, populações de doentes estudadas, sinais e sintomas clínicos e medidas quantitativas utilizadas para o diagnóstico.
O risco de enviesamento foi avaliado de forma independente utilizando ferramentas validadas. O Methodological Index for Non-Randomizado Studies (MINORS) foi utilizado para estudos não randomizados. A qualidade das séries de casos e dos relatórios de casos foi avaliada utilizando as ferramentas de avaliação crítica do Joanna Briggs Institute (JBI). As revisões sistemáticas foram avaliadas utilizando a ferramenta Risk of Bias in Systematic Reviews (ROBIS), enquanto as revisões narrativas foram avaliadas utilizando a Scale for the Assessment of Narrative Review Articles (SANRA).
Resultados
Foi incluído um total de 28 artigos, abrangendo 6.189 pacientes. Estes incluíam 2 revisões sistemáticas, 4 revisões narrativas, 1 série de casos, 1 relato de caso, 5 estudos transversais e 15 estudos de coorte (Figura 1). Sete estudos centraram-se na síndrome do túnel cárpico ou na dor pós-cirúrgica ou relacionada com amputação, enquanto três abordaram a síndrome complexa de dor regional. Os restantes estudos investigaram uma série de condições, incluindo radiculopatia, lesões traumáticas ou iatrogénicas dos nervos periféricos e outros SÍNDROMEs de dor crónica.
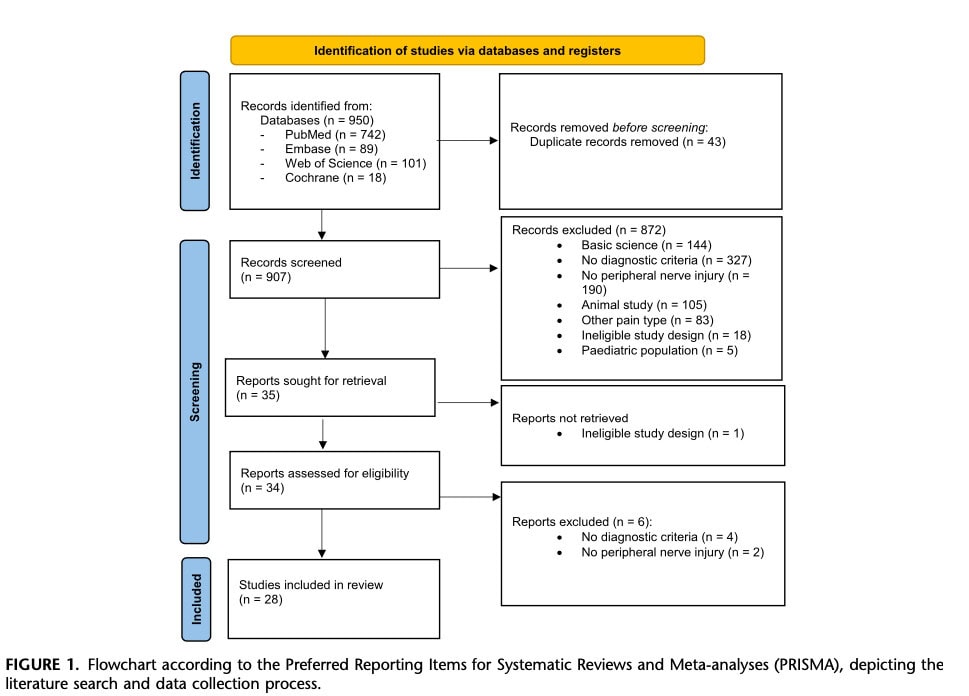
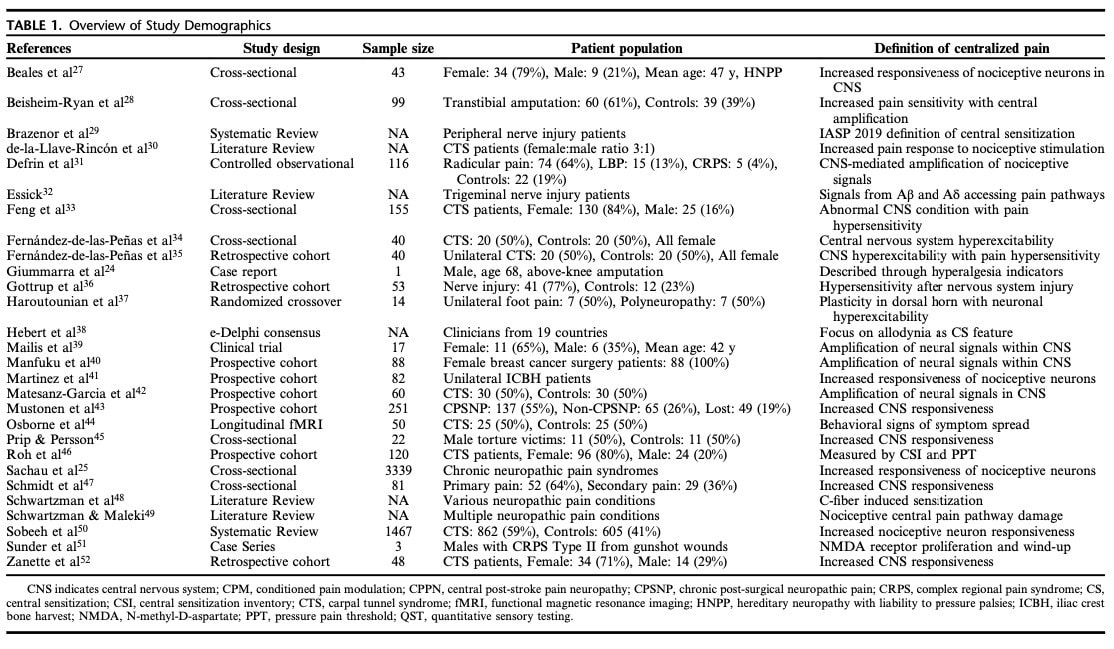
A maioria das limitações metodológicas, identificadas através das várias ferramentas de avaliação do risco de enviesamento, reflectiu a ausência de cálculos prospectivos do tamanho da amostra e de procedimentos de ocultação. Em todos os estudos, foram descritos diferentes mecanismos de dor centralizada após lesão nervosa; no entanto, todos se basearam num quadro concetual muito semelhante, geralmente definido como um aumento da capacidade de resposta dos neurónios nocicetivos no sistema nervoso central. Detalhes adicionais sobre as definições de dor centralizada utilizadas em cada estudo são fornecidos na Tabela 1.
História do paciente e exame físisco
A história clínica e o exame físisco surgiram como componentes-chave do diagnóstico. A presença de dor generalizada que se estende para além do nervo esperado ou da distribuição dermátomo foi consistentemente associada à dor centralizada, particularmente na Síndrome do Túnel Cárpico, onde tais padrões de dor podem indicar sensibilização central. Em doentes com dor radicular, a alodinia da perna foi frequentemente observada (60,8%), enquanto que foi consideravelmente menos comum em doentes com dor lombar axial (13,3%). Os testes sensoriais, particularmente a avaliação do tato leve e da sensação térmica, foram identificados como um método de exame clínico importante para detetar caraterísticas de dor centralizada após lesão nervosa.
Testes clínicos
O Teste Sensorial Quantitativo (QST) surgiu como uma ferramenta primária para a avaliação da dor centralizada. Um estudo que avaliou o limiar de dor de pressão (PPT), a modulação da dor condicionada (CPM) e a somação temporal (TS) relatou que estas medidas objectivas não se correlacionaram consistentemente com indicadores subjectivos de sensibilização central. Em contrapartida, outro estudo sugeriu que o QST, a CPM e o Inventário de Sensibilização Central são ferramentas complementares que, quando combinadas, fornecem uma avaliação mais abrangente da sensibilização central. O aumento do somatório temporal durante o teste de picada de agulha foi identificado como um indicador potencial de sensitização central. Além disso, um estudo que utilizou o protocolo QST da Rede Alemã de Investigação sobre Dor Neuropática concluiu que 69% dos doentes com dor crónica primária e secundária apresentavam evidência clínica de hipersensibilidade à dor.
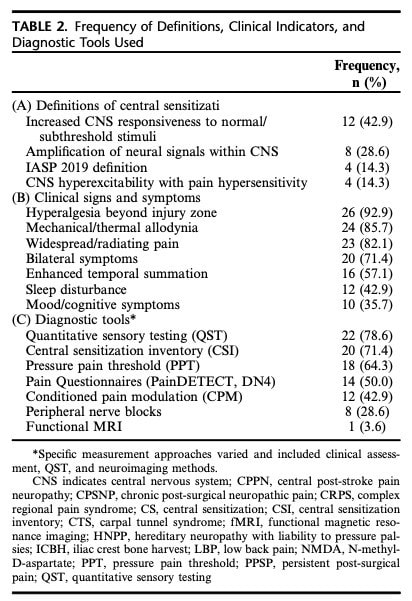
Questionários
O Inventário de Sensibilização Central (CSI) foi o questionário mais frequentemente utilizado e foi geralmente administrado juntamente com outras medidas de resultados relatados pelos doentes, como a Escala de Catastrofização da Dor. O PainDETECT foi outro questionário amplamente utilizado, enquanto que o questionário DN4 foi normalmente empregue para avaliar a dor neuropática.
Intervenções
As abordagens diagnósticas intervencionais foram relatadas em 9 dos 28 estudos. Estes estudos envolveram maioritariamente agentes farmacológicos ou bloqueios nervosos para distinguir os mecanismos periféricos dos centrais da dor. Os bloqueios simpáticos potenciados por cetamina e os bloqueios de nervos periféricos foram associados a um alívio rápido e substancial da dor, sugerindo contribuições periféricas para os sintomas. O sódio amytal reduziu seletivamente a alodinia sem afetar a dor profunda, ajudando a diferenciar os mecanismos centrais dos periféricos. Apenas um estudo utilizou diagnóstico por imagem: a RMf longitudinal revelou conetividade somatossensorial anormal na Síndrome do túnel do carpo, com alterações persistentes e reversíveis após a cirurgia.

Perguntas e reflexões
As ferramentas de diagnóstico actuais, incluindo as técnicas de imagiologia, fornecem apenas medidas indirectas da dor centralizada. Este facto levanta a questão de saber se a dor centralizada representa uma entidade biológica bem definida ou principalmente uma construção clínica. Muitas avaliações baseiam-se em medidas observacionais ou auto-relatadas, como o Inventário de Sensibilização Central (CSI), que podem captar melhor factores psicológicos como a ansiedade ou factores conhecidos de dor
do que os processos nociceptivos a nível estrutural. Consequentemente, estas ferramentas podem ter uma habilidade limitada para avaliar diretamente os mecanismos nociceptivos subjacentes à dor.
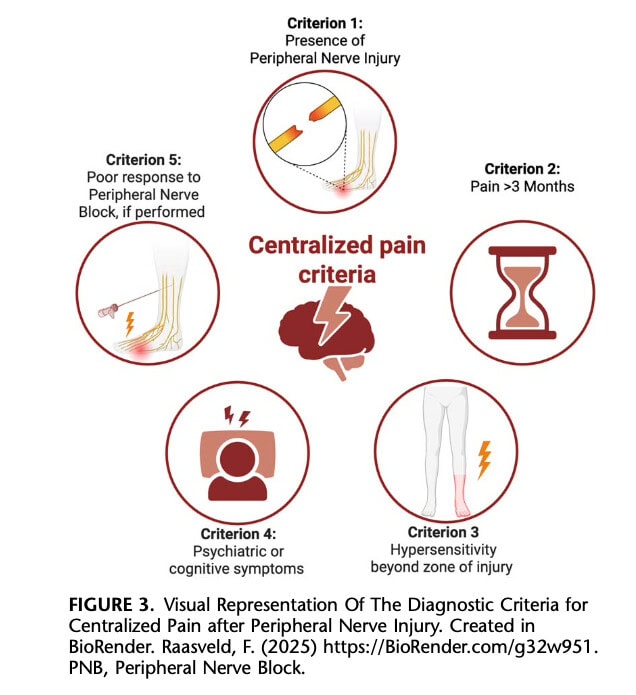
Técnicas avançadas, como a ressonância magnética funcional (fMRI), oferecem perspectivas prometedoras sobre o processamento alterado da dor central, mas não estão rotineiramente disponíveis ou não são utilizadas na prática clínica. As abordagens de diagnóstico intervencionais, como os bloqueios de nervos periféricos, podem fornecer informações adicionais sobre os mecanismos da dor, uma vez que a ausência de resposta ou uma resposta parcial pode sugerir um processo de dor mediado centralmente. As alterações neuroplásticas tanto no sistema nervoso periférico como no sistema nervoso central são a hipótese subjacente à dor persistente, caracterizada por uma sensibilidade acrescida e por uma maior facilitação da dor. Fenómenos clínicos como o somatório temporal, que pode ser avaliado diretamente à cabeceira, podem refletir estes processos de sensitização. A nível molecular, pensa-se que os neurotransmissores e mediadores, como a substância P e o fator de crescimento do nervo, contribuem para o reforço das vias da dor, tanto a nível periférico como central. A Figura 3 resume os critérios de diagnóstico propostos para a sensitização central após lesão do nervo periférico.
Fala-me de nerds
Existe uma variabilidade considerável na forma como a sensibilização central foi definida nos estudos incluídos. Esta inconsistência concetual provavelmente introduziu um viés, contribuindo para a elevada heterogeneidade e reduzindo a fiabilidade global dos resultados. A utilização de critérios de inclusão mais restritivos e de critérios de exclusão mais rigorosos poderia ter ajudado a limitar esta heterogeneidade. Além disso, a heterogeneidade poderia ter sido mais quantificada ou explorada utilizando abordagens estatísticas, tais como análises de subgrupos, análises de sensibilidade ou métricas descritivas de variabilidade.
Outra preocupação metodológica relaciona-se com a forma como o nível de evidência informou as conclusões dos autores. Os estudos variaram entre relatos de casos e revisões sistemáticas, mas não é claro como é que estes diferentes níveis de evidência foram ponderados aquando da síntese dos resultados. É possível que algumas conclusões reflictam a seleção subjectiva dos autores e não um processo de decisão sistemático e transparente.
Dada a natureza exploratória desta revisão e a provável escassez de dados de alta qualidade neste domínio, as técnicas meta-analíticas padrão não teriam sido viáveis. No entanto, as análises estruturadas de subgrupos - estudos de estratificação pela definição de sensibilização central, patologia subjacente ou desenho do estudo - teriam proporcionado uma abordagem mais sistemática para avaliar e comunicar a heterogeneidade.
Mensagens para levar para casa
- Após lesão do nervo periférico, a dor persistente que se estende para além da distribuição dermátomo ou nervosa esperada deve levantar a suspeita de mecanismos de dor centralizados.
- Uma história e um exame físisco completos são passos cruciais para o diagnóstico. Dor generalizada, alodinia, sensação térmica ou de toque leve alterada e somação temporal aumentada são bandeiras vermelhas clínicas chave para a sensibilização central.
- Questionários como o CSI, o PainDETECT, o DN4 e as escalas de catastrofização fornecem um contexto útil, mas não devem ser interpretados como ferramentas de diagnóstico autónomas. Captam o peso dos sintomas e os factores que provocam a dor, em vez de mecanismos nocicetivos diretos.
- O Teste Sensorial Quantitativo pode ajudar - mas não é definitivo. O QST, o CPM, o PPT e a soma temporal oferecem informações objectivas valiosas, mas nem sempre se alinham com as medidas relatadas pelos doentes. Uma abordagem de avaliação multimodal é essencial.
- A resposta ao tratamento é uma informação de diagnóstico. A resposta limitada ou ausente a intervenções periféricas (por exemplo, deslizamento de nervos, carga local de tecido) pode sugerir um componente de dor mediado centralmente e deve levar a uma mudança no raciocínio clínico.
- As alterações neuroplásticas nos sistemas nervoso periférico e central - impulsionadas por mecanismos como a soma temporal e a atividade dos neurotransmissores - estão na base de uma amplificação real e mensurável da dor.
- Quando se suspeita de dor centralizada, a gestão da dor deve ir para além da cicatrização dos tecidos periféricos e incluir a educação da dor, a exposição gradual, a modulação sensorial e estratégias que visem o sistema nervoso como um todo.
Oiça este podcast de physiotutors para obter mais informações sobre a sensitização central.
Referência
Como a nutrição pode ser um fator crucial para a sensibilização central - Palestra em vídeo
Assista a esta palestra em vídeo GRATUITA sobre Nutrição e Sensibilização Central, dada pelo investigador nº 1 da Europa em dor crónica, Jo Nijs. Os alimentos que os doentes devem evitar irão provavelmente surpreendê-lo!

