Melhor compreensão do RCRSP: Guia de avaliação para fisioterapeutas

Introdução
A dor no ombro relacionada com a coifa dos rotadores (RCRSP) é incrivelmente comum na prática da fisioterapia. Historicamente, os artigos baseavam-se muito em termos como "síndrome do pinçamento subacromial" e centravam-se em testes ortopédicos específicos para identificar o problema. No entanto, investigações recentes desafiaram a validade dessas ideias tradicionais, uma vez que muitos indivíduos assintomáticos também têm anormalidades estruturais nas suas coifas dos rotadores e as cirurgias destinadas a "corrigir" o pinçamento não estão a mostrar consistentemente melhores resultados do que o exercício ou mesmo procedimentos placebo. Isto deixa-nos com uma questão crucial: como devemos devemos avaliar e compreender o RCRSP? Dois importantes estudos Delphi sugeriram uma mudança no sentido de analisar a amplitude de movimento (ADM) do ombro e os movimentos resistidos(Littlewood et al. 2019 e Requejo-Salinas et al. 2022). Sabemos que a limitação da ADM e a fraqueza estão frequentemente presentes no RCRSP, mas exatamente como Défices e o seu significado ainda são objeto de debate. Além disso, há evidências emergentes de que os padrões de dor na área do deltoide podem ser um indicador chave e que os pontos de gatilho miofasciais (PONTO DE GATILHO) podem ser factores contribuintes. No entanto, faltam dados sólidos que mapeiem especificamente a dor na RCRSP, e a forma como esta afecta a ADM, a força e a dor é ainda desconhecida. Portanto, este estudo foi crucial para comparar a ADM, força, padrões de dor e TrPs entre pessoas com RCRSP e sem RCRSP, com o objetivo de criar uma melhor compreensão do RCRSP.
Métodos
Este estudo utilizou um desenho transversal, simples-cego e incluiu pacientes da lista de espera do RCRSP num hospital espanhol. Os pacientes do RCRSP eram adultos afectados há pelo menos 3 meses, que foram diagnosticados por um cirurgião ortopédico ou por um médico de reabilitação através de um exame clínico e de achados imagiológicos. Os pacientes do RCRSP foram comparados com controlos saudáveis e sem dor para as variáveis idade, sexo e braço dominante.
A versão espanhola do Ombro Pain and Disability Index (SPADI) foi preenchida no dia da avaliação para descrever as caraterísticas da dor do grupo RCRSP. A escala VAS foi utilizada para descrever a intensidade da dor em repouso e com movimento na última semana.
Antes da realização do exame físisco, foi efectuado um aquecimento padronizado para preparar o ombro para o teste clínico. Os testes clínicos incluíram o seguinte:
Amplitude de movimento (AMPLITUDE DE MOVIMENTO) foi avaliada com um inclinómetro digital:
- Em posição sentada para flexão e escápula activas do ombro
- A ADM passiva de rotação interna e externa a 0°, 45° e 90° de abdução foi medida em supino
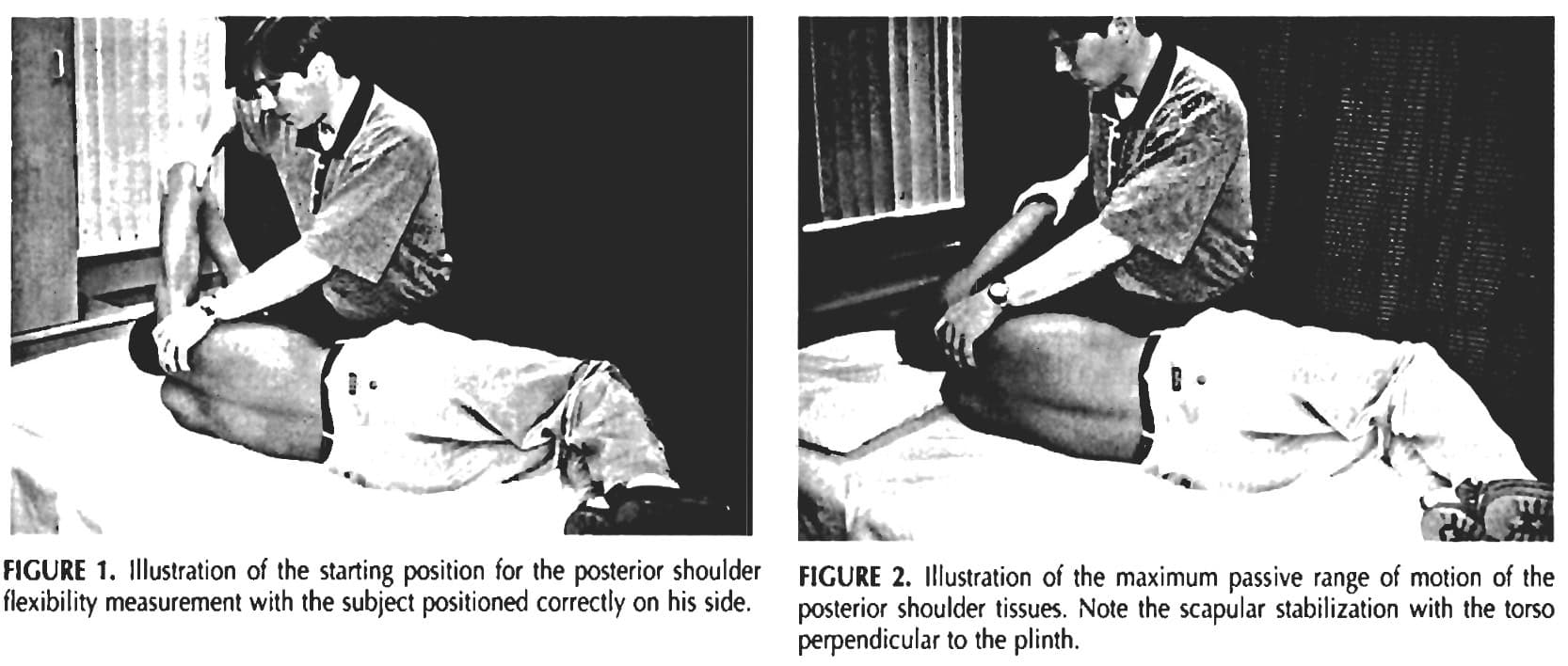
- A ADUÇÃO horizontal passiva foi avaliada de acordo com Tyler et al. (1999). Os sujeitos deitam-se de lado sobre um plinto, com o úmero afastado da borda, joelhos e ancas dobrados a 90°, em contacto total com a mesa, com os acrómios perpendiculares e o braço não testado sob a cabeça, mantendo a coluna neutra. O epicôndilo medial está marcado. O testador move passivamente o úmero para 90° de abdução, rotação zero, estabilizando a Escápula em retração. O úmero é então suavemente aduzido horizontalmente até que o movimento pare ou ocorra a rotação umeral, indicando o fim da flexibilidade do tecido posterior. Um esquadro de carpinteiro de 60 cm é colocado perpendicularmente à mesa, junto ao epicôndilo marcado, e o registador marca o nível do bordo inferior do epicôndilo. A distância entre o fundo do quadrado e a marca é medida em centímetros, sendo que uma distância maior indica menos flexibilidade e uma distância menor indica mais flexibilidade.
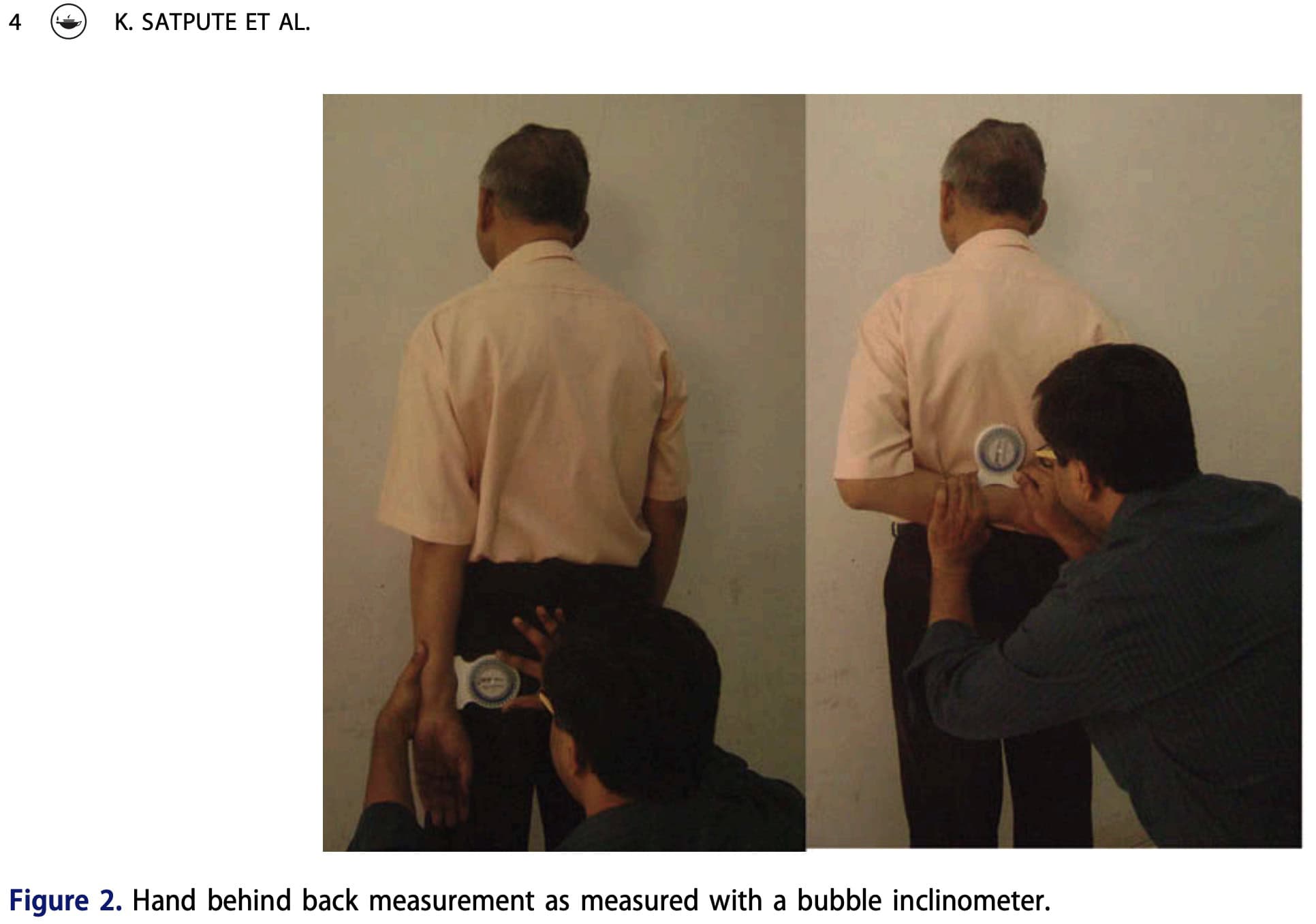
- A posição ativa da mão atrás das costas (HBB) foi medida de acordo com Satpute et al. (2016). De pé, os participantes estendiam a mão atrás das costas o mais alto possível ao longo da coluna, mantendo as costas da mão no tronco e evitando o movimento dos ombros ou da coluna. Foi medido o ponto mais alto do polegar. Um inclinómetro de bolha no rádio determinou a ADM, com o movimento a terminar na dor ou no alcance máximo. Zero graus de flexão do cotovelo equivalem a nenhum movimento, enquanto uma maior flexão indica mais ADM.
A força foi medida isometricamente utilizando um dinamómetro de mão. As medições foram efectuadas na mesma posição das respectivas avaliações da ADM. No entanto, a força de rotação interna e externa foi medida apenas a 0° e 90°. A média de 3 repetições de 5 segundos foi medida utilizando o teste "make", até ser limitada pela dor ou fraqueza. Foram concedidos 10 segundos de repouso entre as 3 repetições e 3 minutos de repouso entre as posições.
Os desenhos da dor foram coloridos pelos pacientes do RCRSP num gráfico eletrónico 3D com 4 vistas diferentes. Toda a sua zona de dor foi destacada e colorida.
Os pontos de gatilho foram avaliados de acordo com (1) a presença de uma banda tensa palpável num músculo esquelético; (2) a presença de um ponto sensível hiperirritável no interior da banda tensa; (3) a resposta local de contração muscular provocada pela palpação da banda tensa; e (4) a presença de dor referida em resposta à compressão do TrP. Os pontos de gatilho foram classificados como ATIVAÇÃOactivos, com base no facto de a aplicação de pressão reproduzir os sintomas de dor do sujeito (localizada e referida) e de o sujeito reconhecer a dor, ou latentes se a compressão causasse dor localizada e referida, mas não provocasse sintomas reconhecidos pelo sujeito. Foram avaliados os seguintes músculos:
- Trapézio superior
- Supra-espinhoso
- Infra-espinhoso
- Teres menor
- Deltoide anterior
- Deltoide lateral
Todas as variáveis foram comparadas entre grupos utilizando testes t independentes e avaliando os tamanhos de efeito com o d de Cohen. Foram efectuados testes de correlação de Pearson para analisar as relações entre as variáveis e foram utilizados modelos de regressão linear múltipla inversa para determinar a capacidade preditiva da força do ombro na variabilidade da ADM, com enfoque na flexão do ombro, escápula e ADM do OMBRO.
Resultados
Foi incluído um total de 72 participantes, com números iguais em ambos os grupos. A mediana do início dos sintomas do RCRSP foi de 42 meses (IQR: 24-60 meses). Registou-se uma diferença significativa entre os grupos na linha de base no que diz respeito ao IMC.
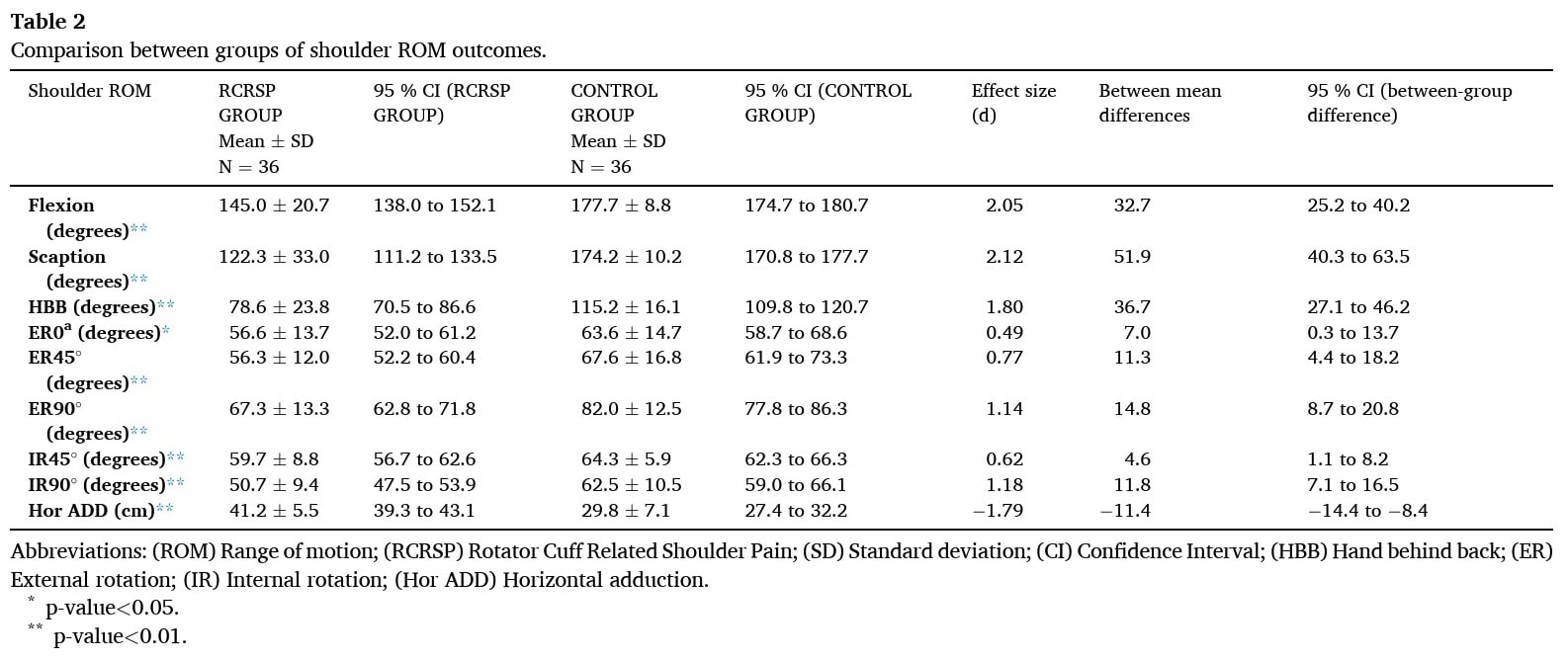
Em comparação com os outros grupos, o grupo RCRSP apresentou uma ADM do ombro significativamente menor em vários movimentos activos e passivos, incluindo a flexão ativa, a omoplata e a ABDUÇÃO; a Rotação Externa e Interna passivas a 90° de Abdução; e a Adução Horizontal passiva, todos com tamanhos de efeito grandes. A 45° de abdução, a rotação externa e interna passivas também foram significativamente menores no grupo RCRSP com um tamanho de efeito médio. Foi encontrada uma diferença significativa com um tamanho de efeito pequeno para a rotação externa passiva a 0° de abdução."
Diferenças significativas com um tamanho de efeito grande foram mostradas para a força de rotação interna e externa a 0° e 90° de abdução do ombro, e flexão do ombro.
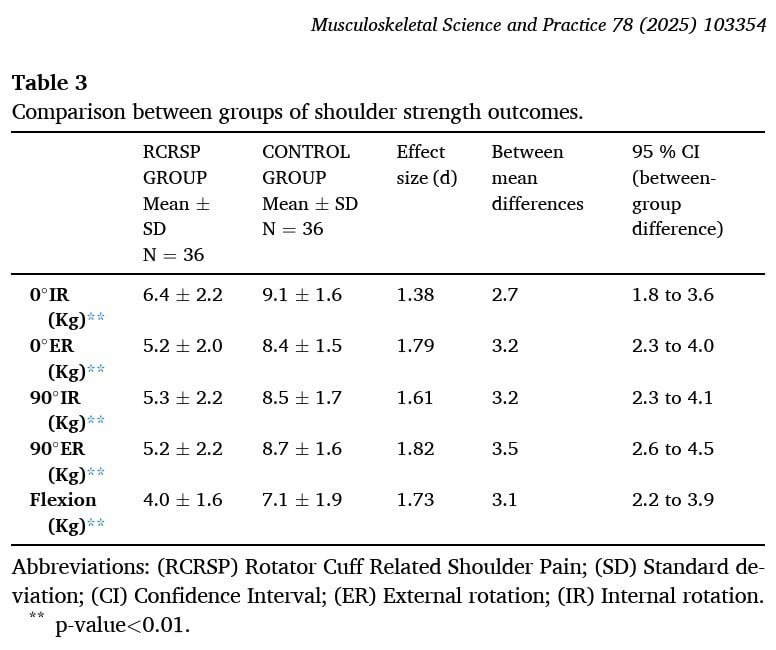
Os pacientes do RCRSP tinham uma média de 2,56 pontos de gatilho. Tinham pontos de gatilho activos numa média de 1,69 músculos e 0,86 músculos com pontos de gatilho latentes. O grupo de controlo tinha apenas pontos de gatilho latentes. Além disso, o número total de músculos com pontos de gatilho foi significativamente maior no grupo de pacientes do RCRSP, mas não houve diferença no número de pontos de gatilho latentes entre os grupos.
Os pontos de gatilho activos mais prevalentes situavam-se nos músculos infra-espinhoso, deltoide anterior e deltoide médio.
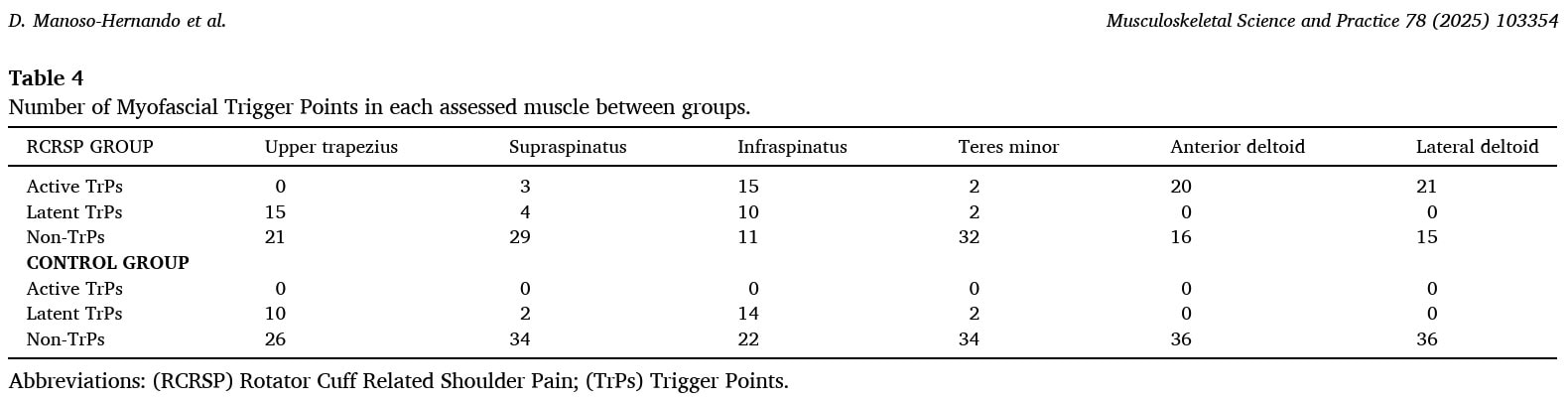
Os mapas de frequência de dor do grupo RCRSP apresentam as seguintes distribuições de dor.
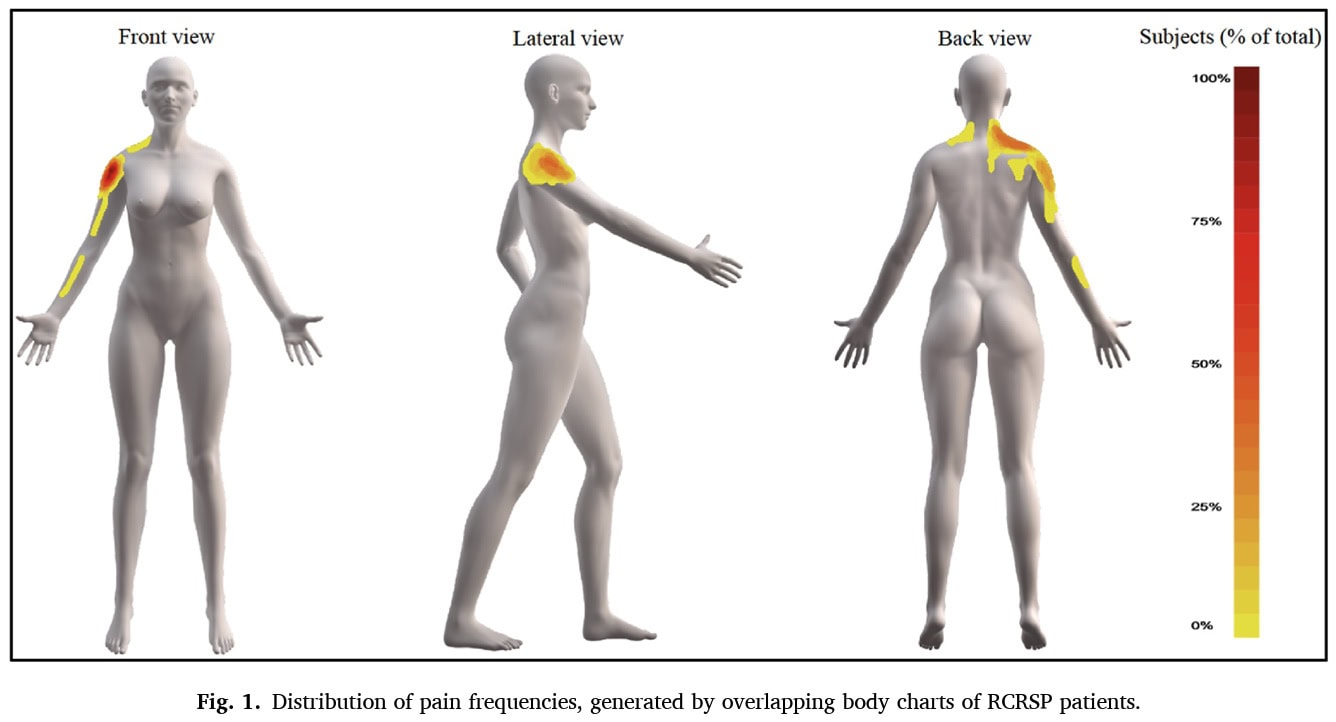
A análise de regressão mostrou que a força de rotação externa a 90° foi um preditor significativo da ADM de flexão do ombro ativa e da ADM de ABDUÇÃO ativa, enquanto a força de rotação interna a 90° foi um preditor significativo da ADM de abdução do ombro (no texto, a escápula do ombro foi mencionada em vez da abdução).
Perguntas e reflexões
À partida pode parecer uma coisa sem importância, mas os doentes do RCRSP foram incluídos no caso de não terem tomado qualquer medicação analgésica ou AINES nas 48 horas anteriores ao exame. Na prática clínica, é frequente encontrar pacientes que já tomaram medicação para a dor antes de o consultar, ou que receberam uma medicação analgésica no início dos sintomas, mas sem aconselhamento ou conselhos sobre a modificação da atividade, por exemplo. De notar ainda que esta população esteve em dor durante um período relativamente longo, uma vez que a mediana do início dos sintomas foi de 42 meses, variando entre 24 e 60 meses. São 2 a 5 anos! A medicação para a dor é frequentemente adaptada com base no facto de a dor ser crónica ou aguda. Estes factores não foram tidos em conta e, por isso, para generalizar as recomendações da avaliação à sua prática, poderia considerar contactar os pacientes antes da consulta para discutir a possibilidade de não tomarem medicação para a dor 48 horas antes da consulta.
O estudo não apresentou um conjunto específico de passos para lidar com a dor durante o teste de força a 90 graus de abdução. No entanto, a forma como lidaram com a dor durante os testes de amplitude de movimento sugere que sabiam que a dor podia impedir alguém de se mover completamente. Assim, podemos supor que se uma pessoa com RCRSP estivesse a sentir demasiada dor para entrar ou permanecer na posição de abdução de 90 graus para o teste de força, a medição mostraria essa dificuldade.
É relevante saber que, de forma a traduzir estes resultados para o seu campo de trabalho, foram excluídos os pacientes com outras condições do ombro (evento de instabilidade/luxação glenoumeral, cirurgia do ombro no seu historial médico, Ombro Congelado, Artrite Grave, Disfunção da Articulação AC), radiculopatia cervical, doenças sistémicas (ex. Diabetes) e neurológicas. Não foi especificamente descrita a forma como foi excluído o Ombro Congelado, o que parece importante dada a natureza longa dos sintomas que estes doentes apresentavam. Apesar disso, ao examinarmos as tabelas, vemos que as limitações da ADM não estão diretamente de acordo com as observadas em pacientes com ombro congelado, embora os ombros congelados também melhorem com o tempo.
Fala-me de nerds
Nada foi mencionado sobre os achados imagiológicos, necessários para o estabelecimento do diagnóstico de RCRSP. Existiam diferentes entidades do RCRSP (por exemplo, mais relacionadas com a bursa ou mais relacionadas com o rasgo) e os resultados das avaliações da força e da ADM diferiam entre potenciais entidades diferentes? Estas diferentes entidades clínicas não foram, portanto, consideradas na análise. Embora a imagiologia não fosse necessária, teria sido informativo compreender melhor as caraterísticas de imagem utilizadas para diagnosticar a condição.
Os participantes foram selecionados a partir de uma lista de espera de um hospital, o que pode limitar a generalização aos doentes que vê na prática. No entanto, não foram colocados em lista de espera para cirurgia. Foi excluído um amplo espetro de outras condições, mas os autores reconhecem que poderiam ter sido incluídas pessoas com componentes de dor neuropática, uma vez que esta não foi objeto de triagem.
A conceção transversal limita a elaboração de associações causais, uma vez que os dados foram recolhidos num momento específico no tempo. No entanto, pode dizer-nos que variáveis estão interligadas, neste caso a ADM e a força, mas não podemos determinar a direção da associação entre essas variáveis. Além disso, muitas variáveis de confusão podem influenciar as associações. Por exemplo, a dor durante um determinado movimento pode influenciar a ADM e a força, mas pode estar a acontecer mais do que isso, especialmente porque sabemos que apenas foram avaliadas 3 variáveis de previsão. Outra descoberta relevante foi a diferença de base no IMC entre os grupos, que também pode estar a confundir os efeitos.
A dor foi medida em relação à média da última semana, o que pode estar sujeito a um viés de memória. Para além disso, a força isométrica, embora indicativa, não é uma medida totalmente representativa da verdadeira funcionalidade. As fraquezas observadas podem ser causadas por dor, medo, inibição muscular artrogénica, etc. Os pontos de gatilho foram avaliados por um avaliador experiente, mas, no entanto, esta avaliação continua a ser subjectiva. Trata-se de verdadeiros pontos de gatilho, ou existe algum resguardo nesses musculares, causando dor devido à diminuição do limiar de pressão da dor?
Mensagens para levar para casa
A força de Rotação Externa a 90º de abdução do ombro foi um fator de previsão significativo da distância a que alguém conseguia levantar o braço para a frente. As pessoas com uma rotação externa mais forte nesse ângulo específico tendiam a ter uma melhor ADM de flexão do ombro. Da mesma forma, força de rotação interna a 90 graus de abdução do ombro foi um fator de previsão significativo da distância a que alguém conseguia levantar o braço para o lado. Uma rotação interna mais forte nesse ângulo significa uma melhor ROTAÇÃO da escápula. A força de Rotação Externa a 90 graus de Abdução do Ombro explicou uma boa parte da variação na ADM do HBB. Por outras palavras, uma grande parte da distância que alguém podia alcançar atrás das costas estava ligada à sua força de rotação externa nesse ângulo. Estas descobertas podem ajudar a estabelecer uma melhor compreensão do RCRSP e a adaptar eficazmente os tratamentos de acordo com os défices identificados.
Referência
DOIS MITOS DESFEITOS E 3 BOMBAS DE CONHECIMENTO GRÁTIS
O que a universidade não lhe diz sobre a síndrome do impacto do ombro e a discinesia da omoplata e como melhorar consideravelmente o seu jogo do ombro sem pagar um único cêntimo!

