Viabilidade de uma intervenção de exercício de seis meses para pacientes com displasia da anca: Um estudo de métodos mistos

Introdução
A displasia da anca, em que a cabeça do fémur não está suficientemente coberta pelo acetábulo, é um achado comum nos adultos. É mais frequente nas pessoas com dores na anca e está associada à osteoartrite precoce. Estão disponíveis opções cirúrgicas, mas não para todos. As contra-indicações são um índice de massa corporal superior a 25 kg/m2, ter mais de 45 anos e a presença de osteoartrite da anca. Alguns nem sequer estão dispostos a submeter-se a uma intervenção cirúrgica. Investigações anteriores revelaram bons resultados para os doentes após exercício e educação. No entanto, estes ensaios não incluíram doentes com excesso de peso ou com osteoartrite da anca já evidente. Por conseguinte, a evidência de exercício neste grupo que não pode ser submetido a cirurgia é inexistente. Por conseguinte, este ensaio examinou a viabilidade de 6 meses de exercício para a displasia da anca combinado com educação neste grupo de doentes.
Métodos
Este estudo foi realizado para examinar a viabilidade de um programa de exercícios de 6 meses com educação em pacientes com displasia da anca. Para serem elegíveis para inclusão, os doentes tinham de ser elegíveis para cirurgia da anca mas recusaram ou não eram elegíveis para cirurgia com base num teste de impacto negativo, IMC >25, pontuação de osteoartrite da anca de Tönnis >1, idade >45 anos, ou amplitude de movimento da anca reduzida (<95◦ flexão e/ou <30◦ abdução). Seis pacientes foram incluídos num estudo piloto e receberam cuidados habituais durante 3 meses. Estas informações incluíam informações sobre a auto-gestão dos sintomas da anca e conselhos gerais sobre a prática de exercício físico e a manutenção da atividade física.
A partir daí, foram incluídos 30 pacientes que seguiram o exercício de 6 meses para a displasia da anca. Foram realizadas oito sessões no total, das quais os dois primeiros meses consistiram em 2 sessões por mês e foram seguidas de 4 sessões à razão de 1 sessão por mês. Foram dados aos participantes conselhos sobre a gestão da dor, a importância da adesão e da progressão do exercício, conselhos para perder peso, se for caso disso, e conselhos sobre a atividade física, que também foram apoiados visualmente. O exercício de 6 meses para a displasia da anca consistia em 4 exercícios com 3 níveis de progressão cada. Os quatro exercícios realizados foram pranchas em supino, pranchas laterais, agachamentos e exercícios de equilíbrio com uma perna só.




Todos começaram com o nível C de cada exercício e o objetivo era treinar a um nível de esforço percebido de um pouco difícil (nível 5) a muito difícil (nível 7), de acordo com a escala CR10 de Borg. No caso de os participantes não conseguirem passar para outro nível de dificuldade, o número de repetições efectuadas foi aumentado para 20.
Os resultados relatados pelos doentes foram registados com o Hip and Groin Outcome Score (HAGOS) sobre a dor, os sintomas, a função física, a participação e a qualidade de vida (pontuação de 0-100, 100 melhor) desde o início até ao seguimento de seis meses. O estudo mediu a força isométrica da anca em flexão, abdução e extensão com um dinamómetro. O equilíbrio foi medido com o teste Y-balance e o desempenho com o salto de uma perna para a distância. A relevância clínica mínima foi definida como uma alteração de mais de 10 pontos no HAGOS, >0,15Nm/kg na força, >15cm no teste de equilíbrio em Y e >15cm no teste de salto em distância.
Resultados
Foram recrutados 30 participantes e 24 estavam disponíveis no seguimento de seis meses. Aos 6 meses, foram encontradas melhorias clinicamente relevantes na dor, nos sintomas e na função física da anca do HAGOS. Além disso, os autores referem que foram encontradas melhorias significativas em todos os testes musculares da anca e no teste de equilíbrio em Y para todas as direcções, exceto uma. A força muscular da anca melhorou com uma diferença média de 0,18 Nm/kg em flexão, 0,20 NM/kg em abdução e 0,25 Nm/kg em extensão. O teste do balanço Y melhorou em todas as direcções e o quadro 3 não revela uma direção não significativa do teste do balanço Y, pelo que não se sabe ao certo qual a direção que não melhorou. O salto para o teste de distância aumentou de 37 para 52 centímetros em média, o que foi significativo e clinicamente relevante.

Foram encontradas melhorias clinicamente relevantes em 71% dos indivíduos aos 6 meses para a dor HAGOS. Houve uma percentagem importante de participantes que puderam progredir ao longo do estudo. 41%-73% dos participantes progrediram para o nível B ou superior nos quatro exercícios ao fim de três meses. Esta proporção aumentou para 75%-91% após seis meses, em que 38%-58% também progrediram para o nível A. Dezanove dos 24 participantes alcançaram uma adesão de 75%.
Perguntas e reflexões
Esta revisão indica que um programa de exercícios de 6 meses para a displasia da anca é viável e seguro. Os participantes obtiveram melhorias clinicamente relevantes nos resultados definidos. Sem nos basearmos demasiado nestes resultados, isto dá uma indicação dos possíveis benefícios de um programa deste tipo, mas tem de ser testado em ensaios clínicos aleatórios mais rigorosos, uma vez que o objetivo deste estudo era apenas examinar a viabilidade e a aceitabilidade de 6 meses de exercício para a displasia da anca.
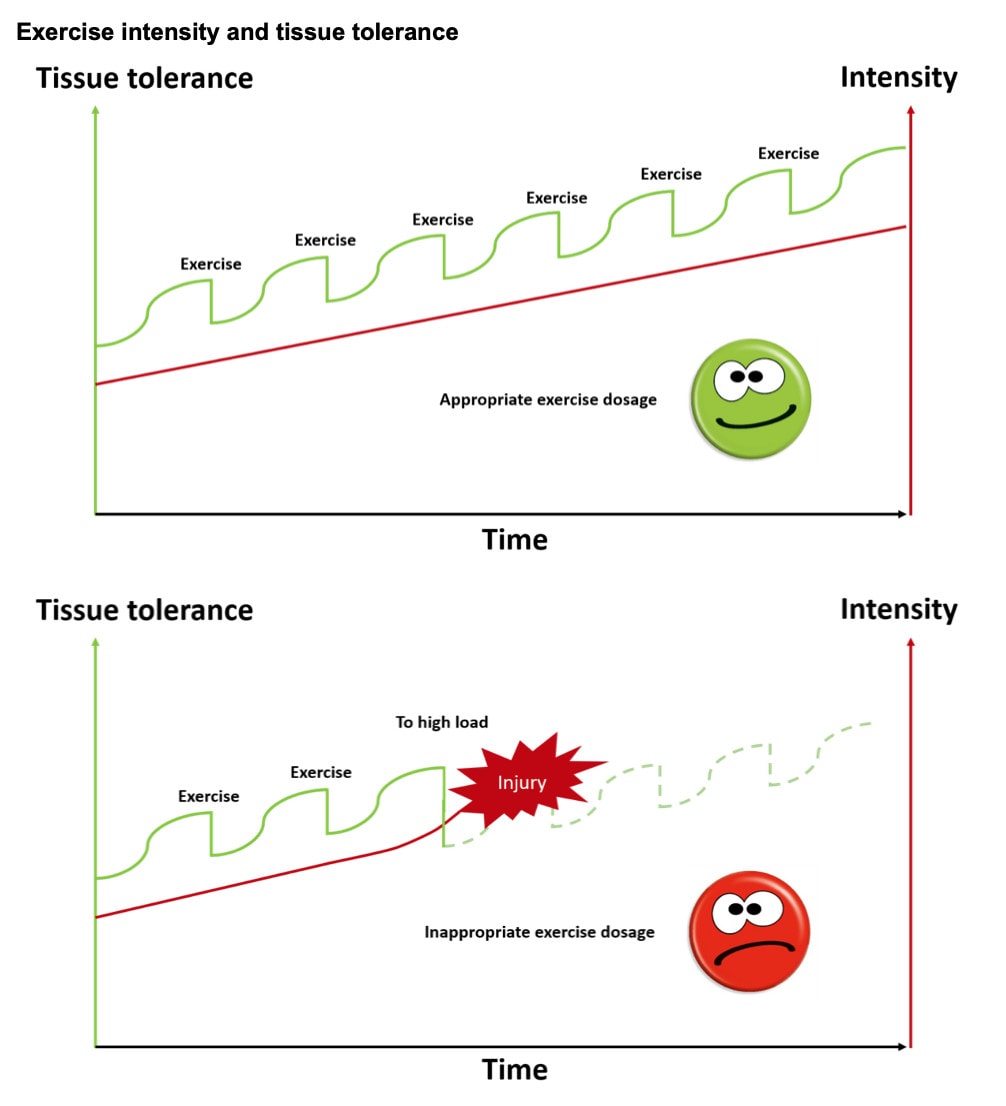
Foi referido que os doentes só podiam passar para outro nível de dificuldade de exercício durante as sessões supervisionadas. Tratou-se de uma adaptação da intervenção original, mas foi considerada necessária porque os participantes relataram pequenas exacerbações de dores na anca, que se pensava serem devidas a uma progressão rápida e a uma execução incorrecta dos exercícios. Este é um aspeto a ter em conta, pois alguns doentes progridem demasiado depressa, o que pode levar a um agravamento dos sintomas. Parece importante explicar a importância do equilíbrio entre a intensidade do exercício e a tolerância dos tecidos. Nos pacientes que não dependem de progressões equilibradas, pode efetivamente permitir-lhes fazer progressões apenas quando são supervisionados, em vez de os deixar fazer progressões ao seu próprio ritmo.
Estas progressões de exercícios podem parecer exequíveis para nós, mas podem ser difíceis para os doentes com sintomas na anca. Além disso, existem opções cirúrgicas para os doentes com displasia da anca, mas estas não são oferecidas aos doentes com um IMC superior a 25 kg/m2 ou com mais de 45 anos. Nestes doentes, as progressões podem ser difíceis. Este facto não se reflecte na amostra aqui incluída, uma vez que a idade média era inferior a 45 anos. Esta amostra tinha uma mediana de idade de 30 anos (IQR 24-41) e uma mediana de IMC de 24 (IQR 21-27). Mas os níveis de atividade física na linha de base revelam que metade da amostra era inativa ou estava ativa abaixo do nível de atividade recomendado, tal como definido pela OMS. É possível que estivessem menos familiarizados com os exercícios de reforço e esta pode ser uma das razões pelas quais as progressões foram difíceis de efetuar.
Fala-me de nerds
Este ensaio de viabilidade recrutou uma amostra de conveniência, ou seja, foram recrutados participantes que estavam entusiasmados em participar ou que estavam próximos. Este facto pode ter influenciado os resultados e, na minha opinião, pode ter levado a uma elevada adesão ao programa. No entanto, não temos a certeza disso, um futuro ensaio clínico aleatório dar-nos-á mais clareza sobre este assunto. O programa de exercícios relativamente simples, com apenas 4 exercícios e 3 níveis de progressão, também pode ter levado a uma elevada adesão, uma vez que o programa não deve ter sido demasiado exigente para os participantes.
Os autores referem melhorias clinicamente relevantes nos resultados do HAGOS e nos testes físicos (força, Y-balance e salto em comprimento). No entanto, ao inspecionar a tabela 4, torna-se claro que, aos 6 meses, apenas 62% dos participantes atingiram um nível aceitável dos seus sintomas, tal como refletido pelo PASS. Mesmo quando 71% relataram melhorias clinicamente relevantes nas pontuações de dor HAGOS, isso não significa que todos os sintomas da anca tenham desaparecido. Este é um aspeto importante a ter em conta e a comunicar ao seu doente quando ele estiver a seguir este programa de reabilitação. Os participantes com pontuações de dor HAGOS de base elevadas (>80 pontos), o que significa que tinham uma dor menos grave, não obtiveram melhorias (relevantes). Este facto é lógico e pode ser explicado pela regressão à média, em que os participantes com pontuações baixas podem melhorar mais em direção à média. Por outro lado, os participantes com pontuações já elevadas não têm muito espaço para melhorar.
O título revela que o programa de 6 meses de exercício para a displasia da anca também consistiu na educação dos doentes. No entanto, as progressões pré-especificadas tiveram de ser alteradas para que só pudessem ser feitas quando supervisionadas, uma vez que muitos doentes progrediram demasiado depressa e utilizaram uma técnica incorrecta, o que levou a uma exacerbação da dor na anca. Podem ser colocadas duas questões. Os exercícios e as progressões foram mal explicados ou a formação sobre o momento de progredir nos exercícios não foi corretamente descrita? Parece que a educação do doente deve ser optimizada em ensaios futuros para evitar esta situação.
Mensagens para levar para casa
O exercício de 6 meses para a displasia da anca parece ser uma opção de tratamento relevante para oferecer aos doentes. Embora preliminar, parece que o programa conduz a melhorias clinicamente relevantes nos resultados do HAGOS e na força dos flexores, abdutores e extensores da anca, bem como no teste de equilíbrio em Y e no desempenho no teste de salto em distância. Estes resultados devem agora ser confirmados num RCT, uma vez que este ensaio foi um estudo de viabilidade.
Referência
NIVELAR O SEU DIAGNÓSTICO DIFERENCIAL EM DORES NA ANCA RELACIONADAS COM A CORRIDA - DE GRAÇA!
Não corra o risco de não detetar potenciais sinais de alerta ou de acabar por tratar os corredores com base num diagnóstico errado! Este webinar evitará que cometa os mesmos erros de que muitos terapeutas são vítimas!