Actualizações sobre o exercício para a osteoartrite do joelho

Introdução
Muitas pessoas são confrontadas com a osteoartrite (OA). Como esta doença não pode ser curada, muitas pessoas têm de viver com ela durante uma parte significativa da sua vida adulta. As evidências recomendam a utilização de terapia de exercício para reduzir a dor, melhorar a função articular e melhorar a qualidade de vida dos indivíduos com OA. Infelizmente, apesar de o exercício físico para a OA do joelho ser recomendado como tratamento de primeira linha, as injecções intra-articulares e os analgésicos orais continuam a ser os tratamentos iniciais mais comuns (e a sua utilização até aumentou com o tempo). Entre os analgésicos orais encontram-se os anti-inflamatórios não esteróides (AINE) e os opióides.
Qual é o problema dos opiáceos?
Existem diferentes intervenções farmacológicas, então porque não as prescreves? Às pessoas com OA podem ser receitados opiáceos para aliviar a dor. No entanto, como a OA é uma doença crónica, os opiáceos são ingeridos durante muito tempo. Thorlund et al., 2019, descobriram que as pessoas com OA do joelho e da anca estão entre as que consomem opiáceos a taxas preocupantemente elevadas. Exemplos de medicamentos opióides são:
- Codeína
- Fentanil
- Hidrocodona
- Oxycodone
- Oxymorphone
- Morfina
Podem surgir vários problemas quando uma pessoa toma opiáceos de forma crónica. Os opiáceos são medicamentos analgésicos eficazes, mas causam frequentemente náuseas, obstipação e sonolência, e a sua utilização está associada a um risco significativo de dependência. Nalini et al., 2021 demonstraram que, independentemente das variáveis de risco habituais, o consumo prolongado de opiáceos estava associado a um aumento da mortalidade cardiovascular. No entanto, apesar das provas crescentes que põem em dúvida as vantagens declaradas e do aumento do conhecimento público sobre os perigos dos opiáceos, as suas taxas de prescrição mantiveram-se estáveis entre 2007 e 2014.
Dados da Iniciativa Osteoartrite mostraram que os participantes com ou em risco de OA do joelho que tomaram opiáceos e antidepressivos com/sem analgésicos/nutracêuticos adicionais podem ter um risco elevado de quedas recorrentes após o controlo de potenciais factores(Lo-Ciganic et al, 2017). Recomendam que os opiáceos e os antidepressivos sejam utilizados com precaução.

Tendo em conta estes riscos, a fisioterapia pode ser a chave para obter um melhor controlo da dor e reduzir o risco de dependência de opiáceos em pessoas com OA do joelho. O estudo de Kumar et al., 2023 descobriu que as pessoas que foram encaminhadas tardiamente para a fisioterapia tinham um risco mais elevado de consumo de opiáceos do que as pessoas com OA do joelho que foram encaminhadas no prazo de um mês após o diagnóstico. Em especial, as intervenções de fisioterapia ativa conduziram a menores riscos de utilização de opiáceos, pelo que podem ter o potencial de reduzir a dependência de opiáceos.
Afinal, os medicamentos funcionam?
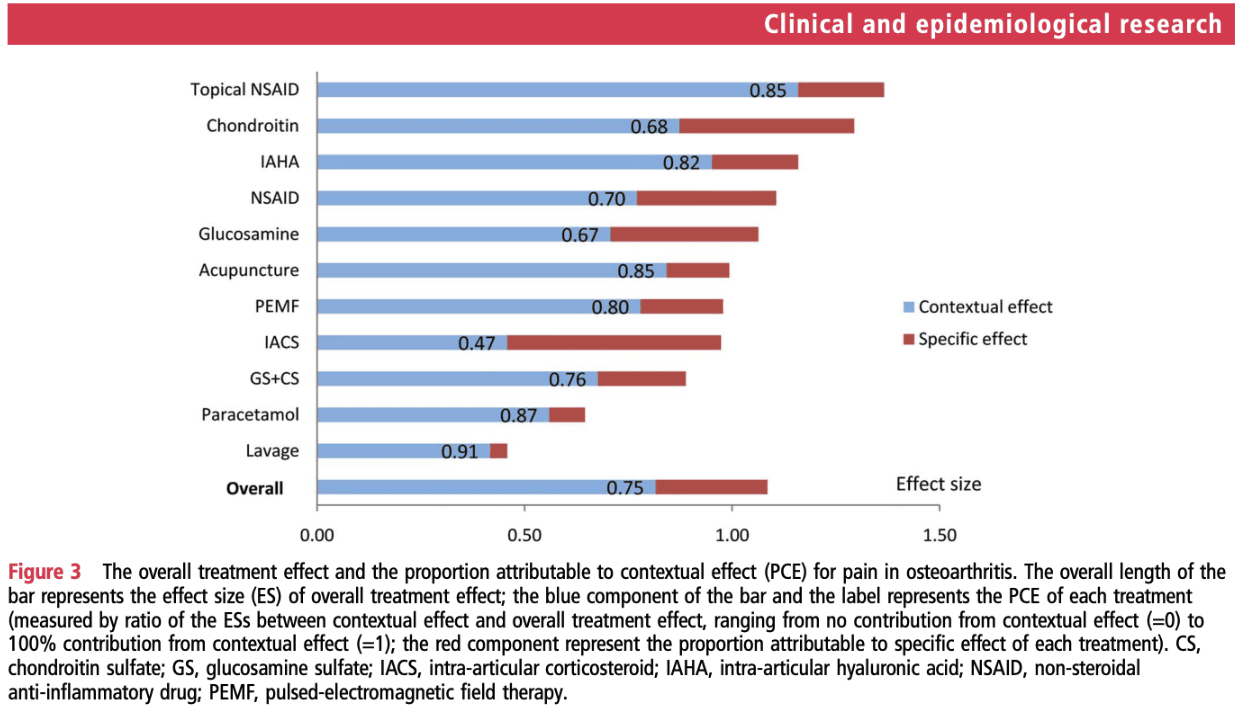
Podemos dizer que os tratamentos fazem realmente o que pretendem fazer? No entanto, Zou et al., 2016, analisaram o efeito global do tratamento e a percentagem atribuída aos efeitos contextuais encontrados em ensaios clínicos aleatórios (RCTs) de diversos tratamentos para a OA. Concluíram que, nos ensaios clínicos aleatórios de OA, a maioria (75%) do benefício global do tratamento está relacionada com efeitos contextuais e não com efeitos específicos do tratamento. De facto, é um placebo. É claro que a terapia por exercício e a fisioterapia também exercem efeitos através de um placebo. E, em vez de o evitares, acho que deves tentar maximizar os teus efeitos contextuais. Mas quando se trata de medicamentos para a dor (intra-articulares) (com efeitos adversos e riscos associados), deve ser encorajado a otimizar a interação entre o doente e o médico e outros factores contextuais que estão sob o controlo dos doentes, em vez de prescrever cegamente medicamentos para a dor e tratamentos invasivos.
Porquê fazer exercício?
As pessoas podem perguntar : "Porque é que hei-de fazer exercício?". Especialmente porque existem outras opções (pensa nos medicamentos analgésicos, nas injecções e nas cirurgias de substituição das articulações). Vina et al., 2016 investigaram a associação entre as preferências dos pacientes para a substituição total do joelho (TKR) e o recebimento da TKR. Descobriram que uma pessoa que preferisse receber uma TKR tinha duas vezes mais probabilidades de a receber efetivamente. Parece que se o doente quiser receber um joelho novo, há grandes probabilidades de o cirurgião o seguir. Os doentes têm muitas vezes expectativas incorrectas em relação a um "joelho novo". Quando estas expectativas não são satisfeitas, a probabilidade de o doente ficar insatisfeito é elevada, como demonstrado por Bourne et al., 2010. Além disso, existe um conhecimento limitado da forma como as opções de tratamento não cirúrgico podem funcionar. Isto pode levar as pessoas a perguntarem-se por que razão fariam exercício em vez de optarem por uma cirurgia de substituição da articulação.
Para além de o exercício poder melhorar os sintomas da OA, tem o potencial de exercer efeitos positivos na modificação da doença. A degradação da cartilagem articular é a caraterística principal da OA. No entanto, todos nós aprendemos que o osso e a cartilagem saudáveis são mantidos por processos dinâmicos a nível celular, mas que são influenciados pela carga mecânica. Além disso, a doença estende-se para além do espaço articular onde ocorre a remodelação e a sinovite. Afecta também os músculos, os tendões e os ligamentos circundantes.
Além disso, Henriksen et al., em 2016, concluíram, com base na sua meta-análise de revisões Cochrane, que o exercício tem efeitos comparáveis aos dos analgésicos, mas com menos eventos adversos e riscos associados. Este facto foi confirmado por Weng et al., em 2022.
As pessoas podem ter medo de aumentar a dor com o exercício. Sluka et al. (2018) estudaram a dor e a analgesia induzidas pelo exercício. Propõem que "o exercício regular altera o estado do sistema imunitário e as vias centrais de inibição da dor para ter um efeito protetor contra uma lesão periférica. As pessoas fisicamente inactivas não têm este estado protetor normal que se desenvolve com o exercício regular, o que aumenta a probabilidade de desenvolverem dor crónica e debilitante. Este estudo não entrou em pormenores sobre a OA, no entanto, chama a atenção para os efeitos benéficos do exercício. O que poderíamos propor é, uma vez que as pessoas fisicamente inactivas podem ter crises no início do exercício, adaptar as cargas ao seu nível individual - por exemplo, utilizando a escala de Borg.
Como é que as intervenções não cirúrgicas melhoram os sintomas da OA?
Aqui entra o estudo de Lima et al., em 2023, que investigou os mediadores das intervenções não cirúrgicas sobre os resultados da dor e da função física. Um mediador descreve a forma como uma variável independente influencia uma variável dependente. Assim, no nosso caso, como é que uma intervenção de exercício afecta o resultado da dor ou da função em pessoas com OA do joelho. Faz parte do percurso causal de um efeito e diz-te como ou porque é que um efeito ocorre.
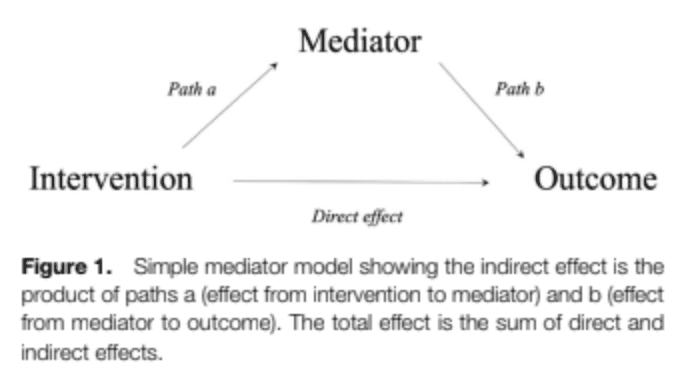
Os efeitos podem ocorrer direta ou indiretamente. Um efeito direto afecta diretamente o resultado. Mas, muitas vezes, isto não é assim tão simples. As intervenções podem melhorar certos resultados através de mediadores. Estas variáveis podem dar mais informações sobre as explicações causais e são importantes para compreender melhor a forma como as intervenções podem funcionar. Na figura acima estão mencionados "Caminho A" e "Caminho B". É importante conhecer os mediadores para podermos adaptar as intervenções com mais confiança. Se, por exemplo, soubéssemos que o mediador está a afetar o resultado, mas a intervenção não influencia o mediador em si, seria necessário adaptar a intervenção ou encontrar outras estratégias eficazes.
Vamos usar um exemplo para esclarecer isto. Por exemplo, se soubermos que, por exemplo, uma dieta (= intervenção) melhoraria a dor (= resultado) numa pessoa com OA do joelho através de uma redução do peso corporal (= mediador), poderíamos certamente aconselhar alguém a alterar os seus padrões alimentares. No entanto, se a dieta não afetar o peso corporal, pode ser mais adequado outro tipo de dieta que resulte em perda de peso.
Dor
Para o resultado dor, os mediadores do exercício foram a perfusão muscular do joelho, a força extensora do joelho e a auto-eficácia. Os mediadores do efeito da dieta e do exercício na dor foram a alteração dos biomarcadores inflamatórios, a redução do peso corporal e a melhoria da auto-eficácia.
Função física
O exercício físico medeia os efeitos sobre o funcionamento físico, aumentando a força dos músculos extensores do joelho e melhorando a dor no joelho. Em contrapartida, a dieta e o exercício medeiam os efeitos através da perda de peso, das alterações na inflamação e do aumento da auto-eficácia.
No entanto, o recente estudo de mediação de dados de doentes individuais realizado por Runhaar et al., 2023, concluiu que o único mediador significativo da alteração da dor no joelho e da função física foi a alteração da força de extensão do joelho, mas que apenas medeia cerca de 2% do efeito. Isto alerta-nos para a necessidade de ter em conta outros factores cruciais, que podem incluir as preferências do doente, a adesão, a importância da interação terapêutica e a disponibilidade de recursos ao escolher a terapia de exercício.
O exercício funciona bem, mas e o tempo?
A tónica do estudo de Kumar et al. (2023) indica que "o início mais precoce dos cuidados pode conduzir a uma gestão mais eficaz da dor e reduzir a dependência dos opiáceos". Dois coelhos com uma cajadada só! De notar que, atualmente, não existem ensaios aleatórios controlados que tenham investigado especificamente o momento da iniciação. Mas, com base no estudo, podemos dizer que foram utilizados menos opiáceos (o consumo de opiáceos serviu como indicador da eficácia do tratamento da dor) quando se realizaram 6-12 sessões supervisionadas nas pessoas a quem já tinham sido prescritos opiáceos e nas pessoas que não utilizavam opiáceos, o risco de consumo crónico de opiáceos foi menor com o mesmo número de sessões. Quando a fisioterapia foi iniciada no prazo de um mês após o diagnóstico de OA do joelho, o risco de utilização (crónica) de opiáceos foi menor.
REABILITAÇÃO DE CORRIDA 2.0: DA DOR AO DESEMPENHO
O RECURSO DEFINITIVO PARA TODOS OS TERAPEUTAS QUE TRABALHAM COM CORREDORES

Desafios do reforço no domínio da AO
Podem surgir vários desafios e obstáculos à participação em exercícios de reforço. Lawford et al., no seu RCT em 2022, exploraram os desafios associados à implementação de um programa de exercícios de fortalecimento em casa para indivíduos com osteoartrite do joelho e obesidade comórbida. Verificaram que surgiram vários desafios, tanto a nível psicológico (por exemplo, falsas suposições sobre o exercício, medo, subestimação,...) como físico (por exemplo, complexidade do movimento, pesos,...).
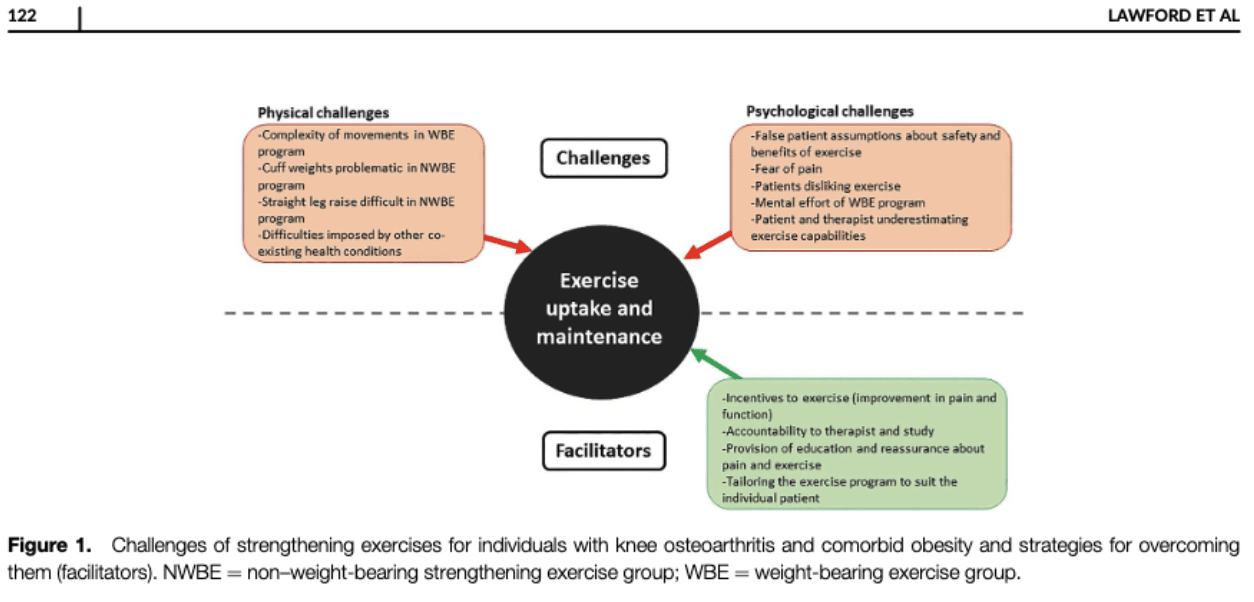
A educação e a tranquilização podem ser a chave para levar alguém com falsas suposições sobre o exercício ou com medo de provocar sintomas a fazer exercício. Um programa de exercício adaptado foi considerado como um fator facilitador da adesão e manutenção do exercício. Tanto os desafios físicos como os psicológicos podem ser abordados na consulta de fisioterapia. Se alguém tiver dificuldades com, por exemplo, pesos pesados e isso o desmotivar para o exercício, pode haver outras opções para aumentar as cargas de exercício sem a utilização desses pesos extra.
O tipo de exercício influencia os resultados?
Goh et al., a partir da sua meta-análise em 2019, concluíram que as actividades aeróbicas e de corpo e mente foram consideradas as mais eficazes para a dor e a função, enquanto os exercícios de fortalecimento e de flexibilidade/habilidade podem ser os segundos melhores para uma variedade de resultados. Embora o exercício misto seja a forma de tratamento menos eficaz para a OA do joelho e da anca, é, no entanto, superior ao tratamento padrão.
Quando o exercício não ajuda - quando deves recorrer ao ortopedista?
Um dos problemas do departamento de ortopedia é o longo período de espera até que alguém possa ser visto por um cirurgião. Uma das razões para isso é que muitos doentes que são encaminhados para clínicas ortopédicas não são elegíveis para cirurgia e, por isso, o seu encaminhamento foi irrelevante. Mas quando é que precisamos de recorrer a um cirurgião em pessoas com OA do joelho? O estudo de Mikkelsen et al., em 2019, tentou desenvolver uma ferramenta para definir se uma referência a um cirurgião ortopédico do joelho era relevante ou não. Para melhorar a usabilidade da ferramenta, o algoritmo baseou-se nos resultados relatados pelos doentes e nos achados radiográficos, uma vez que estes dados são mais facilmente acessíveis nos cuidados primários.
O desempenho do algoritmo não atingiu o nível aceitável predefinido. No entanto, pode ajudar-nos a determinar a maioria dos doentes que devem ser enviados para a consulta externa de ortopedia. De notar que foi menos eficaz a determinar quais os doentes que não necessitavam de uma consulta com um cirurgião ortopédico. Vejamos as variáveis necessárias para que alguém seja enviado para o serviço de ortopedia. O algoritmo classificou as pessoas como uma referência relevante quando tinham:
- Sintomas moderados do joelho (KOOS 12-22) com OA moderada a grave na radiografia (escala de Kellgren-Lawrence 3-4)
- Sintomas intensos a graves do joelho (KOOS 23 e superior) sem restrições de mobilidade, mas OA radiográfica moderada (escala Kellgren-Lawrence 3)
- Sintomas intensos a graves do joelho (KOOS 23 e superior) com restrições de mobilidade e OA radiográfica ligeira a moderada (escala Kellgren-Lawrence 0-3)
- Sintomas intensos a graves no joelho (KOOS 23 e superior) com OA radiográfica grave (escala Kellgren-Lawrence 4)
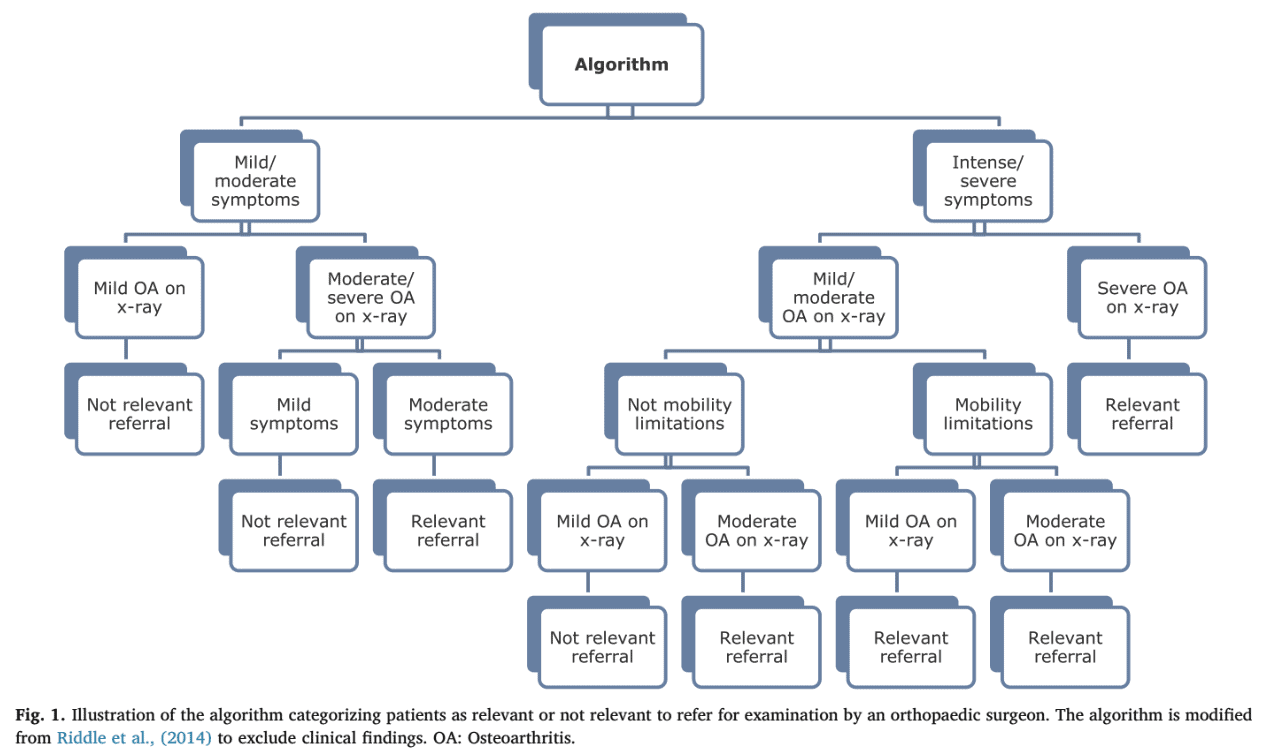
Este algoritmo foi capaz de identificar 70% das pessoas que deveriam ser enviadas para o cirurgião ortopédico, uma vez que apresentou uma sensibilidade de 70%. Isto foi determinado através da análise de quais dos doentes referenciados foram efetivamente tratados pelo ortopedista. No entanto, a especificidade foi baixa (56%), pelo que o algoritmo não conseguiu prever com exatidão as pessoas que não eram relevantes para referenciação. O algoritmo foi bom a prever as pessoas que precisavam de uma substituição total do joelho com uma sensibilidade de 92%.
O problema com o algoritmo acima mencionado é que os sintomas KOOS são utilizados como primeira triagem, mas a decisão efectiva é tomada com base na gravidade radiográfica da OA. Os cuidados de saúde estão a afastar-se do tratamento dos resultados de imagiologia. Holden et al., em 2023, indicaram que o exercício terapêutico pode ser direcionado para pessoas com níveis mais elevados de dor e incapacidade relacionadas com a OA, uma vez que estas beneficiam mais do que as pessoas com níveis mais baixos de gravidade da dor e melhor função física na linha de base. Este algoritmo de referenciação, no entanto, remete mais frequentemente para o ortopedista em caso de sintomatologia grave. Esta discrepância deve ser objeto de uma investigação mais aprofundada. No entanto, uma nota lateral importante, não incluída neste algoritmo mas mencionada pelos autores, é a resposta aos cuidados conservadores. Argumentaram que a variável "não responder ao tratamento não cirúrgico" seria adequada para ser incluída no algoritmo, uma vez que também está reflectida nas orientações clínicas. Por isso, tal como recomendam as diretrizes, eu optaria, em primeiro lugar, por um tratamento de fisioterapia ativo baseado no exercício e orientado para o nível individual.
Conclusão
Os doentes com OA que praticam exercício dinâmico moderado podem reduzir os seus sintomas e, possivelmente, até retardar a progressão da OA. O exercício afecta todos os tecidos da articulação e pode retardar eficazmente o curso da osteoartrite, reduzindo a inflamação e a atividade catabólica, aumentando a atividade anabólica e preservando a homeostase metabólica. O exercício tem efeitos semelhantes aos dos AINEs orais e do paracetamol na dor e na função. Dado o seu excelente perfil de segurança, deve ser dada maior importância ao exercício nos cuidados clínicos, particularmente em adultos mais velhos com comorbilidade ou que estão em maior risco de eventos adversos devido a AINEs e paracetamol. O início mais precoce dos cuidados pode levar a um tratamento mais eficaz da dor.
Muito obrigado pela leitura!
Saúde,
Ellen
Referências

Ellen Vandyck
Gestor de investigação
NOVOS ARTIGOS DO BLOGUE NA SUA CAIXA DE ENTRADA
Subscrevaagora e receba uma notificação assim que o último artigo do blogue for publicado.





