Cefaleia Cervicogénica | Diagnóstico e Tratamento para Fisioterapeutas

Cefaleia Cervicogénica | Diagnóstico e Tratamento para Fisioterapeutas
Introdução e Epidemiologia
As dores de cabeça podem manifestar-se por si só, mas são também um sintoma muito comum em doentes com dores no pescoço, uma vez que mais de 60% dos doentes com uma queixa primária de dores no pescoço referem ter episódios concordantes de dores no pescoço. Por conseguinte, é essencial descobrir o tipo de dor de cabeça de que o doente sofre.
Para começar, vamos distinguir entre tipos primários e secundários de dores de cabeça. Mas o que é que isto significa? Simplificando, as cefaleias primárias são uma "doença em si", enquanto que, nas cefaleias secundárias, a cefaleia é um sintoma de outra doença. Assim, as cefaleias primárias seriam as enxaquecas, as cefaleias de tensão e as cefaleias em salvas. As cefaleias de tipo secundário são cefaleias causadas por tumores, hemorragias, outros traumatismos, disfunção da ATM, overdose de substâncias ou dor cervical também conhecida como cervicalgia. A cefaleia cervicogénica.
Vejamos agora mais de perto a cefaleia cervicogénica, que é um tipo secundário de cefaleia.
Epidemiologia
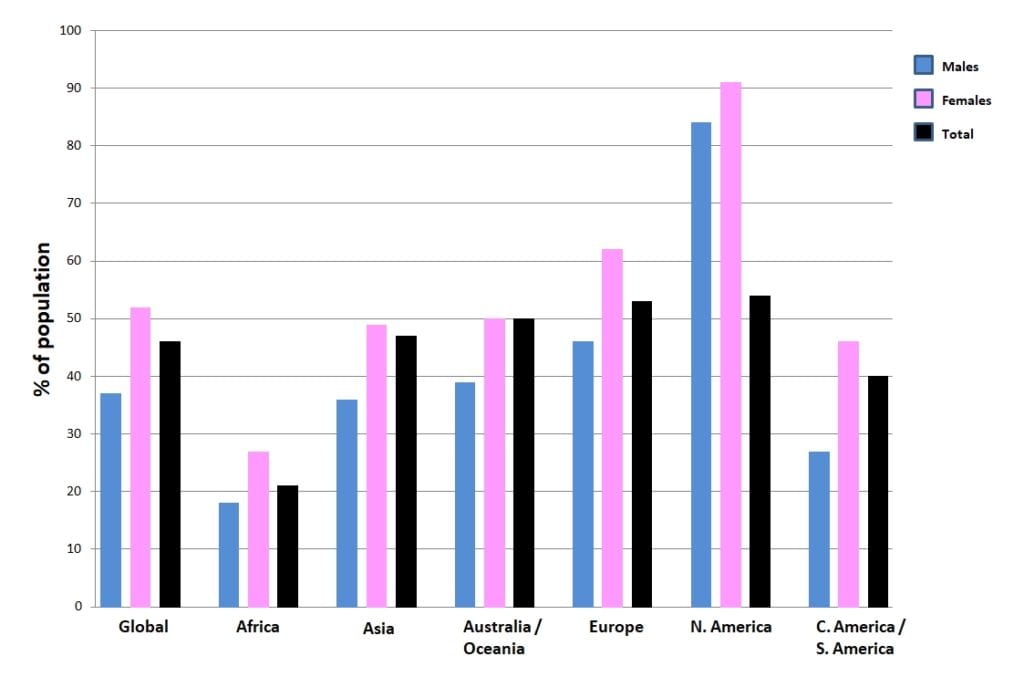
A figura seguinte mostra a prevalência de cefaleias nos diferentes continentes do mundo:
Outros estudos sobre a prevalência da HGC registaram um intervalo de prevalência entre 0,17 e 4,1%(Knackstedt et al. 2010; Antonaci et al. 2011; Sjaastad et al. 2008).
Mas como é que o pescoço pode transmitir a dor à cabeça?
No caso da dor referida, a dor é sentida numa região que não é o local do estímulo doloroso. Assim, a pressão ou a carga sobre o local onde a dor é sentida não conduz normalmente a um aumento da intensidade da dor. No entanto, a pressão ou carga no local dos nociceptores sensibilizados resulta num aumento da intensidade da dor na área referida. No caso da cefaleia cervicogénica, a nocicepção nas estruturas do pescoço leva à dor referida na cabeça.
Se seguirmos a teoria da convergência-projeção descrita no nosso outro vídeo, precisamos primeiro de uma estrutura responsável pela nocicepção na zona cervical alta que tenha uma baixa densidade de inervação aferente nociceptiva. Trata-se normalmente de estruturas profundas, como as articulações facetárias, incluindo as suas cápsulas articulares em C2/C3, ou os ligamentos alares que se estendem desde as fossas de C2 até ao occipital, por exemplo. A inervação aferente destas estruturas converge para o neurónio de segunda ordem no corno dorsal à altura de C1/C2.
Ao mesmo tempo, o nosso rosto tem uma densidade muito elevada de inervação nociceptiva aferente e recebe inervação sensorial do nervo craniano número 5 - o nervo trigémeo. O nervo trigémeo, por sua vez, converge para o neurónio de segunda ordem no núcleo do nervo trigémeo, que é o maior núcleo do nervo craniano. Estende-se desde o mesencéfalo, passando pela ponte e medula, até à medula espinal, até C1/C2. Assim, a inervação do nervo trigémeo e a inervação das estruturas profundas da coluna cervical superior convergem para o mesmo segmento da coluna vertebral.
Assim, quando o estímulo nociceptivo aferente do pescoço viaja até ao neurónio de segunda ordem no corno dorsal no segmento C1/C2 e finalmente chega ao córtex somatossensorial, esta parte do cérebro tem de descobrir a origem do estímulo. Neste caso, o cérebro comete um erro de projeção e decide que o estímulo nociceptivo deve provir da área com maior inervação aferente nociceptiva, que é a face, e não da área cervical superior mal inervada. Por outras palavras, o cérebro projecta a dor na zona fronto-orbital da cabeça.

Se todo o rosto é inervado pelo nervo trigémeo, porque é que só sentimos dores de cabeça na zona frontal-orbital e não na bochecha e na mandíbula? O nervo trigémeo divide-se em 3 ramos diferentes, que são:
- O nervo oftálmico que alimenta o couro cabeludo, a testa e a zona orbital, entre outros
- O nervo maxilar que alimenta a bochecha, o lábio superior e os dentes superiores, entre outros
- O nervo mandibular que alimenta o lábio inferior, o queixo e a mandíbula até à zona temporal
Quando estes 3 ramos nervosos chegam ao núcleo do nervo trigémeo, são invertidos. Lembre-se que o núcleo do nervo trigémeo é grande e é composto por três subpartes diferentes. Os nervos mandibular e maxilar convergem para a pars oralis e pars interpolaris do núcleo do nervo trigémeo, respetivamente, que não chegam tão caudalmente como a medula espinal. Apenas o nervo oftálmico converge para a pars caudalis do núcleo do nervo trigémeo, que se situa na medula espinal à altura de C1/C2, exatamente onde convergem as aferências das estruturas da coluna cervical superior.
É importante referir que estamos a falar de estruturas inervadas unilateralmente do pescoço e da face. Assim, a dor referida a partir das estruturas do pescoço à direita, por exemplo, conduzirá sempre a uma dor de cabeça do lado direito e a dor do lado esquerdo referir-se-á ao lado esquerdo.
Seguir um curso
- Aprenda onde quer que esteja, quando quiser e ao seu próprio ritmo
- Cursos interactivos em linha de uma equipa premiada
- Acreditação CEU/CPD nos Países Baixos, Bélgica, EUA e Reino Unido
Quadro clínico e exame
Para que uma dor de cabeça seja classificada como dor de cabeça cervicogénica, tem de preencher determinados critérios(ICHD-III):
Em primeiro lugar, é necessário que haja indícios clínicos, laboratoriais e/ou imagiológicos de uma perturbação ou de uma lesão na região cervical conhecida por poder provocar cefaleias, como por exemplo as articulações facetárias ou certos músculos.
Além disso, pelo menos dois dos seguintes critérios têm de ser aplicados:
- A dor de cabeça desenvolveu-se após o início da doença ou lesão cervical. Assim, é provável que os doentes descrevam um traumatismo durante a sua história clínica.
- A cefaleia melhora ou resolve-se paralelamente à melhoria e/ou resolução da perturbação ou lesão cervical
- A amplitude de movimento cervical está reduzida, a dor é dependente do movimento/postura e a cefaleia agrava-se significativamente com testes de provocação. Por exemplo, a diminuição da rotação da coluna cervical superior, avaliada pelo teste de rotação em flexão, pode estar associada à cefaleia cervicogénica
- A cefaleia é abolida após o bloqueio diagnóstico de uma estrutura cervical ou do seu fornecimento nervoso
Para além dos critérios da ICDH-III, Sjaastad et al. (2008) propuseram os seguintes critérios para classificar uma cefaleia como cervicogénica:
- Provocação: posições não fisiológicas do pescoço
- Provocação externa, pescoço
- Redução da amplitude de movimento do pescoço (défice ≥ 10 graus)
- Dor no ombro ipsilateral
- Dor no braço, ipsilateral
- Cefaleia unilateral (sem deslocamento lateral)
- Início posterior na zona do pescoço/occipital
Exame
Em comparação com controlos saudáveis, o doente médio com cefaleias cervicogénicas difere na provocação, na amplitude de movimento cervical (incluindo o teste de flexão-rotação) e na resistência muscular do pescoço.
O objetivo dos testes de provocação é recriar a dor familiar do doente. Desta forma, é possível confirmar a localização da nocicepção nas estruturas cervicais, que pode levar a dor referida à cabeça. A cefaleia cervicogénica pode ser provocada com a seguinte técnica:
A avaliação passiva da quantidade e da qualidade do movimento intervertebral segmentar, também conhecida como palpação do movimento, faz parte dos conhecimentos clínicos de diagnóstico dos praticantes de técnicas manuais para orientar as decisões sobre uma estratégia terapêutica para os doentes com dores na coluna vertebral
A hipomobilidade indica intervenções de mobilização, enquanto a hipermobilidade exige uma abordagem de estabilização. Uma revisão sistemática efectuada por van Trijffel et al. (2005) avaliaram a fiabilidade da avaliação segmentar passiva da coluna cervical e encontraram uma fiabilidade global de fraca a razoável. No entanto, para os segmentos C1/C2 e C2/C3, a fiabilidade foi, no mínimo, razoável. Por este motivo, atribuímos a este exame um valor clínico moderado.
Para efetuar a avaliação da amplitude de movimento regional para a flexão da coluna cervical superior das vértebras C0 a C3, o doente deve sentar-se direito na extremidade do banco ou num banco, devendo a altura do banco ser ajustada de modo a que a cabeça do doente fique à mesma altura da sua barriga.
Em primeiro lugar, fixar o processo espinhoso de C3 com um aperto de chave na direção ventrocraniana. Tenha em atenção que isto acontece ao contrário do que acontece noutras partes da coluna vertebral devido às ligações ligamentares da coluna cervical superior.
De seguida, a mão de trabalho é colocada na parte inferior do occipital do doente e a cabeça do doente é fixada entre a mão de trabalho e o tórax. Realizar agora um movimento 3D heterónimo máximo com componentes iguais de flexão, flexão lateral contralateral e rotação ipsilateral.
Para a avaliação regional da extensão da coluna cervical superior, mudar a fixação de C3 para a direção ventrocaudal e colocar a mão de trabalho mais acima no occipital do doente. Em seguida, realizar um movimento 3D heterónimo máximo com componentes iguais de extensão, flexão lateral contralateral e rotação ipsilateral.
Ambos os movimentos são avaliados em termos de resistência durante o movimento e no final da amplitude, amplitude de movimento, bem como possível provocação de dor em comparação com o outro lado.
Para a avaliação da coluna cervical superior, ter em conta que uma limitação em C2/C3 pode influenciar o movimento dos segmentos superiores, pelo que C2/C3 devem ser avaliados em primeiro lugar. Uma limitação de C0/C1 pode limitar o movimento de C1/C2. Por esta razão, começaremos pela avaliação segmentar de C0/C1.
Primeiro, fixar o processo espinhoso C2 do paciente com um aperto de chave. Em seguida, colocar a eminência hipotenar sobre o processo mastoide do doente no lado contralateral e fixar a cabeça do doente com o peito. Em seguida, rodar a cabeça do doente até sentir resistência.
Para avaliar o movimento em C0/C1, efetuar um movimento de flexão lateral para o lado contralateral através de um movimento acoplado entre a mão de trabalho e o peito. O movimento tem de ocorrer em torno de um eixo sagital através do nariz do doente. Além disso, pode especificar se a limitação está no côndilo contralateral ou ipsilateral do occipital para pronunciar o movimento de descida do côndilo contralateral de C0 (côndilo do lado da sua mão de trabalho) e efetuar o mesmo movimento de flexão lateral com C0/C1 em extensão.
Para pronunciar o movimento de subida do côndilo ipsilateral de C0 (lado do peito) efetuar o mesmo movimento lateral com C0/C1 em flexão.
Para a avaliação de C1/C2, mantenha a sua fixação e desloque a eminência hipotenar da sua mão de trabalho para baixo, para o arco contralateral de C1. A cabeça do doente está em posição neutra e não existe flexão lateral. Em seguida, rodar ao máximo e avaliar a sensação final. Ambos os movimentos são avaliados em termos de resistência durante o movimento, sensação de extremidade, bem como possível provocação de dor, em comparação com o outro lado.
A amplitude de movimento cervical superior na direção da rotação pode ser avaliada de forma fiável e precisa com o teste de flexão-rotação(Hall et al. 2010a, Ogince et al. 2007, Hall et al 2010b). Este teste - se for positivo - pode dar uma indicação de rotação limitada nos segmentos C1/C2. Por sua vez, a hipomobilidade em C0/C1 ou C2/C3 pode levar a esta limitação da rotação em C1/C2. Assim, em caso de teste positivo, é necessário efetuar uma avaliação do movimento intervertebral de todos os segmentos cervicais superiores para encontrar o segmento disfuncional.
Embora não sejam indicados valores de corte claros, o tempo de desempenho pode dar uma indicação da resistência dos flexores do pescoço:
Programa de exercícios caseiros para dores de cabeça 100% gratuito

Seguir um curso
- Aprenda onde quer que esteja, quando quiser e ao seu próprio ritmo
- Cursos interactivos em linha de uma equipa premiada
- Acreditação CEU/CPD nos Países Baixos, Bélgica, EUA e Reino Unido
Tratamento
Jull et al. (2002) compararam os efeitos da mobilização/manipulação da articulação cervical com exercícios de resistência de baixa carga para treinar os músculos da região cervico-escapular versus a combinação de ambas as intervenções. Verificaram que as três intervenções foram igualmente eficazes na redução da frequência, intensidade e duração das dores de cabeça num período de acompanhamento de 7 semanas (diretamente após a intervenção), 3, 6 e 12 meses. Embora não tenha havido evidência estatística de um efeito aditivo dos tratamentos, houve alguns efeitos diferentes das intervenções em alguns resultados, e mais 10% dos participantes que receberam a terapia combinada obtiveram resultados bons e excelentes.
Os exercícios de mobilização são idênticos aos da avaliação PIVM, mas também podem ser efectuados em posição supina, para que o doente relaxe o mais possível:
Quer saber mais sobre as dores de cabeça? Em seguida, consulte os nossos blogues e análises de investigação seguintes:
- Testes físicos para dores de cabeça: Útil?
- A eficácia do exercício aeróbico vs. Treino de força no tratamento da enxaqueca
- Podcast Episódio 031: Dores de cabeça com René Castien
Referências
Seguir um curso
- Aprenda onde quer que esteja, quando quiser e ao seu próprio ritmo
- Cursos interactivos em linha de uma equipa premiada
- Acreditação CEU/CPD nos Países Baixos, Bélgica, EUA e Reino Unido
Finalmente Saiba como diagnosticar e tratar pacientes com dores de cabeça


O que os clientes têm a dizer sobre este curso online
- Ryanne Groenewegen - van Gulik22/04/25Curso online ideal Para cursos online e outros cursos online. É duidelijk vermeld o que é "verplichte" stof e verdiepende stof. As apresentações de René são um pouco estatísticas, mas contêm as informações mais essenciais. Os questionários foram muito úteis. Ga daar goed voor zitten.
Toevoeging voor mij zou nog zijn meer casus /case report voorbeelden in de toetsen verwerken en net zoals uitleg bij hcwk palpatie in elk filmpje toelichting en uitleg van handvattingen en richtingen. Todos os que têm uma boa ideia, podem fazê-lo no seu próprio tempo e, além disso, também podem aprender muito!Simon Fayers21/02/25A confusão do diagnóstico de dor de cabeça levantou a minha cabeça. Tenho trabalhado muitos anos, mas sempre senti que a minha caixa de ferramentas estava um pouco vazia quando lidava com pacientes com dor de cabeça. Este curso deu-me uma base teórica e prática para desenvolver na prática clínica. O curso é bastante pesado em documentos de investigação, uma vez que procuram evidenciar tudo o que é ensinado e também, talvez, porque o Rene é principalmente um investigador e esta é uma área importante de interesse para ele. Há muitos vídeos práticos sobre testes e tratamento.
Estou muito contente por ter frequentado este curso. - Rafael Acohen16/02/25Interessant, pittig en droog Als algemeen fysiotherapeut vond ik deze cursus inhoudelijk sterk en wetenschappelijk goed onderbouwd. Os vários documentos e análises têm muito significado, mas também são muito difíceis. Daarnaast kwamen de filmpjes vrij droog over, wat het soms lastig maakte om de aandacht erbij te houden. Os conhecimentos práticos visíveis não foram suficientes para a sua utilização. Dois cursos úteis para quem está a morrer de vontadeMenno Sormani31/12/24Tratamento da Dor de Cabeça na prática clínica O que é que os physiotutors da samenwerking estão aangegaan com Rene Castien. Curso muito útil que inclui tanto o diagnóstico como o tratamento do casco.
- Martijn Liebregts29/12/24Primeiro curso Beste Physiotutors,
O curso online "Behandeling van hoofdpijn in de klinische praktijk" é o meu primeiro curso que eu, através da minha namorada, apoiei. Os meus desejos não eram muito grandes, uma vez que esta forma de estudar não era o meu objetivo. Maar ik moet zeggen dat ik positief verrast was. De cursus is prima te doorlopen, alles zit erg goed, duidelijk in elkaar en je kunt op een prettige manier studeren. Para mim, foi muito importante. Dit is een goede en interesting manier van studeren als je je studietijd zelf wilt invullen.Hayko Oosterveld29/12/24Tratamento da Dor de Cabeça na Prática Clínica Weer een goede cursus van Physiotutors: DOR DE CABEÇA na prática clínica
Um bom curso, com muita informação abrangente e muito útil para a prática. - Rob van Dam24/12/24Hoofdpijnbehandeling in de klinische praktijk Goede cursus, veel geleerd, wel even zoeken voor mij, aangezien dit de eerste x is dat ik een online cursus doe.
Fijn is dat je zelf kunt bepalen wanneer je de lessen volgt.
De opgegeven tijd die voor de cursus staat heb ik wel heel ruim overschreden.
De vertaling naar Nederlands viel me wel tegen, ik heb de cursus toch maar in het Engels gevolgd.
Ik ga in de toekomst zeker nog eens een cursus via physiotutors volgen.Rutger18/12/24Curso deTratamento de Dores de Cabeça na Prática Clínica . Muita informação, mas também uma óptima técnica. Muito bom para ler - Jelle Visser18/12/24Tratamento das Dores de Cabeça na Prática Clínica - muita informaçãoTodd A.07/12/24Curso completo com a profundidade necessária de material Apreciei o nível de evidência de RCT apresentado nas aulas teóricas.
- Ilse Lammers-Vredenberg03/12/24Veel geleerd maar ook geïrriteerd Mijn ervaring met deze cursus is wisselend. Laat ik voorop stellen dat ik enorm veel geleerd heb en nu helemaal up to date ben met de huidige standaard qua onderzoek en behandeling van hoofdpijn.
Wel kost de cursus heel veel meer tijd dan de 14 uur die er volgens Physiotutors voor staat. Ook zijn de artikelen niet beschikbaar in de cursus; dan moet je eerst een mailtje sturen en dan krijg je een link waar grotendeels de artikelen in staan. Voordat ik dus hier achter was had ik veel tijd aan het zoeken van de artikelen besteed.
Het is goed dat er getest wordt d.m.v. vragen maar deze zijn soms onduidelijk gesteld en hebben niet altijd betrekking op de stof. Ook was er een vraag over een artikel wat niet gelezen hoefde te worden. Kleine dingen die toch irriteren; want je moet uiteindelijk toch je toetsvragen goed hebben.
Het is dat ik een master MT gedaan heb want als algemeen FT was ik vastgelopen op alle wetenschap en bijbehorende onderzoeksmethodieken.maria Kramer28/11/24goede cursus voor hoofdpijn klachten Een iets wat te wetenschappelijke cursus over hoofdpijnklachten. Mais bom para o ajudar a compreender a anatomia e os mecanismos dos cascos. Tweede deel een aantal goede handvaten voor behandeling van deze klachten. - Marty26/11/24Goed overzicht van hoofdpijn Ik vond het een mooi overzicht van de verschillende soorten hoofdpijn met zeer uitgebreid
Aandacht voor de symptomen, verschillen en diagnostiek.
Os filmes são muito divertidos. Het gesproken Engels is goed te verstaan of anders is de ondertiteling voldoende.
Wat mij betreft moet je de Engelse taal wel voldoende begrijpen om de gehele cursus inclusief artikelen
Te voltooien. De toetsen zijn niet al tè moeilijk...😉
Een groot minpunt vind ik wel de gebrekkige werking van de website in z'n algemeen. A sua reputação é muito boa e está a começar a ficar mais difícil.
Groot voordeel is de gunstige prijs gemiddeld per accreditatie punt. 👍Wouter Linschoten26/11/24Interessante, interessante e de fácil leitura! De manier waarop deze cursus in elkaar is gezet is fantastisch. O curso é muito interessante e dá uma boa ideia da estrutura e do funcionamento do curso. Bovendien Zijn de video-lectures en vooral de uitleg oefeningen zoals we gewend zijn van Physiotutors: Muito bem escrito e útil. Alles is bovendien zeer uitgebreid en goed onderbouwd met uitgebreide literatuur. Eu gostaria de ter um curso sobre isso. Continuem o bom trabalho! - O meu amigo20/11/24Onmisbaar als behandelaar van hoofdpijn Wanneer je meer inzicht in de achtergrond van hoofdpijn wilt krijgen, behandelmethodens en technieken dan is deze cursus onmisbaarRichard Pamboer17/11/24Curso de aprendizagem para ser utilizado por si próprio quando quiser estudar. Boa escolha do curso.
A maior parte das aulas foi a última a ser dada nos cursos, muito bom!  Christine Petrides, Fisioterapeuta10/11/24Ensino claro e estruturado que melhorou o meu raciocínio. Adorei aprender sobre os diferentes tipos de dor de cabeça e como organizar o meu raciocínio clínico. O professor explicou tudo de forma clara e estruturada, e os recursos que podem ser descarregados serão úteis durante muito tempo. Altamente recomendado.Julie Vermeeren14/10/24Interessante e útil curso Curso de orientação para o utilizador que o leva diretamente para a escória na prática. Um curso muito útil.
Christine Petrides, Fisioterapeuta10/11/24Ensino claro e estruturado que melhorou o meu raciocínio. Adorei aprender sobre os diferentes tipos de dor de cabeça e como organizar o meu raciocínio clínico. O professor explicou tudo de forma clara e estruturada, e os recursos que podem ser descarregados serão úteis durante muito tempo. Altamente recomendado.Julie Vermeeren14/10/24Interessante e útil curso Curso de orientação para o utilizador que o leva diretamente para a escória na prática. Um curso muito útil.
Je hebt onbeperkt de tijd om de cursus te volgen, ideaal omdat je daarmee zelf kunt bepalen wanneer je de cursus wil volgen.
Agora também posso usar o curso para aprender o que é difícil. Aanrader!- Lech Kowalski11/10/24Informatieve cursus met zeer veel wetenschappelijke onderbouwing Voor manueeltherapeuten is de cursus goed te doen and te begrijpen. Para os fisioterapeutas, é preciso ter em conta que o curso pode ser complexo e complexo. As apresentações são duvidosas, embora se trate de uma questão de sobre-estimação. Wat fijn is dat je de presentatie kan versnellen tot 2x zo snel, zodat je zelf het tempo waarmee je de information tot je krijgt kan bepalen. Daarnaast is het mogelijk om de tekst van de presentatie ernaast te houden, zodat je mee kan lezen met wat er gezegd wordt. Ondertiteling is in veel talen beschikbaar, al lijkt er soms een foutje in de vertaling te sluipen (cervical wordt bijvoorbeeld vertaald als baarmoeder). Desondanks is het vanwege de context wel duidelijk te volgen.
O curso tem uma boa apresentação, um conjunto de textos/lerenizações/apresentações e, por fim, um questionário. Os Quizjes são mais rápidos, com uma duração de 1 minuto por pergunta, pelo que deve ser possível encontrar apresentações e artigos agrupados/geografados, para que algumas perguntas não sejam mais importantes. Daarbij zijn deze in het Engels, dus je bent soms al zeker 30sec verder als je de vraag en antwoorden gelezen hebt en begrijpt.
O que é que este curso faz de mais fácil:
- O tempo que pode ser gasto com o curso
- A qualidade das punções KRF em relação ao preço do curso é muito boa
- Tem mais conhecimentos sobre o último nível de conhecimentos, nomeadamente sobre o comportamento do casco
- Recebeu um número adicional de casuísticas quando se dirigiu para a escória
O que é que se pode fazer melhor:
- As apresentações são mais fáceis de gerir, por vezes é um material muito complexo
- As apresentações são mais difíceis de orientar em relação a alguns assuntos que são necessários para o (mestre) terapeuta manual, mas também para o terapeuta físico
Um leitor?
Zoals veel in dit vakgebied is de voertaal Engels, zo zijn artikelen, de presentaties (wel met ondertiteling in taal naar keuze) en de quizjes in het Engels. Se não se sentir confortável com isso, não posso ler este curso. Os colegas terapeutas de grupo devem ler este curso com muita atenção!Lars16/09/24Curso informativo com uma mistura de artigos científicos e apresentações O curso é estruturado de forma duvidosa e lógica. O tema deve ser apresentado através de uma mistura de artigos científicos, de apresentação e de competências práticas, o que contribuirá para que o tema seja abordado e desenvolvido. O comprimento das apresentações é primordial, pelo que não é necessário ter em conta o foco.