Mielopatia espondilótica cervical (CMS) | Diagnóstico e tratamento
Mielopatia espondilótica cervical (CMS) | Diagnóstico e tratamento
Introdução e Epidemiologia
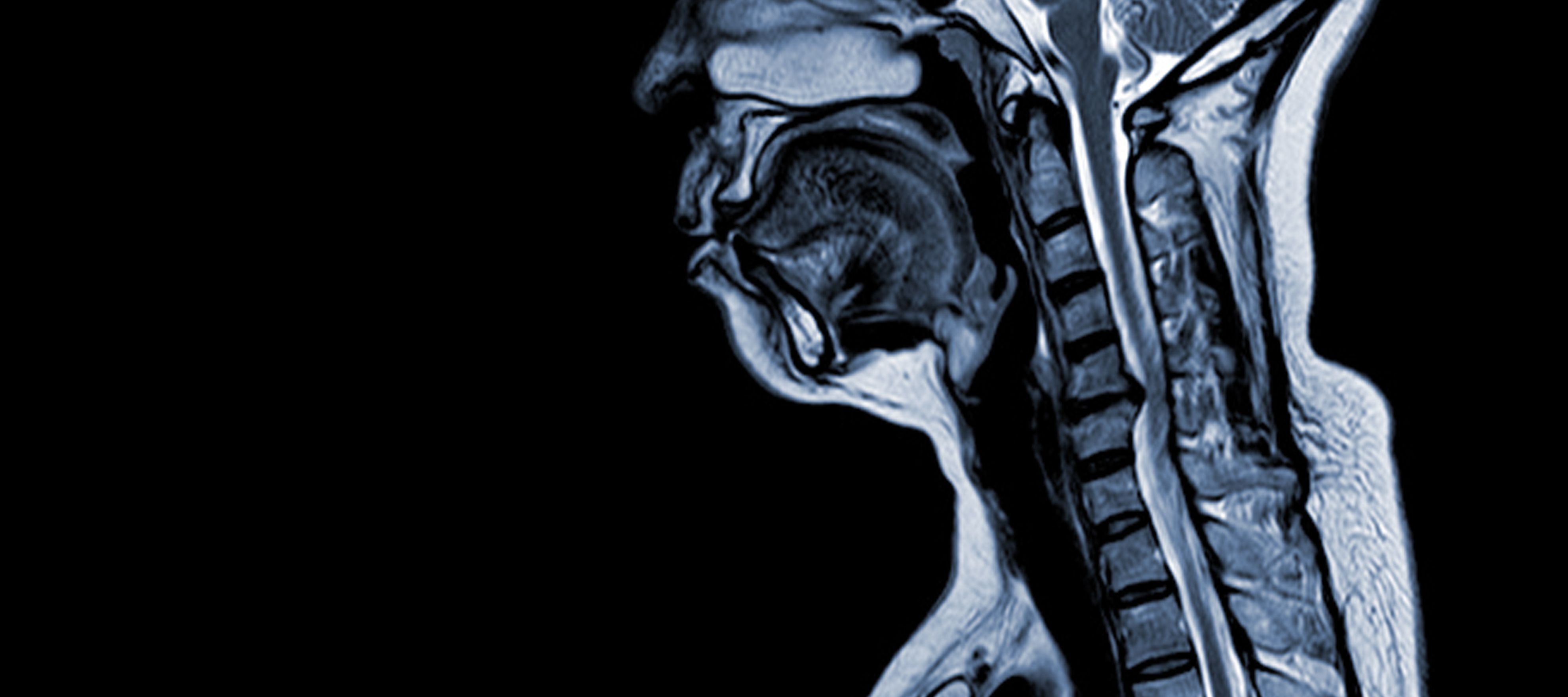
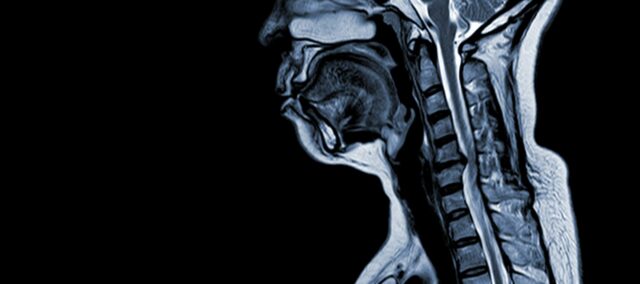
A mielopatia espondilótica cervical (MCE) é uma doença neurológica que é a principal causa de lesão da medula espinal em adultos. Em termos simples, envolve a compressão ou lesão da medula espinal no pescoço, principalmente devido ao processo natural de envelhecimento que afecta as vértebras cervicais. O termo "mielopatia" deriva das palavras gregas "myelon", que significa "medula espinal" e "pathos", que significa "doença".
Os estudos epidemiológicos forneceram informações valiosas sobre a CSM. Northover et al. (2012) realizaram um estudo observacional que envolveu 41 doentes e os seus resultados revelaram um rácio de homens para mulheres de 2,7:1, sendo a idade média ao diagnóstico de 63,8 anos. Observou-se que a CSM afecta tipicamente vários segmentos da coluna cervical, sendo o nível C5/C6 o mais frequentemente afetado.
Além disso, Aizawa et al. (2016) efectuaram um estudo sobre as cirurgias da coluna vertebral realizadas entre 1998 e 2012. Verificaram que 19,8% destas cirurgias estavam relacionadas com a mielopatia cervical, o que realça a prevalência desta doença no contexto mais alargado da saúde da coluna vertebral. Outros problemas de coluna, como a estenose do canal vertebral lombar (35,9%) e a hérnia discal lombar (27,7%), também tiveram destaque na pesquisa.
A CSM é uma condição médica complexa com uma fisiopatologia multifatorial que inclui alterações estruturais na coluna cervical. Vários factores-chave contribuem para o seu desenvolvimento e progressão:
Factores de risco:
- Trauma: Eventos traumáticos, como acidentes ou lesões, podem acelerar a degeneração dos discos vertebrais cervicais e aumentar o risco de CSM.
- Suporta o peso axial no pescoço/cabeça: As actividades que implicam suportar um peso axial excessivo no pescoço ou na cabeça podem levar a um aumento da tensão mecânica na coluna cervical, exacerbando a degeneração discal e outras alterações estruturais.
- Predisposição genética das vértebras: Alguns indivíduos podem ter uma predisposição genética que torna as suas vértebras cervicais mais susceptíveis a alterações degenerativas, o que pode contribuir para a CSM.
- Fumar: Sabe-se que o tabagismo tem efeitos prejudiciais na saúde vascular e na oxigenação dos tecidos, o que pode exacerbar a progressão da CSM e dos sintomas associados.
Fisiopatologia
- Degeneração discal (disco protuberante): A CSM começa frequentemente com a degeneração dos discos intervertebrais na coluna cervical, o que faz com que fiquem salientes ou protuberantes no canal espinal.
- Formação óssea subperiosteal (Ventral ao canal espinhal): Em resposta ao aumento do stress mecânico, o corpo forma novo tecido ósseo no lado frontal (ventral) do canal espinal, estreitando potencialmente o espaço para a medula espinal.
- Ossificação do ligamento longitudinal posterior: O ligamento longitudinal posterior pode sofrer ossificação, endurecimento e calcificação, contribuindo para o estreitamento do canal vertebral.
- Hipertrofia do ligamento amarelo: A hipertrofia do Ligamentum Flavum faz com que este fique mais espesso e menos flexível, invadindo ainda mais o espaço dentro do canal espinal e comprimindo a medula espinal.
Estas alterações estruturais conduzem coletivamente à compressão e estreitamento do canal espinal, resultando nos sintomas e complicações caraterísticos associados à CSM. Reconhecer estes factores de risco e compreender os mecanismos fisiopatológicos envolvidos é essencial tanto para a prevenção como para a gestão. O diagnóstico precoce e as intervenções adequadas são cruciais para atenuar os efeitos destas alterações estruturais na medula espinal.
Utilizar a aplicação de terapia manual
- Mais de 150 técnicas de mobilização e de manipulação do sistema músculo-esquelético
- Teoria fundamental e testes de seleção incluídos
- A aplicação perfeita para quem está a tornar-se um MT
Apresentação clínica e exame
A Mielopatia Espondilótica Cervical (MCE) é caracterizada por uma variedade de sinais e sintomas clínicos, embora não existam caraterísticas específicas que definam exclusivamente a doença. Os doentes com CSM podem sentir o seguinte:
1. Anomalias na marcha: Os doentes apresentam frequentemente alterações no seu padrão de marcha, que podem incluir um andar instável, tropeçar e dificuldade em manter o equilíbrio.
2. Rigidez na coluna cervical: A CSM pode levar à rigidez e à redução da amplitude de movimento no pescoço, tornando difícil para os indivíduos moverem a cabeça confortavelmente.
3. Dor aguda nos braços: Os doentes podem referir dor aguda e aguda e desconforto nos braços. Estes sintomas estão frequentemente associados à compressão de nervos na coluna cervical.
4. Disfunção motora: Os problemas motores são comuns e podem manifestar-se como fraqueza muscular, dificuldades de coordenação e uma diminuição das capacidades motoras finas, como a manipulação de objectos.
5. Alterações da sensação: As alterações sensoriais são comuns e podem envolver formigueiro, dormência ou uma sensação de "alfinetes e agulhas" nos braços e nas mãos.
6. Perde a força: Os doentes podem sofrer uma perda de força nos membros superiores, o que leva a dificuldades nas tarefas e actividades diárias.
7. Propriocepção reduzida: A propriocepção, que é o sentido da posição e do movimento do corpo, pode estar comprometida, tornando difícil para os indivíduos coordenarem os seus movimentos.
8. Problemas com a casa de banho: Alguns doentes podem ter dificuldades no controlo da bexiga ou do intestino devido ao envolvimento da medula espinal.
9. Sinal de L'Hermitte: Trata-se de um sintoma caracterizado por uma sensação de choque elétrico que se irradia para a coluna vertebral e para os membros quando o pescoço é fletido. É um indicador clássico de envolvimento da medula cervical na CSM.
Estes diversos sinais e sintomas podem variar em termos de gravidade de pessoa para pessoa, tornando a apresentação clínica da CSM única para cada doente. O reconhecimento destas manifestações é crucial para o diagnóstico e a intervenção precoce, de modo a evitar mais danos na medula espinal e melhorar a qualidade de vida do doente.
Exame
Se houver suspeita de CSM, o terapeuta pode usar o seguinte conjunto de testes(Cook et al. 2010) para o ajudar a tomar decisões:
Cook et al. (2010) produziram um conjunto de resultados de testes clínicos preditivos para uma amostra de doentes utilizando um diagnóstico clínico como padrão de referência para a doença. O objetivo do agrupamento é detetar a doença em fases iniciais para excluir a doença durante o rastreio.
Os cinco testes ou caraterísticas dos doentes incluídos na regra são os seguintes:
- Desvio do portão que se manifesta por uma marcha anormalmente ampla, ataxia ou portão espástico.
- Um teste de Hoffman positivo ou sinal de Hoffman que se caracteriza por uma contração reflexa do polegar e do indicador quando se vira a parte distal do dedo médio.
- Sinal do supinador invertido que é provocado por uma batida rápida perto do processo estiloide do rádio, que é a fixação do tendão braquiorradial, e que se manifesta na flexão dos dedos ou numa ligeira extensão do cotovelo.
- Sinal de Babinski positivo, que se manifesta como uma extensão do dedo grande do pé e um abanar dos outros quatro dedos ao acariciar o aspeto lateral da planta do pé a partir do calcanhar em direção ao dedo grande do pé.
- Idade superior a 45 anos.
Assim, se 3+/5 das cinco caraterísticas acima mencionadas forem positivas, o rácio de probabilidade positivo para uma mielopatia por espondilose cervical é de 30,9. Se apenas um for positivo, o rácio de probabilidade negativo é de 0,18
MELHORE ENORMEMENTE OS SEUS CONHECIMENTOS SOBRE A DOR LOMBAR GRATUITAMENTE

Utilizar a aplicação de terapia manual
- Mais de 150 técnicas de mobilização e de manipulação do sistema músculo-esquelético
- Teoria fundamental e testes de seleção incluídos
- A aplicação perfeita para quem está a tornar-se um MT
Tratamento
Uma vez confirmado o diagnóstico de mielopatia espondilótica cervical (MCE), a primeira decisão a tomar é a de optar por um tratamento operatório ou não operatório. A CSM é normalmente considerada como uma doença cirúrgica, uma vez que os estudos demonstraram que os tratamentos não cirúrgicos resultam em deficiências significativas nas actividades da vida diária ao longo do tempo. Especificamente, ao fim de um ano, o tratamento não operatório conduz a uma taxa de incapacidade de 6%, que aumenta para 21% aos dois anos, 28% aos três anos e uns substanciais 56% aos dez anos. (Fehlings et al. 2017)
Até à data, há falta de estudos de alto nível que comparem diretamente os resultados do tratamento operatório com o não operatório em casos de mielopatia espondilótica cervical (MCE). No entanto, vários esforços de investigação permitiram obter conhecimentos significativos. Sampath et al. (2000) realizaram um estudo prospetivo, multicêntrico e não randomizado com o objetivo de comparar tratamentos cirúrgicos e não-operatórios para a MCS. As suas descobertas indicaram que os doentes cirúrgicos tendem a ter melhores resultados, abrangendo o estado funcional, a dor global e o alívio dos sintomas neurológicos, apesar de uma maior carga de doença antes da operação.
Em 2013, Rhee et al. publicaram uma revisão sistemática sobre a gestão da MSC, recomendando contra o tratamento não operatório como abordagem primária para pacientes com mielopatia moderada a grave. Sugerem que os indivíduos com mielopatia ligeira podem optar inicialmente por uma gestão não operatória, mas devem ser acompanhados de perto para detetar quaisquer sinais de deterioração.
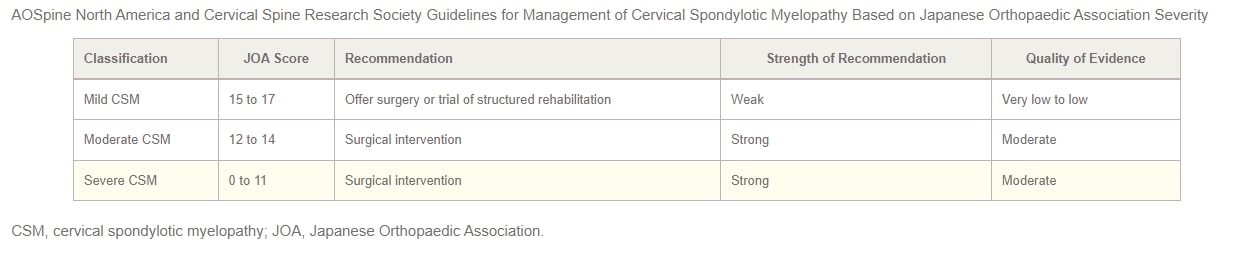
Em 2017, a AOSpine North America e a Cervical Spine Research Society (CSRS) publicaram conjuntamente diretrizes para a gestão da CSM com base na sua gravidade. Para os doentes com CSM ligeira, devem ser apresentadas as opções de intervenção cirúrgica ou um ensaio supervisionado de reabilitação estruturada. Se o tratamento não cirúrgico não melhorar ou se o estado do doente piorar, recomenda-se a intervenção cirúrgica. Nos casos de CSM moderada a grave, as diretrizes defendem vivamente a intervenção cirúrgica. Os doentes com compressão da medula cervical mas sem sinais claros de mielopatia ou compressão radicular devem receber aconselhamento sobre os riscos de progressão da doença, educação sobre os sintomas a ter em conta e acompanhamento clínico regular.
Por fim, para os doentes que apresentem compressão da medula cervical com evidência de radiculopatia, os autores propõem que se considere o tratamento cirúrgico ou a reabilitação estruturada com acompanhamento próximo. As diretrizes práticas de 2017 para a gestão da CSM, estratificadas por gravidade, estão resumidas na tabela abaixo:
Queres saber mais sobre a zona cervical e a radiculopatia cervical em particular? Depois, consulta os artigos do nosso blogue e as análises de investigação:
- Determinação do nível de radiculopatia cervical
- Porque é que os mapas dermatológicos ainda podem ser úteis
- 3 Verdades que a Universidade não lhe disse sobre a Síndrome Radicular
- Fisioterapia nas Radiculopatias Dolorosas
Referências
Utilizar a aplicação de terapia manual
- Mais de 150 técnicas de mobilização e de manipulação do sistema músculo-esquelético
- Teoria fundamental e testes de seleção incluídos
- A aplicação perfeita para quem está a tornar-se um MT
Finalmente! Como dominar o tratamento de doenças da coluna vertebral em apenas 40 horas sem gastar anos da sua vida e milhares de euros - garantido!


O que os clientes têm a dizer sobre este curso
- Ybe Boesveld17/06/25Erginformatieve cursus Vorig jaar opleiding manueel afgerond en deze cursus sluit goed aan op het niveau hiervan. veel artikelen weer op kunnen halen. Mais fácil de bisbilhotar!Martijn17/06/25Curso de formação de professores Curso de formação de professores de inglês. Eu não sabia que estava a falar inglês para os estrangeiros. Para o repouso foi um ótimo curso para fazer online!
- Luis Humberto dos Santos Soares16/04/25FISIOTERAPIA ORTOPÉDICADA COLUNA "Explicações claras e práticas - os meus conhecimentos foram seriamente actualizados! Ajudou-me a passar no meu curso com confiança."Michel Veerman16/04/25Top Super cursus. Tudo de bom em um curso sobre o mundo do trabalho.
- Orkun Buyukyilmaz06/04/25Faça todos os cursos de physiotutors! Estes conhecimentos tornam-no um fisioterapeuta mais descontraído. Porque sabe mais!Ruud31/03/25curso de topo defisioterapia ortopédica, bom para que todos os interessados se divirtam.
- Robin28/03/25Top Cursus Curso perfeito para o seu conhecimento. A informação é direta ao assunto, com vídeos úteis.Emre Keskin02/01/25Muito bom curso! Graças a este curso, sinto-me mais confiante para examinar e tratar pacientes com queixas relacionadas com a coluna. Foi uma boa atualização para mim.
- Bas31/12/24Curso de aprendizagem Um curso muito bom e de aprendizagem em que o meu conhecimento é útil para o desenvolvimento de competências. Mais informações e ajuda para contactar outros colegas
 Alex Pluijmert30/12/24O cursoColuna Ideal para se informar sobre as últimas evidências.
Alex Pluijmert30/12/24O cursoColuna Ideal para se informar sobre as últimas evidências.  Tom Wellens29/12/24FISIOTERAPIA ORTOPÉDICA DA COLUNA Curso muito útil e completo.
Tom Wellens29/12/24FISIOTERAPIA ORTOPÉDICA DA COLUNA Curso muito útil e completo.
É bom para quem está a trabalhar com pacientes com problemas de saúde. Aanrader voor iedereen die werkt met patiënten met wervelkolom gerelateerde klachten!Jaime van der Lugt27/12/24Fisioterapia Ortopédica da Coluna Curso bem organizado e claro para atualizar e aprender coisas novas sobre a coluna. Recomendo-o sem dúvida!- Erik Plandsoen26/12/24Curso: 'A coluna' Um ótimo curso e com momentos muito agradáveis. Voor mij als fysiotherapeut soms het gevoel dat de mobilisatietechnieken vooral Manueel therapie gericht waren, maar daarom niet minder leerzaam!Rud Raymakers24/12/24Curso de Coluna Curso de Férias! Curso de formação de professores de medicina geral e familiar!
- Salih Kuzal23/12/24CursusA Coluna O curso foi muito útil para os meus colegas de trabalho e para ajudar os meus pacientes a serem eficazes.
Achei-o também muito útil e divertido para o ajudar a ver.Steffie van der Niet22/12/24Fisioterapia ortopédica da coluna Também para os terapeutas de ervas, um curso online de aprendizagem, onde se pode dizer que as casas de saúde da fisioterapia estão a ser escolhidas a tempo inteiro. - Stefan Verbruggen17/12/24Cursus Goed opgezette cursus met een quiz aan het eind van elke onderdeel.
Muito útil e útil.Jordy17/12/24Valiosoe bem organizado Estou muito satisfeito com este curso. A configuração foi clara e bem estruturada, tornando o material fácil de seguir. Os vídeos foram úteis e de boa qualidade, com explicações claras que realmente ajudaram a compreender melhor o conteúdo. A combinação de teoria e exemplos práticos assegurou que a informação é diretamente aplicável. Em suma, é um curso valioso e bem organizado que eu recomendaria a outros! - Todd A. Baker15/12/24Cursocompleto e abrangente Curso bem executado e organizado.Roland Zwiggelaar08/12/24Curso de aprendizagem agradável Eu achei este curso muito bom porque actualiza o meu conhecimento total da coluna.Também mostra a informação com os artigos mais recentes que existem para agora.