Além do pé: Explorando associações entre sintomas neuropáticos ou catastrofização e fasciopatia plantar crônica

Introdução
A dor plantar crônica no calcanhar ou a fasciopatia plantar pode ser uma condição difícil de tratar. Presume-se que a condição seja autolimitada por natureza, o que muitas vezes levou à recomendação de abordagens do tipo "esperar para ver". Recentemente, um estudo prospectivo destacou sintomas contínuos em cerca de metade da população estudada em um acompanhamento de 10 (!) anos. Parece que nem todo mundo verá os sintomas desaparecerem com base em um curso natural autolimitado, e que as trajetórias de recuperação diferem entre os indivíduos. Os fatores de influência conhecidos incluem alguns fatores demográficos não modificáveis, como IMC ou gênero. Pouco se sabe sobre os fatores modificáveis que podem ser alvo de tratamento. Portanto, este estudo examinou fatores clínicos em uma estrutura biopsicossocial e avaliou como suas mudanças estão associadas a mudanças na dor plantar crônica no calcanhar, função e qualidade de vida ao longo de 12 meses. Dessa forma, o estudo atual foi além do pé, explorando associações entre fatores biopsicossociais modificáveis, como a presença de sintomas neuropáticos, a força dos flexores plantares do tornozelo ou a catastrofização da dor e a fasciopatia plantar crônica.
Métodos
Os pesquisadores usaram um estudo de coorte prospectivo com acompanhamento longitudinal de 12 meses em um ambiente comunitário no sul da Tasmânia. Os participantes eram pessoas com diagnóstico clínico de dor plantar crônica no calcanhar.
Participantes com 18 anos de idade ou mais, com dor sob o calcanhar agravada pela função de sustentação de peso que durou pelo menos 3 meses foram incluídos. O calcanhar mais sintomático foi avaliado no caso de sintomas bilaterais. Os participantes foram excluídos se relataram histórico de fratura anterior do pé/tornozelo ou cirurgia ortopédica do pé, dor atual no tornozelo, trauma recente no pé ou outras condições que limitassem a mobilidade ou a atividade nos três meses anteriores. A exclusão também se aplica àqueles que receberam um corticosteroide ou outra injeção, tratamento por ondas de choque ou iontoforese com esteróides nos seis meses anteriores.
Os resultados e as exposições foram avaliados na linha de base e em 12 meses. Os principais fatores clínicos medidos foram:
- As Crenças de Catastrofização da Dor foram avaliadas usando a Escala de Catastrofização da Dor (PCS). Uma pontuação maior que 20 foi considerada catastrofização da dor clinicamente importante.
- Os sintomas neuropáticos foram medidos usando o questionário painDETECT (intervalo de pontuação de 1 a 38). Uma pontuação de 19 ou mais foi usada para indicar um componente "provavelmente neuropático" da dor.
- As medidas físicas obtidas foram:
- Índice de Massa Corporal (IMC, kg/m²) e Circunferência da Cintura (centímetros).
- Força Isométrica Máxima do Tornozelo Plantarflexor (quilogramas), medida na posição sentada com o membro inferior preso por um cinto não elástico ao redor do joelho em uma balança digital.
- Mobilização articular do tornozelo e da primeira metatarsofalangeana (MTPJ) em dorsiflexão (graus), medida com um inclinômetro de gravidade no meio da canela anterior e medidas goniométricas com o pé plantado na posição supinada, respectivamente.
- Psicológicos/Sintomas Os descritores capturados foram:
- Depressão: Avaliada com o Questionário de Saúde do Paciente de 9 itens (PHQ-9).
- Dor em vários locais: Registrada pela lista de verificação como a soma dos locais de dor na região do corpo que não seja o calcanhar, variando de 0 a 7.
- Sintomas de rigidez matinal e comorbidades (diabetes, doença reumatológica).
- Atividade Física: Medida com um acelerômetro uniaxial usado na cintura por 7 dias consecutivos, relatando passos por dia e minutos em atividades moderadas a vigorosas, leves e sedentárias.
Os principais resultados foram Dor e função do pé, que foram avaliadas usando os domínios de dor e função do Foot Saúde Status Questionnaire (FHSQ). As pontuações variam de 0 a 100, sendo que as pontuações mais altas representam menos dor e melhor função. Uma melhora de pelo menos 13 pontos foi considerada para atender ou exceder a diferença mínima importante para o domínio da dor. A Qualidade de Vida foi medida com a Escala de Avaliação da Qualidade de Vida em 6 dimensões (AQoL-6D). As pontuações variam de 0 a 100, sendo que quanto maior, melhor.
Resultados
O estudo coletou dados de 220 participantes na linha de base, dos quais 210 retornaram as pesquisas e 202 compareceram à reavaliação clínica no mínimo um ano depois. O tempo médio de acompanhamento foi de 406 dias a partir da avaliação inicial (intervalo interquartil de 373 a 430 dias). A evolução nos escores médios de dor do FHSQ observou um aumento de 48,8/100 para 75,9/100, indicando uma diminuição da dor. A função do pé melhorou em 31%, de 65,7 para 86,13, e a qualidade de vida melhorou de 76,4 para 81,6, ou seja, 7%.
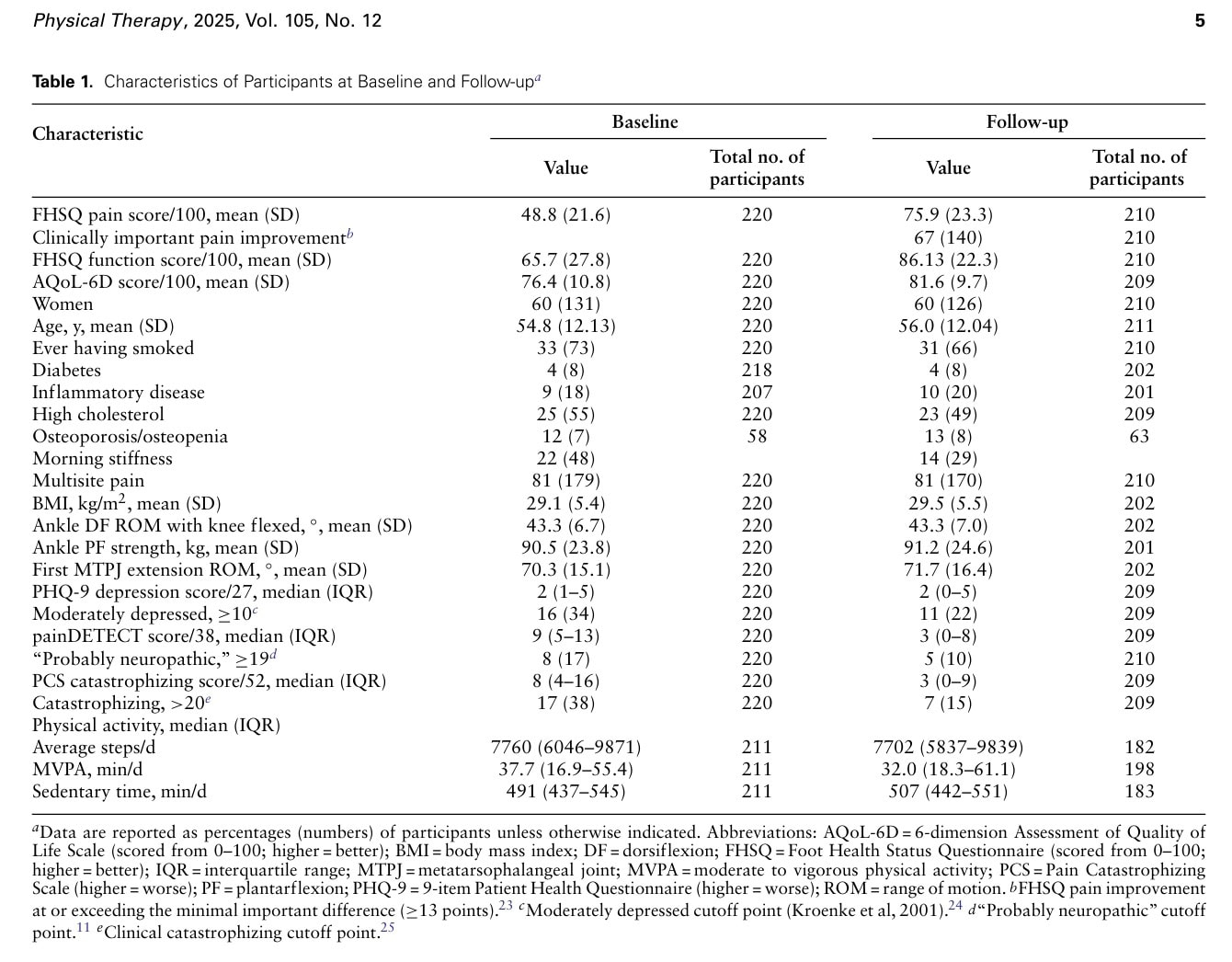
No acompanhamento, 21% dos participantes relataram que não estavam mais sentindo dor plantar no calcanhar, 67% indicaram dor que melhorou em pelo menos a diferença mínima clinicamente importante de 13 pontos. Os autores observaram que, na linha de base, 21% dos participantes relataram ter recebido tratamento, em comparação com 7% no acompanhamento.
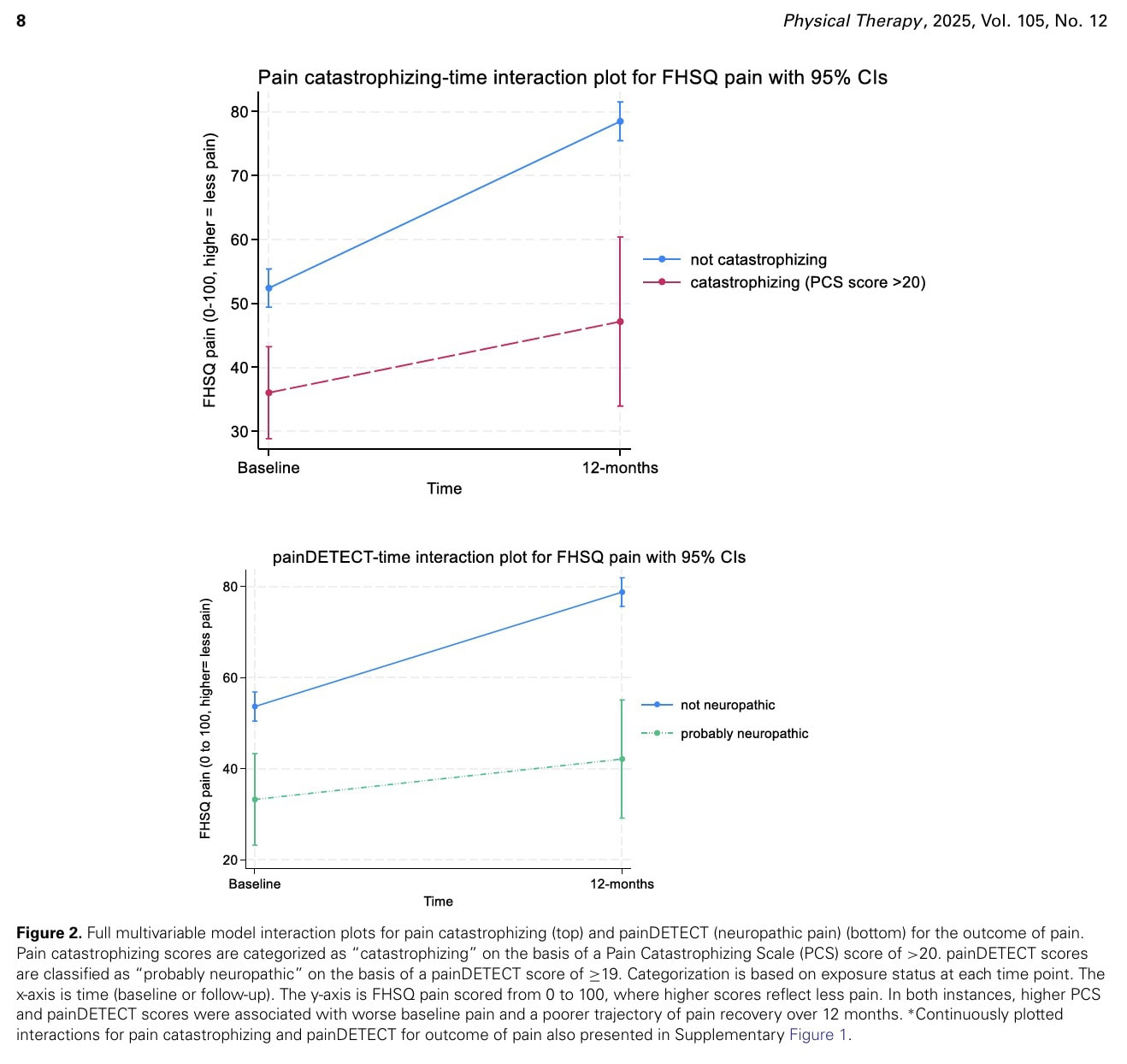
Nos modelos multivariáveis totalmente ajustados, um aumento nos escores do painDETECT e da catastrofização da dor foi associado a uma menor melhora da dor em 12 meses (interação β = -,79 [IC 95% = -0,10 a -1,48] e interação β = -,39 [IC 95% = -0,01 a -0,77], respectivamente).
Pontuações mais altas nesses resultados foram associadas a piores escores de dor na linha de base, que melhoraram menos em 12 meses quando os resultados indicaram a presença de crenças catastróficas (PCS > 20) (interação β = -15 [IC 95% = -28,5 a -1,4]) ou como "provavelmente neuropática" (painDETECT ≥ 19) (interação β = -15,8 [IC 95% = -29,9 a -1,7]).
Os catastrofizadores tiveram menos resolução da dor em comparação com os não catastrofizadores. As pessoas que tinham uma apresentação de dor "provavelmente neuropática" também tiveram menos melhora da dor ao longo de 12 meses em comparação com as pessoas que não tinham sintomas neuropáticos.
Nenhuma outra variável (IMC, circunferência da cintura, força do tornozelo, dor em vários locais, atividade física) mostrou uma associação significativa com a trajetória da dor. Os autores também examinaram as associações entre as exposições propostas e a função dos pés ou a qualidade de vida, mas essas associações foram inexistentes ou apenas fracas (passos por dia com função e tempo sedentário com qualidade de vida).
Perguntas e reflexões
Como este foi um estudo de coorte, não é possível estabelecer vínculos causais. No entanto, o estudo merece elogios por ir além do pé. Ao integrar fatores modificáveis em uma estrutura biopsicossociais, as associações observadas formam um ponto de partida prático para pesquisas futuras. Como podemos influenciar esses fatores, por exemplo, aplicando a educação sobre a dor para abordar crenças desadaptativas, como a catastrofização, os ensaios controlados randomizados podem ser projetados de forma eficaz para confirmar ou refutar as observações. Estudos anteriores não se concentraram tanto em fatores modificáveis, o que torna menos prático para os clínicos terem certeza de sua influência.
Os participantes incluídos foram afetados por dor plantar crônica no calcanhar por pelo menos 3 meses, o que pode limitar a generalização das observações para casos mais agudos. No entanto, a descoberta de que a presença de sintomas neuropáticos na linha de base ou a catastrofização e a fasciopatia plantar crônica podem estar interligadas abre novas perspectivas para o tratamento inicial desses indivíduos. Como este estudo observou que as pessoas que tendiam a catastrofizar não tiveram tanta melhora em sua dor quanto as que não catastrofizavam, e os pacientes cuja dor parecia "provavelmente neuropática" não obtiveram tanto alívio ao longo de um ano em comparação com aqueles sem esses sinais neuropáticos, isso indica que a classificação inicial correta desses indivíduos deve ser priorizada. Provavelmente, esses pacientes são os que devem ser atendidos em um ambiente de atendimento mais multidisciplinar.
Não foram encontradas associações entre as exposições e a função do pé e a qualidade de vida relacionada ao pé. Isso pode ser devido ao fato de que as medidas de função e qualidade de vida começaram em um nível de linha de base relativamente bom e mudaram menos do que a dor, sugerindo possíveis efeitos de teto e variabilidade reduzida, o que poderia dificultar a detecção de mudanças nesses resultados.
Fale comigo sobre nerdices
Os dados foram analisados usando modelos lineares de efeitos mistos. Essa abordagem estatística foi usada para estimar como as mudanças em cada exposição clínica durante 12 meses afetaram as mudanças nos resultados (dor, função, qualidade de vida) durante o mesmo período. Esses modelos incluem uma interceptação randomizada para os indivíduos para levar em conta o fato de que as medições repetidas na mesma pessoa estão correlacionadas. Os pesquisadores incluíram um termo de interação exposição x tempo em seus modelos. Basicamente, esse termo serviu para testar seu objetivo principal: verificar se o efeito da exposição sobre o resultado mudou entre o início e o acompanhamento. Isso permite que eles verifiquem a mudança dependente do tempo no Resultado quando a exposição mudou. Dada a natureza observacional deste estudo de coorte, os resultados só podem demonstrar uma associação entre fatores como a catastrofização da dor e resultados piores; eles não podem estabelecer uma relação causal.
Os indivíduos categorizados como catastrofizadores apresentaram uma resolução menos favorável da dor em comparação com seus pares não catastrofizadores. Além disso, os participantes que apresentaram sintomas de dor "provavelmente neuropática" tiveram uma melhora menos significativa da dor ao longo dos 12 meses em comparação com aqueles sem sintomas neuropáticos. Essas trajetórias de dor observadas foram destacadas como sendo grandes o suficiente para serem clinicamente relevantes, uma vez que excederam os MCIDs, mas os intervalos de confiança foram amplos, indicando que isso pode ser verdade para alguns, mas não para todos. O documento menciona que os efeitos foram considerados em relação à MCID para cada resultado (quando conhecido), mas não declara explicitamente os valores numéricos da MCID para os outros resultados principais, que foram a função FHSQ e a Escala de Avaliação da Qualidade de Vida em 6 dimensões (AQoL-6D).
Uma limitação inclui o uso do questionário painDETECT, que foi originalmente validado em uma população com dor lombar e busca diferenciar a dor nociceptiva da neuropática. Em primeiro lugar, essa ferramenta foi desenvolvida antes do reconhecimento da dor nociplásica. Em segundo lugar, pode-se questionar se a pontuação de corte proposta de 19 para classificar a dor como "provavelmente neuropática" é o limite ideal para essa população. Os autores reconhecem que pode ser possível que isso também capture características da dor nociplásica.
Outra limitação está no rastreamento dos dados de atividade física, que foram medidos com o uso de um acelerômetro uniaxial, o que pode acarretar um risco maior de atividades não medidas realizadas em outras direções (tênis, jardinagem, dança etc.). Embora a atividade física tenha sido medida com acelerometria, os autores observam que quantidades mais altas de passos médios por dia e de atividade física moderada a vigorosa foram associadas a melhor função/qualidade de vida na linha de base, mas a interação estatística sugeriu uma recuperação mais fraca da função/qualidade de vida. Os autores sugerem que isso pode ser uma "regressão à média", mas uma análise mais profunda das consequências comportamentais da dor/catastrofização nos níveis de atividade pode ser necessária
Mensagens para levar para casa
Esse estudo acompanhou pessoas com dor plantar crônica no calcanhar por um ano e descobriu que a recuperação da dor era significativamente pior se elas relatassem piora dos pensamentos negativos sobre a dor (catastrofização) ou piora dos sintomas relacionados aos nervos (dor neuropática). Isso sugere que a mentalidade e o perfil neurogênico de um paciente são muito mais importantes para a resolução da dor a longo prazo do que fatores tradicionais como IMC, força do tornozelo ou dor geral em vários locais. A maior ameaça à validade das conclusões é o fato de o estudo ser observacional. Ele apenas mostra que esses fatores estão associados a resultados ruins; não prova que eles são a causa.
Referência
Como a nutrição pode ser um fator crucial para a sensibilização central - Palestra em vídeo
Assista a esta palestra em vídeo GRATUITA sobre Nutrição e Sensibilização Central, ministrada por Jo Nijs, pesquisador número 1 da Europa em dor crônica. Os alimentos que os pacientes devem evitar provavelmente o surpreenderão!

