Osteoartrite glenoumeral | Diagnóstico e tratamento
Osteoartrite glenoumeral | Diagnóstico e tratamento
A cartilagem articular, o osso subcondral e periarticular, bem como os tecidos moles periarticulares, como ligamentos, músculos e sinóvia, são todos afetados pela doença articular degenerativa, a osteoartrite (OA). Além do desconforto articular, da rigidez e das restrições de movimento, a OA também causa anormalidades radiológicas, como formação de osteófitos, cistos periarticulares e esclerose subcondral. Essas características da lesão da articulação glenoumeral servem como definição de GHOA (Ibounig et al., 2021).
Até 17% dos indivíduos com dor no ombro, uma população de pacientes que triplicou de tamanho nos últimos 40 anos, têm anormalidades degenerativas na articulação glenoumeral (GH) (Harkness et al., 2005).
É importante observar que as definições clínicas e radiológicas da OA são diferentes. A OA radiológica não implica em sintomas em si. Da mesma forma, a OA como diagnóstico clínico pode ser acompanhada de alterações radiológicas que podem ser leves ou graves (Dieppe e Lohmander 2005). Existem muitas classificações em termos de osteoartrite glenoumeral radiológica (GHOA), que não fazem parte do escopo desta postagem.
Fisiopatologia
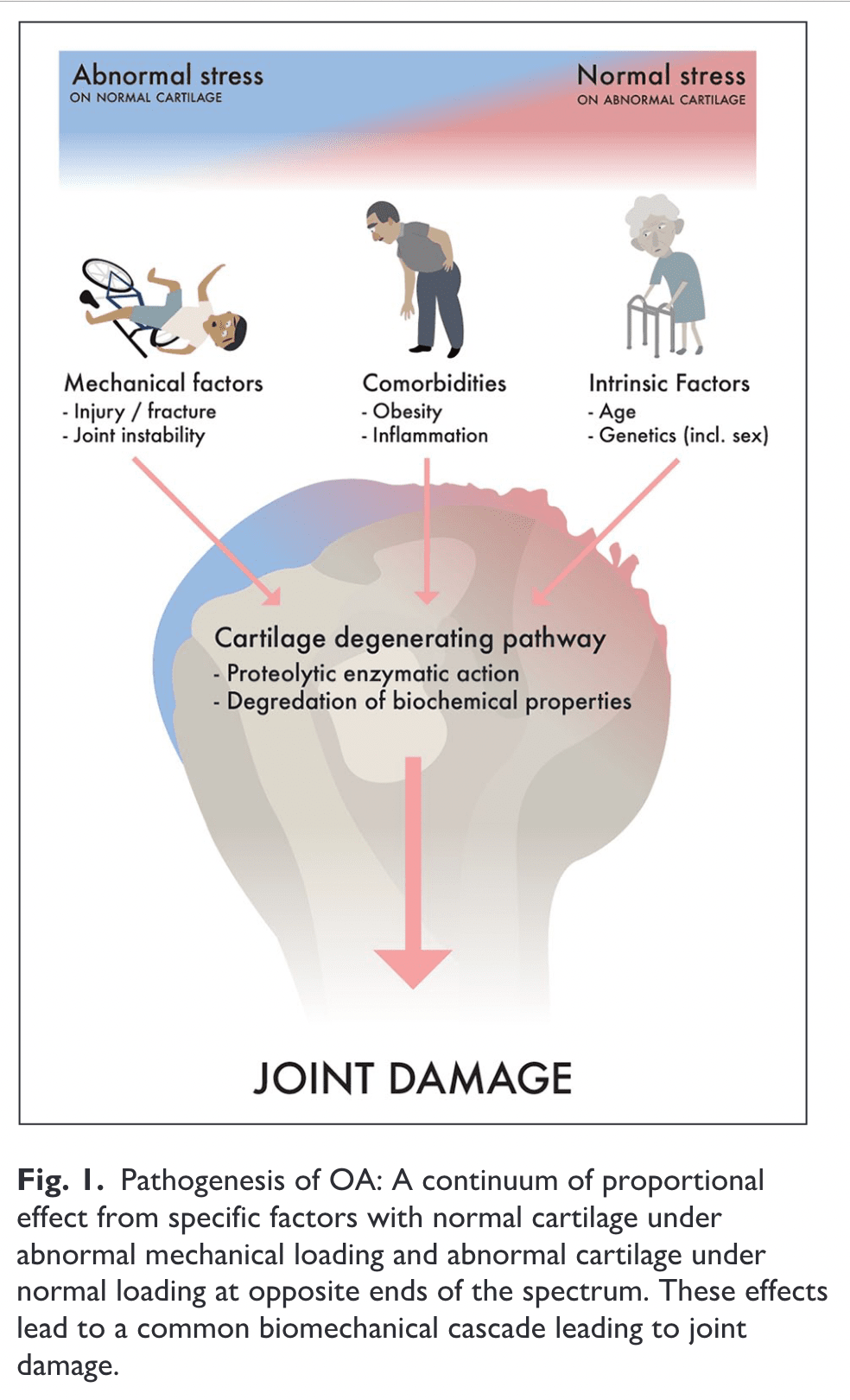
Embora ambos sejam abundantes no osso, a cartilagem não possui nervos e vasos sanguíneos. A boa cartilagem das articulações reduz o atrito e distribui as cargas estáticas e dinâmicas das articulações. Uma matriz de cartilagem rica em colágeno e proteoglicano é mantida por células de cartilagem esparsamente dispersas. Para que a cartilagem continue a funcionar adequadamente, a qualidade dessa matriz é essencial. A osteoartrite causa alterações na cartilagem articular que incluem a quebra proteolítica progressiva da matriz e o aumento da produção de condrócitos dos mesmos componentes da matriz, ou ligeiramente diferentes (Heinegård et al., 2004).
A alteração óssea mais frequente no GHOA é a formação de osteófitos, devido à estimulação dos condrócitos e à ossificação encondral na área de transição da cartilagem hialina e da membrana sinovial (Kerr et al., 1995).
Os tecidos periarticulares, como a sinóvia e o osso subcondral, são densamente inervados e são as fontes mais prováveis de estímulos nociceptivos, enquanto a cartilagem articular é geralmente insensível (Kidd et al., 2004).
Sintomas como dor noturna e em repouso podem ser potencialmente causados por biomecânica alterada ou cartilagem danificada, o que aumentaria a pressão intraóssea no osso subcondral, mas não há nenhuma teoria sólida comprovada. A percepção individual da dor é influenciada pelas vias locais e centrais da dor, bem como por fatores contextuais psicossociais e socioeconômicos, além de elementos anatômicos locais dentro e ao redor da articulação. Como ocasionalmente observado em casos de indenização de trabalhadores, em que os pedidos de indenização são frequentemente associados a resultados piores, fatores contextuais como depressão, ansiedade, mecanismos de enfrentamento e o nível de escolaridade do paciente podem explicar algumas das discrepâncias frequentemente observadas entre os sintomas subjetivos e os achados radiológicos objetivos de lesão articular (Summers et al., 1988, Creamer et al., 1998, Koljonen et al., 2009).
Seguir um curso
- Aprenda em qualquer lugar, a qualquer hora e em seu próprio ritmo
- Cursos on-line interativos de uma equipe premiada
- Credenciamento CEU/CPD na Holanda, Bélgica, EUA e Reino Unido
Apresentação clínica e exame
Fatores de risco conhecidos
De acordo com Ibounig et al (2021) e Michener et al (2023):
- Idade
- Genética
- Displasia glenoidal
- Obesidade (não esclarecida)
- Exercício excessivo
- Frouxidão articular
- Trauma articular: deslocamento, fraturas
- Artropatia do manguito rotador
- Trabalhos de construção suspensos
- Ex-atletas de levantamento de peso e arremesso de peso
- Artrite inflamatória
- Necrose avascular
Quadro clínico
Dor articular profunda e relacionada à atividade, geralmente posterior, em um paciente mais velho, geralmente com mais de 60 anos, embora possa ocorrer antes disso. Uma restrição passiva da ADM é um importante indicador de GHOA. A dor noturna e em repouso também pode estar presente. Sintomas mecânicos podem surgir após a progressão da doença, como travamento e bloqueio.
Os resultados do exame clínico do GHOA em estágio inicial podem ser sutis, mas à medida que a doença avança, eles se tornam mais óbvios. Os sinais clínicos incluem restrição da amplitude de movimento passiva, especialmente a rotação externa, bem como dor na linha articular à palpação, crepitação e dor durante o movimento articular. Uma artropatia do manguito rotador pode ser diagnosticada se um exame revelar atrofia muscular ou acúmulo de líquido (também conhecido como "sinal do líquido" ou "sinal do gêiser", que ocorre quando o líquido sinovial da articulação glenoumeral vaza para a bursa subacromial-subdeltoide)(Ibounig et al., 2021).
Diagnóstico
O diagnóstico é feito pela combinação do quadro clínico com um histórico completo do paciente, juntamente com um exame físico e exames de imagem(Michener et al., 2023).
A Sociedade Britânica de Cotovelo e Ombro (BESS) propôs os seguintes critérios: dor por mais de três meses, ausência de instabilidade, ausência de dor localizada na articulação AC ao exame manual, redução global da ADM, particularmente na rotação externa passiva com o braço ao lado do corpo, e radiografias para confirmar o diagnóstico(Rees et al., 2021).
Aquisição de imagens
Um RX anteroposterior ou axilar é a técnica de imagem mais comum para ajudar a diagnosticar o GHOA. A RM pode ser útil para descartar os diagnósticos diferenciais vistos abaixo(Michener et al., 2023).
Diagnósticos diferenciais
- Ruptura de espessura total do manguito rotador
- Dor no ombro relacionada ao manguito rotador
- Dor na articulação AC
- Ombro congelado
- Instabilidade do ombro
- Parsonagem Síndrome de Turner
- Osteonecrose
- RA
- Artrite séptica
- Artropatias cristalinas
- OA acromioclavicular
- Neoplasia
- Plexite braquial
AUMENTE O NÍVEL DE SEU CONHECIMENTO SOBRE O DISTÚRBIO DO MANGUITO ROTADOR - DE GRAÇA!

Seguir um curso
- Aprenda em qualquer lugar, a qualquer hora e em seu próprio ritmo
- Cursos on-line interativos de uma equipe premiada
- Credenciamento CEU/CPD na Holanda, Bélgica, EUA e Reino Unido
Tratamento
Medicamentos
Há fortes evidências que apóiam a administração frequente de paracetamol oral para reduzir a dor relacionada à osteoartrite em geral(Bijlsma et al., 2002). É isento de riscos e tem baixa incidência de efeitos colaterais. Como diminuem a dor causada pela inflamação e sinovite, os anti-inflamatórios não esteroides também se mostraram benéficos no tratamento da osteoartrite em geral. No entanto, devido ao seu amplo perfil de efeitos colaterais, eles não são recomendados como tratamentos de primeira linha(Seed et al., 2009). Da mesma forma, a analgesia à base de opiáceos não é recomendada para uso em longo prazo devido ao perfil de impacto adverso e ao risco de dependência, mesmo que tenha sido demonstrada sua eficácia na redução da dor(Jawad et al., 2005).
Injeções de corticosteroides
Não há evidências que apoiem o uso rotineiro de injeções de corticosteroides(Gross et al., 2013).
Bloqueio do nervo supraescapular
As fibras aferentes do nervo supraescapular podem ficar presas em tecidos danificados ou ficar hipersensíveis como resultado de dor persistente e não resolvida em pacientes com desconforto crônico no ombro. Vários médicos utilizam o bloqueio do nervo supraescapular (BNSE) para tratar desconforto agudo e persistente no ombro(Chang et al., 2016).
Cirurgia
Existem diferentes técnicas cirúrgicas para tratar o GHOA. Os mais comuns estão listados abaixo.
Artroscopia
A remoção de corpos soltos, a ressecção de osteófitos, o desbridamento de retalhos condrais ou de tecido degenerativo, a liberação capsular, a tenotomia ou tenodese do bíceps, a descompressão subacromial e a lavagem da articulação estão entre os procedimentos que podem estar envolvidos aqui. Uma ou mais dessas técnicas podem ser usadas em pacientes mais jovens, nos quais a artroplastia articular pode não ser adequada.
As várias técnicas envolvidas tornam difícil tirar conclusões sobre a eficácia dos procedimentos.
Hemiartroplastia
A hemiartroplastia é um procedimento cirúrgico no qual a cabeça do úmero danificada é substituída por um implante protético, preservando a cavidade glenoidal natural do paciente. A técnica é frequentemente usada em fraturas proximais do úmero; no entanto, a artroplastia total de ombro invertida pode resultar em resultados superiores em comparação com essa técnica(Shukla et al., 2016, Ferrel et al., 2017).
Recapeamento da cabeça do úmero
Isso substitui a superfície danificada da cabeça do úmero por um implante protético liso, preservando o máximo possível de osso saudável e restaurando a função articular do ombro. De acordo com Soudy et al. (2017), os resultados dessa técnica são favoráveis.
Artroplastia total de ombro anatômica
Essa técnica coloca uma prótese na glenoide e na cabeça do úmero, criando superfícies articulares artificiais. Essa técnica cirúrgica resulta em bons resultados em termos de função e dor(Flurin et al., 2013).
Artroplastia reversa total do ombro
Procedimento cirúrgico que envolve a substituição de uma articulação do ombro danificada por um implante protético no qual os componentes de bola e soquete são trocados, permitindo que o músculo deltoide compense a perda da função do manguito rotador e restaure a mobilidade do braço. Portanto, essa técnica é frequentemente usada quando a função do manguito rotador está gravemente comprometida. O procedimento se compara muito bem aos resultados funcionais e de dor das artroplastias anatômicas totais de ombro(Burden et al., 2021; Flurin et al., 2013).
Cuidados conservadores
Embora muitas opções cirúrgicas tenham sido descritas acima, uma revisão sistemática da Cochrane que investigou várias técnicas (artroplastia total do ombro, hemiartroplastia, desbridamento artroscópico, artroplastia interposicional e reparo/implante de cartilagem) concluiu que não se sabe se a cirurgia para GHOA traz benefícios em relação aos cuidados habituais ou ao tratamento não cirúrgico(Singh et al., 2011).
A eficácia da fisioterapia como tratamento autônomo não foi examinada por nenhum estudo. Em um estudo de Guo et al. (2016) envolvendo 129 pacientes com 65 anos ou mais, foram observadas melhorias sustentadas na dor e na função após um acompanhamento de 3 anos como parte de uma estratégia de tratamento multimodal.
Referências
Seguir um curso
- Aprenda em qualquer lugar, a qualquer hora e em seu próprio ritmo
- Cursos on-line interativos de uma equipe premiada
- Credenciamento CEU/CPD na Holanda, Bélgica, EUA e Reino Unido
Tudo o que você precisa saber sobre ombros rígidos.

