Crenças sobre os fatores biopsicossociais que contribuem para a dor crônica de origem musculoesquelética

Introdução
Apesar de décadas de pesquisa e da crescente adoção de uma estrutura biopsicossocial, os resultados para pessoas com dor musculoesquelética crônica continuam ruins, e a prevalência continua a aumentar. Os clínicos frequentemente suspiram por causa das dificuldades de trabalhar com pessoas com dor crônica. Uma das dificuldades é que o foco deve ser colocado nos fatores biopsicossociais, em vez de nos fatores teciduais locais.
Embora os fisioterapeutas estejam bem cientes de que os fatores psicológicos e sociais influenciam a dor, a maioria das pesquisas existentes se concentrou nas crenças biomédicas dos pacientes (por exemplo, "dano", "degeneração") ou explorou os fatores psicossociais como consequências da dor em vez de contribuintes. Crônica, nenhum estudo qualitativo anterior perguntou explicitamente a pessoas com dor musculoesquelética crônica se elas acreditavam que fatores psicológicos ou sociais contribuíam para o desenvolvimento ou persistência de sua dor. Isso representa uma lacuna importante, pois as crenças dos pacientes influenciam fortemente o envolvimento com exercícios, a abertura para cuidados psicológicos informados, a prevenção do medo e a catastrofização e, por fim, a incapacidade de longo prazo. Este estudo, portanto, explorou os modelos explicativos dos pacientes sobre a dor musculoesquelética crônica para examinar especificamente as crenças sobre os contribuintes psicológicos e sociais, não apenas os biológicos. Este estudo teve como objetivo entender quais fatores as pessoas acreditavam que contribuíam para sua dor musculoesquelética crônica.
Métodos
O estudo está baseado em um O estudo está baseado em um projeto preliminar qualitativo, que serve como a primeira etapa crucial em uma iniciativa de pesquisa mais ampla. O presente estudo é uma análise exploratória de entrevistas com pacientes.
Uma amostra de seis participantes com dor musculoesquelética crônica, presente há pelo menos 3 meses, foi convidada a participar. Esses participantes foram recrutados entre o público em geral por meio de anúncios em listas de discussão de pacientes e do público em geral na Universidade de Birmingham, grupos de interesse de especialistas e mídias sociais.
Os dados foram coletados por meio de entrevistas semiestruturadas individuais. As entrevistas do estudo foram realizadas remotamente via Zoom com os participantes em suas residências. Cada entrevista durou entre 50 e 70 minutos e foi realizada dentro de três semanas após o consentimento informado. O cronograma da entrevista, baseado no modelo biopsicossocial e na contribuição do paciente, foi elaborado para obter as crenças honestas e não influenciadas dos participantes sobre todos os fatores que contribuem para sua dor musculoesquelética crônica. O pesquisador não tinha nenhum relacionamento prévio com os participantes.
Os dados das entrevistas foram interpretados usando a Análise Fenomenológica Interpretativa (IPA), que é uma abordagem qualitativa sistemática adequada para obter uma compreensão profunda das experiências pessoais. Neste caso, ele se concentra em como os indivíduos entendem sua dor persistente analisando as experiências vividas de um pequeno grupo de participantes, com foco em suas percepções e interpretações subjetivas.
O IPA contém quatro estágios iterativos:
- Leitura detalhada e codificação inicial de cada transcrição
- Desenvolvimento de temas superordenados
- Comparação de casos cruzados
- Síntese narrativa apoiada por citações literais

Resultados
Seis participantes foram incluídos: dois homens e quatro mulheres. Quatro dos participantes trabalhavam em tempo integral, um era aposentado e um não conseguia trabalhar devido a dores musculoesqueléticas crônicas.
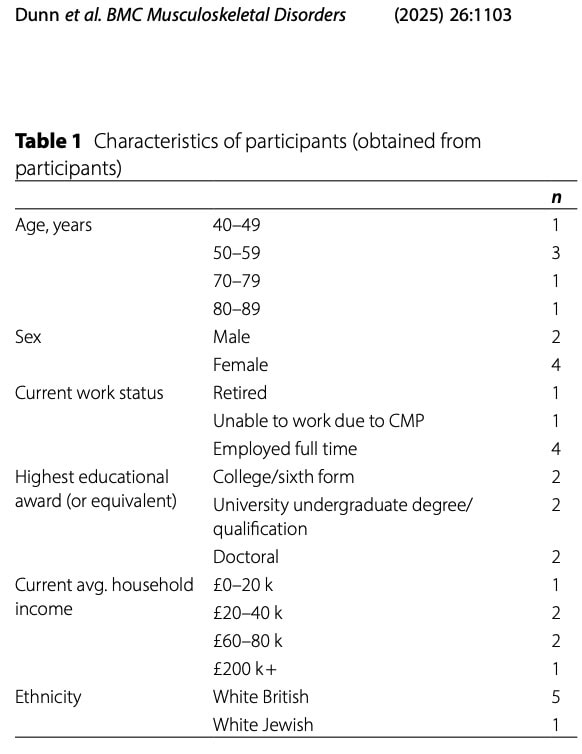
Suas apresentações de dor foram diversas; todos os participantes sentiram dor em vários locais, conforme mostrado na tabela abaixo.

Os níveis de deficiência variaram, e os autores classificaram os participantes em 3 grupos com base no impacto que a dor musculoesquelética crônica teve em suas vidas:
- Dois participantes sentiram um alto impacto da dor musculoesquelética crônica em suas vidas. Eles relataram ter reduzido ou modificado significativamente suas atividades, inclusive parando de trabalhar: Tony, Bethany
- Um impacto moderado foi relatado por dois participantes que mudaram algumas atividades (modificação de atividade): Catarina, Hannah
- Os dois últimos participantes indicaram um baixo impacto da dor musculoesquelética crônica e mantiveram suas atividades em grande parte: Charlotte, Eduardo
Os resultados das entrevistas indicaram que surgiram seis temas superordenados, estruturados em torno de crenças psicológicas, sociais e biológicas.
Tema principal 1: Experiências psicológicas negativas não contribuem para a dor musculoesquelética crônica
Os indivíduos afetados que tiveram um impacto alto ou moderado da dor musculoesquelética crônica em suas vidas descreveram fatores psicológicos negativos, incluindo sofrimento psicológico, perda de autoidentidade, estresse e pensamentos e emoções negativos, em relação à dor crônica.

Quando perguntados sobre suas crenças quanto à contribuição desses fatores para a dor crônica, todos negaram que essas experiências psicológicas tenham contribuído para o desenvolvimento ou a persistência da dor. Para eles, tratava-se apenas de angústia como reação à dor, e não de um fator determinante dela.
Tema principal 2: A assistência médica insatisfatória contribui para a dor musculoesquelética crônica
Dois dos seis participantes descreveram uma experiência negativa com o setor de saúde como sendo contributiva. Ambos tiveram um alto impacto da dor crônica em suas vidas.

Tema principal 3: As estratégias de enfrentamento desadaptativas não contribuem para a dor musculoesquelética crônica
Todos os participantes com impacto alto e moderado falaram sobre seus pensamentos, atitudes e comportamentos em relação ao manejo da dor musculoesquelética crônica, que estavam de acordo com as "estratégias de enfrentamento desadaptativas" conhecidas. Isso incluía catastrofização, evitação e um locus de controle externo.

Quando lhes foi perguntado se essas estratégias de enfrentamento desadaptativas afetavam sua dor crônica, todos concordaram que isso não contribuía para sua dor. Quando perguntados se parar ou evitar atividades pode ter piorado a dor crônica, eles afirmaram "As coisas que mencionamos? Não, não, isso ajudou. Todas elas ajudaram". Tony (perfil de alto impacto) reconheceu que a evitação pode ter piorado sua dor crônica. Em contraste, ambos os participantes que tiveram um baixo impacto da dor em suas vidas não descreveram estratégias de enfrentamento desadaptativas.
Tema principal 4: Estratégias positivas de enfrentamento melhoram a dor musculoesquelética crônica
Os participantes com impacto baixo e moderado da dor musculoesquelética crônica em suas vidas descreveram pensamentos, crenças e comportamentos de acordo com estratégias de enfrentamento positivas e acreditavam que isso melhorava sua dor, reduzindo-a ou evitando que piorasse.

Os participantes com estratégias de enfrentamento positivas acreditavam que sua dor crônica estava melhor por causa de suas abordagens. Edward articulou bem isso com relação aos exercícios e a uma atitude positiva: "Como elas [as articulações] são seres vivos, presumivelmente têm o poder de se manterem reparadas o máximo possível. Portanto, acredito que o uso continua a ajudar o processo de reparo, e o não uso tende a incentivar o não reparo e, portanto, a piorar". "Acho que uma atitude positiva é a coisa mais importante; não dizer 'oh, querido, nunca mais vou andar', o que presumivelmente algumas pessoas dizem".
Tema principal 5: Atividades históricas contribuem para a dor musculoesquelética crônica
Os participantes descreveram experiências passadas, incluindo trabalho, exercícios e hobbies, que acreditavam ter contribuído para seu CMP com base no impacto percebido da atividade em mudanças estruturais.


Tema principal 6: Os fatores biológicos são a principal razão da dor musculoesquelética crônica
Todos os participantes articularam fatores biológicos que acreditavam contribuir para sua dor musculoesquelética crônica, inclusive mudanças estruturais e postura. Com frequência, os participantes baseavam outras crenças, como fatores psicológicos ou sociais, em sua capacidade de vinculá-las a fatores biológicos percebidos; por exemplo, Tony afirmou: "Definitivamente, tenho artrite nos dois punhos, e isso pode estar relacionado, eu diria, ao trabalho de TI e à posição em que as mãos ficam o tempo todo". Isso sugere que os fatores biológicos eram a principal crença para explicar a dor musculoesquelética crônica. Além disso, no final da entrevista, os participantes foram solicitados a identificar sua "principal" crença sobre a causa de sua dor musculoesquelética crônica, com cinco participantes citando fatores biológicos.
Perguntas e reflexões
Como devemos analisar os resultados atuais? Em primeiro lugar, temos de entender que os temas identificados são provenientes de apenas seis pessoas, em um local específico, vinculadas a um determinado sistema de saúde. Em nenhum caso podemos generalizar essas descobertas para todos os pacientes que sofrem de dor musculoesquelética crônica. Mas esse não era o objetivo dos pesquisadores. Ao usar os métodos de análise da IPA, a profundidade de um tópico é priorizada em relação à amplitude. O objetivo não era quantificar a prevalência de experiências de dor em uma grande população, mas sim obter uma compreensão profunda e detalhada de como os indivíduos dão sentido à sua dor. Esse foco em dados ricos e experimentais é fundamental para a IPA e tem como objetivo fornecer percepções sobre os processos de criação de significados e as dimensões cognitivas, emocionais e sociais da convivência com a dor, que podem não ser percebidas por métodos puramente quantitativos. Podemos usar os exemplos apresentados por esses indivíduos para entender melhor sua maneira de pensar sobre a dor crônica. Com essas informações, podemos identificar padrões de crenças que podem atuar como barreiras para intervenções eficazes de fisioterapia.
O tema dominante e abrangente foi a crença de que fatores biológicos são a causa da dor musculoesquelética crônica. Todos os participantes destacaram que as mudanças estruturais em seus corpos estavam causando a dor. Mesmo os participantes que reconheceram o estresse ou as emoções acabaram retornando às explicações biológicas, sugerindo que os fatores psicossociais só eram aceitáveis na medida em que pudessem ser traduzidos em mecanismos estruturais ou mecânicos. Quando perguntados diretamente sobre a principal Quando perguntados diretamente sobre a principal causa de sua dor, cinco dos seis participantes identificaram fatores biológicos. Esse enquadramento parecia organizar todas as outras crenças, sendo as experiências psicológicas e sociais interpretadas como secundárias, consequentes ou irrelevantes.
Os participantes apontaram que as mudanças estruturais em seus corpos que levaram à dor crônica foram causadas por uma espécie de ruptura. Acredita-se que o trabalho tenha causado desgaste cumulativo, postura ruim ou lesão. Esportes e hobbies físicos eram vistos como tendo "sobrecarregado o corpo", levando à degeneração anos mais tarde.
As estratégias de enfrentamento pareciam contrastar entre os participantes com deficiência alta e moderada e aqueles com deficiência baixa ou moderada. O primeiro grupo geralmente descreveu o enfrentamento mal-adaptativo de enfrentamentoincluindo catastrofização, evitação e um locus de controle externo. Os últimos tinham estratégias de enfrentamento mais adaptativas ou positivas, pensavam em comportamento focado em soluções, atitudes positivas, movimento e exercícios.
- Aqueles com alto impacto de dor musculoesquelética crônica mostraram mais
- Pensamentos catastróficos, muitas vezes centrados em crenças exageradas sobre danos estruturais (por exemplo, "discos se desintegrando", "osso sobre osso").
- Comportamentos de prevenção incluíam parar de se exercitar, reduzir a atividade, aumentar o repouso, mudar de emprego ou abandonar totalmente o trabalho.
- O locus externo de controle era evidente na dependência de medicamentos ou soluções médicas como o único meio de alívio.
- Aqueles com impacto moderado a baixo da dor em suas vidas falaram mais sobre isso
- Enfrentamento com foco na solução: os participantes descreveram a busca de informações, a reformulação de sua condição, a solução de problemas e a apropriação das decisões de gerenciamento. A dor foi vista como algo com que se deve trabalhar, em vez de lutar contra.
- Atitudes positivas: incluíam autoconfiança, racionalização dos surtos, perseverança em atividades valiosas e manutenção do senso de controle. Esses participantes muitas vezes se comparavam implicitamente a outros que poderiam "desistir" ou catastrofizar.
- Exercício como uma estratégia de enfrentamento positiva: os participantes acreditavam que o uso contínuo de seus corpos era benéfico, muitas vezes enquadrando isso em termos quase biológicos (por exemplo, articulações que precisam ser usadas para se manterem saudáveis). Mesmo quando a dor era reconhecida, a atividade não era vista como ameaçadora.
Crucialmente, a maioria dos participantes não acreditava que que essas estratégias de enfrentamento desadaptativas pioravam sua dor. Pelo contrário, a evitação e o repouso eram frequentemente percebidos como úteis ou protetores contra danos adicionais. Mesmo quando perguntados explicitamente se tais comportamentos poderiam ser fatores que contribuíssem para a dor crônica, os participantes geralmente rejeitavam essa noção.
Isso implica que precisamos de uma abordagem diferente na prática. Em vez de enquadrar a dor de alguém na presença ou ausência de "danos" estruturais, o que geralmente acontece em vários ambientes de atendimento médico, devemos explorar as crenças da pessoa que está diante de nós. Quando os fatores de sofrimento e os fatores desadaptativos conhecidos que contribuem para a dor crônica são identificados, poderíamos começar validando essa experiência sem atribuir causalidade. Ao implementar a educação sobre neurociência da dor e explicar como ela pode aumentar a sensibilidade do sistema nervoso, em vez de apontar para o psicológico de alguém, podemos tentar dar uma sensação de compreensão a essa pessoa. Por exemplo, alguém com uma dor inexplicável que ouviu dizer que terá de conviver com ela e que foi informado de que "nada" pode ser feito a respeito, já que "tudo" foi tentado (o que é algo que, pessoalmente, encontro com frequência na prática), você poderia validar a experiência dessa pessoa dizendo, por exemplo "Considerando tudo com o que tem lidado, faz sentido que seu sistema nervoso esteja em alerta máximo, mas isso não significa que esteja 'na sua cabeça".
Para aqueles que tiveram experiências negativas em encontros anteriores com profissionais de saúde, devemos estar cientes de que ainda pode haver uma porta aberta para reconquistar a confiança deles nos profissionais de saúde, mas também devemos estar cientes de que pode haver sentimentos de desconfiança e raiva em relação ao "sistema". Aqui, seu primeiro foco deve ser melhorar a aliança terapêutica. Esteja ciente de que a maioria desses pacientes foi instruída a fazer A ou B. Eles "tentaram de tudo", mas "tudo falhou". Nessas circunstâncias, na prática clínica, costumo mudar o foco para tentar descobrir o que ainda não foi "feito". Às vezes, você pode perguntar sobre o que foi inútil e o que foi útil até o momento. Ou o que eles acham que precisam para que esse encontro seja diferente das experiências anteriores. Reserve um tempo para tentar diferenciar sua abordagem de encontros anteriores que não foram úteis. E tente permitir que eles expressem o que está em seus pensamentos, em vez de preencher os silêncios. Suas intervenções precisarão ser consistentes, transparentes e cheias de empatia, além de criar um espaço seguro. Mas tente implementar o raciocínio colaborativo para fazer com que o paciente se sinta parte do processo, em vez de "um objeto que está recebendo um determinado tratamento". Evite ser excessivamente otimista ou usar garantias genéricas, como, por exemplo, "eu vou resolver isso para você", "tudo ficará bem", mas tente usar uma linguagem colaborativa como "vamos resolver isso juntos". E, o mais importante, explique por que você está fazendo algo, em vez de explicar o que está fazendo. A exposição gradual pode ser usada como uma estratégia para explorar o que o corpo é capaz de fazer, e você pode enquadrá-la como uma forma de testar as respostas do sistema nervoso.
O tema 3 destaca que os pacientes com incapacidade alta e moderada geralmente adotam comportamentos de enfrentamento, como catastrofização, evitação de atividades e um locus de controle externo, mas não percebem que essas estratégias contribuem para sua dor musculoesquelética crônica. Na prática da fisioterapia, isso significa que a evitação e o repouso podem ser ativamente defendidos como protetores em vez de reconhecidos como potencialmente contribuintes para a dor. Ao rotular esses comportamentos como mal-adaptativos ou tentar corrigir crenças, pode haver resistência, o que provavelmente prejudica sua aliança terapêutica. Portanto, priorize sua avaliação para entender o raciocínio do paciente por trás da evitação e suas expectativas de danos, em vez de desafiar imediatamente esses pontos de vista. As intervenções podem ser mais eficazes quando a atividade graduada e a exposição são enquadradas como experimentos seguros para coletar evidências sobre a tolerância (tecidual), em vez de tratamentos destinados a mudar crenças. Essa abordagem permite que os fisioterapeutas promovam mudanças funcionais e, ao mesmo tempo, respeitem os modelos explicativos existentes dos pacientes sobre sua dor.
Fale comigo sobre nerdices
O relatório deste estudo qualitativo segue rigorosamente as diretrizes do COREQ (Consolidated Criteria for Reporting Qualitative Research). Esse compromisso garante o máximo de transparência e rigor metodológico, permitindo que os leitores avaliem totalmente a credibilidade e a possibilidade de transferência dos resultados. A adesão ao COREQ demonstra um compromisso com práticas de relatórios qualitativos de alta qualidade.
Uma limitação do estudo é o pequeno tamanho da amostra (6 participantes). Além disso, foram estabelecidos três grupos diferentes de níveis de incapacidade classificando essas pessoas com base no impacto da dor musculoesquelética crônica em suas vidas. Embora isso possa levar a uma compreensão mais ampla dos fatores que contribuem para a dor crônica, a classificação dessas categorias não foi baseada em um método padronizado.
Mensagens para levar para casa
Aqueles que apresentam maior incapacidade devido à dor musculoesquelética crônica podem ser os menos propensos a endossar explicações biopsicossociais para sua condição, apesar de muitas vezes apresentarem angústia grave e enfrentamento desadaptativo.
Ao trabalhar com pessoas que sofrem de dor musculoesquelética crônica, antes de iniciarmos o programa de reabilitação, é importante explorar a situação única da pessoa. Como parte de sua história e de seu quadro de dor, podemos explorar suas crenças sobre a natureza da lesão ou da dor que está sentindo.
A avaliação da crença e a aliança terapêutica provavelmente serão pré-requisitos para uma intervenção eficaz, especialmente em indivíduos com modelos explicativos biomédicos arraigados. As tentativas de modificar diretamente as crenças ou de introduzir estruturas psicossociais sem a confiança adequada podem causar o risco de desinteresse ou reforçar a resistência. Na clínica, talvez seja melhor começar com estratégias de mudança de comportamento, como atividades graduais ou exposição, antes de tentar mudar as crenças. Isso permite que os pacientes se sintam seguros e capazes antes de pensarem de forma diferente sobre o que causou seu problema. Portanto, é muito importante usar uma comunicação flexível e focada no paciente que coloque a função, a confiança e o aprendizado por meio da experiência em primeiro lugar, em vez de tentar imediatamente mudar sua opinião.
Referência
Como a nutrição pode ser um fator crucial para a sensibilização central - Palestra em vídeo
Assista a esta Palestra em vídeo GRATUITA sobre Nutrição e Sensibilização Central por Jo Nijs, pesquisador número 1 da Europa em dor crônica. Quais alimentos os pacientes devem evitar provavelmente o surpreenderão!

