Avaliação da disfunção sensório-motora após lesão do LCA
Introdução
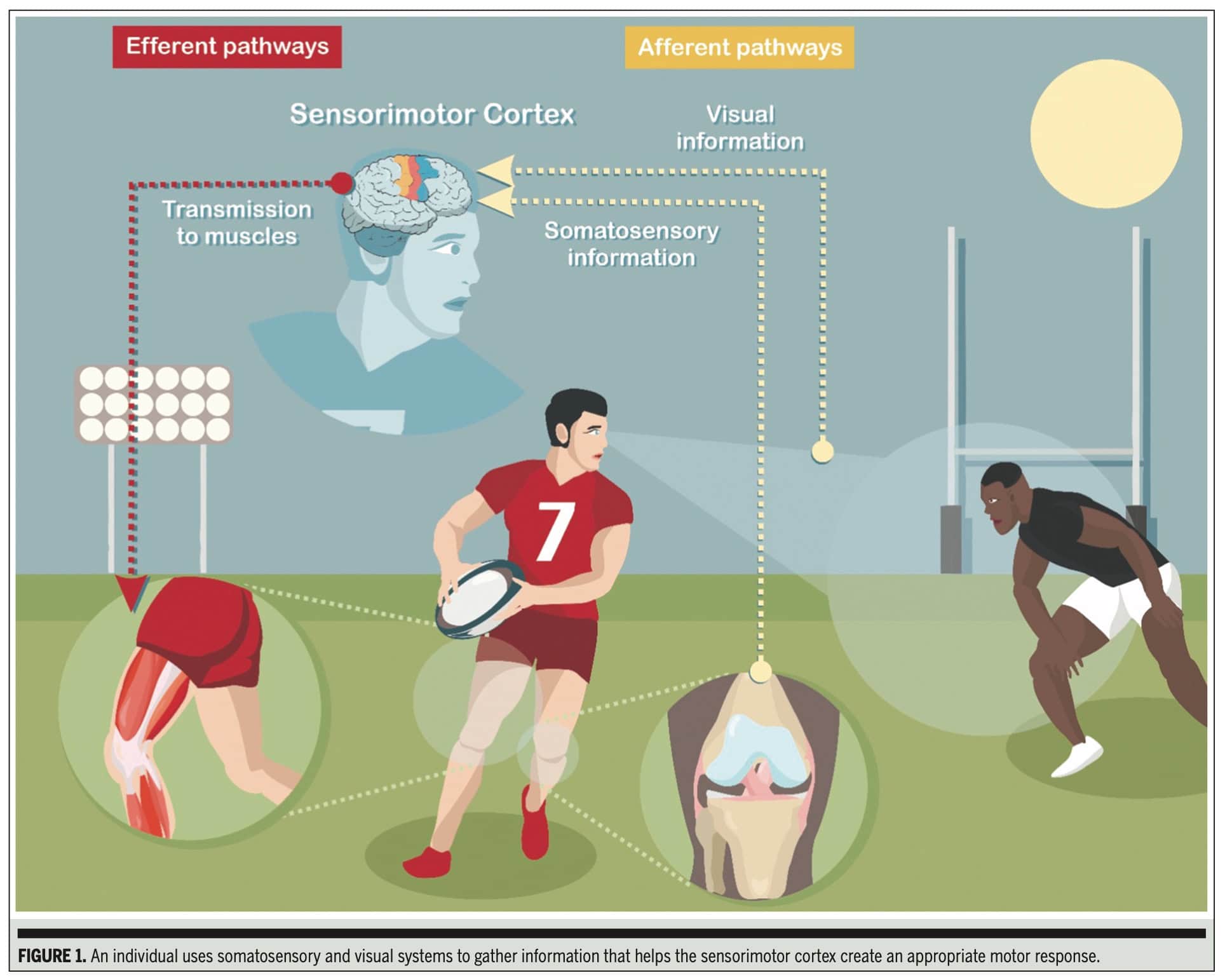
As lesões do sistema musculoesquelético levam a distúrbios no sistema sensório-motora. O sistema sensório-motora integra informações aferentes da periferia, que são processadas no córtex sensório-motora e, depois disso, uma ação eferente (motora) é executada. As pessoas que sofrem lesões no Ligamento Cruzado Anterior (LCA) são afetadas principalmente no domínio da estabilidade do joelho, pois o LCA rompido é uma restrição crucial contra a translação anterior excessiva da tíbia, a rotação interna e o valgo do joelho. O que fica mais claro é a importante função sensorial do LCA. As informações aferentes são enviadas do LCA para o córtex sensório-motora, onde são integradas a outros estímulos de sistemas sensoriais, como os sistemas visual e vestibular. Essa integração permite o planejamento e a execução de uma ação motora. Uma das maiores frustrações na pesquisa e reabilitação do LCA é o alto risco de lesão. Cada vez mais esforços são feitos para descobrir como e por que esse alto risco existe. Esta revisão de pesquisa descreve um comentário clínico escrito por Vitharana et al. (2025), com o objetivo de aumentar o conhecimento sobre a disfunção sensório-motora após a lesão do LCA.
Métodos
Este artigo foi escrito como um comentário clínico que inclui uma abordagem para revisar a literatura para informar a prática clínica. No entanto, não é uma revisão sistemática formal com uma meta-análise de estudos primários, que adere a critérios estatísticos e metodológicos mais rigorosos.
Os autores têm como objetivo responder a duas perguntas-chave:
- Que disfunção ocorre no sistema sensório-motora após a lesão do LCA?
- Como os clínicos podem avaliá-lo?
Seu objetivo foi examinar as alterações que ocorrem nas vias aferente (entrada sensorial), eferente (saída motora) e de processamento central após uma lesão do LCA. Um dos principais focos de seu exame foi a identificação de métodos de avaliação que sejam praticamente acessíveis aos clínicos, reconhecendo as limitações de equipamentos especializados em ambientes clínicos típicos.
Sua análise se aprofundou especificamente em:
- Alterações no sistema somatossensorial: Examinando alterações na propriocepção, dor e derrame após lesão do LCA.
- Alterações no sistema visual: Investigação de como a confiança visual-motora e a capacidade de processamento são afetadas.
- Alterações no sistema eferente: Explorando o impacto sobre a força muscular e a ativação voluntária, particularmente no quadríceps.
Ao revisar estudos relacionados a essas áreas, os autores procuraram sintetizar a compreensão atual da disfunção sensório-motora e identificar maneiras práticas e baseadas em evidências para os clínicos avaliarem esses déficits.
Resultados
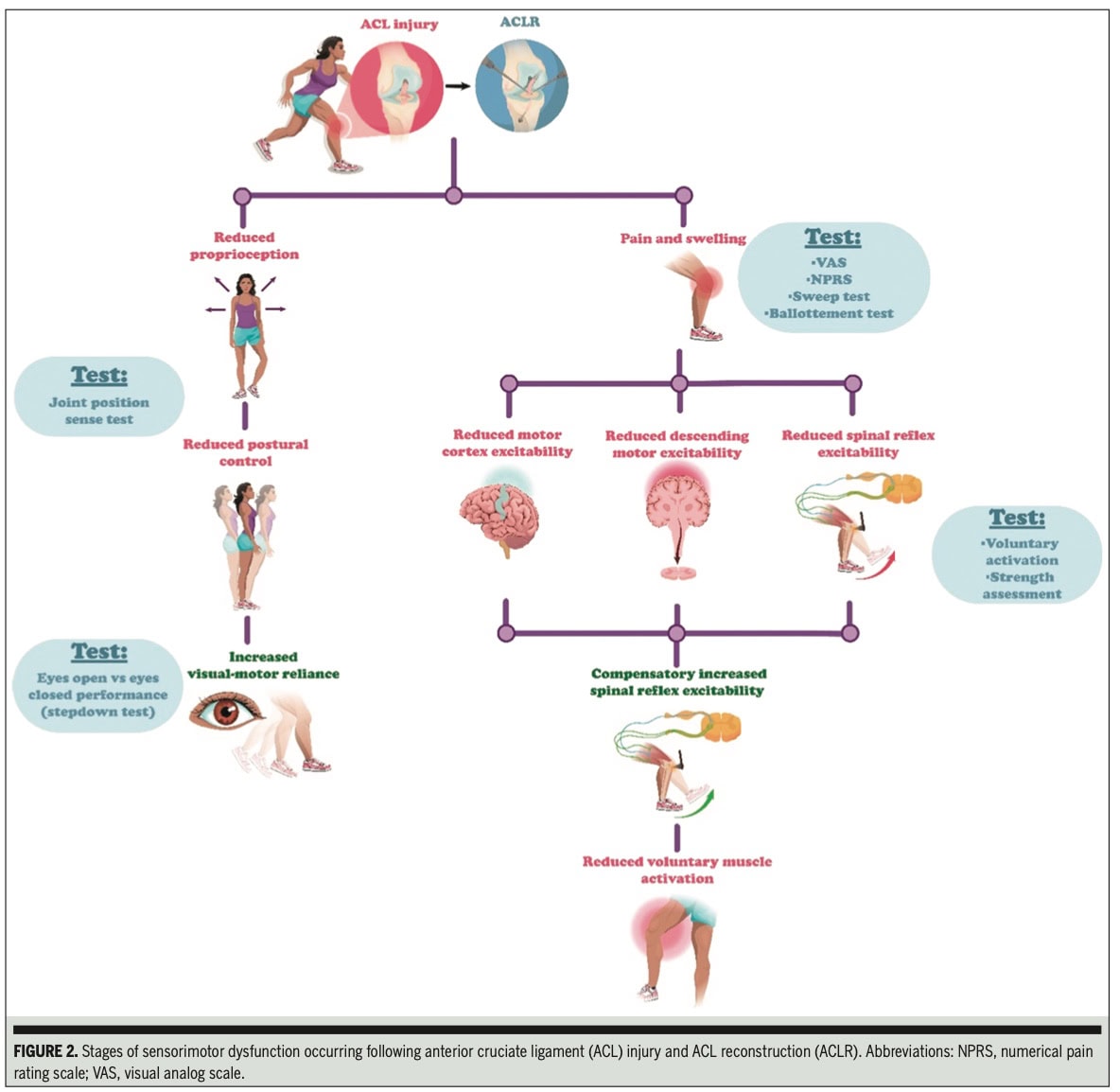
O artigo confirma que, após uma lesão do LCA, a disfunção é generalizada em todo o sistema sensório-motora, afetando as vias aferentes (sistemas somatossensorial e visual), as vias eferentes e o processamento central.
Especificidade:
- Disfunção da via aferente:
- Sistema Somatossensorial: A revisão da literatura feita pelos autores indicou aumento da dor e do inchaço, aumento do processamento cortical central (embora isso seja difícil de avaliar na prática) e um achado consistente de propriocepção reduzidaparticularmente na Articulação Do Joelho (JPS). Isso leva a um erro maior na percepção da posição do corpo.
- Sistema visual: Os autores encontraram evidências de aumento da dependência visual-motora e do processamento cortical central. Isso sugere que os indivíduos com lesões do LCA podem depender mais da visão para o movimento, aumentando potencialmente a demanda cognitiva e reduzindo o tempo de reação.
- Disfunção da via eferente: Os autores apontaram a redução da excitabilidade do córtex motor e das vias motoras descendentes, bem como a alteração da excitabilidade reflexa da coluna vertebral. Essas alterações se manifestam como ativação muscular reduzida, coordenação deficiente e fraqueza muscular persistente, especialmente no quadríceps.
A revisão da literatura feita pelos autores os levou a concluir que avaliar a propriocepção, a dor, o edema, a confiança visual-motora, a capacidade de processamento visual-motor, a força muscular e a ativação voluntária são formas práticas fundamentais de objetivar a extensão da disfunção sensório-motora após a lesão do LCA.
O comentário clínico descreve os detalhes de como realizar essas avaliações:
Avaliação da Disfunção da Via Aferente
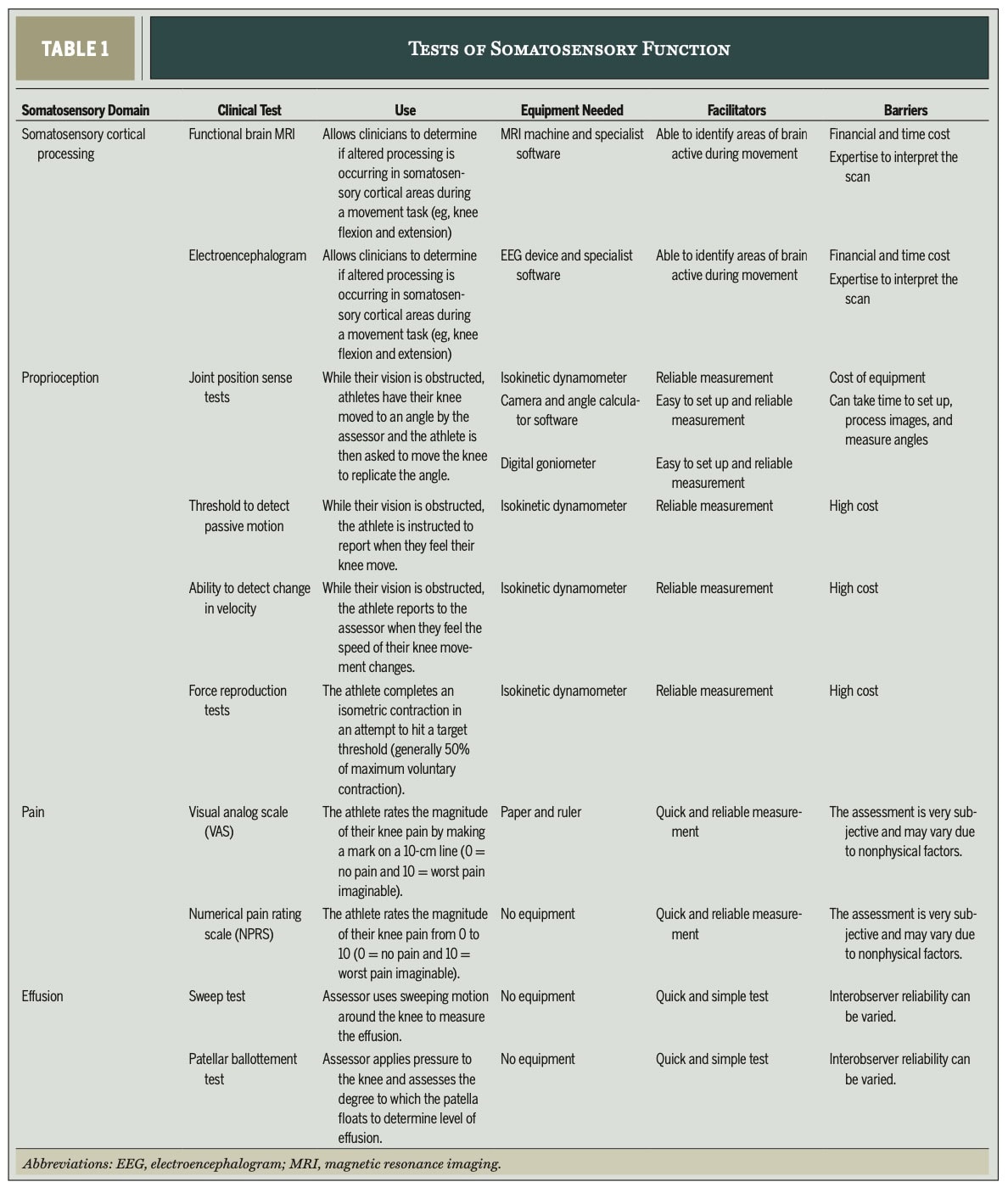
Para a avaliação somatossensorialPara a avaliação somatossensorial, o documento enfatiza a propriocepção, a dor e o derrame.
Propriocepção abrange o senso de posição da articulação, a cinestesia, o senso de velocidade do movimento e o senso de força. Como os três últimos requerem equipamento especializado, o comentário clínico recomenda o Teste de Sentido de Posição Articular para uso na prática clínica.
- Procedimento: O atleta se senta com o joelho sobre a borda de um plinto, cego. Três marcadores são colocados: no côndilo femoral lateral, no maléolo lateral e em um ponto ao longo da linha entre o trocânter maior e o côndilo femoral lateral. Uma câmera é instalada a 3 metros de distância, alinhada com o côndilo femoral lateral. O clínico estende passivamente o joelho em um ângulo alvo randomizado (30 a 60 graus), segura por 5 segundos e, em seguida, retorna a perna à posição relaxada. O atleta, então, estende ativamente o joelho para replicar o ângulo-alvo percebido.
- Coleta de dados: Uma fotografia é tirada no ângulo alvo para cada uma das 5 tentativas de replicação ativa, ou um goniômetro pode ser fixado na perna para controlar os ângulos. Os ângulos são medidos a partir de fotos usando um software de digitalização (por exemplo, Kinovea, ImageJ). A diferença média entre o alvo e os ângulos replicados quantifica a capacidade proprioceptiva.
- Interpretação: Uma diferença maior que 5,3° entre o membro com LCA e o membro não lesionado indica capacidade proprioceptiva ruim no membro lesionado, mas isso foi derivado de um estudo que incluiu apenas 10 atletas após a reconstrução do LCA. Os autores recomendam a reavaliação a cada 4-6 semanas durante a reabilitação.

Dor
Os autores recomendam o uso da Escala Numérica de Classificação da Dor (NPRS) ou da Escala Visual Analógica (EVA). Alterações de 1,4 cm a 2 cm são sugeridas para dores musculoesqueléticas e crônicas. Recomenda-se avaliar a dor a cada sessão até que ela seja resolvida.
Derrame
O teste de Sweep e o teste de Ballottement devem ser realizados para avaliar a quantidade de derrame ao redor da articulação do joelho. Os autores ressaltaram que a efusão deve ser avaliada, assim como a dor, a cada sessão até que seja resolvida.
Para a avaliação do sistema visualPara a avaliação do sistema visual, o foco está na dependência visual-motora e na capacidade de processamento:
Confiança visual-motora (por meio de testes de equilíbrio)
O trabalho adapta um teste de Stepdown de 20 cm com os olhos abertos versus olhos fechados. Com o atleta descalço e em pé em um degrau de 20 cm com as mãos nos quadris, ele pisa em uma placa de força com uma perna, visando à rápida estabilidade e mantendo a postura de aterrissagem por 20 segundos. São realizados três estudos para cada perna, ambos com os olhos abertos e depois repetidos com uma venda ou com os olhos fechados.

- O tempo para estabilidade (TTS) é calculado para as direções medial-lateral e anterior-posterior.
- Um índice de dependência visual-motora (VR) é calculado usando a fórmula descrita acima. Foi demonstrado que atletas saudáveis melhoram o TTS em 17% com os olhos fechados. Se o TTS de um atleta do atleta piorar com os olhos fechados, isso indica dependência visual.
- A avaliação subjetiva do controle postural pode ser usada se as placas de força não estiverem disponíveis. Na avaliação subjetiva, observe o controle do plano frontal, a oscilação do tronco, o movimento do quadril, a adução do joelho e a pronação e supinação do pé. É importante reavaliar a cada 6 semanas.
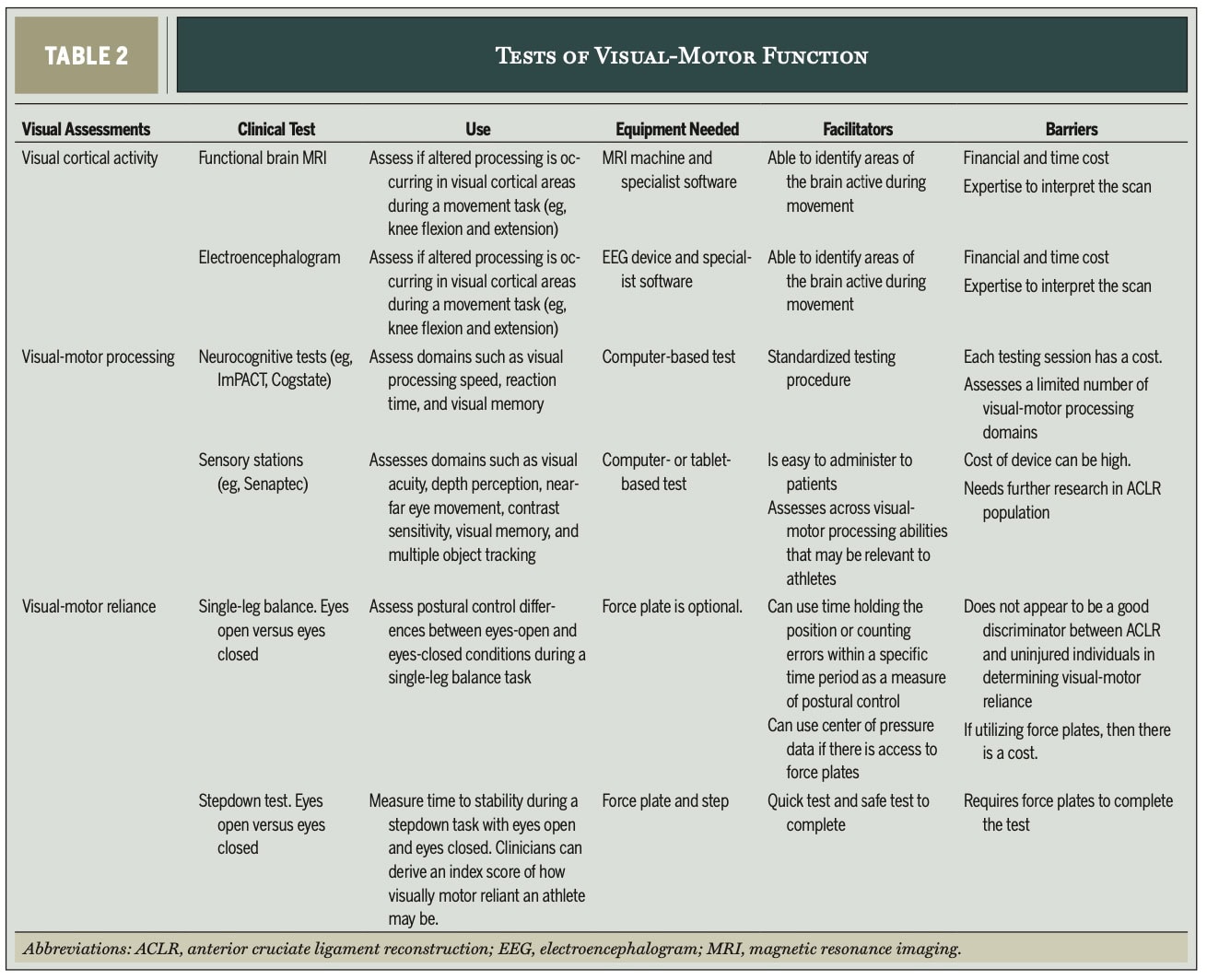
CAPACIDADE DE PROCESSAMENTO VISUAL-MOTOR
Os autores recomendam o uso de testes neurocognitivos baseados em computador (por exemplo, ImPACT, Cogstate) ou "estações sensoriais" (por exemplo, Senaptec). Avaliam domínios como velocidade de processamento visual, tempo de reação, memória visual, acuidade visual, percepção de profundidade, movimento ocular de perto para longe, sensibilidade ao contraste e rastreamento de vários objetos.
- Praticidade: Os testes baseados em computador são de custo relativamente baixo e fáceis de administrar. As estações sensoriais oferecem tarefas variadas e pontuações imediatas de percentil.
- Cuidado: A confiabilidade nas populações de ACLR e os valores normativos ainda são áreas que precisam de mais pesquisas. As informações de linha de base são cruciais, mas muitas vezes não estão disponíveis, pois o atleta provavelmente o verá depois que a lesão já tiver ocorrido e não de forma preventiva.
Avaliação do sistema eferente
Para avaliar o sistema eferente, recomenda-se a força muscular e a ativação voluntária do quadríceps. Outros domínios, como a atividade cortical motora, as vias motoras descendentes e os reflexos vertebrais, também fazem parte da via motora eferente, mas exigem equipamentos especializados que frequentemente não estão disponíveis para o clínico.
Força Muscular
Recomenda-se o uso de testes de repetição máxima (usando 1, 3 ou 5 RM), dinamometria de mão ou dinamometria isocinética.
- A dinamometria isocinética é considerada o padrão ouro, mas requer equipamento especializado nem sempre disponível. Com o atleta em uma posição sentada, com o tronco e o membro fixos, são realizadas três séries de cinco repetições concêntricas de flexão/extensão do joelho, sendo a primeira série submáxima, com repouso de um minuto entre as séries. A amplitude de movimento é de 0 a 100° a 60°/s. O pico de torque para o quadríceps e os isquiotibiais é medido, com valores-alvo de 240-270% da massa corporal para o quadríceps e 150-160% da massa corporal para os isquiotibiais.
- A dinamometria portátil oferece uma alternativa econômica para a avaliação da força isométrica do quadríceps usando cintas não elásticas, embora não possa identificar déficits específicos de alcance.
- As avaliações de força que utilizam esses métodos devem ser realizadas a cada 6 a 8 semanas.
Ativação voluntária do quadríceps
O uso de dispositivos de biofeedback de eletromiografia de superfície (EMG) é recomendado
Para avaliar a ativação voluntária do quadríceps, dois eletrodos são colocados sobre o vasto medial e dois sobre o vasto lateral. O atleta senta-se ereto com o joelho estendido até a posição neutra e realiza uma contração máxima do quadríceps, repetindo até que seja registrado um EMG consistente. Posteriormente, deitados de costas com a perna estendida, eles realizam uma contração máxima do quadríceps com uma elevação da perna reta, também repetida até que seja registrado um EMG consistente. Uma redução no registro de EMG de 20 a 30% ou mais no membro do ACLR em comparação com o membro não lesionado é interpretada como indicação de ativação voluntária reduzida. Essa avaliação deve ser realizada a cada duas semanas até que nenhuma diferença significativa seja observada.

Perguntas e reflexões
Embora os autores enfatizem as ferramentas práticas, as limitações dessas ferramentas em comparação com o equipamento "padrão ouro" (como dinamômetros isocinéticos para força ou Rm para atividade cortical) são reconhecidas. Quanta sensibilidade estamos perdendo com os testes mais práticos? E em que ponto o teste prático se torna muito insensível para detectar de forma confiável uma disfunção significativa? Por exemplo, uma avaliação subjetiva do controle postural é realmente suficiente se não houver placas de força disponíveis ou ela deixa passar déficits sutis, mas importantes? As gravações de vídeo em câmera lenta podem ajudar o examinador a notar diferenças mais sutis, mas podem estar sujeitas a erros de interpretação.
O artigo observa que são necessárias mais pesquisas sobre os testes de confiança e processamento visual-motor para identificar valores normativos e determinar se eles estão relacionados a lesões recorrentes. Essa é uma lacuna crucial. Sem dados normativos claros para uma população lesionada pelo LCA e sem uma ligação comprovada com a lesão, qual é a confiança que podemos ter ao usar essas avaliações para orientar as decisões de retorno ao esporte? Parece que ainda estamos nos estágios iniciais de algumas dessas avaliações visuais.
O artigo se concentra na lesão do LCA e em seu impacto sobre o sistema sensório-motora, principalmente em torno do joelho. No entanto, a disfunção sensório-motora geralmente se manifesta de forma mais global e pode afetar mais do que apenas a articulação do joelho. Embora o artigo destaque as alterações no processamento central, ele não se aprofunda em como elas podem afetar outras articulações ou padrões globais de movimento.
Fale comigo sobre nerdices
Embora os pesquisadores tenham feito um grande esforço para escrever uma declaração clinicamente aplicável, você deve estar ciente de que essas informações não foram derivadas de uma revisão sistemática. Em vez disso, ele serve como uma publicação de opinião de especialistas, que é, no entanto, muito informativa para o leitor, pois foi escrita para fácil implementação na prática clínica. Como comentário clínico, o artigo em si tem um nível de evidência mais baixo. Sua força está em sintetizar as pesquisas existentes e fornecer aplicações clínicas.
Confiabilidade das avaliações
O artigo cita ICCs de 0,96-0,98 para a confiabilidade inter e intraavaliadores do teste de Sentido de Posição Articulada de angulação registrada por imagem. Esses valores de confiabilidade são excelentes, indicando alta consistência. A menor mudança detectável (SDC) de 1,10° para flexão do joelho e 1,35° para extensão do joelho também é fornecida, o que é crucial para interpretar a mudança real versus o erro de medição. A interpretação de uma diferença >5,3° entre os membros como "capacidade proprioceptiva ruim" baseia-se em um estudo específico de 10 atletas de elite. Embora isso forneça uma referência, a generalização para uma população mais ampla de ACLR pode ser limitada devido ao pequeno tamanho da amostra e ao foco em atletas de elite do estudo original.
O documento registra "boa concordância interobservador" para o teste Sweep e Ballottement testes. Embora isso seja positivo, faltam medidas estatísticas específicas (por exemplo, coeficientes Kappa, ICCs específicos) que forneçam uma quantificação mais precisa da concordância. Essa é uma limitação comum dos testes de exames clínicos.
Os autores relatam "boa confiabilidade (ICCs=0,71-0,96)" para sua tarefa de stepdown adaptada. Essa é uma faixa ampla, e ICCs específicos para o índice de RV seriam mais informativos. A interpretação de que "atletas saudáveis melhoraram seu tempo para o tempo de estabilização em 17% com os olhos fechados" e a subsequente implicação de confiança visual se o TTS de um atleta de um atleta piorar de um atleta piorar com os olhos fechados, estabelece uma referência clara. No entanto, os dados para atletas saudáveis são "não publicados", o que é uma fraqueza metodológica, pois não foram submetidos à revisão por pares.
Capacidade de processamento visual e motor (testes neurocognitivos, estações sensoriais): A confiabilidade é considerada "boa" para atletas não lesionados, mas é feita uma ressalva crítica: "nenhum estudo examinou sua confiabilidade na população de ACLR". Essa é uma limitação significativa para o uso desses testes especificamente na reabilitação do LCA, pois a confiabilidade pode ser diferente em populações lesionadas. A falta de valores normativos e de vínculos estabelecidos com o risco de reinjúria também são destacados como áreas que precisam de mais pesquisas.
Dinamometria isocinética: Descrito como o "padrão ouro" com "alta confiabilidade (ICC=0,74-0,93)" [1, p. 9]. Em geral, essa faixa é considerada boa. Os valores-alvo (quadríceps 240-270% da massa corporal, isquiotibiais 150-160% da massa corporal) são fornecidos.
Dinamometria de mão: Declarado como "confiável e válido para medir a força isométrica do quadríceps ao usar tiras não elásticas". Isso proporciona confiança em seu uso como uma alternativa prática.
Ativação voluntária (EMG de superfície): O documento sugere uma "diferença maior ou igual a 20% a 30%" como clinicamente relevante com base em suas referências. Isso fornece um limite prático para a interpretação dos resultados da EMG.
Risco de preconceito
Como um comentário clínico, uma avaliação formal do risco de viés não se aplica ao artigo em si. No entanto, a seleção de métodos de avaliação feita pelos autores é orientada por sua prática clínica, o que introduz a possibilidade de viés de seleção. Embora eles busquem métodos baseados em evidências, a profundidade das evidências para cada teste sugerido varia, conforme observado acima.
A força desse comentário clínico está em seu foco na aplicação clínica prática. Os autores fizeram um trabalho louvável de sintetizar a pesquisa para fornecer estratégias de avaliação acionáveis. No entanto, é importante que o leitor reconheça que esse foco prático, às vezes, ocorre às custas de uma análise estatística rigorosa e da adesão a hierarquias estritas baseadas em evidências encontradas em revisões sistemáticas ou estudos primários de grande escala. O comentário serve como uma ponte valiosa entre a pesquisa e a prática, mas também destaca a necessidade contínua de mais pesquisas de alta qualidade, particularmente sobre a confiabilidade e a validade dos testes práticos na população de ACLR e sua ligação direta com resultados significativos, como o risco de lesão.
Mensagens para levar para casa
Há muito tempo se sabe que as lesões do LCA afetam a estabilidade do joelho, mas o que está se tornando cada vez mais claro é o efeito mais amplo no sistema sensório-motor, influenciando o planejamento e a execução do movimento.
A disfunção sensório-motora após a lesão do LCA é multifacetada. A Articulação Do Joelho não é afetada apenas pela articulação do joelho, mas por todo o sistema aferente (somatossensorial, visual) e eferente, incluindo o processamento central. Precisamos ir além da força e da estabilidade. Este documento descreve as avaliações recomendadas para a prática clínica. Embora exista equipamento especializado, os clínicos ainda podem avaliar os principais aspectos da disfunção sensório-motora usando ferramentas prontamente disponíveis, como o teste SENSÓRIO-MOTORA, escalas de dor/efusão, testes de step-down adaptados para confiança visual e dinamometria de mão ou teste de repetição máxima para força.
Este documento estabelece as bases para a compreensão do que e como avaliar. Fique atento à Parte 2 para saber como reabilitar essas disfunções!
Referência
O QUE PROCURAR PARA EVITAR LESÕES NOS ISQUIOTIBIAIS, PANTURRILHAS E QUADRÍCEPS
Não importa se você trabalha com atletas de alto nível ou amadores, não deve deixar passar esses fatores de risco que podem expô-los a um risco maior de lesão. Este webinar permitirá que você identifique esses fatores de risco para trabalhar neles durante a reabilitação!

