Síndrome Radicular Cervical: Operar ou educar?

Introdução
Síndrome radicular cervical é um termo genérico que abrange a dor radicular cervical e a radiculopatia cervical. Essa última é uma condição predominantemente causada por uma hérnia de disco cervical, que traz consigo déficits sensoriais e motores. A dor radicular cervical se manifesta como dor irradiada ao longo do braço, muitas vezes com gravidade suficiente para atrapalhar a vida cotidiana. Embora os sintomas geralmente melhorem em seis meses, a intervenção cirúrgica, geralmente a discectomia anterior, é considerada quando as medidas conservadoras falham. Apesar das taxas de sucesso relatadas de 80-95% com base em resultados funcionais e de dor, apenas dois terços dos pacientes expressam satisfação com o alívio geral de suas queixas relacionadas. Isso destaca a necessidade contínua de pesquisas para otimizar as estratégias de tratamento. Este estudo CASINO foi iniciado para abordar a escassez de conhecimento sobre as diferenças de longo prazo nos resultados entre o tratamento cirúrgico e o conservador para pacientes com síndrome radicular cervical devido à hérnia de disco intervertebral.
Métodos
Esse estudo de coorte prospectivo foi realizado na Holanda entre 2012 e 2021. Os participantes elegíveis eram adultos de 18 a 75 anos que tinham síndrome radicular cervical, definida como dor desabilitada ou sensações de formigamento por pelo menos dois meses. Um neurologista ou neurocirurgião confirmou o diagnóstico, e uma RM confirmou a presença de uma hérnia de disco com compressão da raiz.
Em caso de mielopatia cervical (objetivada por meio de RM) ou paresia de braço, definida como MRC < 4, os participantes foram excluídos.
Um grupo cirúrgico e conservador foi criado após a consulta com o neurocirurgião. Ambas as opções foram discutidas e equilibradas com o participante e, de comum acordo, foi tomada a decisão de optar pela cirurgia ou pelo tratamento conservador. Não houve randomização.
Os participantes que optaram pela intervenção cirúrgica foram submetidos a uma discectomia anterior padrão sob anestesia geral, na qual o ligamento longitudinal posterior foi aberto para descomprimir a raiz nervosa e a dura. Uma gaiola de PEEK foi colocada no espaço intervertebral. Após o procedimento, os participantes foram hospitalizados por um a dois dias, mas não houve fisioterapia após o procedimento.
Para o grupo de gerenciamento conservador, de acordo com o protocolo, o neurologista ou o clínico geral era o responsável. Os participantes desse grupo foram informados sobre a condição e o prognóstico favorável da radiculopatia cervical. Eles foram incentivados a retomar suas atividades diárias. Uma abordagem gradual para o manejo da dor com paracetamol, AINES ou tramadol foi incluída, se necessário. Não foi prescrita rotineiramente fisioterapia ou um colar cervical macio; no entanto, foi permitido iniciar esses tratamentos se o paciente considerasse necessário. Eles receberam um cronograma que visava à atividade graduada. Os participantes desse grupo foram mantidos em segurança, o que significa que, no caso de surgirem déficits neurológicos progressivos ou a dor se tornar intolerável, os pacientes eram encaminhados de volta ao neurocirurgião para explorar possíveis opções cirúrgicas.
Os resultados primários foram a escala EVA para dor no braço e o Índice de Incapacidade no Pescoço. Essas medidas foram obtidas na linha de base, 6, 12, 26, 38, 52 e 104 semanas após a inscrição. O Índice de Incapacidade do Pescoço foi convertido em uma escala de 100 pontos, com pontuações mais altas representando resultados piores. A diferença mínima clinicamente importante (MCID) foi definida como uma redução de 30% na dor no braço EVA e 20 pontos no Índice de Incapacidade no Pescoço de 100 pontos.
Os resultados secundários incluíram a escala EVA para dor no pescoço e o EuroQol EVA (EQ-EVA), que avalia a saúde geral de 0 (pior saúde imaginável) a 100 (melhor saúde imaginável).
Os dados dos participantes foram dicotomizados para relatar a distribuição dos resultados bem e mal-sucedidos. Os seguintes valores de corte foram considerados como um bom resultado:
- EVA dor no braço ≤ 25
- Índice de Incapacidade do Pescoço ≤ 24
- EVA dor no pescoço ≤ 35
- EQ-EVA ≥ 69
Resultados
Um total de 141 participantes foi incluído no estudo, 53 dos quais foram tratados de forma conservadora e 88 optaram pela descompressão anterior cirúrgica.
As pessoas do grupo conservador tinham, em média, 54,6 anos de idade, em comparação com as do grupo cirúrgico, que tinham 49 anos de idade. Essa diferença de idade foi estatisticamente significativa. No grupo conservador, 58% eram do sexo masculino, enquanto apenas 40% eram do grupo cirúrgico. Essa diferença de gênero, no entanto, não foi estatisticamente significativa. O índice médio de massa corporal (IMC) no grupo conservador foi de 27,7 kg/m2 em comparação com 25,8 kg/m2 no grupo cirurgia, o que levou a uma diferença significativa na linha de base. A média da EVA para dor no braço no grupo conservador foi de 49,9/100 em comparação com 60,9/100 no grupo conservador, também produzindo uma diferença significativa na linha de base entre os grupos.
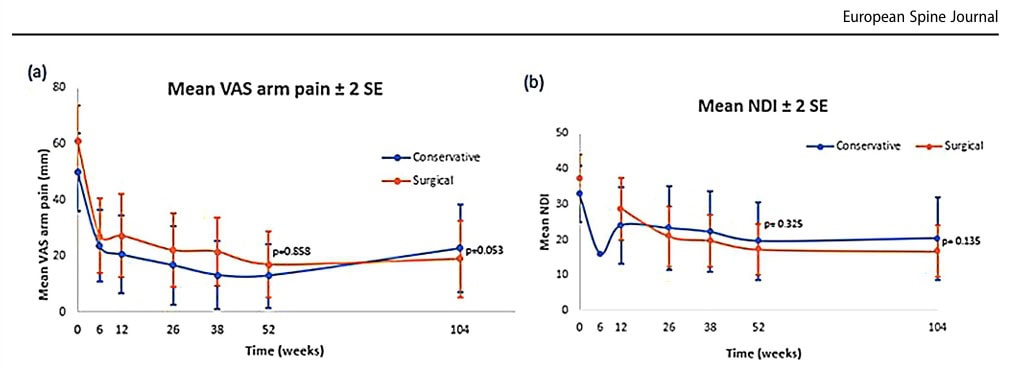
No primeiro ano, a EVA para dor no braço diminuiu em uma média de 36,9 mm no grupo conservador em comparação com 43,9 mm no grupo cirúrgico. Isso não produziu uma diferença significativa entre os grupos (p = 0,858).
O Índice de Incapacidade do Pescoço em um ano diminuiu, em média, 13,3 pontos no grupo conservador e 20,1 pontos no grupo cirúrgico, não havendo diferença significativa (p=0,329).
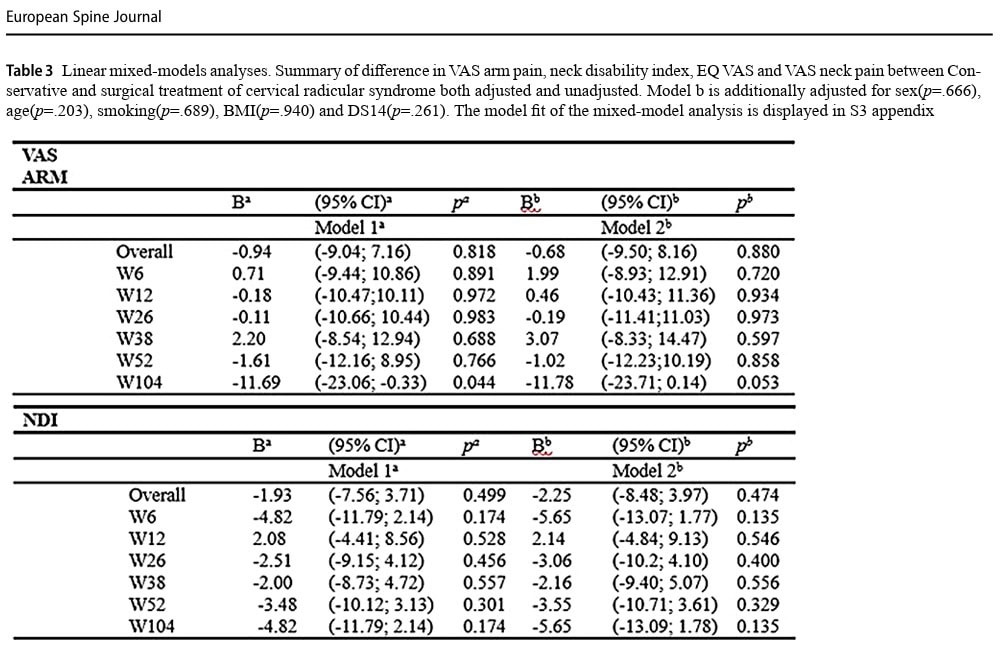
Quando os dados foram comparados em 2 anos (104 semanas), a dor no braço EVA diminuiu em 27,1 mm no grupo conservador e em 41,9 mm no grupo cirúrgico. Isso não produziu nenhuma diferença significativa entre os grupos (p=0,053), embora os autores tenham rotulado isso falsamente como uma diferença clinicamente relevante dentro do grupo. dentro declinicamente relevante dentro do grupo, uma vez que a redução excedeu o declínio bem-sucedido pré-especificado de 30%.
O Índice de Incapacidade do Pescoço em 2 anos mostrou uma redução média de 12,5 pontos no grupo conservador e de 20,6 no grupo cirúrgico. Isso não foi estatisticamente significativo (p=0,135).
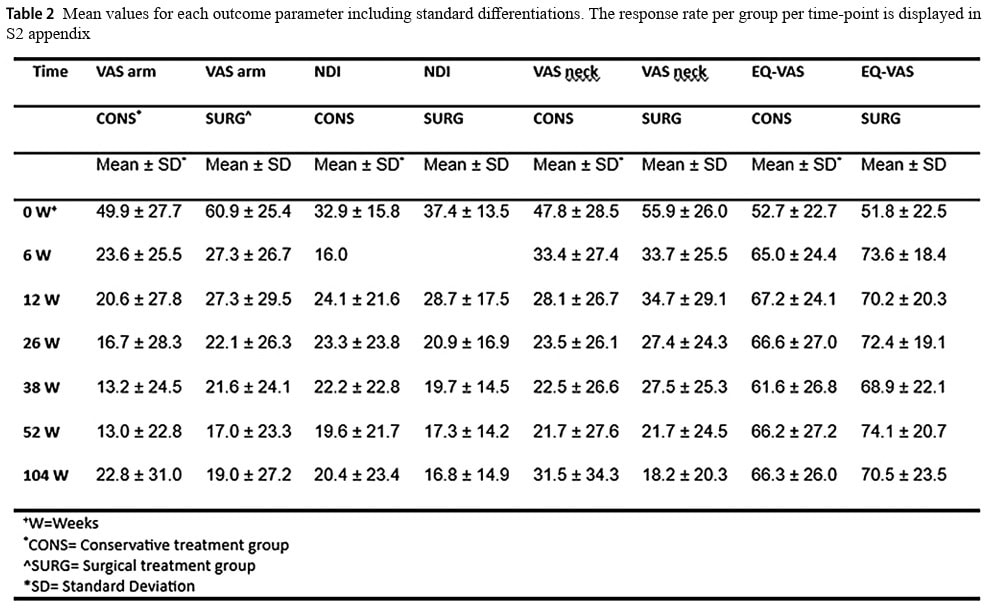
Quando os dados da EVA sobre dor no braço foram dicotomizados, 87% dos participantes do grupo conservador e 70% do grupo cirúrgico relataram um bom resultado. Isso mudou para 70% e 74% em 2 anos, para os grupos conservador e cirúrgico, respectivamente.
A dicotomização do resultado do Índice de Incapacidade do Pescoço em um ano revelou que 76% do grupo conservador e 74% do grupo tratado cirurgicamente tiveram um bom resultado. Em 2 anos, isso mudou para 71% do grupo conservador e 80% do grupo cirúrgico.
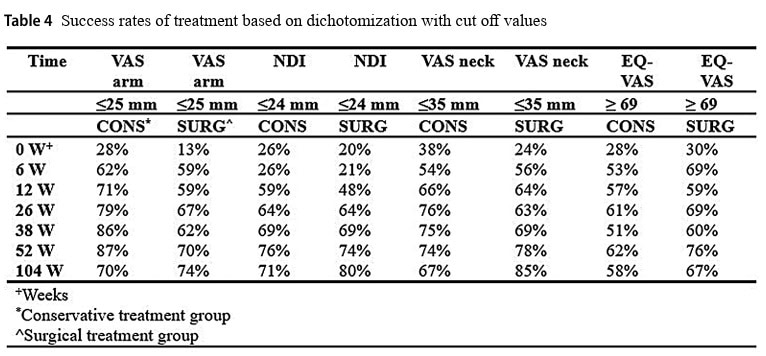
A análise dos resultados secundários não revelou diferenças significativas (p=0,493) entre os grupos em um ou dois anos para o EQ-EVA, embora ambos os grupos tenham melhorado ao longo dos anos. A EVA para dor no pescoço diminuiu igualmente ao longo do tempo, mas, após 2 anos, foi encontrada uma diferença significativa, favorecendo o grupo cirúrgico (p=0,002).
Perguntas e reflexões
Primeiramente, o mais importante. Algo que me chamou a atenção foi o uso inconsistente da terminologia. No artigo, bem como no protocolo, os autores usam os termos "radiculopatia cervical" e "síndrome radicular cervical" de forma intercambiável. Embora pareçam semelhantes, esses termos não são sinônimos, embora muitas vezes na literatura a terminologia se sobreponha e seja usada de forma inconsistente. Para ser claro, a Síndrome Radicular Cervical é um termo genérico sob o qual se enquadram a dor radicular cervical e a radiculopatia cervical. Enquanto a dor radicular cervical aponta para uma condição dolorosa, causada por uma compressão ou irritação de uma raiz nervosa cervical, a radiculopatia cervical refere-se a uma perda da função nervosa. Essa perda pode ser de origem motora ou sensorial, mas também pode levar à perda de reflexos. Uma combinação de dor e perda da função nervosa pode ser chamada de radiculopatia dolorosa.
Agora que isso está claro, é importante saber qual população de pacientes é estudada nesta publicação. O título aponta para a radiculopatia cervical, o que implica que a condição é caracterizada por uma perda da função nervosa. O resumo afirma síndrome radicular cervical. Nos critérios de elegibilidade, "sintomas incapacitantes OU FORMIGAMENTO" foram especificados. O estudo é muito amplo para ser claro. Uma pessoa com dor excruciante causada por dor radicular cervical pode ter sintomas desabilitados. Da mesma forma, alguém com perda de função motora originada de radiculopatia cervical pode ser afetado por sintomas desabilitados. Além disso, não foram compartilhados detalhes sobre o diagnóstico, o que dificulta a conclusão de qual população exata de pacientes foi incluída. Em todo o texto, o foco está na dor e não na perda da função neurológica, presumindo que a dor radicular cervical estivesse dentro do escopo. No entanto, isso continua sendo uma suposição. A falta de clareza na definição da população do estudo limita a interpretabilidade dos resultados e a aplicabilidade a subgrupos clínicos específicos. É fundamental acertar a terminologia!
A metodologia foi alterada de um ECR para um projeto de coorte observacional. Certamente entendo por que os autores optaram por transformar o ECR em um estudo de coorte, especialmente porque tiveram problemas com o recrutamento de participantes. O estudo durou nove anos, muito tempo, durante o qual o campo da medicina continua avançando e inovando. Manter o plano original de realizar um ECR teria levado ao desperdício de recursos e ao recrutamento de uma amostra pequena, com procedimentos que podem estar desatualizados quando a publicação finalmente for enviada, o que, em última análise, não contribuiria para a pilha de evidências. No entanto, um estudo observacional não é o ideal, pois está sujeito a vieses. Não foi mencionado com especificidade onde os participantes foram recrutados, mas presumo que tenha sido em um ambiente hospitalar de atendimento terciário, uma vez que o neurologista e o neurocirurgião puderam estabelecer um diagnóstico, e o neurocirurgião estava envolvido na tomada de decisão sobre o tratamento juntamente com o paciente. Como essas pessoas já estavam consultando o neurocirurgião, aumenta a chance de que essas pessoas já estivessem buscando cuidados mais avançados, o que implica que elas tinham um viés em direção à cirurgia. De fato, dos 141 candidatos elegíveis, quase dois terços optaram pelo tratamento cirúrgico. Isso pode implicar que o estudo foi influenciado por viés de seleção e viés de tratamento. Portanto, o equilíbrio clínico permanece, o que justificaria um ECR no futuro. Como os gráficos de espaguete indicaram uma heterogeneidade substancial, mesmo dentro dos grupos, as análises de subgrupo para refinar ainda mais os participantes que responderam e os que não responderam seriam significativas.
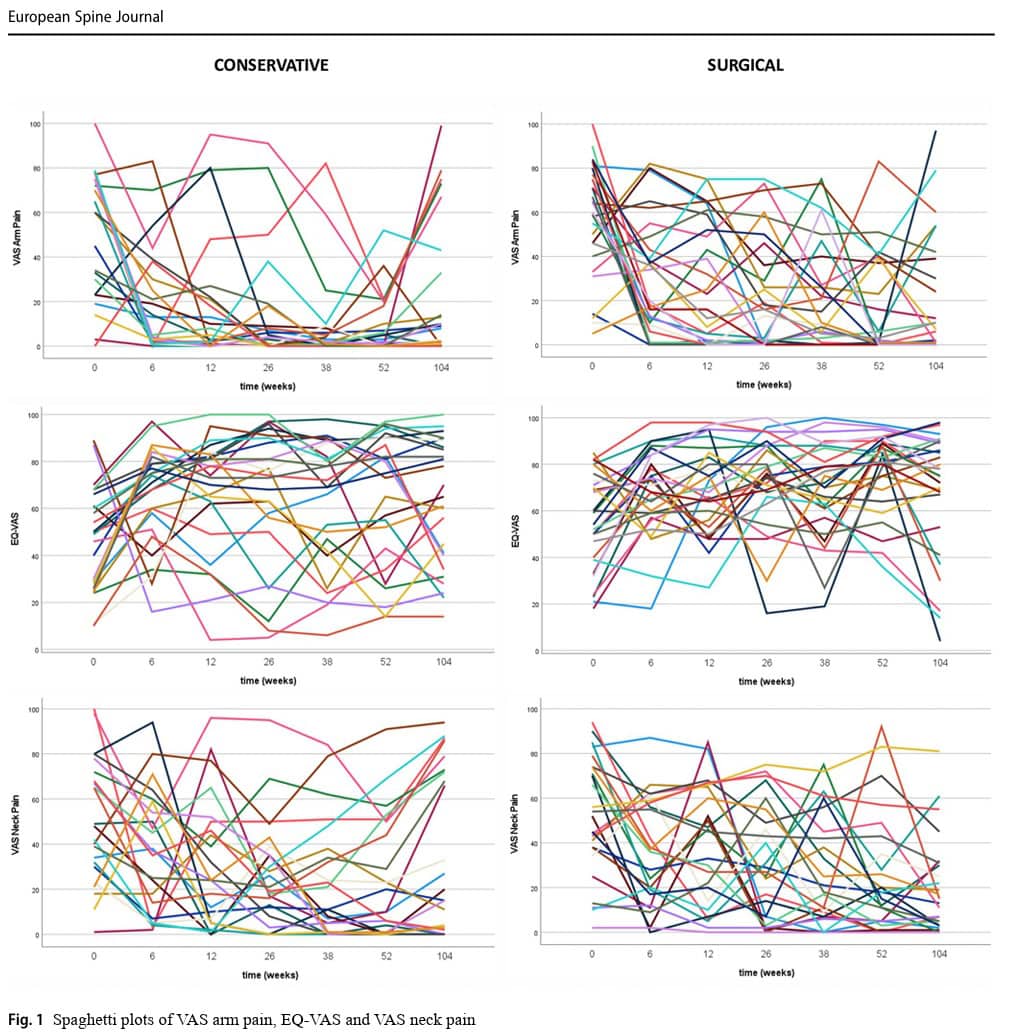
Ao examinar os dados individuais dos gráficos de espaguete, é possível observar muita variabilidade interindividual nos resultados. Isso implica que a população do estudo tinha uma heterogeneidade significativa, o que também se reflete nos amplos desvios padrão. Já na linha de base, vários fatores diferiram, mas, curiosamente, essas diferenças não foram significativas como covariáveis nas análises. As análises não encontraram efeitos de confusão significativos para as diferenças de linha de base, o que significa que, embora os grupos não fossem iguais na linha de base, essas diferenças não estão influenciando ou prevendo os resultados ao longo do tempo. Por exemplo, uma diferença significativa no IMC não implica que alguém com um IMC mais baixo terá automaticamente um efeito de tratamento melhor em comparação com alguém com um IMC mais alto.
Os autores confundiram a satisfação do paciente com bons resultados. Antes de analisar os dados, foram determinados vários pontos de corte para indicar um bom resultado. No texto, ao atingir um dos pontos de corte, os autores às vezes se referem a ele como um resultado significativo, indicando a satisfação do paciente. Por exemplo, a Tabela 4 mostra que, em 2 anos, 70% dos participantes tratados de forma conservadora tinham uma EVA de dor no braço abaixo de 25 mm/100. Os autores rotulam isso como um resultado bem-sucedido, o que é compreensível. Embora os bons resultados e a satisfação do paciente possam estar relacionados, quando alguém propõe uma determinada pontuação de corte, isso não significa necessariamente que o paciente considere que exceder essa pontuação é um resultado satisfatório. Posso imaginar que alguém com uma EVA de dor no braço abaixo de 25, mas que ainda tenha uma pontuação alta no Índice de Incapacidade do Pescoço, não ficaria muito satisfeito, embora os autores rotulem o paciente como alguém que apresenta um resultado bem-sucedido. Em vez disso, os pacientes devem ser envolvidos na concepção de um estudo para indicar quais resultados indicariam sucesso e trariam satisfação para eles.
Fale comigo sobre nerdices
O estudo foi originalmente projetado para ser um ensaio controlado randomizado (RCT), mas foi transformado em um estudo de coorte observacional ao longo do caminho. Os autores explicaram que esse desvio de protocolo foi necessário, pois a inclusão parecia ser um desafio. Doze participantes foram incluídos no formato de RCT antes de mudar para o formato de estudo de coorte. O desvio do protocolo foi explicado de forma transparente no artigo.
Os cálculos de tamanho de amostra pré-especificados exigiram a inclusão de 100 participantes por grupo, assumindo alfa = 0,05, poder de 90% e uma redução de 15 mm na EVA para dor no braço como um efeito clinicamente relevante, com um desvio padrão de 30 no pior cenário e levando em conta 10% de perda de acompanhamento.
Aqui estão três aspectos a serem discutidos:
- O Índice de Incapacidade do Pescoço foi especificado como um resultado secundário no protocolo, mas foi usado como medida de resultado primário na publicação final. Essa alteração post hoc introduz um risco de viés na divulgação do resultado e levanta preocupações sobre a divulgação seletiva.
- A MCID foi definida em uma redução de 30% na dor no braço EVA, mas para a análise de potência, uma redução de 15 mm foi usada como sendo clinicamente relevante. Isso é trabalhar com dois pesos e duas medidas.
- Embora fossem necessários 200 participantes, o estudo foi interrompido após a inscrição de 141 participantes, nove anos após o início da inscrição. Assim, os autores ignoraram o cálculo original do tamanho da amostra e incluíram menos participantes do que o planejado originalmente. Isso limita o poder do estudo e pode levar a descobertas falsas negativas.
Os resultados foram descritos de acordo com a MCID, com a ressalva em relação à forma como os autores interpretaram isso. Vamos dar uma olhada mais de perto no que foi dito.
- Para o resultado EVA de dor no braço, o grupo conservador apresentou uma redução na dor de 49,9/100 para 13,0 em um ano. Na escala EVA, isso significa uma diferença de mais de 30 mm em 100 mm, excedendo a MCID de 30 mm. Passar de 49,9 mm para 13,0 mm é uma redução de 74%.
- Para o resultado EVA dor no pescoço, foi observada uma redução de 47,8 mm para 21,7 mm no grupo conservador. Embora isso signifique uma redução de 54,6%, aparentemente superando o MCID, essa diferença de 26,1 mm está abaixo do MCID de 30 mm.
- Embora nessa publicação essa interpretação errônea não tenha sido enfatizada demais para indicar uma diferença quando, na verdade, não há nenhuma, essa é uma interpretação errônea/enganosa comum que você deve sempre observar ao ler um artigo. Quando for necessária uma redução de 30 mm em uma escala de 100 mm (que é de 30%), você deve sempre prestar atenção à imagem distorcida comum de rotular uma diferença de 30% como sendo clinicamente relevante quando ela é expressa na pontuação inicial em vez de na escala total.
- Como você pode ver, uma redução de 30% não é uma redução de 30/100 pontos.
Como a dor radicular cervical é normalmente mais pronunciada no braço do que no pescoço, os autores fizeram um bom trabalho ao priorizar a EVA para dor no braço como medida de resultado primário. Embora ambos os grupos tenham demonstrado reduções significativas ao longo do tempo, a diminuição da dor no braço não alcançou uma diferença significativa entre os grupos. Apesar de ambos os grupos terem apresentado uma redução significativa na dor no braço, não foi possível identificar a superioridade de um tratamento em relação ao outro. Somente a EVA para dor no pescoço alcançou uma diferença estatisticamente significativa entre os grupos em 2 anos, favorecendo o grupo cirúrgico. Mas quando as pessoas se queixam mais de dor no braço quando têm essa condição, e a única diferença significativa entre os grupos é encontrada para o resultado secundário EVA dor no pescoço, além disso, elas têm de esperar 2 anos antes de superar o grupo conservador, isso indica uma superioridade da Cirurgia? Acho que não, e o intervalo de confiança de 95% apóia esse pensamento, pois varia de -30,71 (que ultrapassa a MCID) a -7,03 (que fica aproximadamente abaixo da MCID). E, além disso, a única diferença significativa foi obtida em um resultado secundário em um estudo em que não foi adotada a correção de Bonferroni para comparações múltiplas, aumentando o risco de descobertas falso-positivas.
Por fim, foram fornecidas pouquíssimas informações sobre os pacientes durante o estudo. Conforme escrito na metodologia, no grupo conservador, a fisioterapia não foi prescrita rotineiramente, embora fosse permitida. Em nenhum lugar da publicação foram mencionados tratamentos coexistentes ou uso de medicamentos. Como o médico de família e o neurologista estavam encarregados do paciente, o atendimento provavelmente teve uma orientação mais biomédica. As boas melhoras nesse grupo não indicam que uma consulta de fisioterapia seja necessária por si só, mas, como poucos detalhes são compartilhados, não sabemos exatamente quão biopsicossocialmente orientados foram a educação e as informações. A conversa foi centrada no paciente ou todos receberam o mesmo conselho pré-preparado? Quanto tempo foi gasto nessa consulta? Além disso, nenhuma informação foi compartilhada sobre os níveis cervicais afetados, embora exames de RM fossem necessários para o diagnóstico. O protocolo pré-publicado não esclarece essas questões, defendendo estudos futuros mais transparentes.
Mensagens para levar para casa
Embora os autores apontem para possíveis resultados benéficos após a cirurgia para dor radicular cervical, uma inspeção mais minuciosa dos dados não sustenta essa conclusão. Além disso, esse desenho de coorte não é capaz de fornecer evidências conclusivas sobre a superioridade de um dos tratamentos.
Como os estudos observacionais não podem descartar vieses comuns (viés de seleção, viés de confusão - por exemplo, pacientes que optam pela cirurgia com melhores expectativas de que a cirurgia os "cure"), um ECR pode ser justificado. Um RCT piloto deve ser conduzido primeiro para resolver problemas com o recrutamento de pacientes, conforme observado neste estudo.
Como nesse estudo CASINO, a população de pacientes é descrita em termos vagos, o que deixa o leitor incerto se os participantes estavam sentindo apenas dor radicular ou se haviam progredido para radiculopatia cervical com déficits neurológicos. Essa ambiguidade não é trivial; a dor sem disfunção e a dor com deficiência nervosa objetiva geralmente respondem de forma diferente às intervenções. Sem limites diagnósticos claros, a interpretação dos resultados se torna um jogo de azar, ironicamente condizente com o nome do estudo. Assim como girar a roleta sem saber quais números correspondem a qual apresentação clínica, essa falta de especificidade introduz uma forma de randomização metodológica que prejudica a validade externa dos resultados
Referência
Programa de exercícios caseiros para dor de cabeça 100% gratuito
Faça o download deste programa de exercícios domésticos GRATUITO para seus pacientes que sofrem de dores de cabeça. Basta imprimi-lo e entregá-lo a eles para que realizem esses exercícios em casa

