Tendinopatia stożek rotatorów : Nowe wytyczne dotyczące praktyki klinicznej na rok 2025
Ból barku związany ze stożkiem rotatorów jest jedną z najczęstszych dolegliwości mięśniowo-szkieletowych występujących w przychodniach podstawowej opieki zdrowotnej i fizjoterapii. Jednak nadmierna medykalizacja, niespójne strategie oceny i poleganie na badaniach obrazowych są nadal powszechne.
Wytyczne 2025 Clinical Practice Guideline autorstwa Desmeules i wsp. opublikowane w Journal of Orthopaedic & Sports Fizjoterapia zawierają kompleksowy i oparty na dowodach przegląd diagnozy,
niechirurgicznego leczenia i rehabilitacji dorosłych z tendinopatią stożka rotatorów (RCT). Ten artykuł podsumowuje kluczowe aktualizacje i wnioski z wytycznych 2025, pomagając klinicystom stosować je z pewnością i jasnością w codziennej praktyce.
Clinical Practice Guideline 2025 zawiera kompleksowy i oparty na dowodach przegląd diagnozy, niechirurgicznego leczenia i rehabilitacji osób dorosłych z tendinopatią stożka rotatorów.
Dlaczego te wytyczne mają znaczenie
Opracowane przez międzynarodowy zespół ekspertów w dziedzinie fizjoterapii, ortopedii i medycyny fizykalnej, wytyczne praktyki klinicznej opierają się na systematycznych przeglądach, zaangażowaniu pacjentów i rygorystycznych standardach metodologicznych. Wspierane przez Quebec Rehabilitacja Network (REPAR), Quebec Pain Research Network (QPRN) i Academy of Orthopaedic Fizjoterapia (AOPT) of the American Fizjoterapia Association (APTA), konsolidują najlepsze dostępne dowody dla klinicystów na całym świecie. Dzięki zaangażowaniu w proces weryfikacji ośmiu przedstawicieli pacjentów z trzech krajów, niniejsze wytyczne odzwierciedlają również doświadczenia i preferencje osób korzystających z opieki.
Wyjaśnienie ocen Dowody
Każdemu zaleceniu w wytycznych praktyki klinicznej przypisano ocenę odzwierciedlającą siłę i pewność dowodów potwierdzających:
- Stopień A - Mocne dowody: Poparte wieloma wysokiej jakości randomizowanymi badaniami kontrolowanymi (RCT) lub przeglądami systematycznymi.
- Stopień B - Umiarkowane dowody: Poparte co najmniej jednym wysokiej jakości RCT lub kilkoma niższej jakości RCT lub badaniami kohortowymi.
- Stopień C - Słabe dowody: Oparte na pojedynczych badaniach niższej jakości lub konsensusie ekspertów, gdzie badania są ograniczone.
- Stopień D - Sprzeczne dowody: Badania nie zgadzają się w swoich ustaleniach.
- Stopień E - Teoretyczne/podstawowe: Na podstawie badań na zwłokach, biomechanice lub zwierzętach.
- Stopień F - Opinia eksperta: W oparciu o najlepsze praktyki i konsensus kliniczny przy braku dowodów empirycznych.
Ból barku związany z mankietem rotatorów
Zdobądź pewność siebie i wiedzę, aby skutecznie leczyć ból barku związany ze stożkiem rotatorów u swoich pacjentów z Filipem Struyfem. Zostaniesz wyposażony w narzędzia i wiedzę, aby poprawić funkcję barku, zmniejszyć ból i poprawić jakość życia swoich pacjentów.

Kluczowe zalecenia kliniczne
1. Ocena i Diagnoza
- Kompleksowy subiektywny wywiad (ocena F): Klinicyści muszą uwzględnić dokładny wywiad z pacjentem, biorąc pod uwagę wiek, płeć, dominację ręki, wymagania zawodowe, aktywność sportową, stosowanie leków, choroby współistniejące, wpływy psychospołeczne, mechanizm urazu, wcześniejsze leczenie, obecne objawy (ból, ograniczenie zakresu ruchu [ROM], osłabienie) i cele pacjenta.
- Ocena fizyczna (stopień F): Powinno obejmować badanie pod kątem deformacji, atrofii mięśniowej i obrzęku; pomiar aktywnego/pasywnego zakresu ruchu i siły; oraz opcjonalnie badanie palpacyjne i testy specjalne oparte na analizie klinicznej. Kręgosłup szyjny powinien zostać poddany badaniu przesiewowemu w celu wykluczenia bólu rzutowanego.
- CZERWONA FLAGA (stopień F): Klinicyści muszą przeprowadzić badania przesiewowe pod kątem poważnych patologii, takich jak infekcje, nowotwory, choroby układu krążenia lub choroby ogólnoustrojowe. Czynniki prognostyczne (stopień B): Identyfikacja czynników osobistych, klinicznych i związanych z pracą wpływających na rokowanie jest zalecana w celu opracowania zindywidualizowanych planów opieki.
- Testy specjalne (stopień B): Test bólu łuku może pomóc w potwierdzeniu diagnozy, podczas gdy test Hawkinsa-Kennedy'ego może pomóc w jej wykluczeniu.
- Obiektywne pomiary (stopień A): ROM należy mierzyć za pomocą goniometru, inklinometru lub zatwierdzonej aplikacji na smartfona. Pomiar ROM łopatki jest niewiarygodny i niezalecany. Testy siły powinny być wykonywane przy użyciu ręcznego dynamometru.
- Zgłaszane przez pacjentów pomiary wyników (stopień A): Do śledzenia bólu i niepełnosprawności należy używać zweryfikowanych, wiarygodnych i czułych narzędzi, takich jak wskaźnik bólu i niepełnosprawności barku (SPADI) lub kwestionariusz niepełnosprawności ręki, barku i dłoni (DASH).
- Obrazowanie (stopień F): Nie powinno być stosowane początkowo. Diagnostyczne badanie ultrasonograficzne jest preferowane, jeśli obrazowanie jest potrzebne po 12 tygodniach nieskutecznego leczenia zachowawczego. Obrazowanie metodą rezonansu magnetycznego (MRI) nie jest rutynowo zalecane. Należy otwarcie omówić z pacjentami wady i zalety obrazowania.
- Skierowanie (stopień F): Pacjenci z uporczywymi i ciężkimi objawami po 12 tygodniach leczenia powinni zostać skierowani do specjalisty w zakresie układu mięśniowo-szkieletowego (np. lekarza medycyny sportowej, fizjoterapeuty lub chirurga ortopedy).
2. Leczenie farmakologiczne
- Acetaminofen (stopień C): Może być zalecany do krótkotrwałego uśmierzania bólu. Niesteroidowe
- Leki przeciwzapalne (NLPZ) (stopień B): Skuteczne w krótkotrwałym leczeniu bólu.
- Opioidy (stopień F/C): Nie powinny być stosowane jako leczenie pierwszego rzutu. Można rozważyć krótkotrwałe stosowanie w ciężkich przypadkach, gdy inne opcje są nieskuteczne lub przeciwwskazane. Wymaga regularnej ponownej oceny ryzyka.
- Zastrzyki z kortykosteroidów (stopnie B/C): Mogą być stosowane w celu krótkotrwałego uśmierzenia bólu, ale nie jako interwencja pierwszego rzutu. W przypadku wstrzyknięć zalecane jest badanie ultrasonograficzne.
- Płukanie zwapnień (stopień B): Zalecany w przypadku tendinopatii zwapniałej, która nie reaguje na początkowe leczenie.
- Osocze bogatopłytkowe (PRP) i kwas hialuronowy (stopnie D/F): Może być brane pod uwagę
3. Zasady Rehabilitacji
- Edukacja (stopień C): Klinicyści powinni edukować pacjentów w zakresie ich stanu, modyfikacji aktywności, neuronauki bólu, rokowania i strategii samodzielnego leczenia bólu. Dostosowanie komunikacji do poziomu umiejętności czytania i pisania oraz kontekstu psychospołecznego.
- Terapia ruchowa (stopień A): Core intervention. Powinna obejmować progresywny trening oporowy i ćwiczenia kontroli motorycznej. Indywidualizacja w oparciu o tolerancję bólu i cele pacjenta.
- Terapia manualna (stopień B): Może krótkotrwale zmniejszyć ból, jeśli jest stosowana razem z ćwiczeniami. Techniki obejmują pracę z tkanką miękką i mobilizacje stawów/manipulacje.
- Taping (stopień D): Może być stosowany pomocniczo w celu krótkotrwałego zmniejszenia bólu.
- Akupunktura (stopień C): Może oferować dodatkowe krótkoterminowe korzyści w połączeniu z aktywną rehabilitacją.
- Terapia falą uderzeniową (stopień C).: Przydatna w tendinopatii zwapniałej. Niezalecane w RCT bez zwapnień.
- Terapia laserowa (stopień C): Może zmniejszać ból w tendinopatii.
- Ultrasonografia terapeutyczna (stopnie C/B): Niezalecane zarówno w przypadku zwapniałych, jak i niezwapniałych RCT ze względu na brak korzyści.
- Modyfikacje ergonomiczne (stopień C): Może pomóc zmniejszyć obciążenie zawodowe barku.
4. Return to Sport
- Tolerancja obciążenia (stopień F): Plany powrotu do sportu powinny opierać się na zdolności sportowca do tolerowania obciążenia barku i stożka rotatorów.
- Mierniki wyników (stopień F): Korzystanie z zatwierdzonych narzędzi do oceny bólu, niepełnosprawności, gotowości do powrotu i sprawności funkcjonalnej. Przykłady obejmują testy wydajności specyficzne dla sportu i listy kontrolne powrotu do sportu.
Podsumowanie
Wytyczne praktyki klinicznej 2025 dotyczące tendinopatii stożka rotatorów zapewniają jasne i kompleksowe ramy dla zachowawczej opieki nad barkiem. Priorytetowo traktuje zindywidualizowaną ocenę opartą na wywiadzie i badaniu klinicznym, odradza wczesne obrazowanie i wspiera obiektywne narzędzia pomiarowe dla zakresu ruchu i siły. Interwencje farmakologiczne są drugorzędne w stosunku do aktywnej rehabilitacji, a terapia ruchowa jest kamieniem węgielnym powrotu do zdrowia. Terapie wspomagające, takie jak terapia manualna, taping i akupunktura, mogą być rozważane selektywnie. Wytyczne podkreślają również znaczenie edukacji skoncentrowanej na pacjencie i stopniowego, opartego na obciążeniu programowania powrotu do sportu. Ogólnie rzecz biorąc, zachęca klinicystów do mniejszego polegania na diagnostyce obrazowej i pasywnych metodach, a bardziej na aktywnych, opartych na dowodach strategiach, które wzmacniają pozycję pacjentów.
Zmiany w wytycznych 2022:
- Integracja przeglądów systematycznych do października 2023 r.
- Nowe zalecenia dotyczące powrotu do sportu.
- Bardziej przejrzysta ocena dowodów przy użyciu metodologii dostosowanej do GRADE.
- Ulepszony język skoncentrowany na pacjencie i priorytetowe traktowanie wspólnego podejmowania decyzji.
Drzewo decyzyjne postępowania ze stożkiem rotatorów
Autorzy przedstawili dodatkowe drzewo decyzyjne, które pomaga klinicystom w procesie rehabilitacji pacjentów z powodu tendinopatii stożka rotatorów.
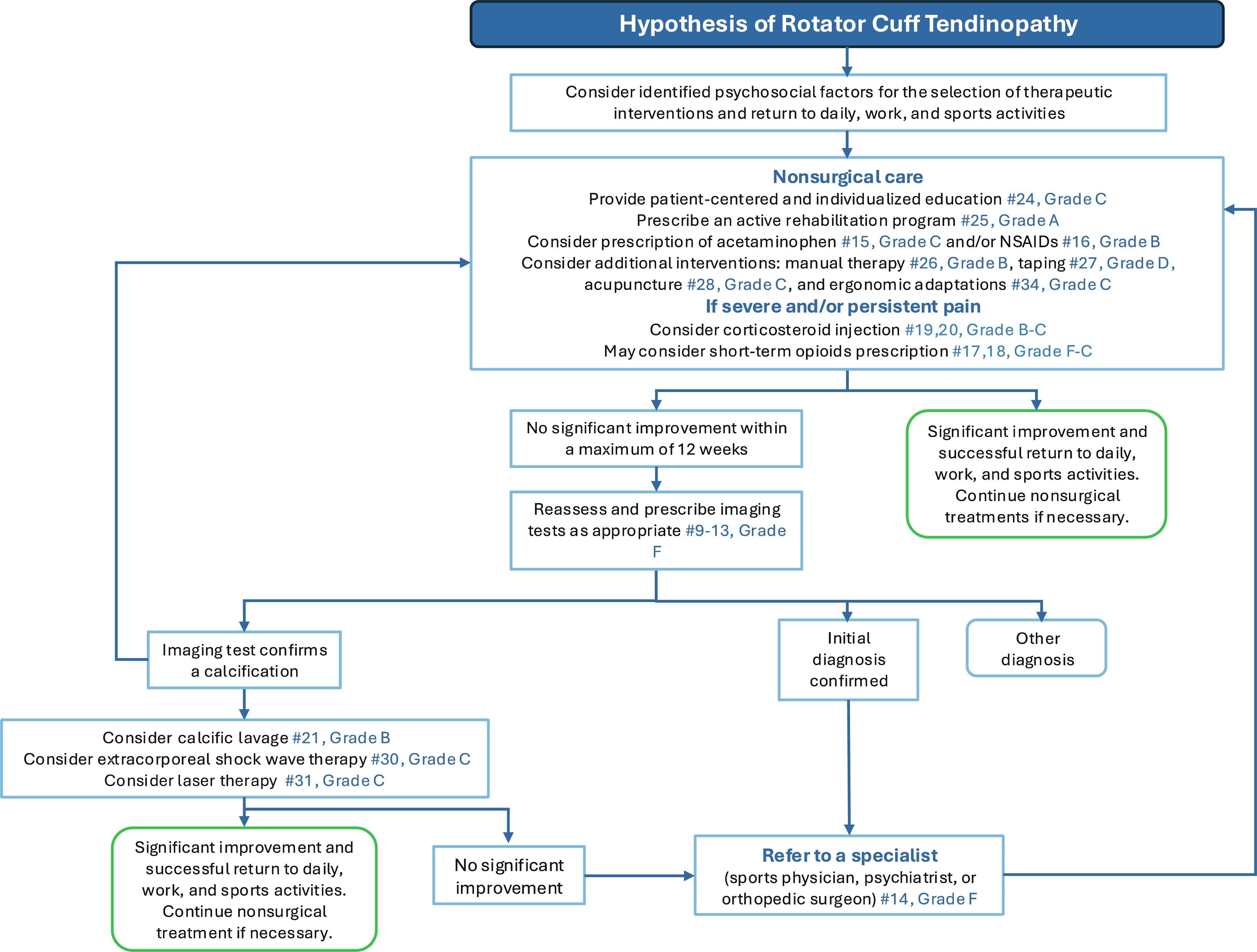
Ograniczenia i wnioski
Choć niniejsze wytyczne są wyprostowane, w niektórych obszarach, takich jak czas powrotu do sportu i skuteczność PRP, nadal brakuje wysokiej jakości badań RCT. Konieczne są dalsze badania w celu indywidualizacji leczenia i identyfikacji podgrup prognostycznych. STOŻEK ROTATORÓW 2025 oferuje oparte na dowodach, skoncentrowane na pacjencie podejście, które może ograniczyć nadmierne leczenie i poprawić wyniki kliniczne. Dostosowując praktykę do tych zaleceń, klinicyści mogą z większą pewnością oceniać, edukować i rehabilitować dorosłych z RCT.
Odniesienie
Desmeules, F., Roy, J-S., Lafrance, S., et al. (2025). Diagnoza Tendinopatii Stożka Rotatorów, Niechirurgiczna Opieka Medyczna i Rehabilitacja: Wytyczne dotyczące praktyki klinicznej. Journal of Orthopaedic & Sports Fizjoterapia. https://doi.org/10.2519/jospt.2025.13182

Guus Rothuizen
NOWE ARTYKUŁY NA BLOGU W TWOJEJ SKRZYNCE ODBIORCZEJ
Subskrybuj teraz i otrzymuj powiadomienia po opublikowaniu najnowszego artykułu na blogu.





