Rozpoznawanie zwyrodnieniowej mielopatii szyjny w praktyce fizjoterapeutycznej

Wprowadzenie
Mielopatia zwyrodnieniowa odcinka szyjnego kręgosłupa lub mielopatia spondylotyczna odcinka szyjnego kręgosłupa to zespół kliniczny, w którym postępujące zwężenie kanału kręgowego z powodu zmian zwyrodnieniowych prowadzi do progresji ucisku rdzenia kręgowego. Ze względu na progresję (w przypadkach atraumatycznych), wczesne objawy mogą być łagodne i łatwe do przeoczenia w praktyce klinicznej. Przeoczenie wczesnych oznak i objawów tego schorzenia może z czasem prowadzić do ciągłego pogarszania się stanu, a w niektórych przypadkach może dojść do poważnych objawów ucisku rdzenia kręgowego, które mogą obejmować dysfunkcję pęcherza i jelit, paraliż itp.
Fizjoterapeuci odgrywają ważną rolę we wczesnej identyfikacji, ponieważ spotykamy osoby z subtelnymi objawami tego schorzenia. Ten artykuł porusza aspekty, o których powinien wiedzieć każdy fizjoterapeuta, ponieważ wczesne rozpoznanie zwyrodnieniowej mielopatii szyjnej pozwala na odpowiednią obserwację i zapobieganie wystąpieniu poważnych i nieodwracalnych uszkodzeń neurologicznych.
Metody
Niniejszy artykuł obejmował kompleksowy, prowadzony przez ekspertów, niesystematyczny przegląd literatury, mający na celu stworzenie edukacyjnego i praktycznego zasobu, zaprojektowanego specjalnie dla fizjoterapeutów. Terminowe rozpoznanie mielopatii zwyrodnieniowej odcinka szyjnego kręgosłupa jest trudne, ponieważ nie ma gotowego podejścia ani zatwierdzonego narzędzia do badań przesiewowych. Dlatego też autorzy postawili sobie za cel podsumowanie i poszerzenie niezbędnej wiedzy fizjoterapeutów na temat diagnostyki różnicowej i postępowania z pacjentami z mielopatią zwyrodnieniową odcinka szyjnego kręgosłupa.
Wyniki
Autorzy zagłębili się w literaturę obejmującą następujące aspekty.
Neuroanatomia i etiopatogeneza
Kręgosłupowy składa się z istoty szarej, położonej centralnie, oraz otaczającej ją istoty białej. Przednia część istoty białej zawiera wstępujący kontralateralny szlak rdzeniowo-wzgórzowy, który jest odpowiedzialny za przenoszenie sygnałów bólu, temperatury i delikatnego dotyku do mózgu oraz zstępujący ipsilateralny przedni szlak korowo-rdzeniowy, odpowiedzialny za funkcje motoryczne.
W zwyrodnieniowej mielopatii szyjnej najczęstszą przyczyną jest stenoza kręgosłupa szyjnego. Stenoza może być wrodzona lub nabyta, przy czym ta druga jest najczęściej spowodowana zwyrodnieniem krążka międzykręgowego i spondylozą. Stenoza prowadzi do zmniejszenia miejscowego przepływu krwi, co z kolei jest wynikiem niedokrwienia rdzenia kręgowego. Z powodu zmniejszonej perfuzji włókna nerwowe ulegają demielinizacji, a aksony ulegają zwyrodnieniu, co ostatecznie upośledza transmisję sygnału.
Objawy zmieniają się w zależności od miejsca ucisku rdzenia. Ból może być obecny w szyi, barkach, barkach, a także mogą występować objawy deficytu sensorycznego, osłabienia motorycznego, upośledzenia chodu i/lub dysfunkcji pęcherza moczowego. Gdy zajęta jest przednia istota biała, charakterystyczny jest zespół górnego neuronu ruchowego ze spastycznością i hiperrefleksją. Według autorów, zajęcie istoty szarej wydaje się być mniej poważne i ma korzystniejsze rokowanie.
Oprócz objawów ze strony górnego neuronu ruchowego, pacjenci z mielopatią zwyrodnieniową szyjnego odcinka kręgosłupa mogą również doświadczać problemów z dolnym neuronem ruchowym z powodu ucisku korzenia nerwowego współwystępującego ze zwężeniem kanału centralnego.
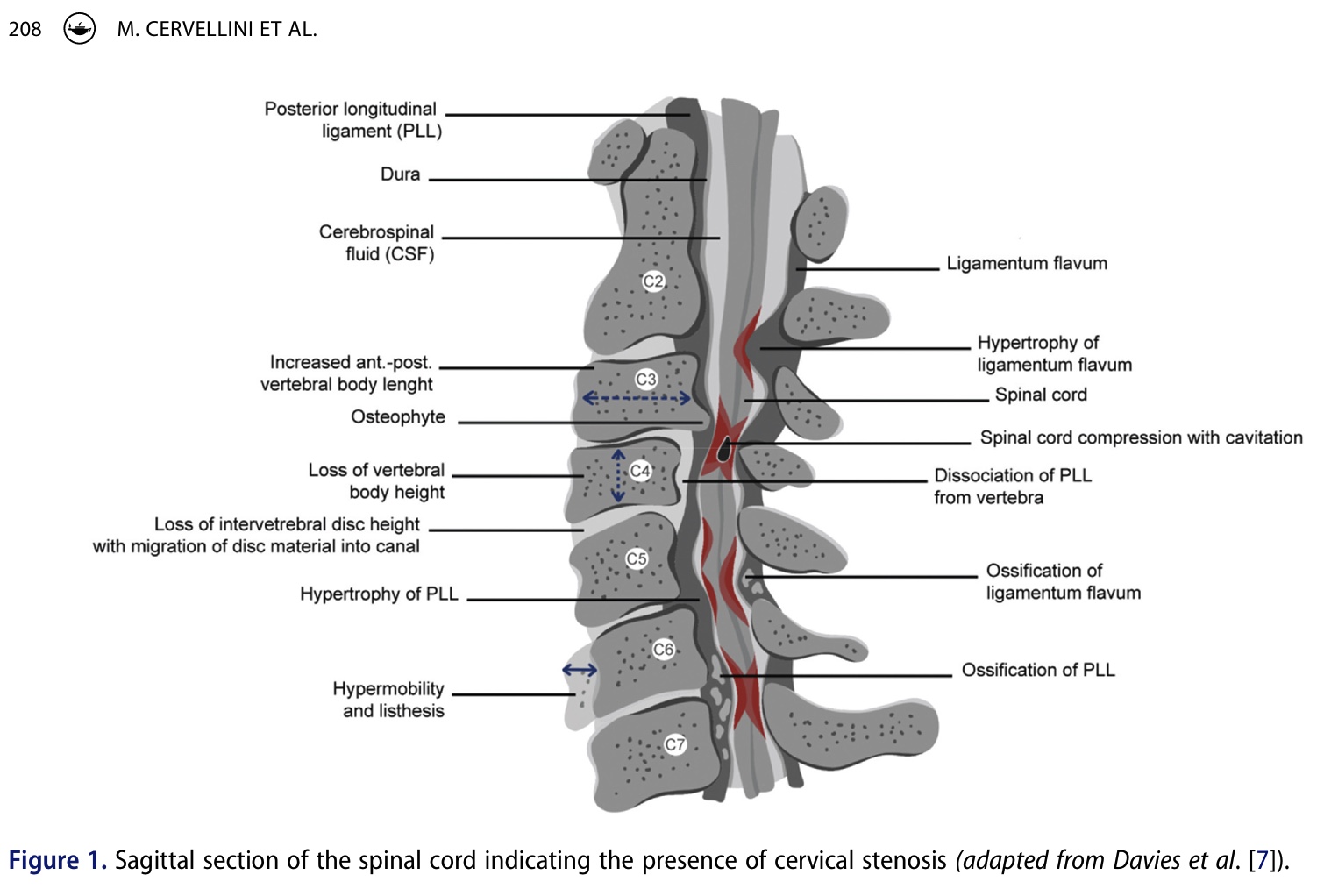
Historia choroby
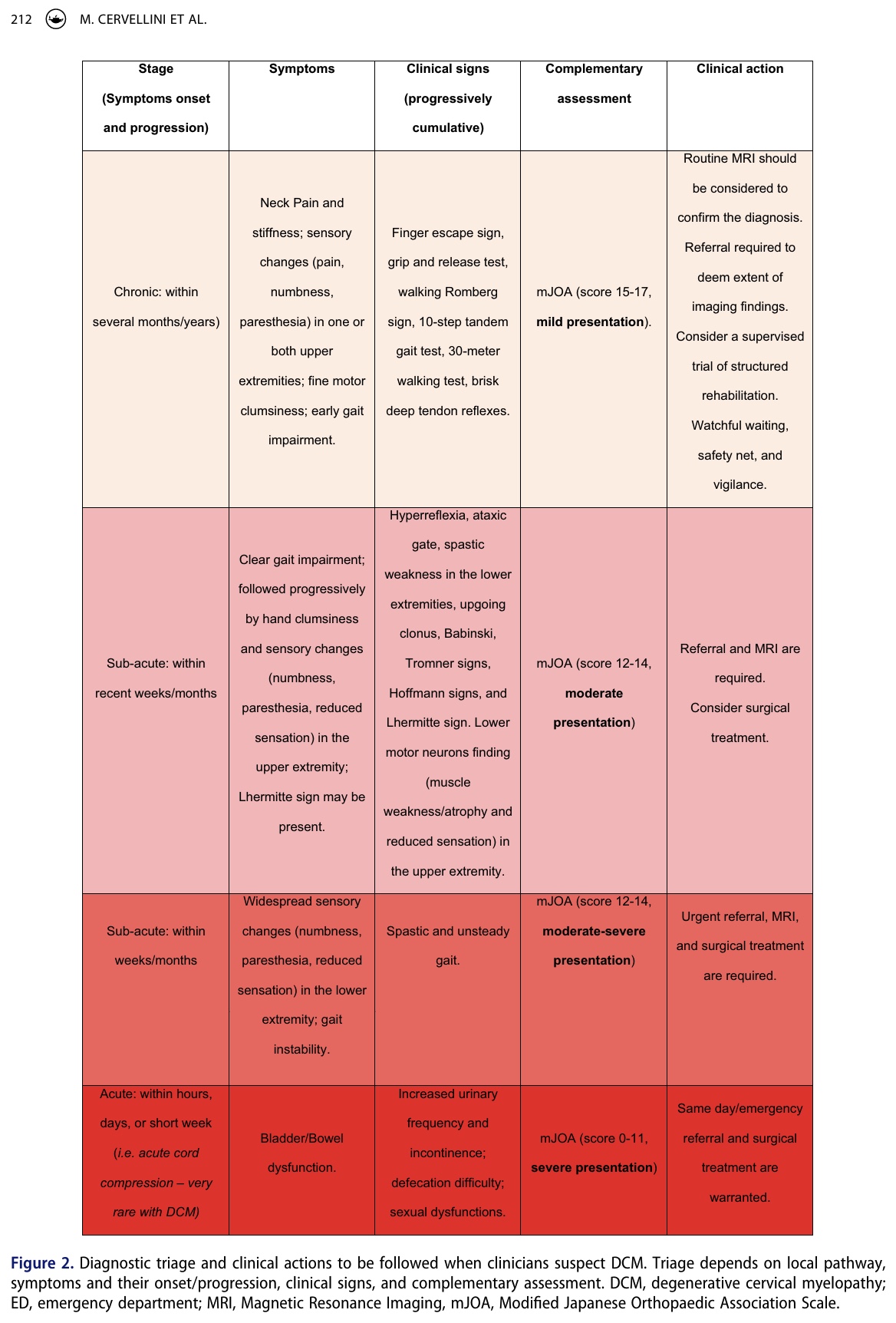
Podczas zbierania wywiadu może występować wiele różnych objawów. Poniższa tabela podsumowuje częstotliwość występowania objawów zgłaszanych przez osoby z mielopatią zwyrodnieniową odcinka szyjnego kręgosłupa i klasyfikuje je według etapu występowania (na objawy wczesne, średnie i późne). W idealnej sytuacji powinniśmy już rozpoznać wczesne oznaki i objawy. Zapytanie o objawy drętwienia rąk, parestezji rąk, upośledzenia chodu, bólu szyi i/lub barków oraz wpływu na zdolności motoryczne może pomóc we wczesnym rozpoznaniu mielopatii zwyrodnieniowej odcinka szyjnego kręgosłupa. Kiedy pacjent ma do czynienia z obustronnym zespołem cieśni nadgarstka, należy zawsze mieć świadomość, że może występować mielopatia. Objaw Lhermitte'a, który jest "przejściowym uczuciem porażenia prądem w dół kręgosłupa i kończyn spowodowanym zgięciem szyi", może być obecny, ale głównie u mniejszości badanych. Gdy jest obecny, objaw Lhermitte'a jest wysoce specyficzny (Sp 97%).

Bardzo ważne jest, aby zapytać pacjentów, czy doświadczają tych objawów, ponieważ dla pacjentów możliwe objawy mogą wydawać się niezwiązane z bólem szyi lub barku. Dokładna ocena czerwonych flag jest niezbędna.
Testy kliniczne
Dokładne badanie obejmuje zarówno ocenę górnego, jak i dolnego neuronu ruchowego. W przypadku górnego neuronu ruchowego kluczowe jest skupienie się na odruchach hipertonicznych. Należy zbadać następujące odruchy:
- Znak Hoffmanna
- Znak Tromnera
- Znak Babińskiego
- Znak Romberga
- głęboka hiperrefleksja ścięgien kończyn górnych i dolnych
- Znak odwróconego supinatora
Największą przydatność diagnostyczną wykazał objaw Tromnera. Objaw Babińskiego, choć wysoce specyficzny, wskazuje na słaby wynik w skali mJOA i jest kluczowym wskaźnikiem klinicznym uzasadniającym skierowanie pacjenta na diagnostykę obrazową i konsultację chirurgiczną. Głęboka hiperrefleksja ścięgno jest bardzo czuła, szczególnie w kończynach dolnych. Obecność tych objawów wiąże się z większym nasileniem choroby, więc ich brak niekoniecznie oznacza, że mielopatia zwyrodnieniowa szyjna jest nieobecna. Pacjent może znajdować się we wczesnym stadium choroby, w którym takie oznaki i objawy nie są jeszcze (zawsze) obecne. Z czasem może być wskazana ponowna ocena.
W odniesieniu do oceny dolnego neuronu ruchowego, powinniśmy ocenić funkcję motoryczną pacjenta. Obejmuje to ocenę dla:
- Dysfunkcja ruchowa: Wczesne objawy obejmują progresję osłabienia wewnętrznych mięśni ręki. Siła chwytu i niezdarność dłoni są wczesnymi wskaźnikami. Chociaż nie odnotowano dokładności, pozytywne wyniki testów chwytania i zwalniania oraz objaw ucieczki palca mogą sugerować uszkodzenie rdzenia. Osłabienie zazwyczaj nie jest miotomiczne, w przeciwieństwie do zespołu korzeniowego szyjnego.
- Zmiany chodu: Zaobserwowano zmniejszoną kadencję, zwiększoną szerokość kroku, zmniejszoną długość kroku i dłuższy czas kroku. Zaburzenia chodu są wczesnymi objawami w 80% przypadków zgodnie z systemem klasyfikacji Nurick. Test chodu na dystansie 30 metrów i chód tandemowy / chód z pięty na palce mogą je określić ilościowo. Test Romberga jest inną opcją, ale mniej czułą, ponieważ pozytywny wynik testu Romberga może być spowodowany różnymi schorzeniami. Podobnie, zaburzenia chodu nie są spowodowane wyłącznie mielopatią zwyrodnieniową odcinka szyjnego kręgosłupa, dlatego wyniki te powinny być zintegrowane z innymi objawami klinicznymi i wynikami wywiadu z pacjentem.
Autorzy zalecają przeprowadzenie oceny zakresu ruchu kręgosłupa szyjnego we wszystkich kierunkach w celu określenia odwzorowania objawów i rozróżnienia pomiędzy zespołem korzeniowym kręgosłupa szyjnego a mielopatią zwyrodnieniową kręgosłupa szyjnego.
We wczesnych stadiach mielopatii zwyrodnieniowej odcinka szyjnego testy kliniczne mogą być ujemne, a wczesne oznaki i objawy mogą wydawać się łagodne lub zmienne w czasie. W tym przypadku rozumowanie kliniczne może mieć znaczenie. W ramach IFOMPT opracowano narzędzie decyzyjne, które pomaga w podejmowaniu właściwych decyzji w zależności od stadium i nasilenia objawów.
Mierniki wyników i ocena uzupełniająca
Upośledzenia funkcjonalne i ich nasilenie można ocenić za pomocą zmodyfikowanego systemu punktacji Japońskiego Towarzystwa Ortopedycznego (mJOA) lub klasyfikacji Nurick. Podczas gdy mJOA koncentruje się na zdolnościach funkcjonalnych, w tym funkcjach motorycznych kończyn górnych i dolnych, czuciu i funkcji zwieraczy, system klasyfikacji Nurick ocenia stan funkcjonalny, w tym zaburzenia chodu. Wyniki 12 lub niższe w skali mJOAS są związane z gorszym powrotem do zdrowia neurologicznego w porównaniu do osób z wynikami powyżej 12.
Obrazowanie
Gdy objawy kliniczne wskazują na możliwą obecność, do rozpoznania zwyrodnieniowej mielopatii szyjnej konieczne jest wykonanie złotego standardu badania MRI ważonego T2. Świadczy to o wysokiej swoistości i czułości, gdy istnieje korelacja między wynikami klinicznymi a wynikami badań obrazowych. Wyniki badań obrazowych przy braku objawów klinicznych nie stanowią prawidłowej diagnozy mielopatii zwyrodnieniowej odcinka szyjnego kręgosłupa, ponieważ częstość występowania bezobjawowego ucisku rdzenia kręgowego jest wysoka.
Rezonans magnetyczny jest złotym standardem. Autorzy zalecają skierowanie na rezonans magnetyczny, nawet jeśli elektromiografia sugeruje obustronny zespół cieśni nadgarstka.
Tomografia komputerowa może pomóc w planowaniu zabiegu chirurgicznego i podejmowaniu decyzji lub może być wykorzystana w przypadku, gdy rezonans magnetyczny jest przeciwwskazany. Zwykła radiografia nie jest diagnostyczna, ale w przypadku spondylolistezy z podejrzeniem niestabilności można wykonać radiogramy zgięcia i wyprostu.
Interpretacja wyników i postępowanie fizjoterapeutyczne
Jako fizjoterapeuci odgrywamy kluczową rolę w rozpoznawaniu mielopatii zwyrodnieniowej odcinka szyjnego kręgosłupa. Jednak różnicowanie z innymi schorzeniami może być trudne, ponieważ schorzenie to może maskować się jako zespół korzeniowy szyjny lub obustronny zespół cieśni nadgarstka. Nieprzewidywalna i zmienna progresja objawów mielopatii zwyrodnieniowej odcinka szyjnego kręgosłupa oznacza, że fizjoterapeuta powinien zawsze zapytać o pełną historię medyczną pacjenta. Musimy być biegli w rozpoznawaniu subtelnych wskazówek podczas subiektywnego zbierania wywiadu, które mogą wskazywać na hipotezę zwyrodnieniowej mielopatii szyjnej. Hipotezę tę należy następnie potwierdzić za pomocą ukierunkowanego badania fizykalnego. W podjęciu działań klinicznych (zabezpieczenie, czujne oczekiwanie, skierowanie, pilne skierowanie) może pomóc przedstawione powyżej narzędzie do podejmowania decyzji klinicznych (rysunek 2).
Edukacja i bezpieczeństwo
Fizjoterapeuci są odpowiedzialni za edukowanie pacjentów na temat potencjalnej progresji mielopatii zwyrodnieniowej odcinka szyjnego kręgosłupa, ponieważ często jesteśmy pierwsi w kolejce do pacjentów dotkniętych tą chorobą. Obejmuje to wyjaśnienie natury choroby i objawów, na które należy zwrócić uwagę.
- Siatki bezpieczeństwa: W kontekście mielopatii zwyrodnieniowej odcinka Szyjnego kręgosłupa, siatka bezpieczeństwa odnosi się do proaktywnych kroków podejmowanych przez pracowników służby zdrowia w celu edukacji pacjentów i zminimalizowania ryzyka pogorszenia ich stanu lub doznania dalszych urazów. Zasadniczo siatka bezpieczeństwa daje pacjentom wiedzę, która pozwala im odpowiedzialnie zarządzać swoim stanem, unikać potencjalnych szkód i wiedzieć, kiedy szukać opieki medycznej w odpowiednim czasie. Kluczowe aspekty obejmują:
- Edukacja pacjentów poprzez informowanie ich o potencjalnej progresji i objawach, na które należy zwracać uwagę
- Unikanie szkodliwych aktywności: Kluczową radą, według autorów, jest zdecydowane zalecenie pacjentom unikania urazów typu smagnięcie biczem i manipulacji w odcinku szyjnym, ponieważ mogą one potencjalnie nasilić ucisk rdzenia kręgowego i prowadzić do dalszych deficytów neurologicznych. O ile uniknięcie tego ostatniego jest dość łatwe, o tyle zdarzenia typu "smagnięcie biczem" są nieprzewidywalne. W przypadku pacjenta, który doznał urazu kręgosłupa szyjnego, powinien on otrzymać informacje w ramach "odprawy" dotyczącej bezpieczeństwa na temat tego, jak monitorować powiązane objawy i kiedy podjąć działania.
- Rozpoznawanie CZERWONA FLAGA Poprzez zapewnienie, że pacjenci są świadomi objawów "czerwonej flagi", które wymagają pilnej pomocy medycznej, takich jak niedowład spastyczny lub dysfunkcja jelit/pęcherza.
Pacjenci często uważają za korzystne uzyskanie informacji dotyczących diagnozy, terapii, rehabilitacji, pozostałej niepełnosprawności i zmiany stylu życia. Wykorzystanie skanów MRI pacjentów jako narzędzia instruktażowego może poprawić zrozumienie patofizjologii, wzmocnić potrzebę leczenia i zapewnić poczucie walidacji. Należy pamiętać, że mielopatia zwyrodnieniowa odcinka szyjnego kręgosłupa jest problemem, którym zajmują się głównie chirurdzy, dlatego fizjoterapeuci muszą współpracować z innymi pracownikami służby zdrowia. Biorąc pod uwagę złożoność schorzenia i wysoki potencjał błędnej diagnozy, należy zachęcać do otwartej komunikacji, szybkiego dostępu i wspólnego języka.
Zarządzanie
Podczas gdy łagodne przypadki mogą być leczone zachowawczo, pod nadzorem lekarza prowadzącego i fizjoterapeuty, operacja jest zalecana w przypadku umiarkowanych i ciężkich przypadków zwyrodnieniowej mielopatii szyjnej. Gdy leczenie tego schorzenia jest zachowawcze, nacisk kładziony jest na unikanie progresji schorzenia, ale wiele osób, które początkowo są leczone zachowawczo, ostatecznie wymaga leczenia chirurgicznego. Według doniesień 23%-54% pacjentów przejdzie do zabiegu chirurgicznego w okresie obserwacji wynoszącym od 29 do 74 miesięcy. W tym świetle fizjoterapeuci powinni starać się unikać progresji i monitorować oznaki i objawy w czasie, ostatecznie opóźniając potrzebę operacji. Jednak ostatecznie może być konieczna operacja, ponieważ leczenie zachowawcze zwykle nie prowadzi do długotrwałych efektów.
Pytania i przemyślenia
Lektura tego przeglądu dotyczącego mielopatii zwyrodnieniowej odcinka szyjnego kręgosłupa z pewnością skłoniła mnie do refleksji... Podkreśla on, jak często możemy spotykać się z tymi pacjentami w naszych klinikach mięśniowo-szkieletowych, nawet nie zdając sobie z tego sprawy, myląc ich objawy z bardziej powszechnymi objawami, takimi jak zespół korzeniowy lub po prostu zmiany związane z wiekiem.
Biorąc pod uwagę ogromne opóźnienia diagnostyczne, o których mówi ten artykuł, wynoszące średnio ponad dwa lata, nie mogę przestać się zastanawiać: czy my, jako fizjoterapeuci, moglibyśmy być lepiej przygotowani na pierwszej linii frontu? Czy istnieje sposób na opracowanie naprawdę praktycznego, zwalidowanego narzędzia do badań przesiewowych specjalnie dla nas w praktyce mięśniowo-szkieletowej? Jak by to w ogóle wyglądało? Jakie podstawowe kryteria musiałby zawierać, aby był skuteczny i nie był zbyt skomplikowany? Jiang i wsp. w 2023 r. przeprowadzili metaanalizę wartości objawów klinicznych i testów w rozpoznawaniu zwyrodnieniowej mielopatii szyjnej, którą podsumowaliśmy w poniższym filmie.
W przeglądzie podkreślono, jak ważna jest współpraca z innymi pracownikami służby zdrowia. Ale szczerze mówiąc, jakie są najskuteczniejsze sposoby współpracy z neurologami, chirurgami i innymi zaangażowanymi osobami? Jak możemy zapewnić sprawną komunikację i terminowe skierowania? Wydaje się, że czasami dochodzi do rozbieżności, a ten artykuł potwierdza, że musimy wypełnić te luki dla dobra naszych pacjentów.
Jeśli chodzi o zachowawcze zarządzanie łagodniejszymi przypadkami, zawsze szukam jaśniejszych wskazówek. Artykuł wspomina o ćwiczeniach, ale nie wymienia konkretnych rodzajów, intensywności, częstotliwości ani czasu trwania, które faktycznie okazały się skuteczne.
Ogólnie rzecz biorąc, artykuł ten jest doskonałym przypomnieniem złożoności mielopatii zwyrodnieniowej odcinka szyjnego kręgosłupa i naszej kluczowej roli w jej identyfikacji i pomocy w zarządzaniu nią, ale wywołuje również wiele praktycznych pytań o to, jak możemy to robić jeszcze lepiej w naszej codziennej praktyce.
Porozmawiaj ze mną
Ten artykuł jest przeglądem narracyjnymco oznacza, że autorzy wybrali i zsyntetyzowali istniejącą literaturę, aby zapewnić szeroki przegląd mielopatii zwyrodnieniowej odcinka szyjnego kręgosłupa. W przeciwieństwie do przeglądu systematycznego lub metaanalizy, nie ma z góry określonej metodologii wyszukiwania literatury, wyboru badań lub krytycznej oceny poszczególnych badań. Oznacza to, że przedstawione informacje odzwierciedlają interpretację dostępnych dowodów dokonaną przez autorów.
Chociaż jest to wygodne do podsumowania dużej ilości wiedzy, wprowadza możliwość błąd selekcji (autorzy mogą nieświadomie faworyzować badania, które są zgodne z ich perspektywami) i brak przejrzystości w sposobie ważenia dowodów.
Podczas omawiania dokładność objawów klinicznychw przeglądzie podano wartości czułości (Sn) i sensytyzacji (Sp), wraz z dodatnimi współczynnikami prawdopodobieństwa (+LR) i ujemnymi współczynnikami prawdopodobieństwa (-LR). Przeanalizujmy, co one oznaczają:
- Sensytyzacja (Sn): Odsetek osób z z chorobą, u których wynik testu jest pozytywny. Wysoka czułość oznacza, że test jest dobry w przypadku wykluczyć schorzenie, gdy wynik jest ujemny (SNOUT - Sensytyzacja Negatywna, Out). Na przykład objaw Tromnera ma wysoką czułość (93-94%), co sugeruje, że jeśli jest ujemny, zwyrodnieniowa mielopatia szyjna jest mniej prawdopodobna.
- Swoistość (Sp): Odsetek osób bez u których wynik testu jest ujemny. Wysoka swoistość oznacza, że test jest dobry w wykluczyć w przypadku wyniku dodatniego (SPIN - Specificity Positive, In). Znak Lhermitte'a ma wysoką swoistość (97%), co oznacza, że jeśli jest dodatni, zwyrodnieniowa mielopatia szyjna jest wysoce prawdopodobna.
- Dodatni współczynnik prawdopodobieństwa (+LR): Ile razy bardziej prawdopodobne jest, że osoba z chorobą chorobą uzyska pozytywny wynik testu w porównaniu z osobą bez z chorobą. +LR > 10 jest uważany za silny dowód pozwalający na postawienie diagnozy, podczas gdy +LR pomiędzy 5-10 jest umiarkowany, a 2-5 jest słaby.
- Ujemny współczynnik prawdopodobieństwa (-LR): Ile razy bardziej prawdopodobne jest, że osoba z chorobą będzie miała negatywny wynik testu w porównaniu z osobą bez z chorobą. Współczynnik -LR < 0,1 jest uważany za silny dowód wykluczający diagnozę, podczas gdy współczynnik -LR między 0,1-0,2 jest umiarkowany, a 0,2-0,5 jest słaby.
Patrząc na dostarczone wartości:
- Znak Tromnera (Sn 93-94%; Sp 79-100%; +LR 4,41; -LR 0,065-0,071): Wysoka czułość i swoistość od umiarkowanej do wysokiej. Niski -LR (silne dowody na wykluczenie) sugeruje, że jest to dobre badanie przesiewowe, podczas gdy umiarkowany +LR sugeruje, że jest pomocny w wykluczeniu, ale nie definitywnie.
- Objaw Babińskiego (Sn 7-36%; Sp 93-100%; +LR 4,50; -LR 0,064-0,093): Niska czułość, ale bardzo wysoka swoistość. Oznacza to, że nie jest on dobry w wykrywaniu wszystkich przypadków (wiele osób ze zwyrodnieniową mielopatią szyjną może mieć ujemny wynik testu Babińskiego), ale jeśli jest pozytywny, jest wysoce sugestywny dla zwyrodnieniowej mielopatii szyjnej. Niski -LR jest nadal przydatny do wykluczenia, gdy jest ujemny, ale niska sensytyzacja oznacza, że wynik ujemny nie wyklucza go wystarczająco mocno.
- Objaw Hoffmanna (Sn 31-89%; Sp 50-100%; +LR 1,15-10,50; -LR 0,011-0,095): Objaw ten wykazuje szeroki zakres zarówno czułości, jak i sensytyzacji w różnych badaniach, co wskazuje na mniejszą spójność jego użyteczności diagnostycznej w porównaniu z objawami Tromnera i Babińskiego. Wartości +LR i -LR są mniej kończynowe, co sugeruje, że dostarczają słabszych dowodów zarówno na wykluczenie, jak i wykluczenie zwyrodnieniowej mielopatii szyjnej..
FIZJOTERAPEUTA jest cennym źródłem informacji dla fizjoterapeutów, ale należy wziąć pod uwagę jego potencjalne ograniczenia:
- Niesystematyczny charakter: Jako przegląd niesystematyczny, strategia wyszukiwania i wybór literatury przez autorów nie zostały wyraźnie zdefiniowane. Może to wprowadzać stronniczość w prezentowanych informacjach, ponieważ niektóre badania lub perspektywy mogą być nieumyślnie lub celowo faworyzowane. Brak krytycznej oceny jakości poszczególnych badań oznacza również, że siła dowodów dla każdego punktu nie jest konsekwentnie oceniana.
- Opieranie się na istniejącej literaturze: Przegląd jest syntezą istniejących badań. Jeśli literatura podstawowa ma luki, uprzedzenia lub ograniczenia (np. małe rozmiary prób, błędy metodologiczne, brak zróżnicowanych populacji), zostaną one odzwierciedlone w przeglądzie.
- Uogólnienie: Ustalenia i zalecenia opierają się na przeglądzie literatury, który może nie przekładać się idealnie na każdego indywidualnego pacjenta lub warunki kliniczne. Czynniki takie jak choroby współistniejące u pacjentów, kontekst kulturowy i dostęp do zasobów mogą wpływać na możliwość zastosowania informacji. Nie podano żadnych informacji na temat określonych populacji (wieku, ustawień klinicznych itp.), co stanowi ograniczenie.
- Brak konkretnych protokołów interwencji: Chociaż przegląd omawia postępowanie fizjoterapeutyczne w sposób ogólny, nie zawiera szczegółowych, opartych na dowodach protokołów konkretnych interwencji. Fizjoterapeuci poszukujący przewodników krok po kroku na temat programów ćwiczeń lub technik terapii manualnej dla zwyrodnieniowej mielopatii szyjnej mogą potrzebować dodatkowych zasobów.
Przesłania na przyszłość
Mielopatia zwyrodnieniowa odcinka szyjnego kręgosłupa jest poważnym schorzeniem spowodowanym progresją ucisku rdzenia kręgowego w szyi. Często może być mylony z bardziej powszechnymi problemami mięśniowo-szkieletowymi, co prowadzi do znacznych opóźnień w diagnozie. Opóźnienia te mogą mieć poważne i nieodwracalne konsekwencje neurologiczne.
Fizjoterapeuci odgrywają kluczową rolę we wczesnym rozpoznawaniu mielopatii zwyrodnieniowej odcinka szyjnego kręgosłupa.. Dzięki dobremu zrozumieniu obrazu klinicznego, kluczowych objawów i ograniczeń narzędzi diagnostycznych, fizjoterapeuci mogą zidentyfikować potencjalne przypadki i zapewnić terminowe skierowanie do ostatecznej diagnozy i leczenia.
Podczas gdy leczenie zachowawcze może być rozważane w łagodnych przypadkach, operacja jest często konieczna w przypadku umiarkowanej do ciężkiej zwyrodnieniowej mielopatii szyjnej, aby zapobiec dalszemu pogorszeniu stanu neurologicznego i potencjalnie poprawić funkcjonowanie. Współpraca interdyscyplinarna jest niezbędna dla optymalnej opieki nad pacjentem.
Potencjalnie groźnym ograniczeniem dla wniosków i ważności ustaleń w tym przeglądzie jest jego niesystematyczny charakter. Bez przejrzystej i rygorystycznej metodologii wyszukiwania, selekcji i oceny literatury istnieje ryzyko stronniczości prezentowanych informacji, co może wpływać na zrozumienie i zalecenia dotyczące postępowania w przypadku mielopatii zwyrodnieniowej odcinka szyjnego kręgosłupa.
Odniesienie
21 NAJBARDZIEJ PRZYDATNYCH TESTÓW ORTOPEDYCZNYCH W PRAKTYCE KLINICZNEJ
Stworzyliśmy w 100% darmowy e-book zawierający 21 najbardziej przydatnych testów ortopedycznych dla każdego regionu ciała, które pomogą Ci postawić właściwą diagnozę już dziś!

