RCRSP Ćwiczenie czy edukacja?

Wprowadzenie
Ból barku związany z mankietem rotatorów (RCRSP) stanowi znaczne obciążenie, ponieważ wiąże się z ograniczeniem funkcji i bólem. W związku z tym ludzie mogą unikać poruszania rękami, odczuwać strach związany z ruchem i rozwijać katastrofizację. Aby temu przeciwdziałać, dobra sesja fizjoterapii rozpoczyna się od edukacji, podczas której przekazywane są informacje na temat choroby, aby zwalczyć fałszywe przekonania o chorobie i kinezjofobię oraz poprawić poczucie własnej skuteczności. Ponieważ jednak stan RCRSP prowadzi do dolegliwości związanych z siłą i ruchem, możliwe jest, że sama edukacja nie będzie wystarczająca do rozwiązania problemów z ruchem. Dlatego leczenie RCRSP jest często uzupełniane ćwiczeniami. W tym spektrum najczęściej stosowanymi ćwiczeniami są ćwiczenia wzmacniające i ćwiczenia kontroli motorycznej. Do tej pory żadna z metod ćwiczeń nie okazała się lepsza od drugiej, a celem tego badania było porównanie ich skuteczności w połączeniu z edukacją.
Metody
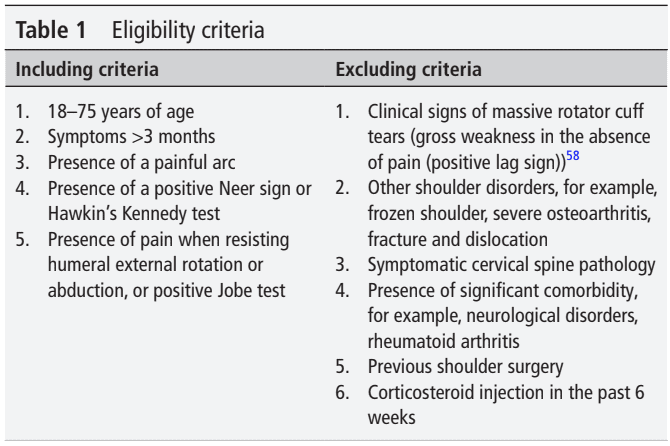
W badaniu wykorzystano randomizowany, kontrolowany projekt, aby uwzględnić dorosłych uczestników z RCRSP w wieku 18-75 lat. Przez ponad 3 miesiące występowały u nich objawy barku i bolesny łuk. Zostały one zbadane za pomocą testu Neera, testu Hawkina Kennedy'ego, oporowej rotacji zewnętrznej i odwodzenia barku oraz testu Jobe'a. Do włączenia RCRSP wymagane były co najmniej 3 pozytywne testy. Ten klaster został zaproponowany w celu uwzględnienia osób badanych w tym badaniu i został zaadaptowany z Michener et al., 2009.
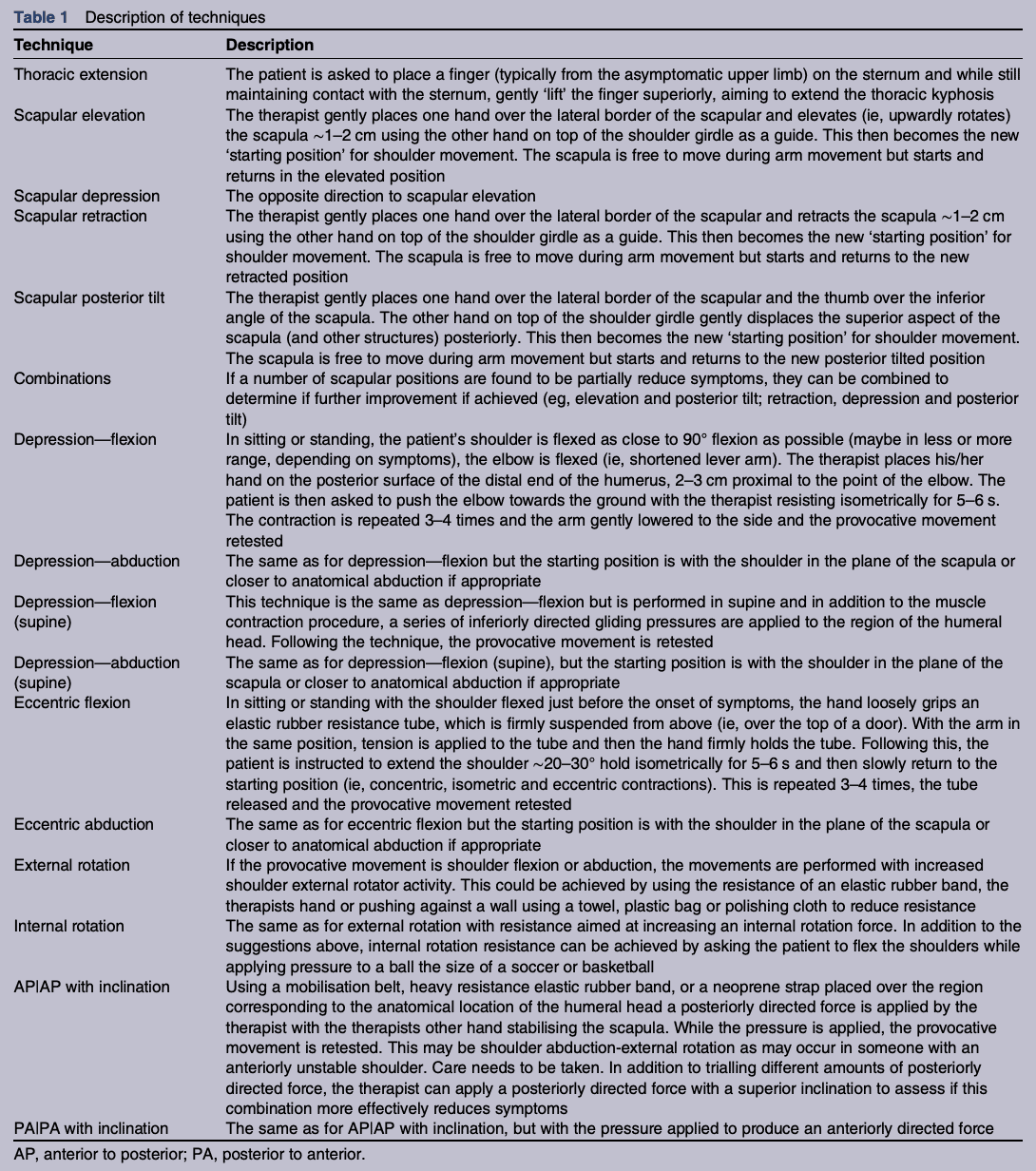
Badanie miało na celu porównanie trzech interwencji w ciągu 12 tygodni. Grupa otrzymująca edukację została porównana z grupą, w której ćwiczenia wzmacniające zostały dodane do programu edukacyjnego oraz z grupą wykonującą ćwiczenia kontroli motorycznej oprócz edukacji. Grupa edukacyjna otrzymała 2 sesje edukacyjne w okresie 12 tygodni. Grupy ćwiczeniowe uczestniczyły w 6 sesjach interwencyjnych w ciągu 12 tygodni.
Edukacja, którą zapewniono każdej grupie, obejmowała podstawową anatomię i funkcję barku, naukę o bólu, zarządzanie bólem i modyfikację aktywności. Zostało to zapewnione podczas dwóch sesji edukacyjnych, a następnie uczestnicy musieli obejrzeć serię filmów edukacyjnych, w których omówiono znaczenie aktywności fizycznej, zdrowego snu i nawyków żywieniowych, a także podkreślono wcześniej omówioną anatomię i zasady leczenia bólu.
W grupie wzmacniającej zapewniono opisaną poniżej edukację wraz z progresywnym programem wzmacniania ramion. Zarówno ćwiczenia koncentryczne, jak i ekscentryczne były wykonywane na poziomie 90% 1RM przy użyciu wolnych ciężarów i taśm oporowych. Ćwiczenia były ukierunkowane na rotatory wewnętrzne i zewnętrzne, odwodziciele i mięśnie łopatki. Jeden zestaw maksymalnej liczby powtórzeń był wykonywany aż do zmęczenia mięśni. Wraz ze wzrostem lub spadkiem poziomu bólu, wymagana liczba powtórzeń była odpowiednio zmniejszana lub zwiększana.
Grupa kontroli motorycznej otrzymała takie same porady edukacyjne i uczestniczyła w procedurach modyfikacji objawów barku w celu złagodzenia objawów podczas ruchów barku, w oparciu o Lewis et al., 2016. Krótko mówiąc, obejmowało to identyfikację ruchów, czynności lub pozycji wywołujących objawy, od codziennych czynności po czynności związane z pracą i sportem. Objawy zdefiniowano jako ból, ograniczenie ruchu, niestabilność i objawy związane z uszkodzeniem układu nerwowo-naczyniowego. Zasadniczo procedura modyfikacji objawów została opisana w następujący sposób:
"Przeprowadzono serię testów klinicznych w formacie sekwencyjnym w trzech kluczowych obszarach: technika "palec na mostku" klatki piersiowej, procedury łopatki, procedury "głowa kości ramiennej". Jeśli dana technika zmniejszała ból, była ona następnie wykorzystywana podczas ćwiczeń unoszenia w trzech płaszczyznach (zgięcie, odwodzenie, wyprost) i włączana do codziennych ruchów funkcjonalnych uczestnika. MCE podczas unoszenia ramienia przechodziło przez standardową sześciofazową sekwencję przekwalifikowania, w której zewnętrzne sprzężenie zwrotne było stopniowo zmniejszane, a obciążenie zewnętrzne powoli zwiększane (bez obciążenia przekraczającego 50% 1 RM (>15 powtórzeń))".
Kiedy zagłębimy się w odniesienia do procedury modyfikacji objawów, jest to opis możliwych modyfikatorów.
Interesującym wynikiem był QuickDASH, który jest 11-punktowym kwestionariuszem mierzącym funkcję fizyczną i objawy związane z barkiem. Minimalna klinicznie istotna różnica (MCID) wynosiła 8,0 punktu dla QuickDASH, a minimalna wykrywalna zmiana (MDC) wynosiła 11,2 punktu.
Wyniki
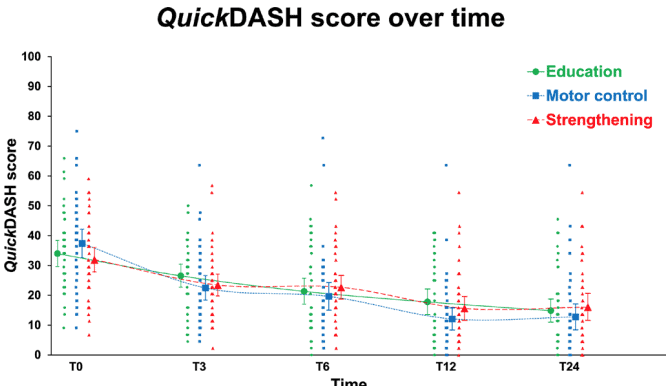
Do badania RCT włączono łącznie 123 uczestników. Mieli oni średnio 47 lat i cierpieli na dolegliwości związane z RCRSP przez średnio 2 lata. Jak widzisz, każdy uczestnik, niezależnie od przydziału do grupy, poprawił się. Różnica w stosunku do wyników wyjściowych po 24 tygodniach przekroczyła MCID i MDC dla wszystkich interwencji.
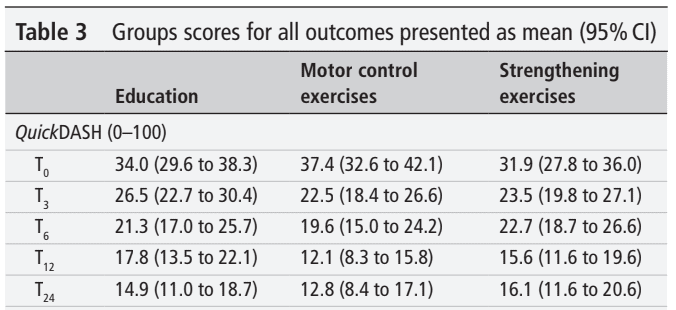
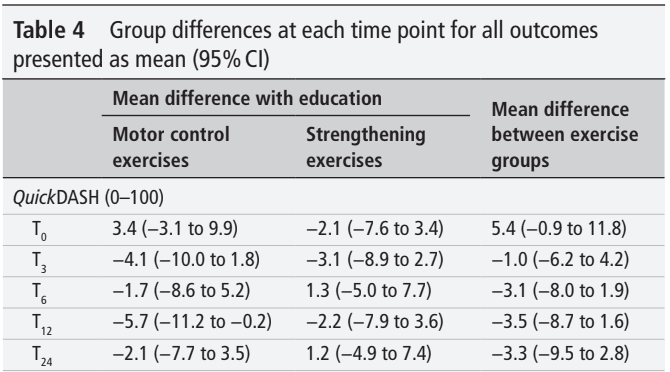
Wyniki analizy pierwotnego wyniku nie wykazały znaczących różnic między grupami. Oznacza to, że żadna z interwencji nie była lepsza od samej edukacji. Każdego tygodnia uczestnicy poprawiali swój wynik QuickDASH średnio o 0,8 punktu lub 1,3 punktu, gdy poprawa była obliczana odpowiednio w ciągu 24-tygodniowego lub 12-tygodniowego okresu interwencji.
Pytania i przemyślenia
Oceniono również odległość barkowo-obojczykową. Chociaż moc nie została obliczona dla tego wyniku, analiza wykazała, że pomimo poprawy w każdej grupie, odległość barkowo-obojczykowa nie zmieniła się w trakcie tego badania. Potwierdza to, że kompresja ścięgien stożka rotatorów pod akromionem nie jest odpowiedzialna za RCRSP.
Kryteria włączenia określały maksymalny wiek na 75 lat. Średni wiek w grupie edukacyjnej wynosił na przykład 47,9 +/- 15,3 lat. Im starszy pacjent, tym bardziej prawdopodobne jest, że u podstaw problemu RCRSP leżą zmiany zwyrodnieniowe. W analizie uwzględniono wiek, ale niestety nie podano dalszych informacji w oparciu o podgrupy kategorii wiekowych. Interesujące mogłoby być sprawdzenie, czy istniała różnica w odpowiedzi u młodszych i starszych dorosłych.
Ciekawym, ale prostym sposobem sprawdzenia, czy pacjent zrozumiał informacje edukacyjne, które mu przekazałeś, było poproszenie go o podsumowanie tego, czego się nauczył. Po obejrzeniu filmów edukacyjnych uczestnicy zostali zapytani o najważniejsze przesłanie samego filmu. W ten sposób upewniono się, że uczestnicy wychwycili ważne informacje, które im przekazano. Pytanie tak proste, ale mimo to wartościowe. Jest to coś, co sam wziąłbym z tego badania do wykorzystania w praktyce.
Porozmawiaj ze mną
Nie zaobserwowano różnic w wynikach, gdy uczestnicy otrzymali ćwiczenia obciążające oprócz edukacji. Ponieważ badanie to nie obejmowało prawdziwej grupy kontrolnej, nie możemy stwierdzić, czy to część edukacyjna prowadzi do poprawy funkcji i objawów, czy tylko historia naturalna. Należy to wziąć pod uwagę. Niemniej jednak, włączeni pacjenci mieli objawy RCRSP przez ponad 1,5-2 lata, co zostało odnotowane w wyjściowej charakterystyce. Dlatego możemy ostrożnie stwierdzić, że poprawa prawdopodobnie nie wynika z samej historii naturalnej.
Badanie RCT zostało przeprowadzone w sposób rygorystyczny. To, co było dla mnie interesujące, to ćwiczenia wzmacniające z dużym obciążeniem (90% 1RM), a w szczególności brak zdarzeń niepożądanych. Ponownie, wskazuje to, że ćwiczenia są bezpieczne, nawet jeśli są wykonywane z dużą intensywnością. Bardzo dobre podejście do progresji. Podczas każdej sesji wzmacniającej siła uczestnika była ponownie oceniana, a program oporu był odpowiednio dostosowywany. Autorzy zauważyli, że pomimo określenia przez nich 90% 1RM, mogło to być pod wpływem bólu i / lub kinezofobii, a zatem mogło nie odzwierciedlać prawdziwego 90% 1RM. Moim zdaniem jest to nieuniknione, a cotygodniowe pomiary siły w celu dostosowania intensywności obciążenia mogły temu zaradzić.
Przestrzeganie metod ćwiczeń było dobre, odpowiednio 86% i 82% w przypadku ćwiczeń kontroli motorycznej i ćwiczeń wzmacniających. Nie zgłoszono żadnych działań niepożądanych, więc możemy stwierdzić, że obie opcje ćwiczeń były wykonalne. Metodologia określała, że ćwiczenia kontroli motorycznej przechodziły do ruchów funkcjonalnych całego ciała, gdy możliwe było ich wykonanie bez bólu. Mimo to nie podano żadnych informacji na temat odsetka uczestników, którzy osiągnęli ten etap bez bólu.
Wiadomości do domu
Poprawa w QuickDASH w trakcie interwencji wynosiła około 1 punktu tygodniowo. MCID tego kwestionariusza zgłaszanego przez pacjentów wynosi 8 punktów. Możesz zatem, w oparciu o te wyniki, dać swojemu pacjentowi z RCRSP prognozę, że minie około 8 tygodni, zanim pojawią się znaczące zmiany. Taka rada może być niezbędna, aby skłonić pacjenta do przestrzegania planu rehabilitacji (niezależnie od tego, czy obejmuje on samą edukację, czy też jest połączony z ćwiczeniami wzmacniającymi lub kontrolującymi motorykę) i uniknąć chęci "szybkiej naprawy".
Obie grupy poprawiły się w takim samym stopniu, jak grupa wyłącznie edukacyjna. Najważniejszym przesłaniem, jakie możesz wyciągnąć z tego badania, jest to, że musisz bardzo dobrze edukować swojego pacjenta z RCRSP, a do tego możesz dodać ćwiczenia. Zarówno wysokie, jak i niskie obciążenie (więcej ćwiczeń kontroli motorycznej związanych z jakością ruchu) doprowadziło do poprawy wyników QuickDASH po dodaniu do edukacji.
Odniesienie
Dodatkowe referencje
DWA MITY OBALONE I 3 BOMBY WIEDZY ZA DARMO
Czego uniwersytet nie powie Ci o zespole bolesnego barku i dyskinezie łopatki oraz o tym, jak znacznie podnieść poziom swojej gry na ramieniu bez płacenia ani centa!

