Propriocepcja u pacjentów RCRSP w porównaniu z grupą kontrolną osób zdrowych

Wprowadzenie
Badania dotyczące bólu barku związanego z mankietem rotatorów (RSCSP) często koncentrują się na zalecaniu ćwiczeń mających na celu (ponowne) uzyskanie siły i mobilności. Inni próbują zmienić postrzeganie bólu przez pacjenta i zmniejszyć kinezjofobię. Badania koncentrujące się na deficytach propriocepcji są rzadko publikowane, mimo że Ager i wsp. (2020) przedstawili systematyczny przegląd wykazujący zaburzenia propriocepcji u osób dotkniętych bólem barku, ale konieczne były dalsze badania. Propriocepcja to zdolność do wykrywania i wyczuwania ruchu oraz pozycji i jest ważną częścią układu somatosensorycznego, ponieważ jest niezbędna do kontroli motorycznej i stabilności stawów. Jest to nadrzędny termin opisujący 4 różne komponenty: poczucie pozycji stawu (aktywne i pasywne), kinestezja, poczucie siły i poczucie prędkości. Dlatego w tym badaniu podłużnym zbadano propriocepcję barku w RCRSP.
Metody
To przekrojowe badanie miało na celu porównanie propriocepcji barku u pacjentów z RCRSP i zdrowych osób z grupy kontrolnej. Kwalifikujący się kandydaci z RCRSP byli w wieku 18-59 lat i mieli następujące pozytywne wyniki testów klinicznych:
- Obecność bolesnego łuku
- Pozytywny wynik testu Neera lub Hawkinsa-Kennedy'ego
- Pozytywny wynik testu Jobe'a
Uczestnicy grupy kontrolnej nie mieli historii bólu barku ani wcześniejszego leczenia barku w ciągu ostatnich trzech miesięcy. Wyżej wymienione testy dały wynik negatywny.
Wykluczono osoby z przebytą operacją barku lub naderwaniem stożka rotatorów pełnej grubości, urazem barku, wielokierunkową niestabilnością, zamrożonym barkiem, a także osoby uprawiające sporty nad głową. Podobnie, z udziału w badaniu wykluczono osoby cierpiące obecnie lub w przeszłości na nowotwory złośliwe, reumatoidalne zapalenie stawów, choroby sercowo-naczyniowe i neurologiczne lub zespoły uciskowe okolicy szyjnej i ramienia.
Ocena wyjściowa obejmowała podstawowe dane demograficzne, antropometryczne, dominację rąk i ocenę poziomu aktywności fizycznej poprzez wypełnienie krótkiego Międzynarodowego Kwestionariusza Aktywności Fizycznej (IPAQ). Uczestnicy z bólem barku zostali poproszeni o wypełnienie wskaźnika bólu barku i niepełnosprawności (SPADI), skali Tampa dla kinezjofobii, a także numerycznej skali oceny bólu.
Pacjenci z RCRSP i zdrowe osoby z grupy kontrolnej zostały następnie przetestowane pod kątem propriocepcji barku za pomocą dynamometru izokinetycznego. Przeanalizowano dwa z czterech komponentów propriocepcji: kinestezję rotacji przyśrodkowej i bocznej oraz aktywne i pasywne wyczucie pozycji stawu. Porównano dwie różne pozycje ciała:
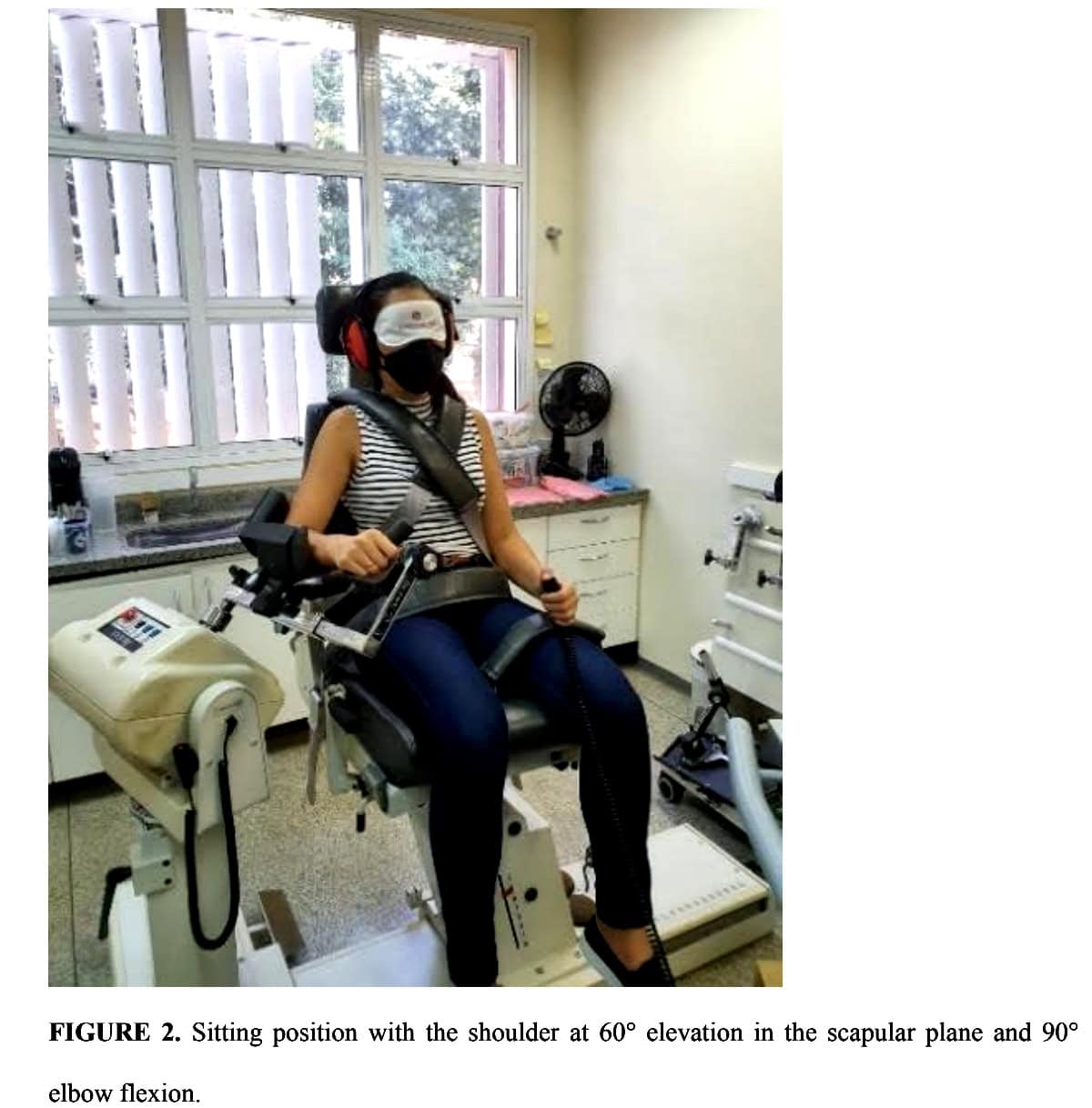
W pozycji siedzącej uczestnicy zostali umieszczeni z ramieniem uniesionym pod kątem 60° w płaszczyźnie łopatki i zgiętym w łokciu pod kątem 90°.
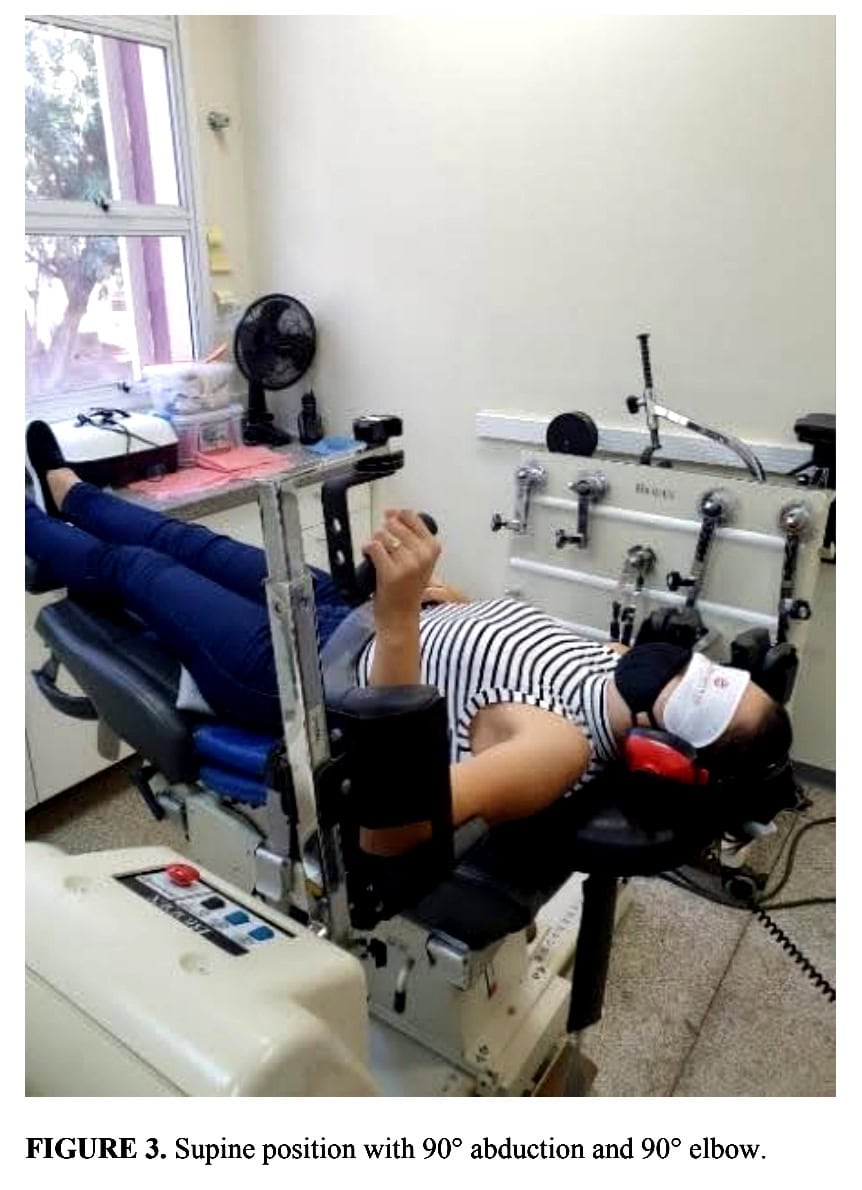
W pozycji leżącej na plecach ułożono ich z ramieniem w 90° uprowadzenia i łokciem w 90° zgięcia.
Każdy uczestnik wykonał trzy próby oddzielone 10-sekundową przerwą na odpoczynek.
Czujnik położenia złącza
- Aktywne i pasywne wyczucie pozycji stawu w pozycji siedzącej wymagało od uczestnika wyczucia 50° rotacji wewnętrznej i 50° rotacji zewnętrznej od pozycji początkowej 0°.
- Podczas oceny biernego wyczucia pozycji stawu ramię zostało ustawione w pozycji docelowej 50° i przytrzymane przez 10 sekund przed powrotem do pozycji wyjściowej. Następnie ich ramię było biernie przesuwane w tempie 2° na sekundę, aż uczestnik nacisnął przycisk, gdy poczuł, że znalazł się w pozycji docelowej.
- W przypadku oceny aktywnej pozycji stawu zastosowano tę samą procedurę, ale po tym, jak uczestnik miał szansę poczuć pozycję docelową, został poproszony o aktywne obrócenie ramienia do pozycji 50 ° (z prędkością 5 ° na sekundę) i naciśnięcie przycisku, gdy uważał, że osiągnął cel.
- W pozycji leżącej na plecach celem była rotacja przyśrodkowa o 10°, zaczynając od rotacji bocznej o 10° i odwrotnie. Zastosowano taką samą procedurę jak w przypadku pozycji siedzącej dla aktywnego i pasywnego wyczuwania pozycji stawów.
Kinestezja
Próg wykrywania ruchu biernego podczas rotacji przyśrodkowej i bocznej został oceniony w pozycji siedzącej i leżącej.
- W pozycji siedzącej początkowy kąt rotacji bocznej wynosił 0°, a dla rotacji przyśrodkowej pozycja początkowa wynosiła 20° rotacji bocznej.
- Z pozycji leżącej na plecach początkowy kąt rotacji bocznej wynosił 10° rotacji przyśrodkowej i odwrotnie.
Ramię było biernie poruszane w tempie 0,25°/s, a uczestnicy zostali poinstruowani, aby nacisnąć przycisk, gdy poczują ruch ramienia. Wartość błędu została obliczona poprzez odjęcie kąta początkowego od kąta końcowego.
Wyniki
Do badania włączono czterdzieści osób zdrowych i czterdzieści osób z RCRSP. Średni wiek w grupie kontrolnej wynosił 41 +/- 10 lat, a średni wiek w grupie RCRSP wynosił 51 +/- 10 lat. Ta różnica wieku była istotna statystycznie. Wskaźnik masy ciała również różnił się statystycznie, przy czym grupa RCRSP miała wyższy wskaźnik BMI wynoszący 29,8 kg/m2 w porównaniu z grupą kontrolną, w której średni wskaźnik BMI wynosił 26,1 kg/m2. RCRSP zgłosił wyjściowy wynik SPADI wynoszący 61,2 (+/- 23,0), wskazujący na silny ból barku i jego funkcjonowanie.
Porównanie między grupami
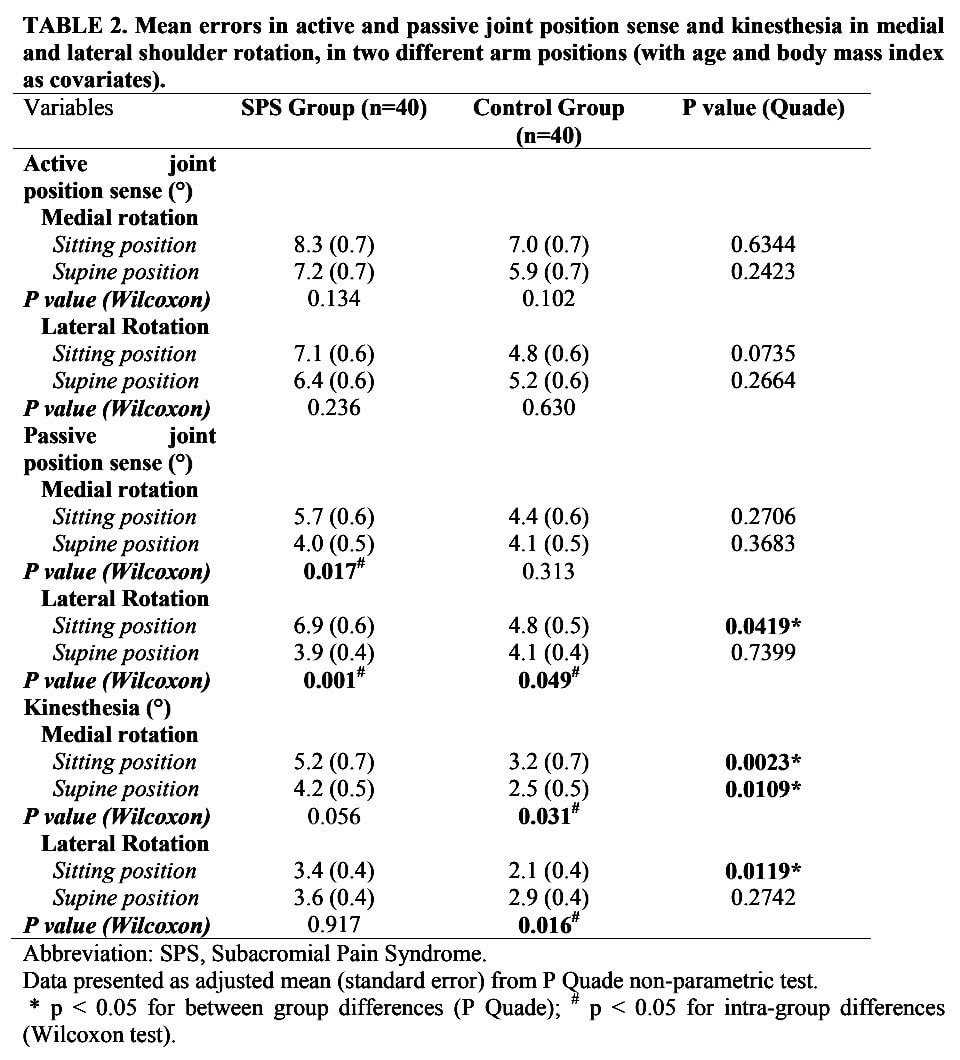
Propriocepcja u pacjentów z RCRSP wykazała znaczące deficyty między grupami w zakresie biernego wyczucia pozycji stawu dla rotacji bocznej w pozycji siedzącej. Grupa RCRSP miała wyższy błąd w pozycji siedzącej w porównaniu do grupy kontrolnej.
Kinestezja wykazała znaczące różnice między grupami w obu kierunkach (przyśrodkowym i bocznym) w pozycji siedzącej i rotacji przyśrodkowej w pozycji leżącej, przy czym grupa RCRSP wykazywała wyższe progi wykrywania ruchu biernego. Nie stwierdzono różnic między grupami w zakresie aktywnego wyczucia pozycji stawów.
Porównanie wewnątrz grupy
W grupie RCRSP występowały różnice w biernym wyczuciu pozycji stawów, gdy porównywano pozycje siedzące i leżące, zarówno w przypadku rotacji przyśrodkowej, jak i bocznej. W grupie kontrolnej tylko w przypadku rotacji bocznej pojawiła się różnica między pozycją siedzącą i leżącą.
W grupie kontrolnej uczestnicy mieli również wyższe błędy kinestezji w obrębie grupy, gdy porównywano pozycję na plecach i pozycję siedzącą zarówno dla rotacji przyśrodkowej, jak i bocznej.
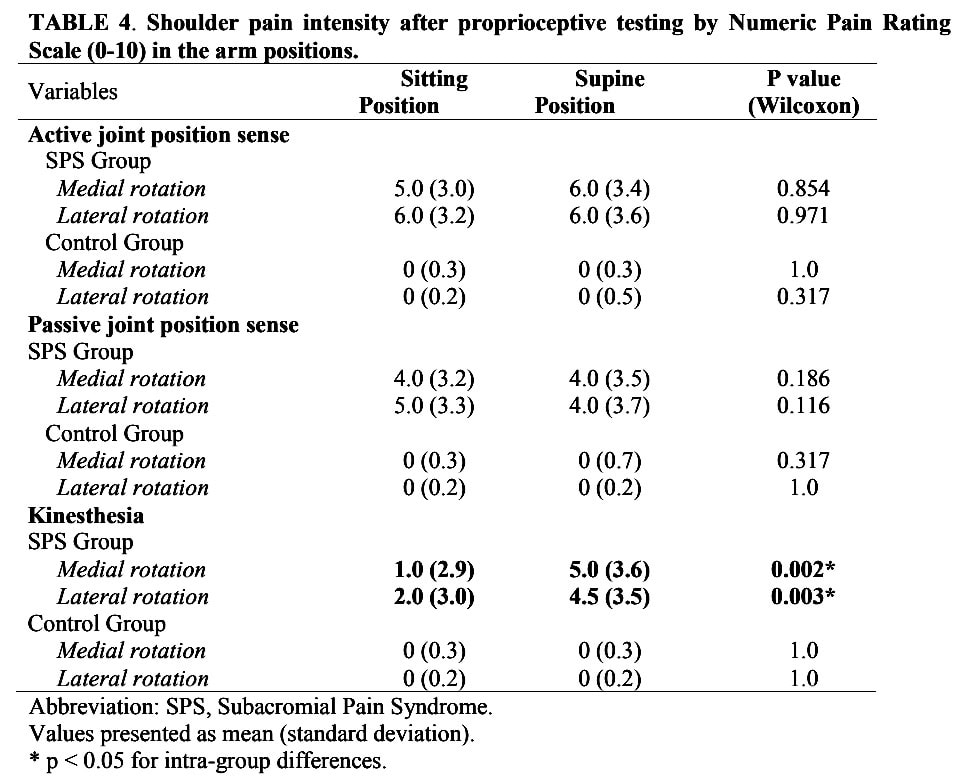
Grupa RCRSP zgłaszała znacząco wyższy poziom bólu podczas oceny kinestezji w pozycji leżącej.
Pytania i przemyślenia
Przed włączeniem do badania nie przeprowadzono oceny wiotkości, na przykład przy użyciu skali Beightona. Chociaż w badaniu nie wykorzystano pozycji końcowych, prawdopodobnie nie było to konieczne.
Na propriocepcję ramion wpływa pozycja ciała. Na przykład w 2003 roku Janwantanakul i wsp. wykazali znacznie gorszą kinestezję do wykrywania bocznej rotacji barku w pozycji siedzącej w porównaniu do pozycji leżącej na plecach. Wynika to ze zwiększonej aktywacji struktur barku, gdy staw jest bardziej obciążony. W pozycji leżącej na plecach odwodzenie ramienia do 90° zwiększa obciążenie po stronie stawowej, kaletki maziowej i mięśnia naramiennego, niezależnie od przenoszonego obciążenia (Yang i in. 2023). Nawet w grupie RCRSP wszystkie pomiary propriocepcji były porównywalne z wynikami grup kontrolnych, gdy uczestnicy byli testowani w pozycji leżącej na plecach, z wyjątkiem kinestezji rotacji przyśrodkowej.
Wykazano, że wiarygodność propriocepcji barku jest najlepsza, gdy ocenia się ją za pomocą urządzenia izokinetycznego w 90° uprowadzenia barku w pozycji leżącej na plecach (Ager i in. 2017). Może to również wyjaśniać fakt, że ta pozycja przyniosła dokładniejsze wyniki. Niemniej jednak użycie takiego urządzenia zwiększa dokładność obserwowanych wyników. Korzystanie z tego specjalistycznego sprzętu zmniejsza możliwość uogólnienia wyników na standardowe warunki fizjoterapii, w których zazwyczaj nie są dostępne urządzenia izokinetyczne. Aby włączyć ocenę i trening proprioceptywny do codziennej praktyki, mamy kilka przykładów do wdrożenia.
Ponieważ autorzy zauważyli, że osoby z RCRSP zgłaszały zwiększony ból podczas oceny kinestezji w pozycji leżącej, możesz zmienić pozycję pacjenta, aby kontynuować ćwiczenia mające na celu poprawę kinestezji. Ograniczeniem tego badania jest ocena bólu po teście. Zwiększona wrażliwość na ból podczas testu mogła potencjalnie zmniejszyć zdolność propriocepcji. Rzeczywiście, wrażliwość na ból była wyższa w pozycji leżącej podczas oceny kinestezji u osób z RCRSP w porównaniu z pozycją siedzącą, jednak dokładność nie różniła się w porównaniu z pozycją siedzącą u pacjentów z RCRSP, podczas gdy osoby z grupy kontrolnej miały lepszą dokładność w pozycji leżącej. Ból mógł mieć wpływ na tę różnicę.
Porozmawiaj ze mną
Autorzy skorygowali analizy o wiek i masę ciała, ponieważ zmienne te różniły się statystycznie między grupami na początku badania. Jednak raportują również nieskorygowane analizy (tabela 3) i opisują te wyniki w tekście. Nie byłoby to konieczne, a poleganie na nieskorygowanych analizach może dać błędne wyniki. Ponieważ zmienne nie miały rozkładu normalnego, do porównania dwóch grup wykorzystano test Manna-Whitneya. Ten test ma hipotezę zerową, która zakłada, że grupy są równe, a gdy hipoteza zerowa zostanie odrzucona, oznacza to, że grupy są różne. Test U Manna-Whitneya nie uwzględnia zmiennych towarzyszących, takich jak różnice wyjściowe. W rezultacie zaobserwowany efekt może być w rzeczywistości wynikiem początkowej różnicy, a nie rzeczywistej różnicy w grupie. Tak więc, bez skorygowania różnic bazowych między grupami, nie możesz polegać na statystyce, a zatem nie musi ona być uwzględniona w raporcie.
Autorzy opisali również różnice wewnątrzgrupowe, uwzględniając różnice zaobserwowane między pozycją siedzącą a leżącą na plecach. Te wewnątrzgrupowe różnice mają charakter eksploracyjny, ale mogą wskazywać, że pozycja ciała wpływa na dokładność wyników propriocepcji.
Co więcej, nie zastosowano korekty Bonferroniego dla porównań wielokrotnych, co może dawać bardziej znaczące wyniki (błąd typu 1).
Przesłania na przyszłość
Propriocepcja u pacjentów z RCRSP wykazała znaczące deficyty w biernym wyczuciu pozycji stawu dla rotacji bocznej w pozycji siedzącej i kinestezji w rotacji bocznej i przyśrodkowej w pozycji siedzącej oraz rotacji przyśrodkowej w pozycji leżącej na plecach w porównaniu ze zdrowymi osobami z grupy kontrolnej. Ponieważ propriocepcja może być powiązana z bólem, włączenie oceny propriocepcji i, w stosownych przypadkach, ukierunkowanej interwencji, może mieć zasadnicze znaczenie dla poprawy RCRSP. Co ważne, ten przekrojowy projekt nie rozwija związku przyczynowo-skutkowego między RCRSP a deficytami proprioceptywnymi.
Odniesienie
NAUCZ SIĘ ODRÓŻNIAĆ FAKTY OD FIKCJI
Nagradzany wiodący światowy ekspert w dziedzinie barku Filip Struyf zabierze Cię na 5-dniowy kurs wideo, aby obalić wiele mitów na temat barku, które uniemożliwiają Ci zapewnienie najlepszej opieki pacjentom z bólem barku.

