Jak rozwijają się uszkodzenia chrząstki stawu kolanowego w ciągu 4-6 lat?

Wprowadzenie
Urazy łąkotki są często operowane i w tym przypadku artroskopowa naprawa lub resekcja to dwie główne opcje. Z innych badań wiemy, że oszczędzanie łąkotki ma korzystny wpływ na zapobieganie chorobie zwyrodnieniowej stawów. Czasami zmiany chrząstki są obecne u osób poddawanych artroskopowej operacji uszkodzenia łąkotki. Badanie to dotyczyło ewolucji uszkodzeń chrząstki i wyników pacjentów, którzy przeszli operację łąkotki.
Metody
Aby zbadać ewolucję uszkodzeń chrząstki i wyniki pacjentów, w celu udzielenia odpowiedzi na pytanie badawcze wykorzystano prospektywną kohortę Knee Arthroscopy Cohort Southern Denmark (KACS). W badaniu tym 641 uczestników (średni wiek 49 lat (zakres 18-77; 43% kobiet) było obserwowanych od momentu poddania się artroskopowej resekcji lub naprawie łąkotki.
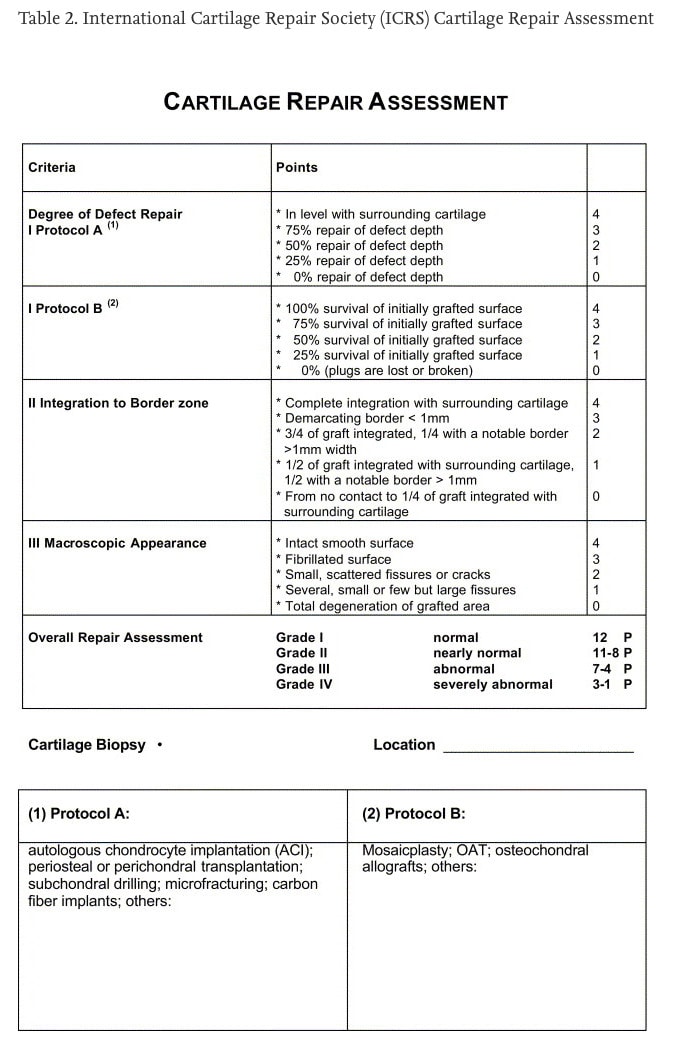
Podczas operacji chirurg oceniał obecność uszkodzeń chrząstki przy użyciu systemu punktacji Międzynarodowego Towarzystwa Naprawy Chrząstki (ICRS). Ten system punktacji waha się od 0 do 4, przy czym wyższe wyniki oznaczają większe uszkodzenie chrząstki. Uszkodzenia chrząstki były zlokalizowane w przedziałach przyśrodkowym piszczelowo-udowym, bocznym piszczelowo-udowym i rzepkowo-udowym kolana. Zdefiniowano cztery kategorie uszkodzeń chrząstki:
- brak uszkodzeń chrząstki (ICRS < Gr. 2 w kolanie);
- izolowane uszkodzenia chrząstki rzepkowo-udowej (ICRS ≥ Gr. 2 tylko w przedziale rzepkowo-udowym);
- izolowane uszkodzenia chrząstki stawu piszczelowo-udowego (ICRS ≥ Gr. 2 tylko w przedziałach piszczelowo-udowych);
- połączone uszkodzenia chrząstki (ICRS ≥ Gr. 2 w obu przedziałach rzepkowo-udowym i piszczelowo-udowym)
Przed operacją, po 3 miesiącach i 12 miesiącach, uczestnicy wypełnili kwestionariusz Knee injury and Osteoarthritis Outcome Score (KOOS), który został powtórzony po 4-6 latach od operacji. KOOS zawiera 42 pytania i 5 podskal: Ból, objawy, czynności życia codziennego (ADL), funkcjonowanie w sporcie i rekreacji (Sport/Rec) oraz jakość życia (QoL). Obliczono zagregowany wynik składający się ze wszystkich informacji z podskal z wyjątkiem podskali ADL. Wyższe wyniki KOOS wskazują na lepsze wyniki.
Wyniki
Ewolucję uszkodzeń chrząstki i wyniki leczenia obserwowano u 630 uczestników. Prawie połowę z nich stanowiły kobiety (44%), a ich średni wiek wynosił 49 lat (SD: 13) lat, a ich BMI wynosiło 27,3 (SD: 4,4) kg/m2. Pięciuset dziewięćdziesięciu uczestników przeszło resekcję łąkotki, a 33 osoby miały naprawioną łąkotkę. Siedmiu uczestników (<1%) miało zarówno resekcję, jak i naprawę łąkotki.
Uszkodzenia chrząstki można było określić w połowie próbek podczas operacji (55%). Najczęstszym wzorcem były połączone uszkodzenia chrząstki rzepkowo-udowej i piszczelowo-udowej (n = 207, 33%), a następnie izolowane piszczelowo-udowe (n = 119, 19%) i izolowane rzepkowo-udowe (n = 23, 4%). W tym momencie wyniki KOOS były podobne we wszystkich grupach. Osoby z uszkodzeniami chrząstki miały nieco niższe wyjściowe wyniki KOOS, ale różnica ta była statystycznie istotna tylko w grupie z połączonymi uszkodzeniami chrząstki rzepkowo-udowej i piszczelowo-udowej w tym punkcie.
Zmiany w okresie badania były podobne we wszystkich grupach i tutaj również grupa bez wad chrząstki miała wyższe wyniki we wszystkich punktach czasowych. Uczestnicy bez uszkodzeń chrząstki poprawili się najbardziej, średnio o 27,4 punktu (95%CI: 25,0, 29,8) i była to średnia poprawa o 57%. Ten sam zakres poprawy w stosunku do wartości wyjściowej zaobserwowano w połączonej grupie rzepkowo-udowej i piszczelowo-udowej (57%), ale tutaj zmiana w obrębie grupy była nieco niższa i wyniosła 24,4 punktu (21,7, 27,2). Uczestnicy w grupie z izolowanym uszkodzeniem chrząstki stawu rzepkowo-udowego poprawili się o 21,2 (13,0, 29,5) punktów, co stanowiło poprawę o 48% w stosunku do wartości wyjściowej. W grupie z izolowaną chorobą udowo-piszczelową uzyskano poprawę o 22,4 punktu (18,7, 26,1) w ciągu 4-6 lat, co stanowiło poprawę o 49% w stosunku do wartości wyjściowej. W końcowej obserwacji wszystkie trzy grupy z uszkodzeniami chrząstki miały statystycznie istotnie niższe skorygowane średnie wyniki KOOS w porównaniu z grupą bez uszkodzeń, z gorszym średnim KOOS w zakresie od -6,8 (-11,4, -2,2) w izolowanej grupie piszczelowo-udowej, do -7,6 (-11,7, -3,6) w połączonych zmianach i -9,8 (-18,5, -1,1) punktów niższych w izolowanej grupie rzepkowo-udowej. Różnica ta w porównaniu z grupą bez zmian nie jest jednak istotna klinicznie, ponieważ minimalna klinicznie istotna różnica w KOOS wynosi co najmniej 8 do 10 punktów.
Pytania i przemyślenia
Interesującym odkryciem jest to, że 94% uczestników przeszło resekcję łąkotki, a tylko 5% naprawę łąkotki! Jest to zaskakujące, ponieważ preferowaną opcją jest uratowanie łąkotki w jak największym stopniu. Należy zauważyć, że wyniki te można zatem uogólnić tylko na uczestników z resekcją łąkotki. Po drugie, badanie to objęło pacjentów, którzy doznali urazu łąkotki i którzy nie mieli wcześniejszych lub planowanych operacji więzadeł krzyżowych przednich lub tylnych.
Drugorzędne wyniki obejmowały poszczególne podskale KOOS i akceptowalny przez pacjenta stan objawów (PASS). Poszczególne podskale KOOS poprawiły się u wszystkich uczestników.

PASS określa zadowolenie pacjenta z obecnej funkcji kolana. W przypadku, gdy pacjent nie był zadowolony z wyniku, zapytano go, czy uważa leczenie za nieudane. Spośród 630 uczestników 149 było niezadowolonych z wyników po operacji. To prawie 1 na 4 osoby zgłaszające niepomyślny wynik po resekcji łąkotki (i w bardzo niewielkim stopniu po naprawie łąkotki). Prawdopodobieństwo uzyskania zadowalającego wyniku (określonego przez PASS) było najwyższe w grupie bez uszkodzeń chrząstki. W tym przypadku prawdopodobieństwo satysfakcji wyniosło 75%, w porównaniu do 60% w grupie z izolowanym uszkodzeniem chrząstki stawu rzepkowo-udowego, 64% w grupie z izolowanym uszkodzeniem chrząstki stawu piszczelowo-udowego i 65% w grupie z połączonym uszkodzeniem chrząstki stawowej. Te niższe odsetki pomyślnych wyników nie były statystycznie istotne, ale dają wyobrażenie o tym, jak ból, objawy, ADL, uczestnictwo i jakość życia u osób z różnymi uszkodzeniami chrząstki mogą postępować z czasem. Autorzy donoszą, że wśród osób zgłaszających niezadowolenie z wyników po 4-6 latach, szacunki odsetka osób uważających leczenie za nieudane były bardzo nieprecyzyjne. Według autorów utrudniało to szczegółową interpretację, ponieważ stwierdzili, że przedziały ufności były szerokie, a tym samym nieprecyzyjne. Ogólnie rzecz biorąc, patrząc na tabelę z danych uzupełniających, osoby z uszkodzeniami chrząstki w stawie piszczelowo-udowym z lub bez uszkodzeń chrząstki w stawach rzepkowo-udowych (łącznie) zgłaszały większe prawdopodobieństwo niepowodzenia leczenia. Co zaskakujące, najniższe prawdopodobieństwo zgłoszenia niepowodzenia leczenia nie występowało w grupie bez uszkodzeń chrząstki, ale w grupie z izolowanymi uszkodzeniami rzepkowo-udowymi. Może to wynikać z nieprecyzyjnej interpretacji wyników, o czym wspomnieli autorzy. Ale mogło być również możliwe, że grupa osób, które zostały poinformowane o uszkodzeniu chrząstki obecnej w kolanie, była bardziej zaangażowana w działania mające na celu utrzymanie zdrowej chrząstki stawu kolanowego. Być może powiedziano im, aby pozostali aktywni, schudli, zaangażowali się w ćwiczenia ruchowe i wzmacniające, a tym samym mieli lepszy wpływ na zdrowie chrząstki. Z drugiej strony, osoby, którym powiedziano, że nie mają uszkodzeń chrząstki, mogły w mniejszym stopniu angażować się w te zmiany stylu życia. Nie zostało to jednak zbadane w obecnym badaniu, ale może być możliwym wyjaśnieniem różnic w pomyślnych wynikach lub niepowodzeniu leczenia. Osoby z urazem chrząstki rzepkowo-udowej i jednoczesną resekcją łąkotki mogły mieć lepsze rokowanie, ponieważ nie miały urazu chrząstki piszczelowo-udowej. Być może poddali się tej operacji z powodu urazu łąkotki, ponieważ uraz ten doprowadził do bólu i pogorszenia funkcji, a być może po resekcji łąkotki mieli ponownie lepiej funkcjonujące kolano w porównaniu z grupą z urazem chrząstki piszczelowo-udowej, która mogła doświadczyć resztkowych objawów po tej operacji. Wielkość próby w grupie z izolowanym uszkodzeniem rzepkowo-udowym była bardzo mała (23 uczestników), co również mogło mieć wpływ na wyniki. Należy zauważyć, że grupa z połączonymi zmianami miała statystycznie istotnie niższe wyniki KOOS na początku badania w porównaniu z innymi grupami.

Niestety, nie wiemy nic o tych uczestnikach w ciągu 4-6 lat obserwacji. Co zrobili przez te lata? Czy zaangażowali się w prowadzenie bardziej zdrowego lub aktywnego trybu życia? Czy przeszli rehabilitację pooperacyjną? Być może niektórym się to udało, a niektórym nie, i są to wszystkie możliwe czynniki zakłócające, które powinny zostać zbadane w innych badaniach.
Porozmawiaj ze mną
W badaniu tym przeanalizowano ewolucję uszkodzeń chrząstki i wyniki pacjentów poddawanych operacji łąkotki. Na początku badania (podczas operacji) zakres uszkodzenia chrząstki został zgłoszony zgodnie z systemem punktacji Międzynarodowego Towarzystwa Naprawy Chrząstki (ICRS). Jest to jednak skala opracowana w celu oceny jakości naprawy chrząstki. Wyniki te były jednak dalej dychotomizowane w zależności od tego, czy podczas operacji doszło do uszkodzenia chrząstki (co było pomiarem wyjściowym). Interesujące byłoby sprawdzenie, jak chrząstka ewoluowała w czasie i czy było to związane z wynikami pacjentów, ale nie zostało to tutaj przeanalizowane. Oczywiście nie mogli użyć tej samej procedury do sklasyfikowania zakresu zmian chrząstki (operacja), ale użycie MRI mogło być interesujące. Wiarygodność zastosowanego systemu punktacji została uznana za dobrą z ICC wynoszącym 0,83, a zatem zastosowano dokładne narzędzie pomiarowe do klasyfikacji zmian chrząstki.
Analizy wrażliwości nie zmieniły wniosków. W tych analizach sprawdzono, czy uczestnicy w wieku 40 lat lub starsi mieli inne wyniki niż osoby młodsze. Albo czy istniały różnice między osobami poddanymi resekcji a osobami poddanymi naprawie łąkotki.
Co ciekawe, w okresie badania 26% uczestników utraciło możliwość obserwacji. Jest to duży odsetek próby i może być kwestionowany, ponieważ jedynym wymogiem udziału w pomiarach kontrolnych było wypełnienie kwestionariuszy zgłaszanych przez pacjentów. Jak można wytłumaczyć fakt, że tak duża liczba osób zdecydowała się nie brać już udziału, skoro wymagano od nich jedynie niewielkiego wysiłku? Czy byli niezadowoleni z wyników w większym stopniu niż ci, którzy pozostali w badaniu? Niestety pozostaje to niejasne. Inną rzeczą, która pozostaje dla mnie niejasna, jest to, dlaczego podskala KOOS ADL została oddzielona od zagregowanego wyniku KOOS.
Wiadomości do domu
Ważne jest, aby wyciągnąć wnioski z tego badania, że u wszystkich uczestników w ciągu 4-6 lat obserwacji zaobserwowano poprawę we wszystkich podskalach KOOS. Nawet osoby z uszkodzeniem chrząstki udokumentowanym podczas operacji mogą oczekiwać poprawy w zakresie bólu i objawów kolana, udziału w zajęciach sportowych i rekreacyjnych oraz codziennego funkcjonowania i jakości życia. Przesłanie dla tych pacjentów z wadami chrząstki nie powinno być bardzo pesymistyczne. Owszem, mogą mieć nieco niższe wyniki w porównaniu do osób bez urazów chrząstki, ale różnice te nie były znaczące. Dlatego ewolucja zmian chrząstki i wyniki pacjentów po operacji łąkotki u osób z udokumentowanymi zmianami chrząstki podczas operacji są korzystne.
Odniesienie
Dodatkowe odniesienia
ROLA VMO I QUADÓW W PFP
Obejrzyj ten BEZPŁATNY 2-CZĘŚCIOWY WYKŁAD WIDEO eksperta ds. bólu kolana Claire Robertson, który analizuje literaturę na ten temat i jej wpływ na praktykę kliniczną.