Obecność uszkodzeń szyjny u pacjentów RCRSP w porównaniu z grupą kontrolną osób zdrowych

Wprowadzenie
W przypadku bólu barku związanego ze stożkiem rotatorów (RCRSP), ból jest zwykle opisywany w okolicy naramiennej i ramienia, gdy ramię jest poruszane. Chociaż ból szyi nie jest głównym objawem, autorzy tego badania zbadali obecność upośledzenia szyjnego u pacjentów z RCRSP, ponieważ postawili hipotezę, że nieodpowiednia ruchomość szyjno-piersiowa może być czynnikiem ryzyka rozwoju bólu barku i że niewłaściwa aktywacja mięśni szyi może negatywnie wpływać na zadania związane z kończynami górnymi. Ponieważ poprzednie badania dotyczące tych czynników ryzyka były niejednoznaczne, niniejsze badanie zostało przeprowadzone z uwzględnieniem kluczowych ograniczeń (mała liczebność próby, czynniki zakłócające itp.) wcześniejszych badań.
Metody
W niniejszym badaniu zbadano związek między kręgosłupem szyjnym a bólem związanym ze stożek rotatorów. Autorzy mieli na celu wyjaśnienie, w jaki sposób mobilność szyi, wrażliwość na ból i siła różnią się między osobami z RCRSP i bezobjawowymi osobami kontrolowanymi. Zbadano również powiązania między aktywnym zakresem ruchu szyi (AROM) a wynikami dotyczącymi barku.
W związku z tym przeprowadzono badanie przekrojowe z udziałem 50 pacjentów ze zdiagnozowanym RCRSP, których porównano z 50 bezobjawowymi osobami z grupy kontrolnej. Porównania dokonano w celu ustalenia, czy istnieją zaburzenia szyjne w RCRSP.
Osoby w wieku 18-65 lat z jednostronnym bólem barku trwającym co najmniej trzy miesiące zostały włączone do grupy RCRSP. Musieli zgłaszać ból podczas oporowego odwodzenia barku lub rotacji zewnętrznej wynoszący co najmniej 3 punkty w skali VAS i brak bólu w spoczynku. Ponadto musieli zgłosić prowokację znanego im bólu w co najmniej trzech z następujących testów:
- Test Neer
- Test Hawkinsa-Kennedy'ego
- Test Jobe (pusta puszka)
- Ból łuku brwiowego
- Opór rotacji zewnętrznej
Kryteria wykluczenia obejmowały ból szyi w ciągu ostatnich trzech miesięcy lub nawracający ból szyi, przebytą operację barku, objawy zespołu korzeniowego, dodatni wynik testu szuflady lub zatrzymania lub aktualne stosowanie leków przeciwbólowych. Spurling lub Test ściskania ramienia, choroba ogólnoustrojowa, urazowy ból barku, ograniczona bierna rotacja zewnętrzna barku (<45° lub <50% w porównaniu do przeciwnej strony), objawy niestabilności (dodatni objaw bruzdy lub dodatni wynik testu szuflady lub zatrzymania) lub aktualne stosowanie leków przeciwbólowych. objaw bruzdy lub dodatni wynik testu szuflady lub test zatrzymania) lub aktualne stosowanie leków przeciwbólowych.
Bezobjawowymi kontrolowanymi były osoby w wieku 18-65 lat, które nie miały objawów bólu barku lub szyi w ciągu ostatnich trzech miesięcy. Osoby te nie miały dysfunkcji neurologicznej kończyny górnej, nie przyjmowały leków przeciwbólowych i nie miały w przeszłości operacji barku.
Uzyskano zmienne socjodemograficzne, w tym płeć, wiek, wzrost i wagę. Kinezjofobię mierzono za pomocą Skali Kinezjofobii Tampa (TSK-11), a poziomy katastrofizacji rejestrowano za pomocą Skali Katastrofizacji Bólu (PCS).
Interesującymi wynikami dotyczącymi barku były intensywność bólu, którą mierzono za pomocą wizualnej skali analogowej (VAS) dla bólu w ciągu ostatniego tygodnia i obecnego natężenia bólu, oraz niepełnosprawność barku, którą oceniano za pomocą zatwierdzonego przez Hiszpanię wskaźnika bólu i niepełnosprawności barku (SPADI), w skali od 0 (brak niepełnosprawności) do 100 (maksymalna niepełnosprawność).
Następujące wyniki dotyczące szyi zostały zarejestrowane w randomizowanej kolejności:
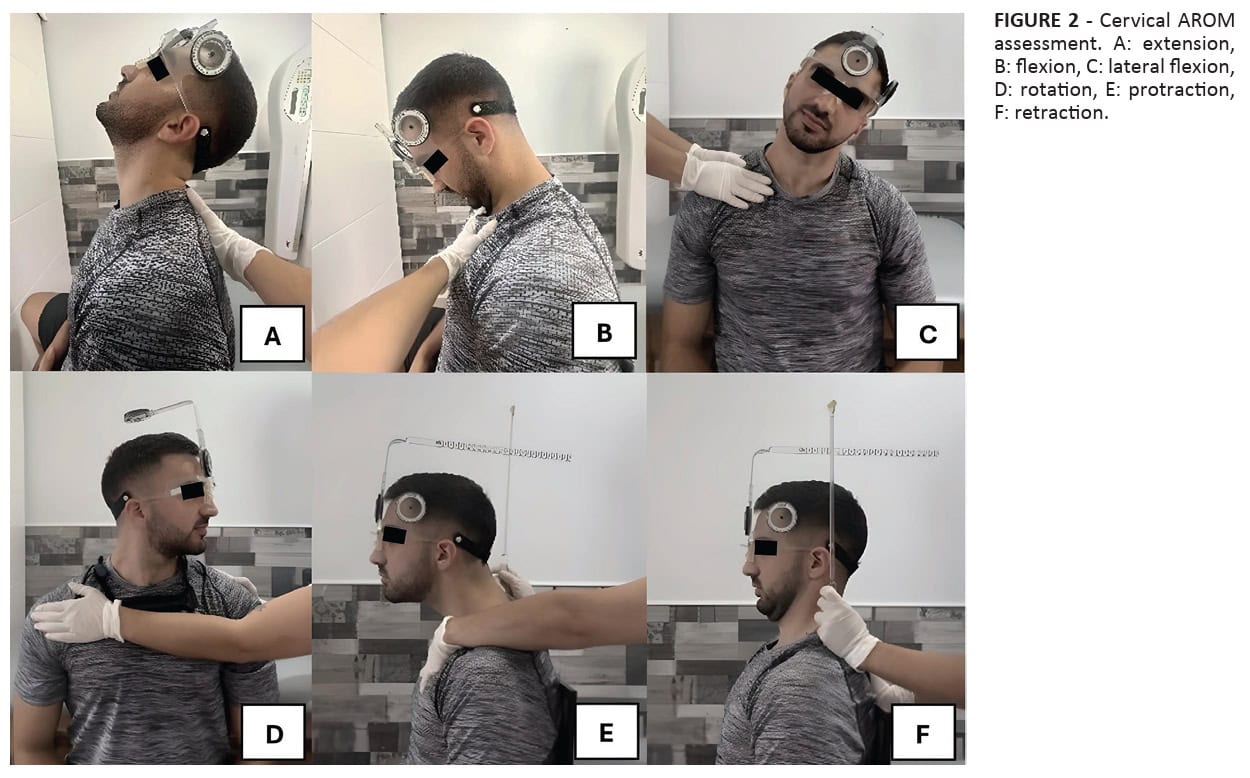
Aktywny zakres ruchu szyi (AROM): Pomiar za pomocą urządzenia CROM dla zgięcia, wyprostu, zgięcia bocznego, rotacji, protrakcji i retrakcji. Dla każdego ruchu wykonano i uśredniono trzy pomiary.
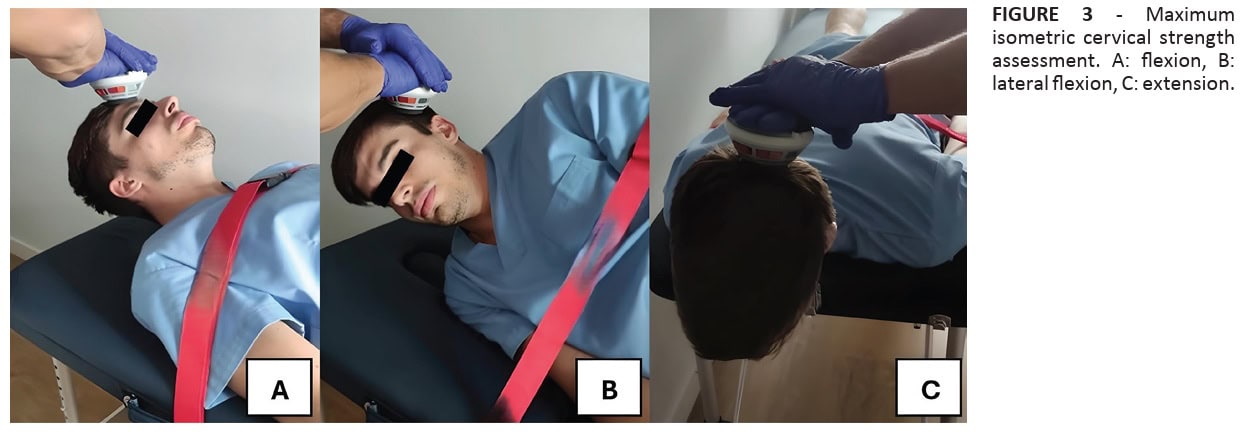
Maksymalna izometryczna siła szyi: Pomiar zgięcia, wyprostu i zgięcia bocznego szyi przy użyciu ręcznego dynamometru. Uczestnicy wykonali trzy 5-sekundowe maksymalne dobrowolne skurcze izometryczne (MVIC) z 30-sekundowym odpoczynkiem pomiędzy powtórzeniami, a do analizy wykorzystano średnią.
Progi bólu szyi (PPT): Ocena za pomocą algometru cyfrowego z sondą o powierzchni 1 cm². Pomiary wykonano dwustronnie na stawach zygapofyzalnych C5-C6. Wykonano trzy kolejne pomiary z 30-sekundowym okresem odpoczynku.
Wyniki
Do badania włączono łącznie 100 uczestników, z równą reprezentacją we wszystkich grupach: 50 osób stanowiły bezobjawowe grupy kontrolne, a 50 - pacjenci z RCRSP. Średni wiek w grupie RCRSP wynosił 41,1 lat (SD: 13,8), a zdrowe osoby kontrolowane miały średnio 36,76 lat (SD: 13.36).
Różnice międzygrupowe w AROM szyi: Grupa RCRSP wykazała znacznie zmniejszoną rotację szyi w kierunku chorego barku (średnia różnica: -5,19°; 95% CI: -8,84 do -1,38°) w porównaniu do bezobjawowych osób kontrolowanych. Nie stwierdzono istotnych różnic w innych pomiarach AROM szyi. Oznacza to, że badanie wykazało upośledzenie szyjnego odcinka kręgosłupa u pacjentów z RCRSP dla aktywnego zakresu ruchu rotacji w kierunku bolącego barku.
Międzygrupowe różnice w sile mięśniowej szyi: Nie stwierdzono istotnych skorygowanych średnich różnic międzygrupowych w sile mięśniowej szyi.
Międzygrupowe różnice w PPT szyi: Grupa RCRSP wykazywała większą czułość na ból, obiektywizowaną przez PPT dolnej części szyi, dwustronnie:
- Strona dotknięta: -1,49 kg/cm² (95% CI: -1,99 do -1,00)
- Strona niedotknięta: -1,42 kg/cm² (95% CI: -1,98 do -0,91)
Wyniki psychologiczne
Nie zaobserwowano różnic między grupami w odniesieniu do Skali Katastrofizacji Bólu (PCS), ale Skala Kinezjofobii Tampa (TSK-11) wykazała znaczącą różnicę między pacjentami z RCRSP a zdrowymi osobami kontrolowanymi. Zdrowe osoby kontrolowane miały średni wynik TSK-11 wynoszący 19,14 (SD: 4,42), podczas gdy grupa RCRSP uzyskała wynik 23,42 (SD: 6.78). Doprowadziło to do znaczącej różnicy między grupami wynoszącej 3,80 (95% CI: 1,55 do 6,22)
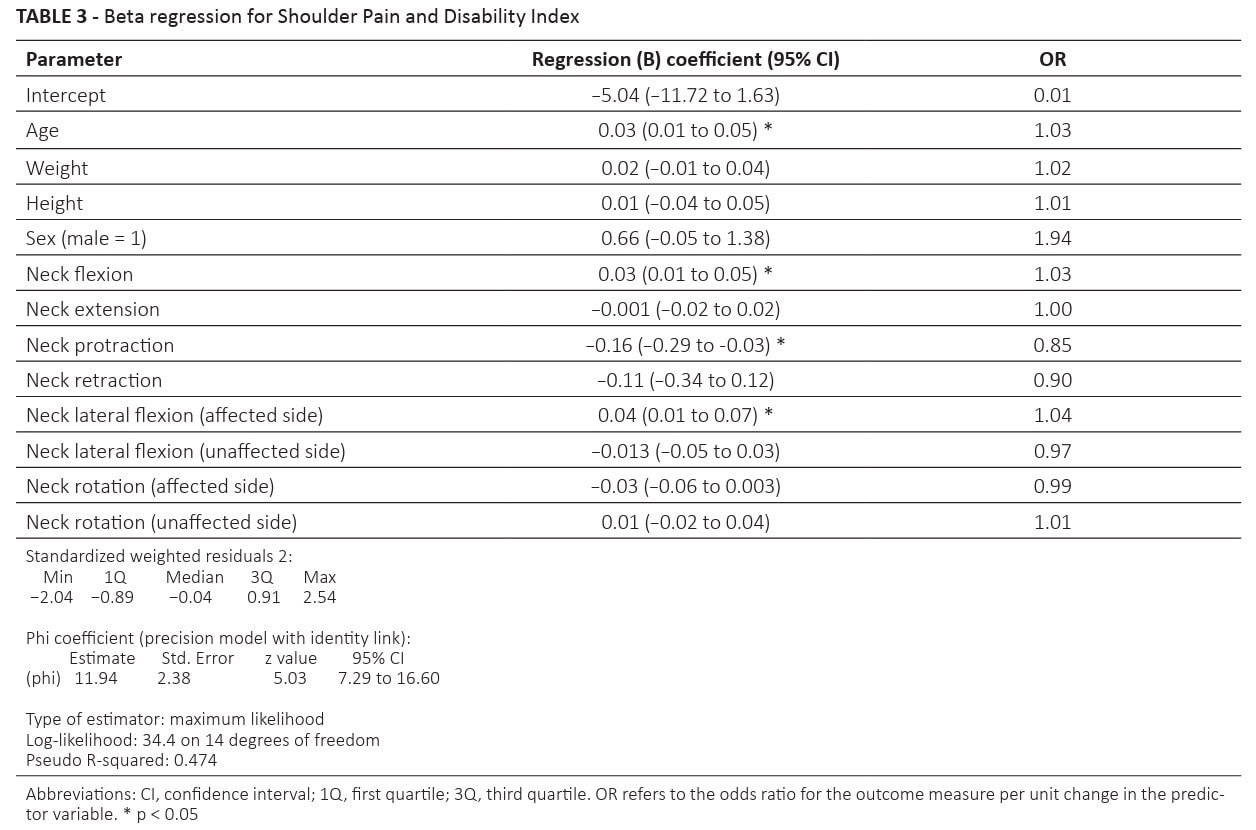
Model badający Ból szyi a ból barku i niepełnosprawność (SPADI). został skonstruowany i ujawniony:
- Przy większym AROM dla zgięcia szyi, istniała tendencja do wyższych wyników niepełnosprawności barku. OR=1,03 oznacza, że dla każdej jednostki zmiany w AROM dla zgięcia szyi, istnieje niewielki wzrost szans na wyższe (gorsze) wyniki SPADI.
- Jeśli protrakcja szyi jest mniejsza, wiąże się to z mniejszą niepełnosprawnością barku. Na każdą jednostkę wzrostu protrakcji szyi przypada spadek szans na wyższe wyniki SPADI (lub wzrost szans na niższe wyniki SPADI). niższych SPADI).
- Gdy występuje większe zgięcie boczne AROM w kierunku chorego barku (OR=1,04), było to również związane z większą niepełnosprawnością barku.
- Wiek również odgrywał rolę, a starsi uczestnicy mieli tendencję do uzyskiwania wyższych wyników niepełnosprawności (OR = 1,03).
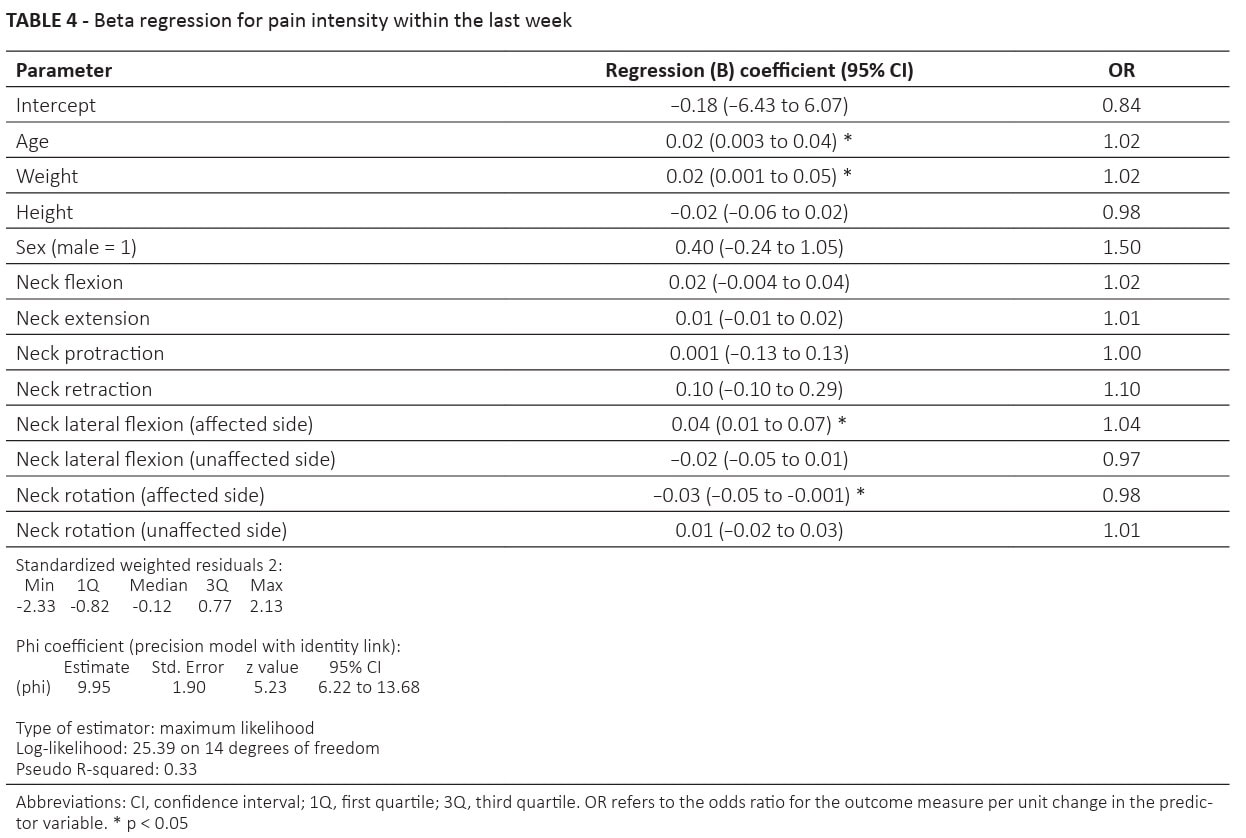
Drugi model zbadał Związek AROM szyi i intensywności bólu w ciągu ostatniego tygodnia i stwierdzono:
- Większe zgięcie boczne szyi w kierunku chorego barku (OR=1,04) było dodatnio związane z intensywnością bólu barku zgłaszaną przez pacjenta w ciągu ostatniego tygodnia. Oznacza to, że większe zgięcie boczne szyi w kierunku chorego barku wiązało się z większą intensywnością bólu barku.
- Rotacja szyi w kierunku chorego barku była ujemnie związana (OR=0,98) z intensywnością bólu barku zgłaszaną przez pacjenta w ciągu ostatniego tygodnia. Oznacza to, że większa rotacja szyi w kierunku chorej strony wiązała się z mniejszą intensywnością bólu barku lub mniejsza rotacja w kierunku chorej strony wiązała się z większą intensywnością bólu zgłaszanego przez pacjenta.
- Wiek (OR=1,02) i waga (OR=1,02) były również istotnymi czynnikami prognostycznymi: Dla każdego wzrostu wieku lub masy ciała o jedną jednostkę szacowany iloraz szans wynosi 1,02 dla oczekiwanego wzrostu intensywności bólu. Wskazuje to na niewielki pozytywny związek, co oznacza, że osoby starsze i cięższe mają tendencję do zgłaszania nieco większej intensywności bólu.
Pytania i przemyślenia
Współczynniki szans (OR) w tym badaniu, takie jak 1,03 lub 0,85, są bliskie 1. OR nieznacznie powyżej 1 oznaczają, że istnieje bardzo mały wzrost prawdopodobieństwo wystąpienia wyniku dla każdej jednostki zmiany predyktora. OR nieznacznie poniżej 1 oznacza, że istnieje bardzo mały spadek prawdopodobieństwo wystąpienia danego wyniku. Tak więc, gdy OR są bliskie 1, oznacza to, że chociaż może istnieć statystycznie wykrywalny związek, praktyczny wpływ lub siła tego związku jest dość niewielka. Autorzy sami to przyznali, stwierdzając, że "skromna siła zaobserwowanych powiązań" oznacza, że wyniki te należy interpretować z ostrożnością.
Oznacza to, że chociaż te ruchy szyi mogą być związane z bólem barku i niepełnosprawnością, prawdopodobnie odgrywają one tylko niewielką rolę w ogólnym obrazie, a inne czynniki mają prawdopodobnie znacznie większy wpływ. Wskazuje na to również niska wariancja wyjaśniona modelu wynosząca 33%.
8 z 50 osób z grupy bezobjawowej zgłosiło występowanie bólu szyi poza okresem 3 miesięcy przed włączeniem do badania. Chociaż nie jest to zaskakujące, ponieważ częstość występowania bólu szyi jest wysoka, możliwe jest, że ci uczestnicy doświadczyli wcześniej bólu szyi i rozwinęli ograniczenia funkcjonalne w szyi, mimo że nie zgłaszali bólu szyi w momencie rejestracji. Autorzy podkreślili, że jest to potencjalne ograniczenie, ponieważ problemy z szyją występujące ponad 3 miesiące przed włączeniem do badania nie zostały uwzględnione w kwestionariuszu dotyczącym niepełnosprawności szyi. Mogło to wpłynąć na wyniki badania, zacierając granice między prawdziwie bezobjawową grupą a osobami z podstawowymi problemami z szyją. Zwłaszcza, że zaburzenia szyjne mogą z czasem stać się bezobjawowe. Osoby doświadczające upośledzenia szyjnego bez bólu mogły zostać włączone do zdrowej grupy kontrolnej, co zmniejsza wartość prawdziwej grupy kontrolnej.
Porozmawiaj ze mną
Aby sprawdzić, czy istniały rzeczywiste różnice między osobami z bólem barku a zdrowymi osobami kontrolowanymi, zastosowano metodę zwaną "zwykłą regresją najmniejszych kwadratów". Jest to wymyślny sposób porównywania średnich, przy jednoczesnym uwzględnieniu innych czynników, które mogą mieć wpływ na wyniki, takich jak wiek, płeć, wzrost i waga. Pomaga to wyizolować prawdziwe różnice związane z bólem barku. Analiza wykazała istotną różnicę międzygrupową w AROM szyi dla rotacji do chorego barku i większą wrażliwość na ból w odcinku szyjnym kręgosłupa (widzianą przez niższe PPT) dwustronnie w grupie RCRSP w porównaniu do zdrowych osób z grupy kontrolnej. Oznacza to, że w momencie oceny hipoteza o stwierdzeniu upośledzenia szyjnego u pacjentów z RCRSP została potwierdzona.
Następnie autorzy szukali powiązań między AROM szyi a bólem szyi i niepełnosprawnością, mierzoną za pomocą SPADI, przy użyciu modelu regresji. Pokazuje to, w jaki sposób zmiany w ruchu szyi mogą przewidywać zmiany w bólu barku lub niepełnosprawności. W badaniu podano "iloraz szans (OR)", gdzie OR równy 1 oznacza brak związku, OR większy niż 1 oznacza pozytywny związek (gdy jeden rośnie, drugi ma tendencję do wzrostu), a OR mniejszy niż 1 oznacza negatywny związek (gdy jeden rośnie, drugi ma tendencję do spadku).
Skonstruowano dwa modele regresji:
Model przewidywania wyników SPADI:
- Analiza ta wykazała znaczący współczynnik regresji dla wieku (OR=1,03), zgięcia szyi (OR=1,03) i zgięcia bocznego szyi w stronę poszkodowaną (OR=1,04). Oznacza to, że na każdą jednostkę wzrostu zmiennych (na przykład wieku) prawdopodobieństwo uzyskania wyższego wyniku SPADI wzrasta o 3% (1,03 - 1 = 0,03, czyli 3%). To samo dotyczy zgięcia szyi: z każdym stopniem wzrostu zgięcia szyi, szanse na wyższe wyniki SPADI wzrastały o 3% (1,03 - 1 = 0,03, czyli 3%). Na każdy stopień wzrostu zgięcia bocznego szyi w stronę dotkniętą chorobą, prawdopodobieństwo uzyskania gorszych wyników SPADI wzrastało o 4% (1,04 - 1 = 0,04, czyli 4%).
- Ujemny związek zaobserwowano dla protrakcji szyi (OR=0,85). Oznacza to, że na każdy stopień wzrostu protrakcji szyi szacuje się, że prawdopodobieństwo uzyskania wyższego wyniku SPADI zmniejsza się o 15% (1 - 0,85 = 0,15, czyli 15%). Mówiąc prościej, większa protrakcja szyi wiąże się z mniejszym prawdopodobieństwem zwiększonego bólu barku i niepełnosprawności.
Model dla przewidywania intensywności bólu w ciągu ostatniego tygodnia: The model for predicting pain intensity during the past week:
- Analiza ta wykazała istotny współczynnik regresji dla wieku (OR = 1,02) i wagi (OR = 1,02). Oznacza to, że dla każdej jednostki wzrostu wieku prawdopodobieństwo wystąpienia większej intensywności bólu w ciągu ostatniego tygodnia wzrasta o 2%. Podobnie, dla każdej jednostki wzrostu masy ciała, prawdopodobieństwo wystąpienia większej intensywności bólu w ciągu ostatniego tygodnia również wzrasta o 2%.
- Pozytywny związek zaobserwowano w przypadku zgięcia bocznego szyi w kierunku chorego barku (OR = 1,04). Oznacza to, że na każdy stopień wzrostu zgięcia bocznego szyi w kierunku chorego barku, prawdopodobieństwo wystąpienia większej intensywności bólu w ciągu ostatniego tygodnia wzrastało o 4%.
- Ujemny związek zaobserwowano dla rotacji szyi w kierunku chorego barku (OR = 0,98). Oznacza to, że na każdy stopień wzrostu rotacji szyi w stronę dotkniętą chorobą, prawdopodobieństwo wystąpienia większej intensywności bólu w ciągu ostatniego tygodnia zmniejsza się o 2% (1 - 0,98 = 0,02, czyli 2%). Mówiąc prościej, większa rotacja szyi w kierunku chorej strony wiąże się z mniejszym prawdopodobieństwem zwiększonej intensywności bólu barku.
Istotne ograniczenie wynika z projektu badania. W badaniu wykorzystano przekrojowy projekt do analizy dwóch grup pacjentów w jednym momencie. Przekrojowy charakter badania ogranicza ustalenie związków przyczynowo-skutkowych. Chociaż w badaniu zaobserwowano upośledzenie szyjnego odcinka kręgosłupa u pacjentów z RCRSP, w obecnym badaniu nie można określić, czy upośledzenie szyjnego odcinka kręgosłupa jest przyczyną lub konsekwencją bólu w RCRSP.
Mocną stroną badania jest wykorzystanie zwalidowanych urządzeń, takich jak ręczna dynamometria, progi bólu i urządzenie CROM do oceny ROM, ustandaryzowany sposób pomiaru zmiennych przez dwóch przeszkolonych asesorów, dobra wiarygodność wewnętrzna i wykorzystanie średniej z 3 powtórzonych pomiarów do analizy danych.
Przesłania na przyszłość
W badaniu mierzono różnice w ruchomości odcinka szyjnego kręgosłupa (AROM), wrażliwości na ból (PPT) i sile szyi między pacjentami z bólem barku związanym ze stożkiem rotatorów (RCRSP) a osobami bezobjawowymi. W badaniu stwierdzono, że pacjenci z RCRSP mają zmniejszoną rotację szyi w kierunku chorego barku i zwiększoną obustronną czułość na ból szyi. Badanie wykazało również związek między specyficznymi ruchami szyjnymi a bólem barku i niepełnosprawnością. Wyniki te sugerują potencjalną interakcję między kręgosłupem szyjnym a barkiem w RCRSP, podkreślając znaczenie kompleksowej oceny obu obszarów.
- Kompleksowa ocena ma kluczowe znaczenie: Zawsze należy przeprowadzać dokładną ocenę kręgosłupa szyjnego u pacjentów zgłaszających się z bólem barku związanym ze stożkiem rotatorów (RCRSP). Badanie podkreśla potencjalną interakcję między kręgosłupem szyjnym a barkiem, sugerując, że zaburzenia szyjne mogą przyczyniać się do dysfunkcji barku.
- Zmniejszona rotacja szyi jako wskaźnik: Należy pamiętać, że pacjenci z RCRSP mogą wykazywać zmniejszoną rotację szyi w kierunku chorego barku. To odkrycie może wskazywać na udział kręgosłupa szyjnego w objawach pacjenta, być może nawet na subkliniczny problem z korzeniem nerwu szyjnego.
- Zwiększona sensytyzacja bólu szyi: Pacjenci z RCRSP często wykazują zwiększoną wrażliwość na ból w obszarze szyjnym (niższe progi bólu uciskowego) obustronnie. Sugeruje to potencjalne obwodowe i ośrodkowe procesy sensytyzacji, które należy uwzględnić w planowaniu leczenia.
- Rozważ czynniki psychologiczne: Należy pamiętać, że czynniki psychologiczne, takie jak kinezjofobia (lęk przed ruchem), mogą odgrywać znaczącą rolę u pacjentów z RCRSP, potencjalnie wpływając na ograniczoną mobilność i zwiększoną czułość na ból. Leczenie tych czynników może być ważną częścią holistycznego podejścia do leczenia.
- Koncentracja na ruchomości odcinka szyjno-piersiowego: Badanie sugeruje, że ruchomość szyi jest ściśle powiązana z funkcją barku. Konieczne są przyszłe badania w celu wyjaśnienia tej zależności, a także badania interwencyjne w celu oceny wpływu poprawy ruchomości odcinka szyjno-piersiowego na ból i wyniki funkcjonalne u pacjentów z RCRSP.
Odniesienie
Jak odżywianie może być kluczowym czynnikiem dla uczulenia ośrodkowego - wykład wideo
Obejrzyj ten BEZPŁATNY wykład wideo na temat odżywiania i centralnej sensytyzacji prowadzony przez europejskiego badacza nr 1 w dziedzinie przewlekłego bólu, Jo Nijsa. Prawdopodobnie zaskoczy Cię, jakich pokarmów pacjenci powinni unikać!

