Beyond The Foot: Badanie powiązań między objawami neuropatycznymi lub katastrofizacją a przewlekłą powięzią podeszwową

Wprowadzenie
Przewlekły podeszwowy ból pięty lub powięź podeszwowa mogą być uporczywe w leczeniu. Założono, że stan ten ma charakter samoograniczający się, co często prowadziło do zalecenia podejścia wyczekującego. Niedawno prospektywne badanie wykazało utrzymywanie się objawów u około połowy badanej populacji po 10 (!) latach obserwacji. Okazuje się, że nie u każdego objawy ustąpią w oparciu o samoograniczający się naturalny przebieg, a trajektorie powrotu do zdrowia różnią się u poszczególnych osób. Znane czynniki wpływające obejmują niektóre niemodyfikowalne czynniki demograficzne, takie jak BMI lub płeć. Niewiele wiadomo na temat modyfikowalnych czynników, na które może być ukierunkowane leczenie. W związku z tym w niniejszym badaniu przeanalizowano czynniki kliniczne w ramach biopsychospołecznych i oceniono, w jaki sposób ich zmiany są związane ze zmianami w przewlekłym bólu podeszwowym pięty, funkcjonowaniu i jakości życia w ciągu 12 miesięcy. W ten sposób obecne badanie wykraczało poza stopę, badając związki między modyfikowalnymi czynnikami biopsychospołecznymi, takimi jak obecność objawów neuropatycznych, siła zginaczy podeszwowych kostki lub katastrofizowanie bólu, a przewlekłą fasciopatią podeszwową.
Metody
Naukowcy wykorzystali prospektywne badanie kohortowe z obserwacją podłużną trwającą ponad 12 miesięcy w społeczności w południowej Tasmanii. Uczestnikami były osoby z kliniczną diagnozą przewlekłego podeszwowego bólu pięty.
Uczestnicy w wieku 18 lat i starsi z bólem pod piętą nasilającym się podczas obciążania, który trwał przez co najmniej 3 miesiące. Najbardziej objawowa pięta była oceniana w przypadku objawów obustronnych. Uczestnicy zostali wykluczeni, jeśli zgłosili wcześniejsze złamanie stopy / kostki lub operację ortopedyczną stopy, obecny ból kostki, niedawny uraz stopy lub inne schorzenia ograniczające mobilność lub aktywność w ciągu ostatnich trzech miesięcy. Wykluczenie dotyczyło również osób, które otrzymały kortykosteroid lub inny zastrzyk, leczenie falą uderzeniową lub jonoforezę steroidową w ciągu poprzednich sześciu miesięcy.
Wyniki i ekspozycje oceniano na początku badania i po 12 miesiącach. Kluczowymi mierzonymi czynnikami klinicznymi były:
- Przekonania dotyczące katastrofizowania bólu oceniano za pomocą Skali Katastrofizowania Bólu (PCS). Wynik większy niż 20 uznawano za klinicznie istotne katastrofizowanie bólu.
- Objawy neuropatyczne mierzono za pomocą kwestionariusza painDETECT (zakres wyników od 1 do 38). Wynik 19 lub więcej punktów wskazywał na "prawdopodobnie neuropatyczny" komponent bólu.
- Uzyskano następujące pomiary fizyczne:
- Wskaźnik masy ciała (BMI, kg/m²) i obwód talii (centymetry).
- Maksymalna izometryczna siła zginaczy stawu skokowego (w kilogramach), mierzona w pozycji siedzącej z kończyną dolną przypiętą nieelastycznym pasem wokół kolana do wagi cyfrowej.
- Ruchomość zgięcia grzbietowego w stawie skokowym i pierwszym stawie śródstopno-paliczkowym (MTPJ) (w stopniach), mierzona odpowiednio inklinometrem grawitacyjnym na środkowo-przedniej goleni i pomiarami goniometrycznymi ze stopą wyprostowaną w pozycji leżącej na plecach.
- Przechwycone deskryptory psychologiczne/objawowe:
- Depresja: Oceniana za pomocą 9-punktowego kwestionariusza zdrowia pacjenta (PHQ-9).
- Ból wielomiejscowy: Rejestrowany za pomocą listy kontrolnej jako suma miejsc bólu w okolicy ciała innych niż pięta, w zakresie od 0 do 7.
- Objawy sztywności porannej i choroby współistniejące (cukrzyca, choroby reumatologiczne).
- Aktywność Fizyczna: Aktywność fizyczna: Mierzona za pomocą jednoosiowego akcelerometru noszonego w talii przez 7 kolejnych dni, z podawaniem liczby kroków dziennie i minut spędzonych na umiarkowanych lub energicznych, lekkich i siedzących aktywnościach.
Głównymi wynikami były Ból i funkcjonowanie stopy, które zostały ocenione przy użyciu domen bólu i funkcjonowania Kwestionariusza Stanu Zdrowia Stopy (FHSQ). Wyniki wahają się od 0 do 100, gdzie wyższe wyniki oznaczają mniejszy ból i lepsze funkcjonowanie. Poprawę o co najmniej 13 punktów uznano za spełniającą lub przekraczającą minimalną istotną różnicę dla domeny bólu. JAKOŚĆ ŻYCIA mierzono za pomocą 6-wymiarowej skali oceny jakości życia (AQoL-6D). Wyniki wahają się od 0 do 100, gdzie wyższy oznacza lepszy.
Wyniki
W badaniu zebrano dane od 220 uczestników na początku badania, z których 210 zwróciło ankiety, a 202 wzięło udział w ponownej ocenie klinicznej co najmniej 1 rok później. Mediana czasu obserwacji wyniosła 406 dni od początkowej oceny (zakres międzykwartylowy od 373 do 430 dni). Ewolucja średniej punktacji bólu w skali FHSQ odnotowała wzrost z 48,8/100 do 75,9/100, co wskazuje na zmniejszenie bólu. Funkcja stopy poprawiła się o 31% z 65,7 do 86,13, a jakość życia poprawiła się z 76,4 do 81,6, co stanowi 7%.
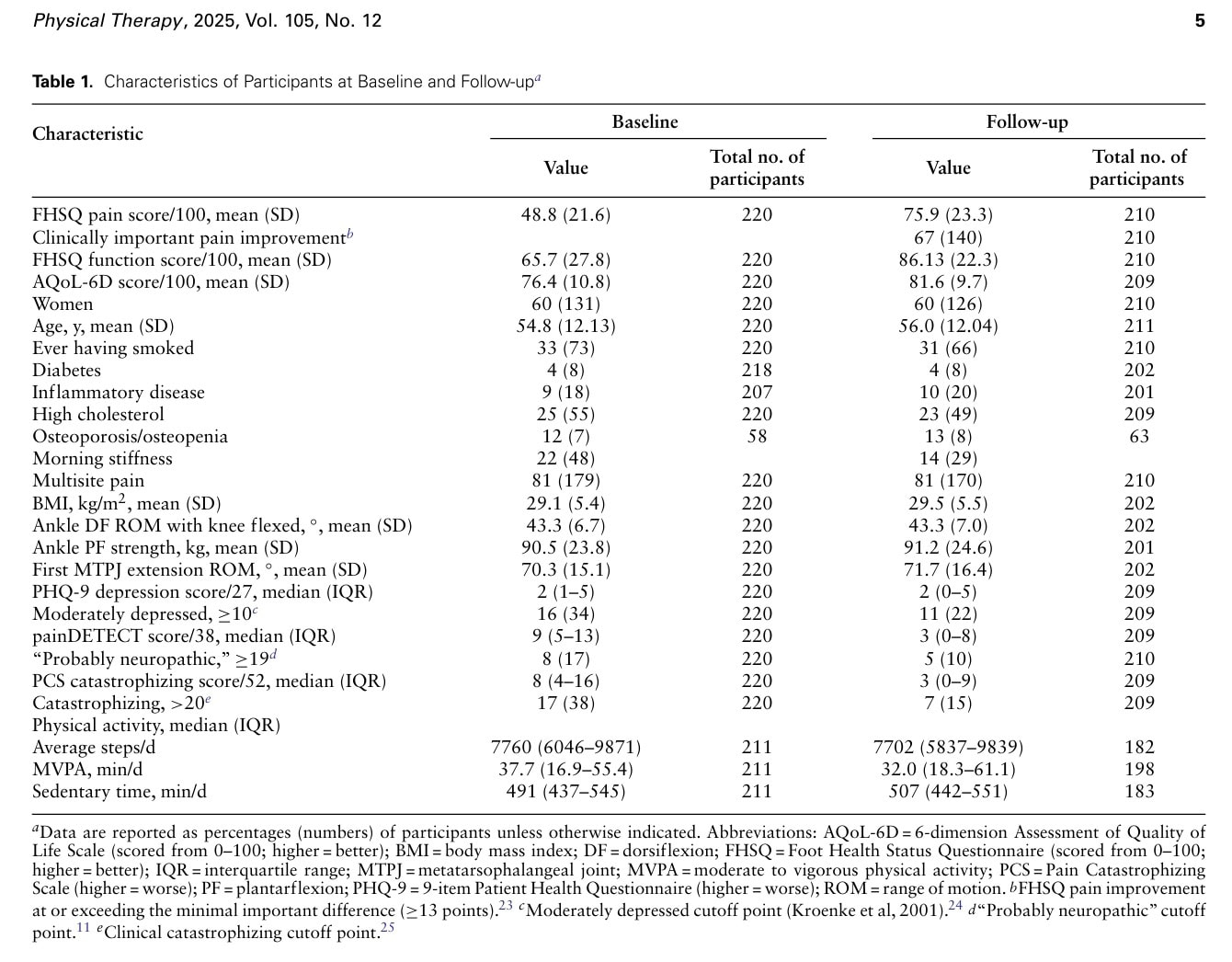
W badaniu kontrolnym 21% uczestników zgłosiło, że nie odczuwa już bólu podeszwowego pięty, a 67% wskazało na ból, który poprawił się o co najmniej minimalną klinicznie istotną różnicę wynoszącą 13 punktów. Autorzy zauważyli, że na początku badania 21% uczestników zgłosiło poddanie się leczeniu, w porównaniu do 7% podczas obserwacji.
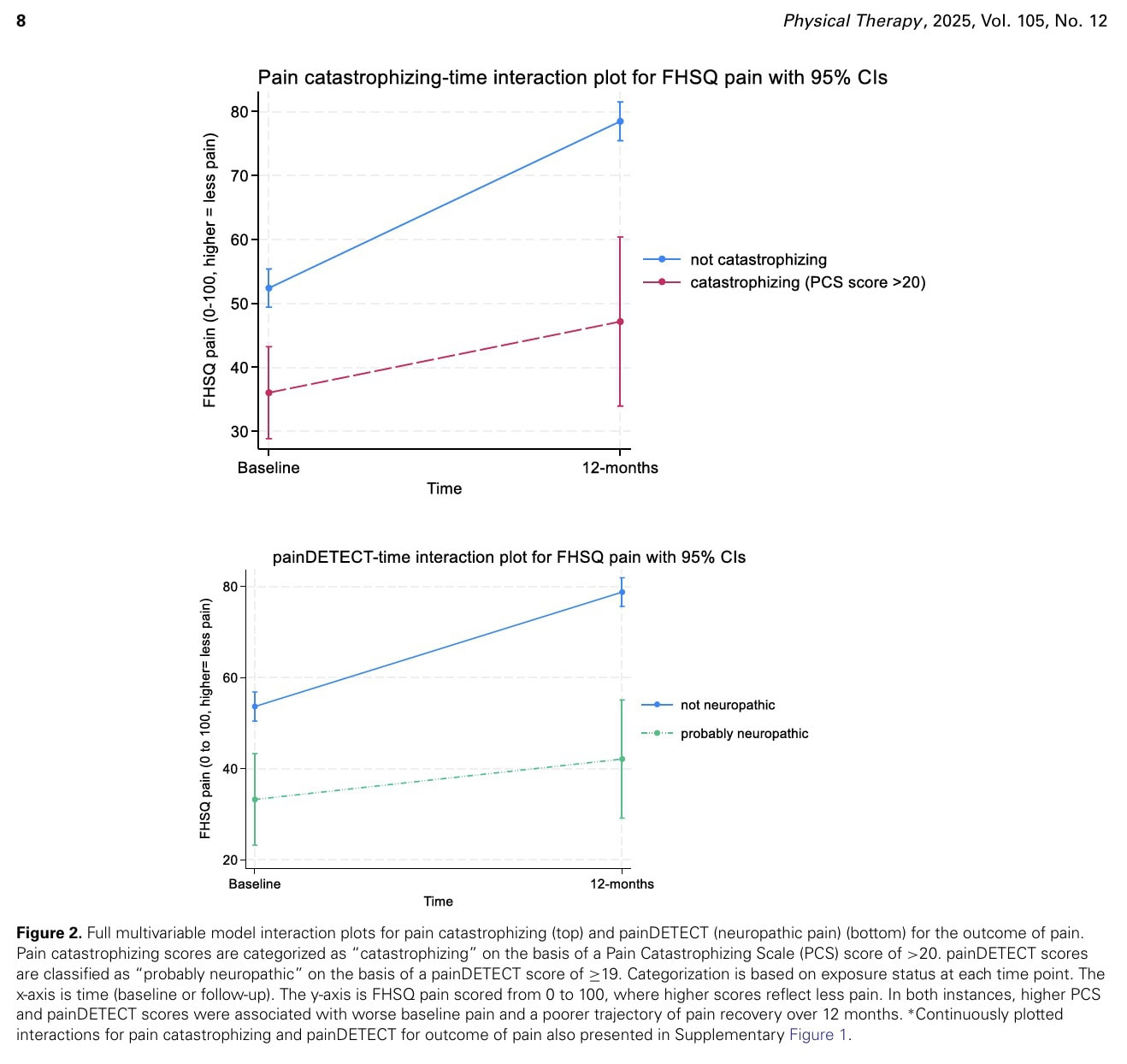
W pełni skorygowanych modelach wieloczynnikowych wzrost zarówno wyników w skali painDETECT, jak i katastrofizowania bólu wiązał się z mniejszą poprawą bólu w ciągu 12 miesięcy (odpowiednio interakcja β = -,79 [95% CI = -0,10 do -1,48] i interakcja β = -,39 [95% CI = -0,01 do -0,77]).
Wyższe wyniki w tych wynikach były związane z gorszymi wyjściowymi wynikami bólu, które uległy mniejszej poprawie w ciągu 12 miesięcy, gdy wyniki wskazywały na obecność katastroficznych przekonań (PCS > 20) (interakcja β = -15 [95% CI = -28,5 do -1,4]) lub jako "prawdopodobnie neuropatyczny" (painDETECT ≥ 19) (interakcja β = -15,8 [95% CI = -29,9 do -1,7]).
U osób katastrofizujących ból ustępował rzadziej niż u osób niekatastrofizujących. U osób, u których występował ból "prawdopodobnie neuropatyczny", odnotowano również mniejszą poprawę w zakresie bólu w ciągu 12 miesięcy w porównaniu z osobami bez objawów neuropatii.
Żadne inne zmienne (BMI, obwód talii, siła zginaczy stawu skokowego, ból wielomiejscowy, aktywność fizyczna) nie wykazały istotnego związku z trajektorią bólu. Autorzy zbadali również powiązania między proponowanymi przez nich narażeniami a funkcjonowaniem stóp lub jakością życia, ale powiązania te nie istniały lub były słabe (kroki dziennie z funkcjonowaniem i siedzący tryb życia z jakością życia).
Pytania i przemyślenia
Ponieważ było to badanie kohortowe, nie można ustalić żadnych powiązań przyczynowych. Niemniej jednak, badanie zasługuje na pochwałę za spojrzenie poza samą stopę. Dzięki włączeniu czynników modyfikowalnych do ram biopsychospołecznych, zaobserwowane powiązania stanowią praktyczny punkt wyjścia dla przyszłych badań. Ponieważ możemy wpływać na te czynniki, na przykład stosując edukację w zakresie bólu w celu zwalczania nieprzystosowawczych przekonań, takich jak katastrofizowanie, randomizowane badania kontrolowane mogą być skutecznie zaprojektowane w celu potwierdzenia lub obalenia obserwacji. Wcześniejsze badania nie koncentrowały się w tak dużym stopniu na modyfikowalnych czynnikach, przez co klinicyści mieli mniejszą pewność co do ich wpływu.
Włączeni do badania uczestnicy cierpieli na przewlekły podeszwowy ból pięty przez co najmniej 3 miesiące, co może ograniczać możliwość uogólnienia obserwacji na bardziej ostre przypadki. Jednak odkrycie, że obecność objawów neuropatii na początku badania lub katastrofizacja i przewlekła powięź podeszwowa mogą być ze sobą powiązane, otwiera nowe perspektywy dla wstępnego postępowania z tymi osobami. Ponieważ w tym badaniu zaobserwowano, że osoby, które miały tendencję do katastrofizowania, nie odnotowały tak dużej poprawy w zakresie bólu, jak osoby, które tego nie robiły, a ponadto pacjenci, których ból wydawał się "prawdopodobnie neuropatyczny", nie uzyskali tak dużej ulgi w ciągu roku w porównaniu z osobami bez tych objawów neuropatii, sygnalizuje to, że początkowa prawidłowa klasyfikacja tych osób powinna być traktowana priorytetowo. Prawdopodobnie są to pacjenci, którzy powinni być objęci bardziej wielodyscyplinarną opieką.
Nie stwierdzono żadnych powiązań między narażeniem a funkcjonowaniem stóp i jakością życia związaną ze stopami. Może to wynikać z faktu, że pomiary funkcji i jakości życia rozpoczynały się na stosunkowo dobrym poziomie wyjściowym i zmieniały się w mniejszym stopniu niż ból, co sugeruje potencjalne efekty sufitowe i zmniejszoną zmienność, co może utrudniać wykrycie zmian w tych wynikach.
Porozmawiaj ze mną
Dane zostały przeanalizowane przy użyciu liniowych modeli mieszanych. To podejście statystyczne zostało wykorzystane do oszacowania, w jaki sposób zmiany w każdej ekspozycji klinicznej w ciągu 12 miesięcy wpłynęły na zmiany w wynikach (ból, funkcjonowanie, jakość życia) w tym samym okresie. Modele te obejmują losowy punkt przecięcia dla poszczególnych osób, aby uwzględnić fakt, że powtarzane pomiary na tej samej osobie są skorelowane. Naukowcy uwzględnili w swoich modelach termin interakcji ekspozycja x czas. Zasadniczo termin ten miał na celu przetestowanie ich głównego celu: sprawdzenie, czy wpływ ekspozycji na wynik zmienił się między początkiem a obserwacją. Pozwala to sprawdzić zależną od czasu zmianę wyniku po zmianie ekspozycji. Biorąc pod uwagę obserwacyjny charakter tego badania kohortowego, wyniki mogą jedynie wykazać związek między czynnikami takimi jak katastrofizowanie bólu a gorszymi wynikami; nie mogą ustalić związku przyczynowego.
Osoby sklasyfikowane jako katastrofizujące wykazywały mniej korzystne ustąpienie bólu w porównaniu z ich odpowiednikami nie katastrofizującymi. Co więcej, uczestnicy z objawami bólu "prawdopodobnie neuropatycznego" doświadczyli mniej znaczącej poprawy bólu w ciągu 12 miesięcy w porównaniu z osobami bez objawów neuropatii. Te zaobserwowane trajektorie bólu zostały podkreślone jako wystarczająco duże, aby mieć znaczenie kliniczne, ponieważ przekraczały MCID, ale przedziały ufności były szerokie, co wskazuje, że może to być prawdą dla niektórych, ale nie dla wszystkich. W dokumencie wspomniano, że efekty rozważano w odniesieniu do MCID dla każdego wyniku (jeśli był znany), ale nie podano wyraźnie liczbowych wartości MCID dla innych głównych wyników, którymi były funkcja FHSQ i 6-wymiarowa skala oceny jakości życia (AQoL-6D).
Ograniczenie obejmuje wykorzystanie kwestionariusza painDETECT, który został pierwotnie zwalidowany w populacji bólu odcinka lędźwiowego i ma na celu odróżnienie bólu nocyceptywnego od neuropatycznego. Po pierwsze, narzędzie to zostało opracowane przed rozpoznaniem bólu nociplastycznego. Po drugie, można kwestionować, czy proponowany wynik 19 punktów odcięcia w celu sklasyfikowania bólu jako "prawdopodobnie neuropatycznego" jest optymalnym progiem dla tej populacji. Autorzy przyznają, że może być możliwe, że uwzględnia to również cechy bólu nociplastycznego.
Kolejnym ograniczeniem jest śledzenie danych dotyczących aktywności fizycznej, która była mierzona przez noszenie jednoosiowego akcelerometru, co może wiązać się ze zwiększonym ryzykiem niezmierzonych aktywności odbywających się w innych kierunkach (tenis, ogrodnictwo, taniec itp.). Podczas gdy aktywność fizyczna była mierzona za pomocą akcelerometrii, autorzy zauważają, że wyższe ilości zarówno średnich kroków dziennie, jak i umiarkowanej do intensywnej aktywności fizycznej były związane z lepszym funkcjonowaniem/jakością życia na początku badania, ale interakcja statystyczna sugerowała gorszy powrót do zdrowia/jakości życia. Autorzy sugerują, że może to być "regresja do średniej", ale głębsze spojrzenie na behawioralne konsekwencje bólu/katastrofizmu na poziom aktywności może być uzasadnione.
Przesłania na przyszłość
W badaniu tym przez rok obserwowano osoby z przewlekłym bólem podeszwowym pięty i stwierdzono, że ich powrót do zdrowia był znacznie gorszy, jeśli zgłaszali nasilenie negatywnych myśli na temat bólu (katastrofizowanie) lub nasilenie objawów związanych z nerwami (ból neuropatyczny). Sugeruje to, że nastawienie pacjenta i profil neurogenny są znacznie ważniejsze dla długoterminowego ustąpienia bólu niż tradycyjne czynniki, takie jak BMI, siła kostki lub ogólny ból wielomiejscowy. Największym zagrożeniem dla wiarygodności wniosków jest fakt, że badanie ma charakter obserwacyjny. Pokazuje ono jedynie, że czynniki te są związane z gorszymi wynikami; nie dowodzi, że są one przyczyną.
Odniesienie
Jak odżywianie może być kluczowym czynnikiem dla uczulenia ośrodkowego - wykład wideo
Obejrzyj ten BEZPŁATNY wykład wideo na temat odżywiania i centralnej sensytyzacji prowadzony przez europejskiego badacza nr 1 w dziedzinie przewlekłego bólu, Jo Nijsa. Prawdopodobnie zaskoczy Cię, jakich pokarmów pacjenci powinni unikać!

