Lepsze zrozumienie RCRSP: Przewodnik po ocenie dla fizjoterapeutów

Wprowadzenie
Ból barku związany ze stożkiem rotatorów (RCRSP) jest niezwykle powszechny w praktyce fizjoterapeutycznej. Historycznie rzecz biorąc, artykuły w dużej mierze opierały się na terminach takich jak "zespół ciasnoty podbarkowej" i koncentrowały się na konkretnych testach ortopedycznych w celu zidentyfikowania problemu. Jednak ostatnie badania podważyły słuszność tych tradycyjnych koncepcji, ponieważ wiele bezobjawowych osób ma również nieprawidłowości strukturalne w swoich stożkach rotatorów, a operacje mające na celu "naprawienie" uderzenia nie wykazują konsekwentnie lepszych wyników niż ćwiczenia lub nawet procedury placebo. To pozostawia nas z kluczowym pytaniem: jak powinniśmy powinniśmy oceniać i rozumieć RCRSP? Dwa ważne badania Delphi zasugerowały zmianę w kierunku analizy zakresu ruchu barków (ROM) i ruchów z oporem(Littlewood i in. 2019 oraz Requejo-Salinas i in. 2022). Wiemy, że ograniczony zakres ruchu i osłabienie są często obecne w RCRSP, ale dokładnie jak są osłabione i co oznaczają, jest nadal przedmiotem dyskusji. Ponadto pojawiają się dowody na to, że wzorce bólu w okolicy mięśnia naramiennego mogą być kluczowym wskaźnikiem, a mięśniowo-powięziowe punkty spustowe (TrPs) mogą być czynnikami przyczyniającymi się do tego. Brakuje jednak solidnych danych dotyczących konkretnie mapowania bólu w RCRSP, a sposób, w jaki wpływa on na ROM, siłę i ból, jest nadal nieznany. Dlatego też badanie to miało kluczowe znaczenie dla porównania ROM, siły, wzorców bólu i TrPs między osobami z RCRSP i tymi bez, mając na celu lepsze zrozumienie RCRSP.
Metody
W badaniu zastosowano przekrojowy, pojedynczo zaślepiony projekt i uwzględniono pacjentów z listy oczekujących na RCRSP w hiszpańskim szpitalu. Pacjentami RCRSP były osoby dorosłe, które były dotknięte chorobą przez co najmniej 3 miesiące, które zostały zdiagnozowane przez chirurga ortopedę lub lekarza rehabilitacji na podstawie badania klinicznego i wyników badań obrazowych. Pacjenci z RCRSP zostali dopasowani do zdrowych i wolnych od bólu osób kontrolowanych pod względem wieku, płci i zmiennych ramienia dominującego.
Hiszpańska wersja wskaźnika bólu i niepełnosprawności barku (SPADI ) została wypełniona w dniu oceny w celu opisania charakterystyki bólu w grupie RCRSP. Skala VAS została użyta do opisania intensywności bólu w spoczynku i przy ruchu w ostatnim tygodniu.
Przed badaniem fizykalnym przeprowadzono standardową rozgrzewkę w celu przygotowania barku do testów klinicznych. Testy kliniczne obejmowały następujące elementy:
Zakres ruchu (ROM) oceniono za pomocą inklinometru cyfrowego:
- W pozycji siedzącej dla aktywnego zgięcia barku i łopatki
- Pasywną rotację wewnętrzną i zewnętrzną ROM przy 0°, 45° i 90° odwodzenia mierzono w pozycji leżącej na plecach.
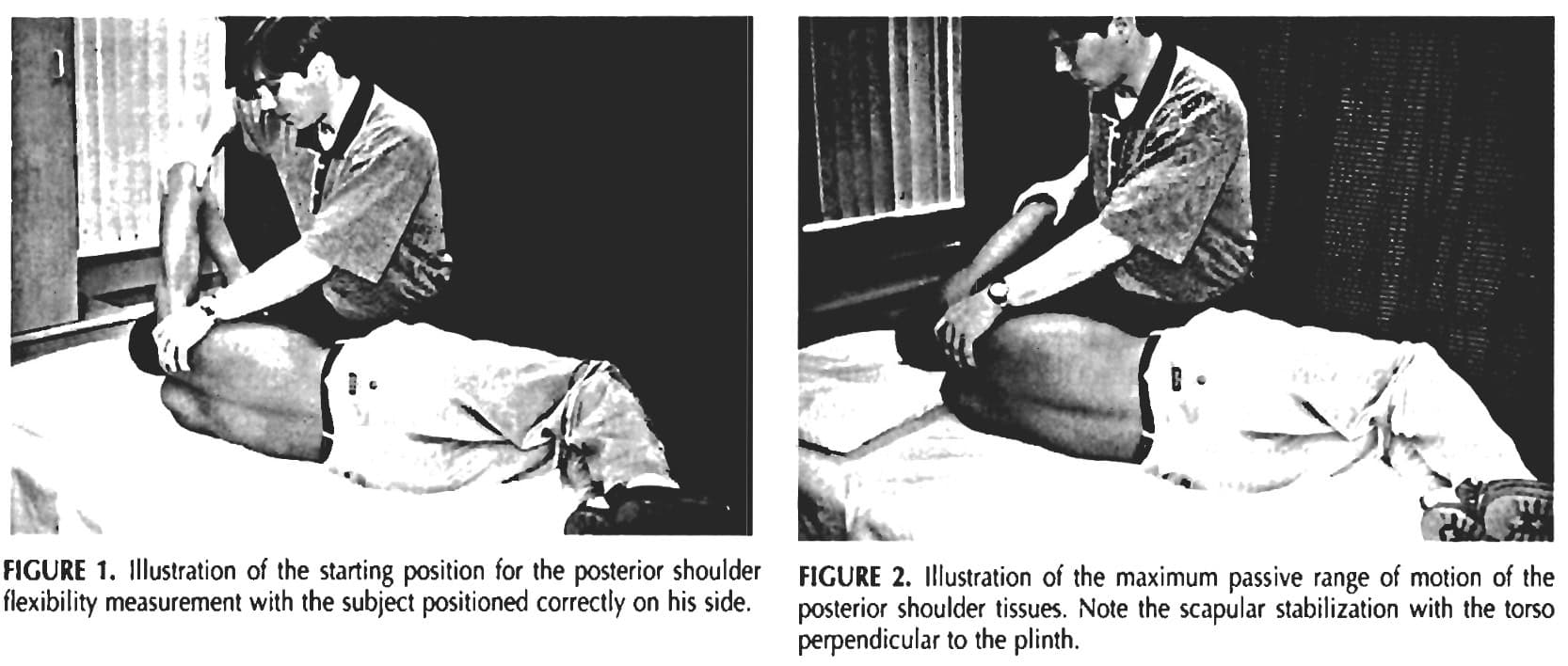
- Pasywna pozioma przywiedzenie ROM została oceniona zgodnie z Tyler et al. (1999). Pacjenci leżą na boku na cokole, w odległości kości ramiennej od krawędzi, z kolanami i biodrami zgiętymi pod kątem 90 °, w pełni stykając się ze stołem, z prostopadłymi kośćmi ramiennymi i nietestowanym ramieniem pod głową, utrzymując neutralny kręgosłup. Zaznaczony jest nadkłykieć przyśrodkowy. Tester biernie przesuwa kość ramienną do 90° odwodzenia, zerowej rotacji, stabilizując łopatkę w retrakcji. Kość ramienna jest następnie delikatnie przywodzona poziomo do momentu zatrzymania ruchu lub wystąpienia rotacji kości ramiennej, co wskazuje na koniec elastyczności tkanki tylnej. Kwadrat stolarski o boku 60 cm jest umieszczany prostopadle do stołu obok zaznaczonego nadkłykcia, a rejestrator zaznacza poziom dolnej granicy nadkłykcia. Odległość od dna kwadratu do znaku jest mierzona w centymetrach, przy czym większa odległość oznacza mniejszą elastyczność, a mniejsza odległość oznacza większą elastyczność.
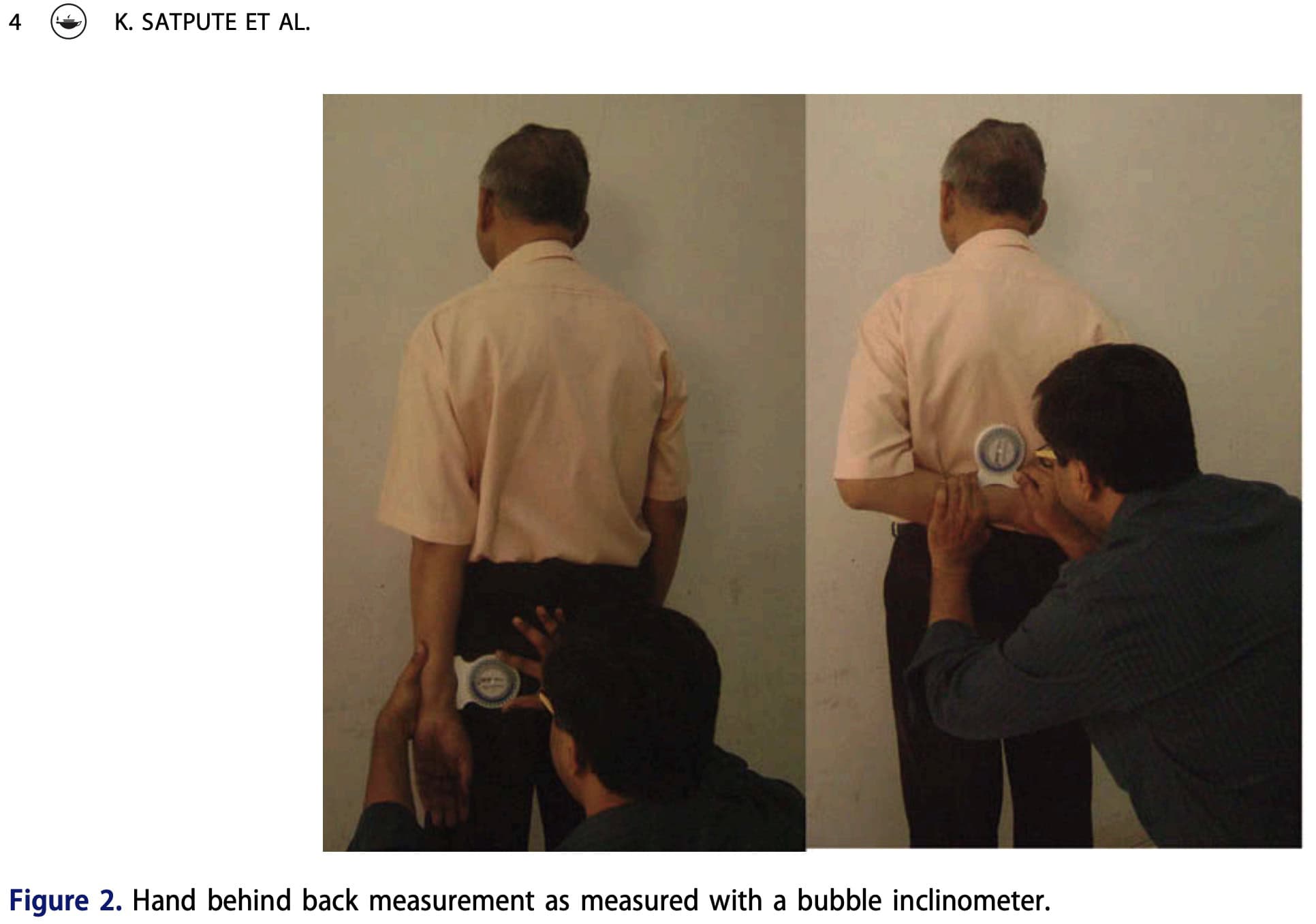
- Aktywna pozycja ręki za plecami (HBB) została zmierzona zgodnie z Satpute et al. (2016). Stojąc, uczestnicy wyciągnęli rękę za plecy tak wysoko, jak to możliwe wzdłuż kręgosłupa, utrzymując grzbiet dłoni na tułowiu i unikając ruchu barków lub kręgosłupa. Zmierzono najwyższy punkt kciuka. Inklinometr pęcherzykowy na promieniu określał ROM, przy czym ruch kończył się przy bólu lub maksymalnym zasięgu. Zero stopni zgięcia łokcia oznaczało brak ruchu, podczas gdy większe zgięcie oznaczało większy zakres ruchu.
Siła mierzono izometrycznie za pomocą ręcznego dynamometru. Pomiary przeprowadzono w tej samej pozycji, co odpowiednie oceny ROM. Jednak siła dla rotacji zewnętrznej i wewnętrznej była mierzona tylko przy 0° i 90°. Średnia z 3 5-sekundowych powtórzeń została zmierzona przy użyciu testu "make", do momentu ograniczenia przez ból lub osłabienie. Pomiędzy 3 powtórzeniami dozwolone było 10 sekund odpoczynku, a pomiędzy pozycjami 3 minuty odpoczynku.
Rysunki przedstawiające ból zostały pokolorowane przez pacjentów RCRSP na elektronicznym wykresie 3D z 4 różnymi widokami. Cały obszar bólu został podświetlony i pokolorowany.
Punkty spustowe oceniano na podstawie (1) obecności wyczuwalnego palpacyjnie napiętego pasma w mięśniu szkieletowym; (2) obecności nadwrażliwego tkliwego miejsca w obrębie napiętego pasma; (3) miejscowej reakcji na drganie wywołanej palpacją napiętego pasma; oraz (4) obecności bólu skierowanego w odpowiedzi na ucisk TrP. Punkty spustowe zostały sklasyfikowane jako AKTYWACJAna podstawie tego, czy zastosowanie ucisku odtworzyło objawy bólu u pacjenta (zlokalizowane i skierowane), a pacjent rozpoznał ból, lub utajone jeśli ucisk powodował zlokalizowany i skierowany ból, ale nie wywoływał objawów rozpoznawanych przez badanego. Ocenie poddano następujące mięśnie:
- Mięsień czworoboczny górny
- Supraspinatus
- Infraspinatus
- Teres minor
- Przedni mięsień naramienny
- Boczny naramienny
Wszystkie zmienne zostały porównane między grupami za pomocą niezależnych testów t i oceny wielkości efektu za pomocą d Cohena. Testy korelacji Pearsona zostały przeprowadzone w celu analizy zależności między zmiennymi, a modele wielokrotnej regresji liniowej wstecznej zostały wykorzystane do określenia zdolności predykcyjnej siły barku na zmienność ROM, koncentrując się na zgięciu barku, łopatki i ROM HBB.
Wyniki
Do badania włączono łącznie 72 uczestników, z równą liczbą w obu grupach. Mediana początku objawów RCRSP wynosiła 42 miesiące (IQR: 24-60 miesięcy). Istniała znacząca różnica między grupami na początku badania w odniesieniu do BMI.
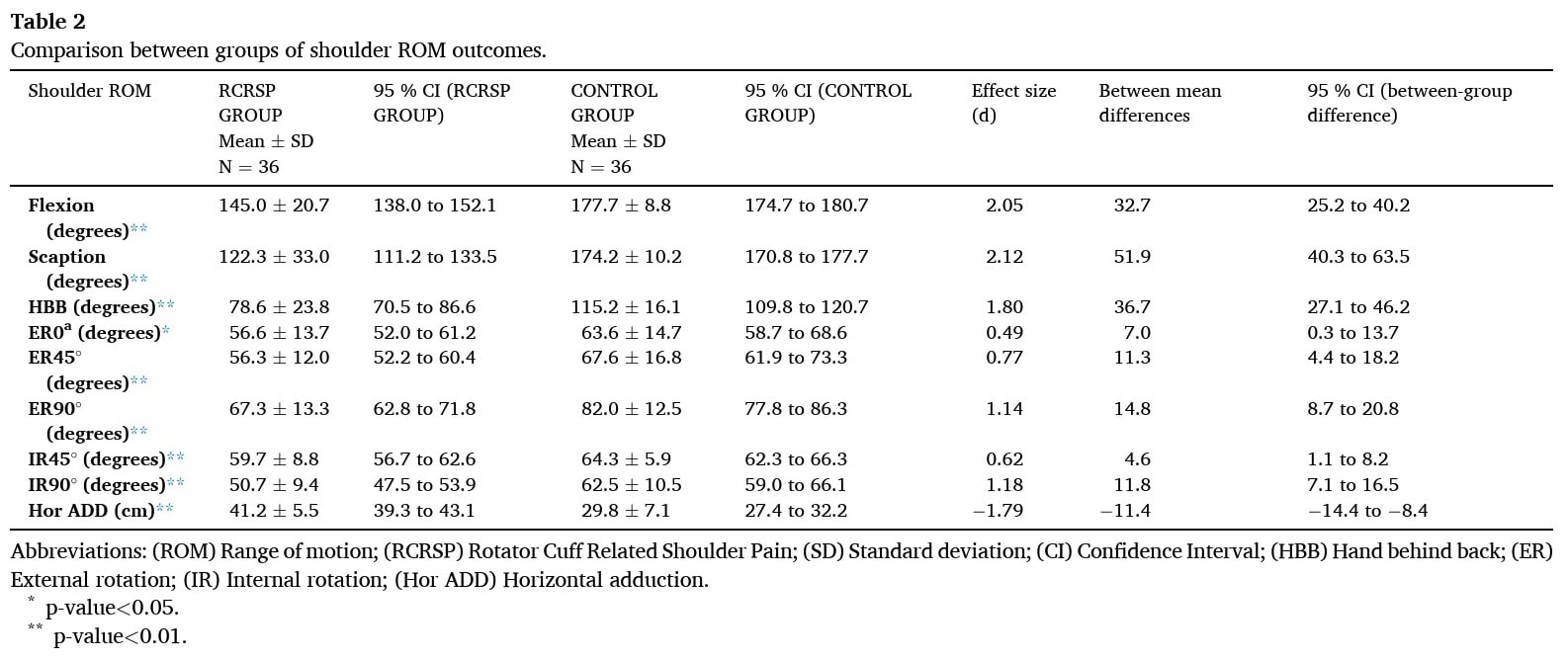
W porównaniu z innymi grupami, grupa RCRSP wykazała znacznie mniejszy ROM barku w kilku aktywnych i pasywnych ruchach, w tym w aktywnym zgięciu, łopatki i HBB; pasywnej rotacji zewnętrznej i wewnętrznej przy 90 ° uprowadzenia; oraz pasywnym przywodzeniu poziomym, wszystkie z dużymi rozmiarami efektu. Przy 45° uprowadzenia, bierna rotacja zewnętrzna i wewnętrzna były również znacząco mniejsze w grupie RCRSP ze średnią wielkością efektu. Znaczącą różnicę o niewielkiej wielkości efektu stwierdzono dla biernej rotacji zewnętrznej przy 0° uprowadzenia."
Znaczące różnice z dużą wielkością efektu wykazano dla siły rotacji wewnętrznej i zewnętrznej przy 0° i 90° odwodzenia barku oraz zgięcia barku.
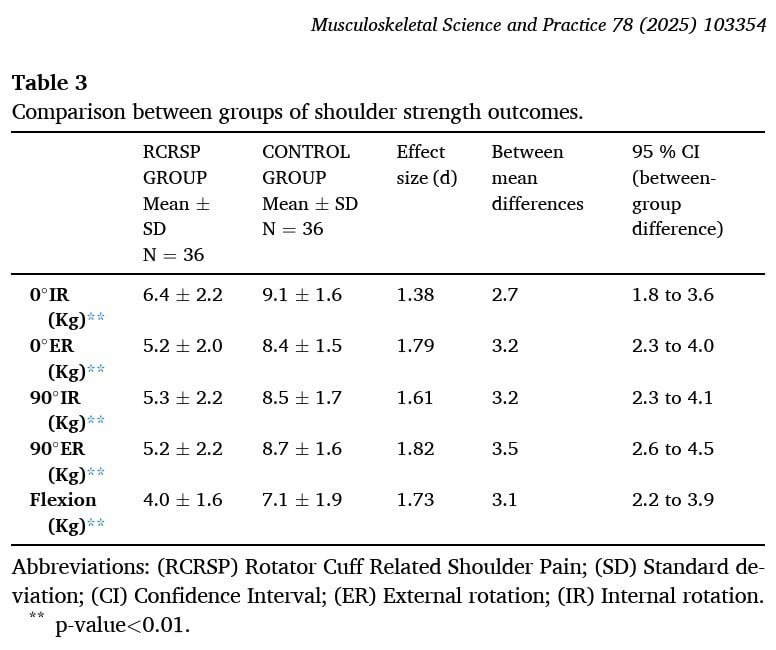
Pacjenci z RCRSP mieli średnio 2,56 punktów spustowych. Mieli aktywne punkty spustowe w średnio 1,69 mięśniach i 0,86 mięśni z utajonymi punktami spustowymi. Grupa kontrolowana miała tylko utajone punkty spustowe. Również całkowita liczba mięśni z punktami spustowymi była znacząco wyższa w grupie pacjentów z RCRSP, ale nie było różnicy w liczbie utajonych punktów spustowych pomiędzy grupami.
Powszechnie występujące aktywne punkty spustowe znajdowały się w mięśniach infraspinatus, naramiennym przednim i naramiennym środkowym.
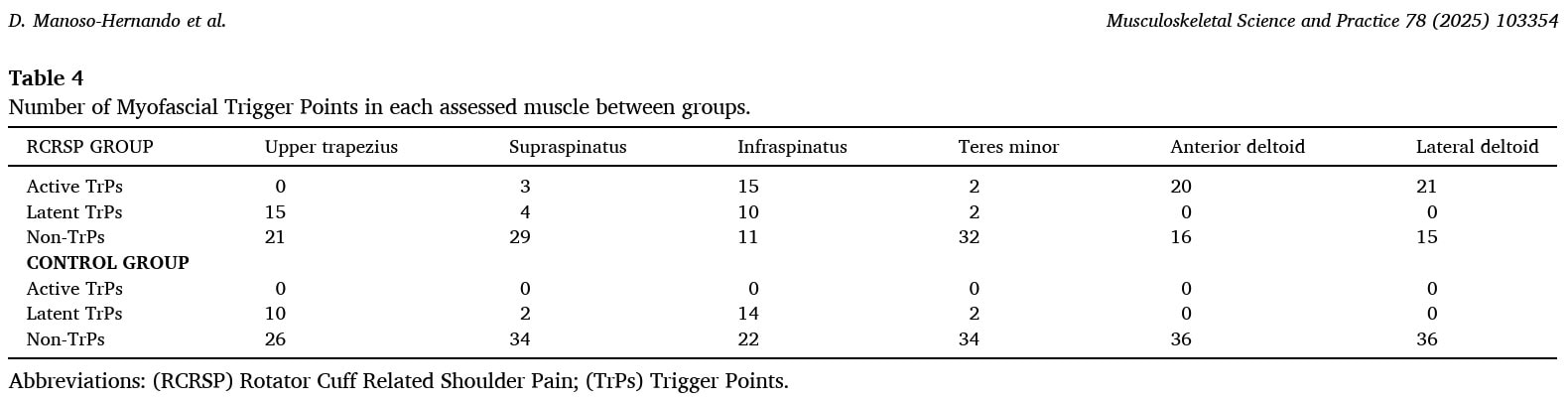
Mapy częstotliwości bólu w grupie RCRSP pokazują następujące rozkłady bólu.
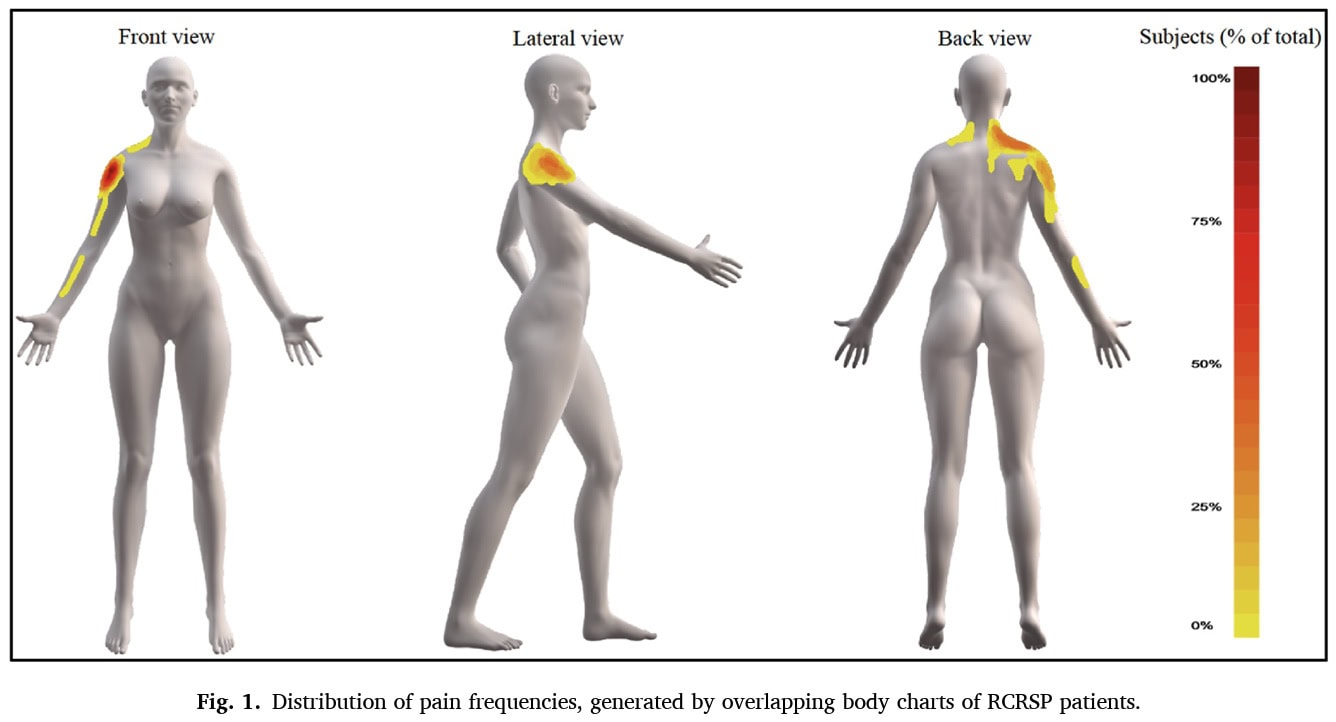
Analiza regresji wykazała, że siła rotacji zewnętrznej przy 90° była istotnym czynnikiem predykcyjnym aktywnego zgięcia barku ROM i aktywnego HBB ROM, podczas gdy siła rotacji wewnętrznej przy 90° była istotnym czynnikiem predykcyjnym odwodzenia barku ROM (w tekście, łopatka barku została wymieniona zamiast odwodzenia).
Pytania i przemyślenia
Na początku może to wyglądać na drobnostkę, ale pacjenci RCRSP byli włączani do badania w przypadku, gdy nie przyjmowali żadnych leków przeciwbólowych lub NLPZ w ciągu 48 godzin przed badaniem. W praktyce klinicznej często spotyka się pacjentów, którzy przyjmowali już leki przeciwbólowe przed konsultacją z lekarzem lub którzy otrzymali próbę leków przeciwbólowych na początku objawów, ale nie otrzymali porad ani wskazówek dotyczących na przykład modyfikacji aktywności. Należy również zauważyć, że ta populacja cierpiała z powodu bólu przez stosunkowo długi czas, ponieważ mediana wystąpienia objawów wynosiła 42 miesiące, w zakresie od 24 do 60 miesięcy. To od 2 do 5 lat! Leki przeciwbólowe są często dostosowywane w zależności od tego, czy ból jest przewlekły czy ostry. Czynniki te nie zostały wzięte pod uwagę, a zatem, aby uogólnić zalecenia dotyczące oceny na swoją praktykę, można rozważyć skontaktowanie się z pacjentami przed konsultacją w celu omówienia możliwości nieprzyjmowania leków na ból na 48 godzin przed wizytą.
Badanie nie miało konkretnego zestawu kroków do radzenia sobie z bólem podczas testu siły przy 90 stopniach uprowadzenia. Jednak sposób, w jaki radzili sobie z bólem podczas testów zakresu ruchu sugeruje, że wiedzieli, że ból może powstrzymać kogoś przed pełnym ruchem. Możemy więc przypuszczać, że gdyby osoba z RCRSP odczuwała zbyt duży ból, aby wejść lub pozostać w pozycji odwodzenia 90 stopni podczas testu siły, pomiar wykazałby tę trudność.
Warto wiedzieć, że w celu przełożenia tych wyników na pole pracy, wykluczono pacjentów z innymi schorzeniami barku (niestabilność/zwichnięcie stawu ramiennego, operacja barku w wywiadzie, zamrożony bark, ciężkie zapalenie stawów, dysfunkcja stawu krzyżowo-biodrowego), zespołem korzeniowym szyjnym, zaburzeniami ogólnoustrojowymi (np. cukrzycą) i neurologicznymi. Nie opisano konkretnie, w jaki sposób wykluczono zamrożony bark, co wydaje się istotne, biorąc pod uwagę długi charakter objawów występujących u tych pacjentów. Mimo to, analizując tabele, widzimy, że ograniczenia ROM nie są bezpośrednio zgodne z tymi obserwowanymi u pacjentów z zamrożonym barkiem, chociaż zamrożone barki również poprawiają się z czasem.
Porozmawiaj ze mną
Nic nie wspomniano o wynikach badań obrazowych, które były wymagane przy ustalaniu diagnozy RCRSP. Czy istniały różne jednostki RCRSP (np. bardziej związane z kaletką maziową lub bardziej związane z łzami) i czy wyniki oceny siły i ROM różniły się między potencjalnymi różnymi jednostkami? Te różne jednostki kliniczne nie zostały zatem uwzględnione w analizie. Chociaż obrazowanie nie byłoby konieczne, warto byłoby dowiedzieć się więcej o funkcjach obrazowania wykorzystywanych do diagnozowania tego stanu.
Uczestnicy zostali wybrani ze szpitalnej listy oczekujących, co może ograniczać możliwość uogólnienia na pacjentów, z którymi spotykasz się w praktyce. Nie zostały one jednak wpisane na listę oczekujących na operację. Wykluczono szerokie spektrum innych schorzeń, ale autorzy przyznają, że osoby z komponentami bólu neuropatycznego mogły zostać uwzględnione, ponieważ nie przeprowadzono badań przesiewowych w tym zakresie.
Przekrojowy projekt ogranicza wyciąganie związków przyczynowych, ponieważ dane zostały zebrane z jednego konkretnego momentu w czasie. Niemniej jednak może nam powiedzieć, jakie zmienne są ze sobą powiązane, w tym przypadku ROM i siła, ale nie możemy określić kierunku związku między tymi zmiennymi. Co więcej, wiele zmiennych zakłócających może wpływać na skojarzenia. Na przykład ból podczas określonego ruchu może wpływać na zakres ruchu i siłę, ale może dziać się coś więcej, zwłaszcza że wiemy, że oceniono tylko 3 zmienne prognostyczne. Innym istotnym odkryciem była wyjściowa różnica w BMI między grupami, która również mogła zakłócać efekty.
Ból był mierzony jako średnia z ostatniego tygodnia, co może być obarczone błędem pamięci. Co więcej, siła izometryczna, choć orientacyjna, nie jest w pełni reprezentatywną miarą prawdziwej funkcjonalności. Zaobserwowane osłabienie może być spowodowane bólem, strachem, artrogennym zahamowaniem mięśni itp. Punkty spustowe zostały ocenione przez doświadczonego asesora, ale mimo to pozostaje to subiektywne. Czy są to prawdziwe punkty spustowe, czy może w tych mięśniach jest jakaś ochrona, powodująca ból z powodu obniżonego progu ciśnienia bólu?
Wnioski na przyszłość
Siła rotacji zewnętrznej przy 90° odwodzenia barków była istotnym predyktorem tego, jak daleko ktoś mógł podnieść rękę do przodu. Osoby z silniejszą rotacją zewnętrzną pod tym konkretnym kątem miały zwykle lepszy ROM zgięcia barku. Podobnie, siła rotacji wewnętrznej przy 90 stopniach odwodzenia barku była istotnym predyktorem tego, jak daleko ktoś mógł podnieść rękę na bok. Silniejsza rotacja wewnętrzna pod tym kątem oznaczała lepszy zakres ruchu łopatki. Siła rotacji zewnętrznej przy 90 stopniach odwodzenia barku wyjaśniła znaczną część zmienności ROM HBB. Innymi słowy, duża część tego, jak daleko ktoś mógł sięgnąć za plecy, była związana z jego siłą rotacji zewnętrznej pod tym kątem. Odkrycia te mogą pomóc w lepszym zrozumieniu RCRSP i skutecznym dostosowaniu leczenia do zidentyfikowanych upośledzeń.
Odniesienie
DWA MITY OBALONE I 3 BOMBY WIEDZY ZA DARMO
Czego uniwersytet nie powie Ci o zespole bolesnego barku i dyskinezie łopatki oraz o tym, jak znacznie podnieść poziom swojej gry na ramieniu bez płacenia ani centa!

